Эхогенная взвесь в желудке
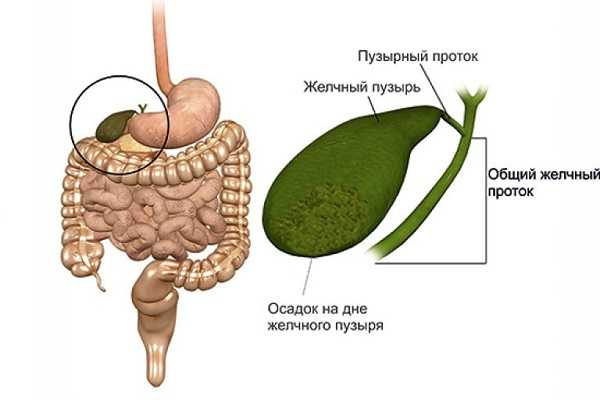
Взвесь в желчном пузыре - что это такое, почему образуется сладж
Взвесь в желчном пузыре появляется перед развитием серьезной патологии. Обнаружить хлопья можно с помощью УЗИ и некоторых других исследований. При выявлении проблемы назначают терапию и специальную диету. Только комплекс лечебных мероприятий избавит от патологии.
Что такое взвесь в желчном пузыре
Желчь – это жидкость, которая синтезируется в желчном пузыре. Назначение – расщепление жиров, которые выделяются во время переваривания еды. Если возникают проблемы с деятельностью желчного пузыря, желчь густеет. В итоге образуется взвесь.
Основное исследование, которое назначают при возникновении подозрений на патологии желчного пузыря – УЗИ. Оно помогает оценить состояние желчи. Во время проведения УЗИ специалист видит:
- Чистую жидкость, в которой отсутствуют какие-либо включения. Это гсвидетельсвует о том, что в желчном пузыре не происходит патологического процесса. Такую жидкость называют анаэхогенной, и во время проведения исследования они отражаются черным цветом;
- Желчь неоднородная, на УЗИ имеет серый или темно-серый цвет. Такую жидкость называют эхогенной. Это значит, в желчи начался процесс формирования хлопьев, значит, произошел сбой деятельности желчного пузыря;
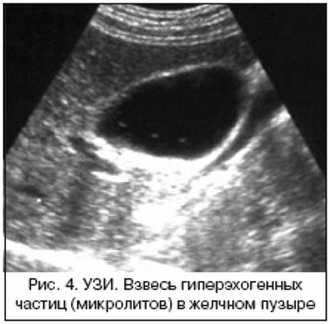
- Жидкость, в которой при исследовании обнаруживается белый осадок, называют гиперэхогенной взвесью или желчью повышенной эхогенности. Это и есть взвесь, которая имеет большую плотность, чем хлопья. Белый осадок называется сладж желчи. В желчи образуются сгустки. Без проведения соответствующей терапии из взвеси формируется песок, и в результате развивается желчекаменная патология.
Сам по себе сладж в желчном пузыре не представляет опасности для человека. Однако при отсутствии соответствующей терапии из осадка могут сформироваться камни. По этой причине взвесь не оставляют без внимания. При обнаружении сладжа назначается прием медикаментозных средств и специальная диета. При соблюдении предписаний врача от взвеси можно быстро избавиться.
Осадок в желчном пузыре формируется из следующих элементов:
- Соли кальция;
- Холестерин;
- Пигменты, которые синтезируются в результате деятельности печени.
Причины возникновения взвеси
Взвеси в желчном пузыре формируются по следующим причинам:
- Патологии желчного пузыря и желчевыводящих путей;
- Воспалительный процесс, происходящий в печени на фоне цирроза или гепатита;
- Сахарный диабет;
- Воспалительный процесс, протекающий в поджелудочной железе на фоне панкреатита в острой или хронической форме;
- Нарушение метаболизма;
- Сахарный диабет;
- Сидячий образ жизни;
- Операция на органах пищеварительной системы;
- Длительное медикаментозное лечение с употреблением препаратов, способствующих выработке желчи;
- Введение питательных веществ в кровяное русло через вену, минуя ЖКТ в течение длительного времени;
- Трансплантация тканей и органов.

Хлопья в желчном пузыре с последующим формированием взвеси появляются также по причинам, которые не имеют отношения к патологиям:
- Генетическая предрасположенность;
- Преклонный возраст;
- Нестабильный эмоциональный фон;
- Ожирение;
- Прием противозачаточных средств на гормональной основе в течение продолжительного периода;
- Неправильное питание, когда в меню преобладают простые углеводы и жиры;
- Употребление спиртных напитков в больших количествах.
Выделяют также так называемые женские причины возникновения взвеси:
- Период вынашивания малыша;
- Климакс.
Обычно появление сладжа в желчи провоцируют сразу несколько факторов.
Симптомы
Взвесь в желчном пузыре в большинстве случаев не имеет симптоматики. Осадок дает о себе знать, когда становится более плотным и объемным. В этом случае появляется такая симптоматика:
- Распирающее чувство с правой стороны живота ближе к ребрам;
- Тошнота со рвотными позывами, при этом в рвотных массах может присутствовать желчь;
- Чувство тяжести в животе, которое возникает, как правило, после приема пищи;
- Горечь в ротовой полости;
- Болевой синдром в правом подреберье, который характеризуется приступами;
- Изжога, возникающая после приема пищи;
- Повышенное газообразование;
- Проблемы со стулом, которые могут выражаться как в запоре, так и в диарее;
- Потеря аппетита;
- Уменьшение массы тела без изменения системы питания и физической активности;
- На языке возникает налет, который имеет желтый оттенок.

Классификация
Взвесь классифицируют по величине и форме частиц, из которых осадок состоит:
- Мелкодисперсный сладж – в этом случае взвесь образуют частицы, габариты которых не превышают 5 мм;
- Частицы собираются в сгустки, имеющие желеобразную консистенцию, – такие образования также являются желчью, которые свободно перемещаются в желчном пузыре;
- Сладжированная желчь – это взвесь вместе с мелкодисперсными частицами.
Диагностика
Для диагностики патологии врач проводит сбор анамнеза и осмотр пациента. После этого назначаются такие лабораторные анализы:
- Кала и мочи для выявления сопутствующих заболеваний;
- Крови для оценки состояния печени желчного пузыря и выявления патологических процессов, происходящих в этих органах.
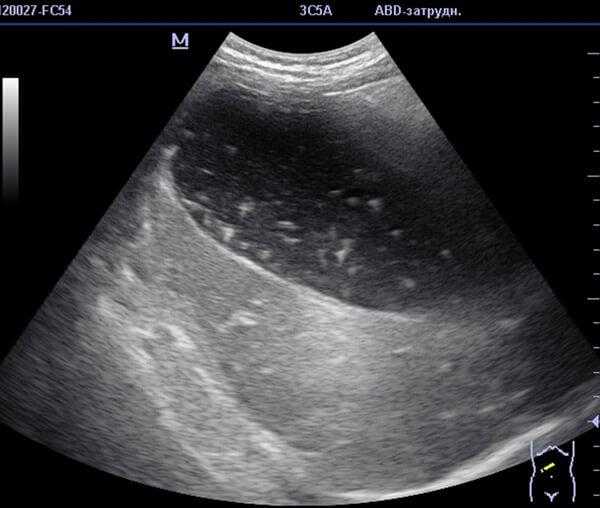
Назначаются также инструментальные исследования. Взвесь в желчном пузыре помогает обнаружить УЗИ. Это основное исследование, которое назначают при подозрении на патологию. УЗИ позволяет не только обнаружить осадок, но и помогает определить тип сладжа. На мониторе видны хлопья и сгустки, присутствующие в желчи.
Кроме того, УЗИ помогает в целом оценить состояние желчного пузыря.
Для подтверждения диагноза также назначаются такие исследования:
- Компьютерная и магнитно-резонансная томография;
- Дуоденальное зондирование.
Только на основании всех исследований врач ставит диагноз.
Чем грозит появление взвеси
Если в желчном пузыре обнаружилась взвесь, рекомендуется обратиться к специалисту. Если этого не сделать, такое состояние будет иметь следующие последствия:
- Ухудшение оттока желчи, в результате чего происходит блокировка желчевыводящих путей;
- Образование камней в желчном пузыре;
- Движение камней по желчевыводящим путям с возможной блокировкой протоков;
- Воспалительный процесс в желчном пузыре с дальнейшим развитием холецистита.
Чтобы этого не произошло, рекомендуется предпринимать соответствующие меры по устранению проблемы.
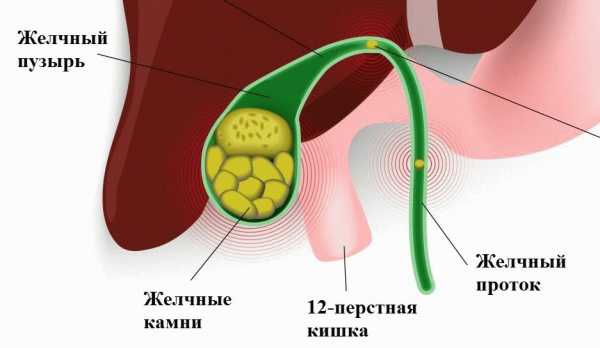
Взвесь в желчном пузыре у ребенка
Осадок в желчном пузыре может появляться и у ребенка. Зафиксированы случаи, когда взвесь обнаруживалась у новорожденного младенца при проведении соответствующего исследования. В этом случае причиной образования сладжа является врожденное аномальное строение желчного пузыря или проблемы с ферментами.
У детей более старшего возраста взвесь в желчном пузыре образуется по следующим причинам:
- Употребление мамой некоторых медикаментозных препаратов в период беременности и лактации;
- Неправильное питание;
- Раннее введение прикорма;
- Несоблюдение режима принятия пищи;
- Нестабильный эмоциональный фон;
- Гормональный сбой, который возникает в пубертатном периоде;
- Операция на органы пищеварения;
- Трансплантация органов и тканей;
- Употребление лекарств, способствующих выработке желчи.
Понять, что у ребенка появилась взвесь в желчном пузыре, можно по следующим признакам:
- Проблемы со стулом;
- Частый плач и капризы, в подростковом возрасте развивается депрессия;
- Болевой синдром в правом подреберье;
- Нарушение стула;
- Отсутствие аппетита.

У детей раннего возраста наблюдается такая симптоматика:
- Хроническое расстройство пищеварения 1 и 2 степени;
- Плохая прибавка в весе.
Способы терапии
Если появилась взвесь в желчном пузыре необходимо обратиться к врачу за назначением лечения. Врач определяет терапию исходя из вида осадка и субъективных особенностей пациента.
Диета
Соблюдение определенных правил питания – основа успешного лечения. Диета помогает снизить нагрузку на желчный пузырь и восстановить нормальную деятельность органа. При возникновении такой проблемы врачи рекомендуют придерживаться следующих правил питания:
- Пищу принимают маленькими порциями 6-7 раз в день;
- Кушают в одно и то же время;
- Из рациона убирают острое, жирное, жареное, копченое, соленое, а также сырые овощи и фрукты;
- Соблюдают питьевой режим – суточная норма употребления напитков – 1,5-2 литра;
- Отказываются от распития спиртных напитков.

Медикаментозное лечение
Чтобы избавиться от симптоматики и улучшить состояние желчного пузыря, назначаются следующие медикаментозные средства:
- Спазмолитики. Такие препараты способствуют расслаблению гладкой мускулатуры. Эти средства быстро снимают спазмы, облегчая состояние пациента. Лекарства также избавляют осадка в том случае, если причиной его возникновения стали проблемы с гладкой мускулатурой. Чаще всего врачи выписывают такие средства, как Но-шпа, Папаверин и Дротаверин;
- Нестероидные препараты. Такие средства избавляют от симптоматики патологии и останавливают воспалительный процесс. Обычно специалисты назначают такие лекарства, как Ибупрофен, Нурофен, Парацетамол;
- Лекарства, избавляющие от застоя желчи. Это Аллохол, Карсил, Холосас и другие подобные средства.
Народные средства
Для усиления медикаментозной терапии врачи часто советуют использовать средства народной медицины.
Настой на основе кукурузных рыльцев
Для приготовления средства потребуется:
- Высушенные кукурузные рыльца – 40 гр;
- Вода – 1 литр.

Растение заливают кипящей водой и оставляют до остывания. Напиток фильтруют, и полученное средство употребляют в течение дня равными порциями. Продолжительность терапии – 2 месяца.
Настойка на основе полыни
Ингредиенты:
- Высушенная полынь – 2 большие ложки;
- Водка – 1 стакан.
Растение помещают в емкость из темного стекла и добавляют водку. Средство настаивают 28 дней и фильтруют. Употребляют по 5 капель, разведенных в воде, перед приемом пищи 3 раза в день. Период терапии – 2 месяца.
Физические нагрузки
Чтобы избавиться от взвеси в желчном пузыре рекомендуется увеличить физическую нагрузку, но при этом она не должна быть силовой. Врачи советуют кардиотренировки.
Такие занятия улучшают метаболизм, способствуют нормализации массы тела и способствуют нормализации деятельность внутренних органов, в том числе желчного пузыря.
Если нет возможности посещать спортивный зал, рекомендуется совершать ежедневные пешие прогулки в течение получаса. Это также принесет пользу для организма.

Прогноз и профилактика
В большинстве случаем при обнаружении взвеси в желчном пузыре врачи дают положительный прогноз, но только в том случае, если проведена соответствующая терапия и пациент придерживается правильного питания. Если этого не сделать, могут возникнуть серьезные патологии, что значительно ухудшает прогноз.
Чтобы избежать появления осадка в желчном пузыре, придерживаются следующих профилактических мероприятий:
- Соблюдают правильное питание;
- Ведут здоровый образ жизни;
- Регулярно посещают врача;
- Своевременно лечат патологи пищеварительной системы;
- Употребляют лекарственные препараты только по назначению врача.
Если в желчном пузыре обнаружилась взвесь, не следует игнорировать проблему. Отсутствие квалифицированной терапии приводит к развитию серьезных патологий.
© 2018 – 2019, MedPechen.ru. Все права защищены.
Гиперэхогенная взвесь в желчном пузыре: причины симптомы и лечение
В нашем мире, около тридцати процентов населения мучаются от желчнокаменного недуга, поэтому его можно считать довольно распространённым.
Когда заболевание находится на первой стадии своего течения, то появляется взвесь в желчном пузыре.
После этого происходит кристаллизация компонентов этой взвеси, это запускает процесс, когда появляются мелкие песчинки, а потом откладываются камни.
Для того, чтобы функции, которые выполняет желчный пузырь и желудочно-кишечный тракт наладились, требуется устранение вредных факторов.
При лечении медицинскими препаратами или при помощи народной медицины, все равно требуется параллельное соблюдение диеты, и сокращение физических нагрузок на организм больного.
Обычно у женщин, которым больше 45 лет, которые не активны в жизни, питаются блюдами с высокой концентрацией калорий, страдают ожирением или у них частые нервные срывы, у них обычно желчь более концентрированная.
Заподозрить у себя развитие этого недуга на ранней стадии не составит труда, только для этого нужно знать, какие признаки проявляются при этом недуге.
В этой статье вы узнаете, как классифицируется взвесь, что это такое, как её обнаружить и как с ней бороться.
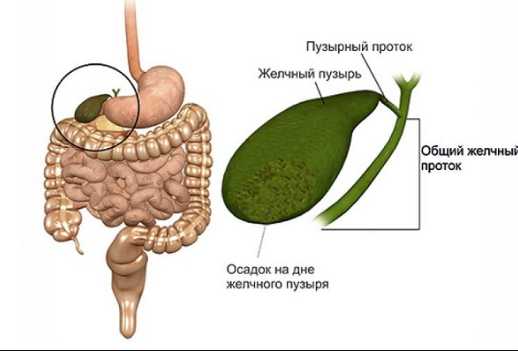
Последствия и меры профилактики
По причине наличия эхогенной примеси может произойти развитие острого панкреатита, желчных коликов, холангита (это воспалительный процесс путей, через которые выводится желчь) так же может начаться воспалительный процесс органа.
Для того, чтобы избежать этой участи, нужно привести свой вес в норму, но чтобы этого добиться запрещается использовать строгую диету, голодовку и прочие методы, которые помогут резко снизить массу тела.
Параллельно нужно проводить терапию недуга, на фоне которого могла образоваться взвесь, это может быть панкреатит или цирроз печени.
Классификация возникающей взвеси
Специалисты, в отношении вопроса, что же такое осадок (сланж) в органе, имеют довольно разные взгляды.
Одна часть медиков считает, что эти мелкие крупицы, по истечению некоторого промежутка времени, могут превратиться в камни крупные по размеру, ими же происходит закупорка желчных протоков, и они раздражают оболочку пузыря.
Эти же специалисты настаивают на том, что этот признак считается началом развития желчнокаменного недуга, следовательно, нуждается в срочной медикаментозной терапии.
Другая часть специалистов не могут согласиться с такой версией, они не верят в то, что эта взвесь может считаться опасной патологией.
Они же считают, что этот осадок является отдельным состоянием, и оно не приведёт к тому, что в желчном пузыре образуются камни.
Химическая составляющая осадка может иметь разное происхождение. Рассмотрим подробнее:
- Возможно, она может представляться в виде такого компонента как холестерин.
- Возможно, она представляется в виде соли кальция.
- Может выглядеть как пигмент жёлчи.
Рассмотрим, какие виды взвеси выделяют специалисты
Взвесь гиперэхогенного вида
По истечении некоторого времени, эти хлопья становятся плотнее, и в желчном пузыре происходит образование сладжа.
Этим термином специалисты обозначают плотные сгустки, а визуализируем мы её, как: гиперэхогенная взвесь в желчном пузыре.
Эта взвесь светлого цвета, а также желчь приобретает менее однородную консистенцию.
Взвесь эхогенного вида
Её довольно чётко можно увидеть уже на самой первой стадии недуга. В нормальном состоянии жёлчь имеет жидкую и однородную консистенцию, а при выводе на экран видно наличие хлопьев в жёлчном.
Этот признак указывает на то, что имеющийся осадок не плотный, и может разрушаться самостоятельно и выводиться в кишечник.
Эта смесь в виде хлопьев тёмно-серого оттенка.
Сладж биллиарного вида
Он располагается в жёлчном пузыре, специалисты дали такое общее название, для того, чтобы обозначить взвесь, имеющую разнообразное происхождение.
По причине того, что крупицами осадка происходит изменение нормальной желчи, на ультразвуковом исследовании мы видим включения.
Они разные по размеру и цвету и могут иметь как тёмный оттенок серого, так и светлый. Считается, что если осадок светлый, то кристаллы взвеси плотнее, а если осадок темнее — кристаллы менее плотные.
Взвесь эхогенного вида можно классифицировать по тому, какого размера её частицы, рассмотрим классификацию подробнее:
- Мелкодисперсный взвесь (осадок). Гиперэхогенная взвесь в желчном пузыре производит акустическую тень, но только при условии совокупности нескольких её элементов размером до 5 миллиметров.
- Сладж. Сгусток, по консистенции который он похож на желе, может без проблем перемещаться в желчи жидкой консистенции.
Мелкодисперсный осадок. Гиперэхогенная взвесь не производит акустическую тень, но только при условии совокупности нескольких её элементов размером до 5 миллиметров. - Сладжированная желчь. Это является синдромом, с которым в составе желчи присутствует не только сладж, но и взвесь мелкодисперсная.
- Сладж-синдром. Под этим термином подразумевают то, что в полости жёлчного имеется взвесь любого вида. Когда появляется билиарный сладж, можно считать что началась первая стадия холелитиаза, другими словами желчнокаменного заболевания. Этот синдром нужно лечить, даже если он не вызывает болезненной симптоматики. Его нужно поддавать терапии для того, чтобы не появились камни крупного размера, ведь они опасны для здоровья человека.
Признаки взвеси
Довольно часто наличие взвеси не характеризуется признаками, и может ни чем себя не выдавать, но с усложнением течения этого отклонения, может присутствовать некая симптоматика.
Рассмотрим эти симптомы подробнее, для того чтобы классифицировать их у себя при надобности:
- Болевой симптом в подреберье справа, Болевые ощущения разные по интенсивности.
- Болевой симптом может проявляться приступами, после приёма пищи, или может быть на постоянной основе.
- Отсутствие аппетита.
- Постоянное чувство тошноты.
- Наличие изжоги.
- Возможно наличие рвоты с желчью.
- Проблемы с опорожнением кишечника (понос, запор).
Взвесь может быть классифицирована по виду и типу, так же она может иметь разную форму.
Рассмотрим, какой осадок может быть, исходя из характера её содержимого:
- В виде микролитаза. Так называют мелкодисперсную взвесь, которая смещается в желчном, если таз меняет своё положение, её состав складывается из холестерина, так же присутствует белок и соль кальция.
- Может быть замазкообразным сгустком. Сгустки сами могут смещаться во время ультразвукового исследования. Может сочетаться замазкообразный и микролитазный вид. Если исходить из состава примесей, то во взвеси могут преобладать кристаллы холестерина, соль кальция или же большой уровень билирубина (это такой пигмент в желчи).
Если делить взвесь по механизму их развития, то выделяют следующие:
- Первичный. Считается самостоятельным нарушением, нет сопутствующих патологий.
- Вторичный. Он появляется на фоне другого недуга, например при воспалительном процессе, в поджелудочной железе, желчнокаменном заболевании или же в случае резкой потери массы тела.
Причины, по которым развивается патология
Рассмотрим подробнее, по каким причинам может развиться этот недуг:
- В связи с беременностью, происходит повышение давления нутрии брюшины, и по этой причине развивается процесс застоя жёлчи.
- Проблемы с холестериновым обменом, могут возникнуть из-за того, что ведётся малоподвижный образ жизни, и рацион вашего питания полон вредной пищи, это могут быть жирные продукты, жаренная или солёная продукция или же фаст-фуд.
- Так же одной из причин может стать использование контрацепции, которая влияет на составляющие желчи.
- Так же может произойти то, что недуг начнёт прогрессировать, этому может поспособствовать наличие сахарного диабета, ожирения, цирроза печени или же атеросклероза.
Если же заболевание, и его патологическое состояние прогрессирует, больной может отмечать наличие симптомов, которые были рассмотрены в этой статье выше.
Во время первой стадии, когда происходит развитие недуга, и происходит образование первых сгустков в жёлчном, пациент обычно не испытывает никаких дискомфортных чувств.
Терапия взвеси
Рассмотрим же, какая терапия возможна, если доктор диагностировал наличие взвеси в жёлчном.
Людей, которые страдают этим недугом можно поделить на 3 группы, это деление конечно же условное, это зависит от того, какое функциональное состояние системы, которая выделяет желчь, и насколько выражен сладж-синдром.
Первой группе пациентов не требуется лечение, проблемы проявляются на минимальном уровне, а лечение направленно на то, чтобы устранить первопричину, специалисты рекомендуют соблюдать диету под номером пять.
Второй группе требуются консервативная терапия. А третья группа является самой сложной, лечение патологий у них может быть только при помощи операционного вмешательства.
Если у вас была диагностирована взвесь, ваша диета должна заключаться в том, что должна ограничивать вас в употреблении жиров. Из рациона питания, сначала, нужно исключить мясо жирных сортов животных, соус и майонез, так же нельзя употреблять яйца и печень, и нужно сократить до минимума употребление круп и мучного.
Рассмотрим, какие продукты всё-таки можно оставить в своём рационе, или же добавить, если ранее их не было:
- Употребление творога, сметаны или твёрдого сыра.
- Соки с натуральных фруктов или овощей, разрешается кофе с добавлением молока, так же можно чай не крепко заваренный.
- Мясные продукты из говядины, курицы, его можно запечь или отварить.
- Суп из овощей с добавлением круп и макарон.
- Разрешается одно яйцо в сутки.
Если у вас диагностирован мелкодисперсный вид взвеси, вам нужно полностью убрать из рациона вашего питания такие продукты, как:
- Хлебобулочные изделия.
- Суп, и не важно на каком бульоне он был сварен, исключением является суп из овощей.
- Мясо жирных сортов и рыбу.
- Яйца приготовленные вкрутую или жаренные.
- Консервы.
- Маринад.
- Копчёные продукты.
- Шоколад и мороженное,
- Спиртные напитки.
Как диагностировать недуг
Многие не знают, к какому доктору обращаться, так вот, этим недугом занимается гастроэнтеролог. Диагноз ставится после определения пары факторов, он должен составить анамнез пациента.
Это включает в себя вопросы о таких фактах, как: время появления первичной симптоматики заболевания, каков был их характер, и где локализируются боль.
Так же, доктор не оставляет без внимания болезни желудочно-кишечного тракта (если таковые имеются), факты о приёме медицинских препаратов или же о злоупотреблении спиртными напитками.
Так же специалист отправляет пациента на сдачу мочи, фекалий и крови для анализа, и для того, чтобы выявить фоновые патологии или же сопутствующие осложнения.
Для крови проводится биохимическое исследование, оно нужно для выявления возможных изменений печёночных ферментов, так же поможет с определением уровня билирубина и белка, так же поможет определить холестерин, и с какой скоростью происходит обменный процесс.
Так же возможно консультирование с терапевтом. Возможен ещё такой вид исследования, как инструментальный, рассмотрим подробнее, что же может назначаться:
- Применение КТ и МРТ органов находящихся в брюшине. Эти способы нужны, для того чтобы обнаружить у пациента патологию, в изменении такого органа как печень и жёлчный.
- Ультразвуковое исследование органов находящихся в брюшине. Доктора говорят это можно считать главным методом, чтобы диагностировать сладж-синдром. Этот метод может помочь в выявлении гипреэхогенной или любой другой взвеси в желчном. Диагностируя таким способом можно заметить наличие сгустков, хлопьев, смещаемость и можно оценить в каком состоянии находятся стенкиоргана.
- Исследование дуоденальным зондированием. Проводя эту процедуру, собирается желчь из двенадцатиперстной кишки, и исследуют её микроскопическим способом.
Помните, ни в коем случае не занимайтесь самолечением. Это может плохо отразиться на вашем здоровье.
Полезное видео
Гиперэхогенная взвесь в желчном пузыре: причины симптомы и лечение
Болезни желчного пузыря крайне распространены среди людей, которые ведут малоактивный образ жизни, прибегают к употреблению нездоровой пищи, обилию спиртного. При «засорении» организма холестерином вначале откладывается взвесь в желчном пузыре. В последующем образованные вещества кристаллизируются, вызывая формирование так называемого песка и камней. Давайте же выясним, как лечить желчный пузырь, что предпринять, чтобы избежать проблем со здоровьем.
Симптоматика заболевания
 Какие симптомы свидетельствуют о том, что образовалась взвесь в желчном пузыре?
Какие симптомы свидетельствуют о том, что образовалась взвесь в желчном пузыре?
- Резкая потеря аппетита.
- Возникновение болезненных ощущений различной интенсивности в области правого подреберья, приступообразные либо постоянные покалывания, которые усиливаются после приема пищи.
- Периодическая тошнота.
- Рвота, в которой заметна густая желчь.
- Изжога.
- Запоры, поносы и их чередование.
Типы и состав взвеси
На начальном этапе развития заболевания образуется замазкообрабразная взвесь в желчном пузыре, представленная в виде сгустков, наличие которых оказывается заметно лишь при прохождении обследования методом ультразвука. Позже формируется мелкодисперсная взвесь, для которой характерно перемещение в желчном пузыре при изменении положения тела. Последняя состоит из не растворившихся белков, холестерина, солей кальция и их сочетания.
Согласно составу, выделяют взвесь в желчном пузыре с преобладанием билирубина, кальция или жиров. Исходя из механизма возникновения, различают вторичные и первичные примеси. Одни откладываются в результате развития желчекаменной болезни, воспаления поджелудочной железы. Другие выступают самостоятельным явлением, при котором отсутствуют прочие патологии.
Причины образования взвеси
 Почему откладывается взвесь в желчном пузыре? Нега
Почему откладывается взвесь в желчном пузыре? Нега
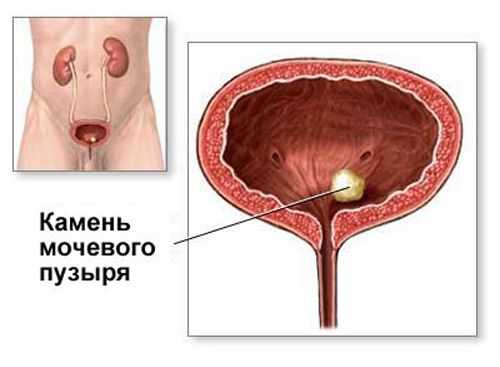
Взвесь в мочевом пузыре на УЗИ, что это значит и как от неё избавиться?
Взвесь в мочевом пузыре бывает при поражении мочевыводящих путей и нарушении обмена веществ. При отсутствии лечения, она приводит к образованию крупных камней и воспалительному процессу. При появлении мелкодисперсной взвеси необходимо пройти дополнительное исследование.
Как осадок выглядит на УЗИ?
У здорового человека урина гипоэхогенна и ее не видно при ультразвуковом исследовании. При повышении плотности за счет осадка, гноя, крови, солей, ее можно визуализировать. Взвесь в мочевом пузыре может быть гипо- и гиперэхогенной на УЗИ. Гиперэхогенной она становиться при появлении таких солей: фосфатов, оксалатов, уратов.
Чем дольше нарушен отток мочи в мочевом пузыре, тем выше концентрация взвеси. Со временем из осадка формируются более крупные частицы – песок, а далее – камни в почках и пузыре. При попадании лейкоцитов в урину, соли, эпителий и фибрин прикрепляются к ним. Такая взвесь называется смешанной.

При появлении эхогенной взвеси, могут обнаруживать такие сопутствующие изменения органа:
- Утолщение стенок пузыря.
- Уменьшение или увеличение объема.
- Изменение рельефа слизистой оболочки.
- Деформация.
Мышечный тонус органа снижается, иногда до полной атонии стенок. Образование взвеси в мочевом пузыре и снижение мышечного тонуса, усугубляют процесс камнеобразования.
При проведении УЗИ осадок похож на хлопья. Он меняет локализацию в мочевом пузыре при смене положения тела. Характерное расположение – возле задней стенки органа. Частицы имеют повышенную эхогенность и их четко видно в просвете. Они могут образовывать скопления. При запущенном воспалительном процессе из крови и слизи образуются гипо- и гиперэхогенные структуры. Эховзвесь может крепиться к стенкам органа. На стадии разжижения, сгустки становятся анэхогенными и создают неровный контур.
Интересно! Наполненный мочевой пузырь хорошо пропускает ультразвуковые лучи. Образования в его просвете визуализируются лучше, чем в почках, так как они окружены плотной тканью.
Взвесь при исследовании выглядит белой, так как не пропускает лучи дальше. УЗИ можно проводить трансабдоминально, трансректально и трансуретрально. Последний способ самый информативный, но имеет трудности при выполнении. Для выявления осадка достаточно стандартного трансабдоминального метода.
При ультразвуковом исследовании мочеполовой системы можно выявить количество взвеси, провести подсчет количества и размеров камней. Метод позволяет определить сопутствующую патологию, строение мочевыводящих путей, состояние других органов малого таза.
Когда появляется взвесь?
Взвесь – это осадок в урине, образующийся из плотных частиц. Она бывает мелко- и крупнодисперсной. Мелкодисперсионная взвесь состоит из образований, размер которых не превышает 0,005 мм.
Осадок в мочевом пузыре может состоять из таких элементов:
- Клеток эпителия, эритроцитов, лейкоцитов.
- Солей мочевой кислоты.
Все элементы, образующие осадок, представлены в таблице.
| Клетки | Соли | |
|---|---|---|
| Цилиндры Лейкоциты Эритроциты | Мелкозернистые, восковидные, эпителиальные. | Аморфные ураты. Кристаллы мочевой кислоты, щавлевокислого кальция, фосфорнокислой магнезии, холестерина, билирубина. Шары лейцина. Тирозин. Сернокислый кальций. |
Соли относят к мелкодисперсным частицам, а клетки крови и эпителия – к крупнодисперсным.
Осадок может образоваться непосредственно в мочевом пузыре или спуститься из выше расположенных отделов мочевыделительной системы. Основные виды взвеси представлены в таблице.
| Взвесь | Причина |
|---|---|
| Первичная | Аномалии развития мочевого пузыря или уретры. Хронический цистит. Оперативное вмешательство. Диагностические процедуры. Инородное тело. Беременность. |
| Вторичная | Мочекаменная болезнь. Шистоматоз. После литотрипсии. После приема препаратов, устраняющих камни. Заболевания печени и желчного пузыря с холестазом. Крупозная пневмония. Злокачественные заболевания. Сахарный диабет. Потеря жидкости при диарее или рвоте. |
Взвесь при патологии
Осадок в мочевом пузыре образуется при повышенной концентрации солей мочевой кислоты. На фоне нарушенного оттока мочи, происходит образование взвеси. В хорошо наполненном мочевом пузыре можно различить образования размером от 1 мм. Мелкие солевые частицы могут образовывать хлопья. Если не устранить факторы риска, через несколько месяцев образуются камни.
Мелкодисперсная взвесь образуется при выведении оксалатов, фосфатов, уратов и видна в мочевом пузыре. Она появляется при избыточном потреблении соленой пищи, обильном приеме жидкости на фоне мочекаменной болезни. Эхогенная взвесь состоит из кристаллов солей и концентрированной мочи.
При травме или оперативном вмешательстве, в просвет мочевого пузыря попадает кровь. Эритроциты формируют крупнодисперсную взвесь, которая влияет на эхогенную структуру мочи. Для определения характера частиц, которые находятся в просвете пузыря, назначают общий анализ мочи. В нем можно увидеть большое количество эритроцитов.
Желчнокаменная болезнь также сопровождается появлением осадка в моче. Он относится к мелкодисперсному типу, так как содержит большое количество желчных пигментов. Билирубин в моче определяется раньше, чем появляется желтуха, зуд кожи, боль в животе. При нарушении оттока желчи, связанный билирубин выводится через почки. При проведении ультразвукового исследования выявляется гиперэхогенная взвесь.
При комплексном нарушении обмена веществ, в моче также появляются кристаллы солей. Это явление называют мочекислым диатезом. Для подтверждения диагноза назначают исследование венозной крови на уровень мочевой кислоты, pH, общий анализ мочи. Взвесь в мочевом пузыре не образуется, если ограничивать потребление соли и соблюдать питьевой режим.
Взвесь в норме
Осадок выявляют не только при поражении мочевыделительной системы. Взвесь в мочевом пузыре может образоваться у здорового человека в таких случаях:
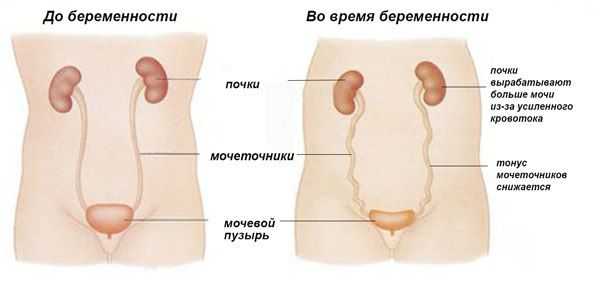
- У беременных при сдавлении мочевого пузыря увеличенной маткой.
- У маленьких детей при физической нагрузке, изменении питания.
- У взрослого человека, если он длительно не мочился.
- Во время приема лекарственных средств.
В период беременности происходит физиологическое нарушение оттока мочи. Увеличенная матка сдавливает уретру и оттесняет книзу мочевой пузырь. Из-за длительного застоя может сформироваться осадок, который исчезнет после родов.
Кристаллы в моче часто выявляют у здоровых детей и при заболеваниях. У ребенка взвесь в мочевом пузыре может образоваться при введении прикорма. После привыкания к новым продуктам, состав мочи нормализуется.
Важно! Причиной образования взвеси может быть прием лекарств, выводящихся через почки (сульфаниламиды, антибиотики).
Если длительно не мочиться или не пить воду, концентрация мочи повышается. Она становиться гиперэхогенной и ее видно при ультразвуковом исследовании. Поэтому, перед процедурой необходимо выпить около 1-1,5 литров жидкости. Это позволит избежать ложных результатов.
При приеме антибактериальных препаратов может меняться цвет и плотность мочи. В осадке выявляют кристаллы стрептоцида, сульфадиазина, сульфазола. По наличию осадка вместе с клиническими признаками можно установить предварительный диагноз. Для его подтверждения проводят дополнительные методы обследования.
Как обнаружить взвесь?
После появления эховзвеси при ультразвуковом исследовании, проводят осмотр. Также используют лабораторные методы исследования. К ним относят общий анализ мочи и крови, биохимическое исследование крови, анализ по Нечипоренко, по Зимницкому, посев, трехстаканную пробу. Выбор метода происходит с учетом возраста, стадии заболевания, наличия сопутствующих патологий.
Общий анализ мочи, может дать информацию о плотности, наличии осадка и его составе. Для того, чтобы метод был информативным, нужно правильно собрать урину и отнести в лабораторию в течение 2 часов.
Если лабораторные методы и УЗИ не достаточно информативны, проводят такие исследования: цистоскопия, КТ, МРТ, внутривенная пиелография. Цистоскопия позволяет оценить строение мочевого пузыря и мочеиспускательного канала изнутри. Относиться к эндоскопическим видам диагностики. При обследовании можно установить такие данные:
- выявить кровь или гной;
- определить источник кровотечения;
- осмотреть устья мочеточника;
- диагностировать нарушение оттока урины;
- выявиться из какого мочеточника выделяется гной;
- определить размер опухоли или инородного тела.
КТ и МРТ выполняется с контрастом и без него. Они позволяют получить точное изображение мочевого пузыря и рядом расположенных органов. Метод используется для первичной диагностики и для наблюдения в динамике (после травм, операций, при опухолях).
При выявлении крови или осадка назначают внутривенную или ретроградную урографию. Диагностика основана на введении рентгеноконтрастного вещества – йогексола, йодамида, тразографа. Метод позволяет определить источник кровотечения, гноя, выявить расположение опухоли.
Признаки осадка в урине?
Выявление осадка может происходить случайно – при плановом медицинском осмотре, при сдаче анализов по поводу других заболеваний.
Интересно! Мелкие частицы в моче длительно не вызывают проявлений. При переохлаждении, стрессе, гормональных изменениях могут возникнуть жалобы.
Различают такие симптомы взвеси в мочевом пузыре:
- Боль над лоном или в паху.
- Дискомфорт и боль при мочеиспускании.
- Изменение цвета урины.
- Наличие хлопьев или осадка в моче.
- Частые ночные позывы.
- Нарушение мочеиспускания – невозможность помочиться при наличии позывов, прерывание струи.
- Недержание мочи при кашле, смехе, плаче.
Симптомы обусловлены кристаллами солей мочевой кислоты, которые повреждают и раздражают слизистую оболочку. На течение болезни оказывает влияние pH урины и нервная регуляция.
Как устранить осадок в моче?
В случаях, когда осадок появился после контактной или дистанционной литотрипсии, беспокоиться не нужно. Патологические изменения всегда сопровождают данную процедуру. Они наблюдаются в течение нескольких недель после литотрипсии.
Цистит лечат с помощью антибактериальных средств, нестероидных противовоспалительных препаратов, фитопрепаратов. В процессе лечения сдаются контрольные анализы крови и урины. Через неделю должна снизиться интенсивность воспаления или наступить полное выздоровление.

Для лечения взвеси, обусловленной мочекаменной болезнью почек, используют медикаментозное или оперативное лечение. Обязательно корректируют ежедневный рацион, усиливают питьевую нагрузку. После лечения проводиться контрольное ультразвуковое исследование.
При поражении печени, легких, эндокринной системы – проводят лечение основного заболевания. Появление взвеси в урине у беременных и грудных детей требует активного наблюдения. Если патологические изменения выявляют в нескольких анализах подряд – проводят дополнительное обследование (биохимический анализ крови, компьютерную томографию).
Диета и правила питания оказывают вспомогательную роль при лечении. Необходимо отказаться от алкогольных напитков, приправ, копченого, маринованного, острого. Сокращают потребление белка и жиров.
Если заболеваний мочевыделительной системы нет, необходимо соблюдать такие рекомендации:
- Пить не менее 1,5 литра жидкости в течение дня.
- Ограничить употребление продуктов, способствующих образованию камней (виноград, мясо, вино).
- Избегать переохлаждения.
- Не сдерживать мочеиспускание.
- Проходить медицинский осмотр не менее 2 раз в год.
При выполнении этих рекомендаций можно избежать обострения мочекислого диатеза, мочекаменной болезни, предотвратить образование камней.
Взвесь – это один из клинических признаков, позволяющий выявить патологию. Его можно расценивать только в комплексе с результатами анализов, инструментальными обследованиями, сопутствующими заболеваниями.
Гиперэхогенная взвесь в желчном пузыре — Все о печени
1 Что такое сладж-синдром?
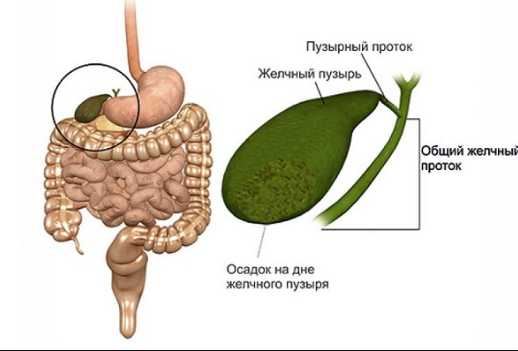
Термином «билиарный сладж» (БС) обозначается любая неоднородность желчи, обнаруживаемая при ультразвуковом обследовании. С латинского biliaris переводится как «желчный», sludge (англ.) – «осадок». БС образуется при скоплении кристаллов холестерина, солей кальция или билирубиновых пигментов в желчном пузыре или желчевыводящих протоках.
Хлопья БС образуются при длительном застое желчи. Во врачебной практике существует два компромиссных мнения: согласно одной из них взвесь в желчном пузыре принято считать начальной стадией развития желчнокаменной болезни.
Однако параллельно бытует теория, что БС не может указывать на стадию холелитиаза, поскольку очень часто болезнь развивается самостоятельно.
Несвоевременное выявление хлопьев в составе желчи и некорректное лечение заболевания могут привести к тяжелым осложнениям, в числе которых острый и калькулезный холецистит, панкреатит, острый холангит и прочие нарушения
функционирования желудочно-кишечного тракта (ЖКТ). И если сладж вполне обратим при назначении адекватной терапии, то запущенная форма и прогрессирование патологии неизменно приведут к образованию камней и появлению соответствующей симптоматики.
Осадок в желчном пузыре представляет собой маленькие частицы желчи, которые образуются на фоне дискинезии желчевыводящих путей. Застой содержимого с образованием взвеси называется сладж-синдромом.
Подобное заболевание может обнаруживаться в любом возрасте, однако чаще всего осадок выявляется у женщин старше 45 лет. Состоит он из частиц холестерина, белка и минералов, которые в организмах разных людей находятся в различных соотношениях.
Эхогенная взвесь в желчном пузыре определяется при выполнении УЗИ. Она считается ранним признаком желчнокаменной болезни, так как появлению конкрементов способствует объединение частиц между собой.
Билиарный осадок может иметь первичный характер, считаясь отдельным заболеванием и не сопровождаясь сопутствующими нарушениями. Вторичный развивается на фоне нарушения функций пищеварительной системы.
Характер частиц также может быть разным. Так, при выполнении УЗИ у одних пациентов могут обнаруживаться скопления полужидкой консистенции или небольшие кристаллические образования, которые становятся заметными при смене положения тела.
В определенном количестве случаев выявляются смешанные формы взвеси.
Причины появления
Почему откладывается взвесь в желчном пузыре? Негативно отражается на свободном оттоке резкая потеря веса, ограниченное употребление пищи, содержащей жирные кислоты.
Вызвать сбои в работе желчного пузыря способно проведение хирургической операции на органах желудочно-кишечного тракта. Дополнением к этому может стать необходимость приема обилия медикаментозных препаратов, содержащих кальций.
Одной из распространенных причин застоя веществ в желчном пузыре выступает клеточно-серповидная анемия тканей. Заболевание имеет наследственный характер и заключается в видоизменении белков гемоглобина крови.
По мере развития недуга нарушаются функции указанного компонента, что приводит к затруднению транспортировки кислорода к здоровым клеткам внутренних органов.
Помимо прочего песок в желчном пузыре может образоваться в результате:
- трансплантации костного мозга, пересадки органов;
- развития холестероза у лиц, страдающих от гепатита;
- цирроза печени;
- лечения водянки желчного пузыря;
- продолжительного парентерального питания.
К группе риска также относятся диабетики, люди с генетической предрасположенностью к ожирению, лица, которые ведут малоподвижный образ жизни. Как показывает практика, большинство случаев формирования обилия взвеси в желчном пузыре приходится на немолодых женщин в возрасте 50-60 лет, которые неправильно питаются.
Обусловливающие факторы:
- Голодание. Детерминантами появления сладжа в такой ситуации выступают: нарушение моторики желчного пузыря, повышение тонуса сфинктера Одди, холестаз. Все это ограничивает отток желчи в двенадцатиперстную кишку, нарушается энтерогепатическая циркуляция.
- Беременность. Повышение уровня эстрогенов в крови у женщин вызывает нарушение метаболизма. Матка, увеличиваясь в размерах, начинает давить на органы брюшной полости, вследствие чего нарушается сократительная функция ЖП.
- Использование пероральных контрацептивов во время менопаузы обусловливает такие явления: снижение синтеза желчных кислот, повышение риска образования конкрементов, гипотонию ЖП.
- Прием препаратов кальция в рамках лечения остеопороза.
- Прием наркотиков.
- Операции на органах ЖКТ.
- Алкогольный, идиопатический панкреатит.
- Водянка ЖП.
- Серповидно-клеточная анемия.
Осадок в ЖП может стать следствием применения медикаментов:
- Октреотида (приводит к гипотонии ЖП, способствует перенасыщению желчи холестерином и накоплению сладжа).
- Цефтриаксона (активные компоненты, которые входят в состав средства, соединяются с кальцием — образуется нерастворимая соль).
- Медикаментов, действие которых направлено на снижение липидов в крови (способствуют образованию камней, повышают секрецию холестерина и уменьшают синтез желчи).
Течение недуга могут усугублять такие факторы:
- высококалорийное питание;
- цирроз печени;
- стрессы и другие формы психоэмоциональных расстройств;
- гиподинамия;
- атеросклероз;
- инфекции в ЖП;
- повышенный холестерин в крови;
- сахарный диабет;
- ожирение.
Билиарный сладж бывает первичным (самостоятельное заболевание без сопутствующих патологий) и вторичным (развивается на фоне болезней ЖКТ, к примеру, панкреатита).
Билиарный сладж образуется вследствие длительного застоя желчи в пузыре. Он являет собой сухой осадок желчи, и состоит из:
- холестерина;
- желчных пигментов;
- солей кальция;
- муцина;
- белков желчи.
Эти вещества откладываются в полости желчного пузыря, и они, благодаря своему химическому составу, визуализируются при ультразвуковом исследовании. Врачи выделяют факторы риска, при наличии которых, билиарный сладж развивается довольно часто:
- Холецистит. Хронический холецистит очень распространенное заболевание. За последние 10 лет, значительно увеличилось количество пациентов с воспалительным процессом желчного пузыря. При хроническом холецистите воспалительный процесс протекает медленно. Стенки желчного пузыря утолщаются, и он медленнее эвакуирует желчь. Вследствие этого, желчь застаивается, и образуется билиарный сладж. Так как хронический холецистит протекает циклично, в период ремиссии, билиарный сладж может совсем проходить. При обострении холецистита, осадок в желчном пузыре опять появляется.
- Беременность. Врачи подсчитали, что билиарный сладж развивается у 20% беременных женщин. Обычно, он не является признаком холецистита. Во время беременности, матка поднимается вверх, и сжимает внутренние органы. При этом, может наблюдаться и снижение моторики желчного пузыря. После родов работа желчного пузыря восстанавливается, и осадок выходим вместе с желчью.
- Постоянные диеты для похудения. При недостаточном поступлении в организм питательных веществ, внутренние органы начинают менять свою работу. В желчном пузыре снижается моторика, и желчь начинает подолгу застаиваться. Билиарный сладж при этом развивается довольно часто. Он может самостоятельно пройти. При возобновлении правильного питания, а может быть причиной развития хронического холецистита и желчнокаменной болезни.
- Прием некоторых медицинских препаратов может стимулировать перенасыщение желчи холестерином. Желчь при этом становится более вязкой, и ее осадок может оставаться в пузыре.
Ниже представлен список препаратов, которые могут быть причиной билиарного сладжа:
- цефалоспорины третьего поколения;
- препараты, содержащие кальций;
- противозачаточные;
- липолитики.
Билиарный сладж может быть причиной формирования хронического холецистита, панкреатита и развития желчнокаменной болезни. При длительном застое желчи, возможно появление острого холецистита, при котором необходимо хирургическое вмешательство.
Болезни желчного пузыря крайне распространены среди людей, которые ведут малоактивный образ жизни, прибегают к употреблению нездоровой пищи, обилию спиртного. При засорении организма холестерином вначале откладывается взвесь в желчном пузыре.
В последующем образованные вещества кристаллизируются, вызывая формирование так называемого песка и камней. Давайте же выясним, как лечить желчный пузырь, что предпринять, чтобы избежать проблем со здоровьем.
Симптоматика заболевания
Более 30% населения страдают желчнокаменной болезнью, характеризующейся собранием камней в желчном пузыре. Процесс камнеобразования можно остановить на ранних этапах развития болезни, но не все люди своевременно обращаются за помощью к специалистам и в результате доводят здоровье своего организма до предела.
Камни в желчном пузыре не всегда можно вывести путем медикаментозного лечения, поэтому большинство пациентов направляются на операцию по удалению желчного пузыря. Чтобы не допустить этого, рекомендуем начать борьбу с камнеобразованием при первом появлении желчной взвеси, концентрированной желчной массе, в состав которой могут входить мелкие песчинки или конкременты.
Взвесь в желчном пузыре – густая масса, образуемая в результате определенных нарушений между частицами желчи, которые впадают в осадок и изменяют, таким образом, структуру слизистой оболочки органа.
Эти нарушения могут произойти по ряду причин и, как правило, сопровождаются характерной симптоматикой, на фоне которой человек может определить начало неприятного процесса в системе пищеварения.
Происходящие нарушения в желчевыводящей системе способствуют скоплению желчного осадка. Этот застой сопровождается образованием желчной взвеси, а сам процесс называют сладж-синдром, который может произойти у каждого взрослого человека по ряду определенных причин.
Иногда такой процесс выявляется у несовершеннолетних детей, но чаще всего образованию взвеси подвергаются женщины старше 40 лет.
В состав желчной взвеси входят кристаллы холестерина, соли кальция и белок. У каждого пациента эта масса может образовываться в разных пропорциях по отношению друг к другу, а определить наличие взвеси можно с помощью УЗИ-исследования желчного пузыря.
Данное образование считается началом желчнокаменной болезни, процесс которой можно остановить применением специальных медпрепаратов для исключения развития желчных камней.
Желчный сладж разделяют на первичный и вторичный. Первичное образование взвеси развивается самостоятельно и не сопровождается иными заболеваниями. Вторичный сладж охарактеризован сопутствующими патологиями в желудочно-кишечном тракте и, как правило, развивается на фоне других заболеваний пищеварительных органов.
Взвесь в пузыре может образоваться по разным причинам, основная – видимые нарушения в холестериновом обмене. Такие изменения происходят из-за малоподвижного образа жизни, при употреблении вредной пищи, а также вследствие приема медпрепаратов, негативно влияющих на состав желчи.
Взвесь может образоваться у беременных женщин за счет кардинальных изменений в организме матери в период вынашивания плода. Также этому процессу способствует наличие хронических заболеваний органов пищеварения, развитый атеросклероз, сахарных диабет, цирроз печени и ожирение.
Наличие желчного осадка указывает на серьезные нарушения в работе желчного пузыря, что в дальнейшем может привести к образованию камней. При диагностировании данной патологии рекомендуется незамедлительное лечение строго по назначению гастроэнтеролога.
Симптомы образования желчной взвеси и диагностика заболевания
На первых этапах образования взвеси больной человек не испытывает особого дискомфорта, поэтому определить развитие столь неприятного процесса можно только на диагностике. Когда болезнь начинает прогрессировать, выявляются характерные симптомы:
- появляется боль в области правого подреберья, часто интенсивного характера;
- пропадает аппетит;
- присутствует тошнота, иногда переходящая в рвоту;
- наблюдается изжога;
- тяжесть в животе, метеоризм;
- проблемы с опорожнением, поносы могут чередоваться с запорами.
При появлении этих симптомов необходимо срочно обратиться к специалисту, который на основе анамнеза пациента назначит эффективную диагностику. В первую очередь пациенту потребуется сдать анализ крови и мочи.
Лабораторные исследования позволят выявить уровень белка и холестерина в крови, определить количество ферментов и билирубина, а также оценить скорость обмена веществ.
Далее необходимо пройти УЗИ-обследование, позволяющие обнаружить в желчном пузыре негативные образования и установить их количество. Для выявления точных изменений в желчном органе и печеночных тканях врач может направить пациента на магнитно-резонансную томографию. А для исследования желчной массы проводится дуоденальное зондирование.
Как только больной пройдет все необходимые процедуры обследования, врач сможет установить точный диагноз и определить степень запущенности процесса образования желчной взвеси, и только на основании полученных результатов назначить пациенту необходимый курс медикаментозного лечения.
Методы лечения
Лечение желчной взвеси сочетается с обязательным соблюдением диетического рациона. Больному рекомендуется употреблять пищу в небольшом количестве, 5-6 раз в течение суток. Из рациона следует исключить жирные и жареные блюда, копчености, соленья, пряности, острые продукты и приправы.
Также рекомендуется свести к минимуму потребление соли и сахара. Для больных, имеющих незначительное скопление желчной взвеси, отлично подходит диета №5.
Патологическое образование в желчном пузыре лечится по назначению врача. В первую очередь предусматривается устранение причин, повлекших застой желчи в органе. Консервативное лечение основывается на применении препаратов, разрушающих застой желчной массы.
Также пациенту назначаются средства, защищающие печеночные ткани и снимающие болевой синдром. Эффективность лечения зависит от соблюдения рекомендаций гастроэнтеролога. Если курс медикаментозного оздоровления не принес положительных результатов, пациенту назначается операция.
Лечение взвеси осуществляется хирургическим путем и проводится в разных вариантах:
- экстракорпоральная литотрипсия;
- холецистэктомия;
- холецистэктомия, с применением эндохирургии.
Клиническая картина
В медицинской практике существует несколько подходов к проблеме:
- одна группа специалистов расценивает хлопья в желчном пузыре как транзиторное состояние, которое не требует лечения;
- остальные медики рассматривают появление билиарного сладжа как первую стадию ЖКБ.
Компромиссным считается мнение, при котором взвесь рассматривается в качестве обратимого явления, в ряде случаев выступающего причиной появления серьезных осложнений.
Сладж в ЖП у большинства пациентов «заявляет о себе» интенсивными болями и диспептическим синдромом. Только у 20 % больных это аномальное явление протекает бессимптомно.
Признаки наличия взвеси в ЖП более выражены по сравнению с холецистолитиазом. Это обусловливается рядом факторов:
- взвесь, в отличие от камней, может свободно мигрировать по желчным протокам, тем самым раздражая их болевые рецепторы;
- сократительная функция ЖП при наличии взвеси страдает гораздо меньше, чем на фоне ЖКБ; это способствует постоянной элиминации сладжа, вызывает боль.
Боль может быть интенсивной, приступообразной, длиться от нескольких минут до 2-3 часов; длительной или время от времени рецидивировать; четко локализоваться или распространяться по всей брюшной полости.
Боль, вызываемая сладжем, сочетается с другими симптомами со стороны органов ЖКТ:
- изжогой;
- жидким стулом;
- рвотой;
- запорами;
- снижением аппетита.
Большинство врачей рассматривает билиарный сладж как первую стадию холецистита и желчнокаменной болезни. В 20% случаев он протекает без симптомов, а в 80% его клиническая картина похожа на хронический холецистит.
| Название симптома | Характеристика симптома |
| Болевой синдром | Болевой синдром развивается при начале холецистита, или же во время перемещения осадка в желчном пузыре. Осадок сам по себе может вызывать сильную боль, так как он раздражает слизистую оболочку. Боль может быть приступообразной, или ноющей. Она локализируется в правом подреберье. |
| Синдром интоксикации | Данный синдром развивается при холецистите, или панкреатите. Он является главным признаком воспалительного процесса. Синдром интоксикации включает в себя такие симптомы:
|
| Желтуха | Желтуха является признаком нарушения оттока желчи. Она может быть вызвана спазмом протока, который был спровоцирован болевым синдромом, или же камнем, перекрывшим отток. |
| Метеоризм | Развивается при подключении в воспалительный процесс поджелудочной железы. |
| Синдром диспепсии | Синдром диспепсии проявляется тошнотой, рвотой, изжогой, расстройством стула. Он может развиваться при недостаточном поступлении желчи в двенадцатиперстную кишку, при котором наблюдается нарушение пищеварения. |
Сладж синдром у ребенка
У маленьких пациентов густая желчь образуется на фоне хронического небактериального воспаления. Недуг характеризуется латентным прогрессированием клинических признаков при выраженном течении. В желчном пузыре формируется хлопьевидная суспензия:
- у малышей — билирубиновой природы;
- у подростков — билирубиново-холестеринового характера.
В число факторов, позитивно влияющих на динамику образования осадка у ребенка, входят пролонгированная физиологическая желтуха, во время которой в составе желчи повышается уровень свободного билирубина.
Это нарушение, а также искусственное вскармливание и несвоевременное введение прикорма, считаются первопричинами появления взвеси у детей раннего возраста.
У старшего ребенка сладж может проявиться на фоне стресса, нарушений работы пищеварительного тракта, недостаточного поступления микроэлементов и желчегонных продуктов натурального происхождения.
Симптоматика заболевания
В большинстве случаев билиарный сладж протекает бессимптомно, в чем заключается особенность заболевания. Недуг проявляется внезапно в острой форме, что требует оперативного вмешательства.
Общая клиническая картина:
- болевой синдром справа под ребрами после и до еды;
- периодический или постоянный горьковатый привкус во рту;
- частая горькая отрыжка с изжогой;
- вздутие, метеоризм, урчание в животе;
- переменчивый стул;
- тошнота со рвотой.
Какие симптомы свидетельствуют о том, что образовалась взвесь в желчном пузыре?
Выявить БС самостоятельно практически невозможно – заболевание не имеет специфических симптомов, которые могли бы указать на него.
Если, например, при ангине болит горло и поднимается температура, и врач может дать точное определение болезни, то сладж может протекать без особых проявлений и быть диагностированным только при УЗИ.
Диагностика
Определить состояния желчи можно несколькими способами. Для этого проводится:
- Оценка жалоб пациента, имеющихся симптомов, локализации боли.
- Оценка семейного анамнеза и истории болезни с целью определения генетических предрасположенностей, имеющихся заболеваний ЖКТ, печени.
- Физикальный осмотр с целью определения степени болезненности ощупывания живота.
- Общие исследования крови, мочи с каловыми массами с целью выявления фоновых и сопутствующих сладжу заболеваний и возможных осложнений.
- Биохимия крови для оценки степени нарушения ферментации в печени, определения общего белка, билирубина, холестерина и других компонентов крови.
- Инструментальное обследование, которое включает:
 Диагностика с помощью УЗИ.
Диагностика с помощью УЗИ.
Выявить песок в желчном пузыре позволяет несколько диагностических процедур. В первую очередь гастроэнтеролог опрашивает больного, выясняет первые симптомы, определяет область локализации неприятных ощущений.
Затем проводятся лабораторные исследования, результаты которых дают возможность определить уровень содержания холестерина, билирубина и белка в крови.
Что касается наиболее распространенных амбулаторных методов диагностики, здесь стоит отметить:
- Ультразвуковое исследование дает возможность обнаружить мельчайшие хлопья застоявшихся в желчном пузыре веществ, определить их плотность.
- Магнитно-резонансная томография позволяет выявить патологические изменения в тканях желчного пузыря и печени.
- Дуоденальное зондирование направлено на получение образцов желчи для определения ее состава.
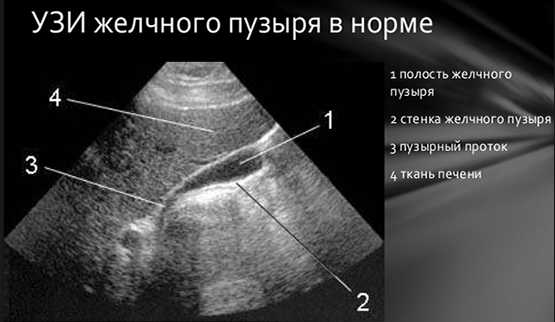
Взвесь обнаруживается на УЗИ (трансабдоминальной ультрасонографии). Процедура позволяет судить об эхооднородности желчи.
Дополнительные исследования:
- МРТ (показывает патогенные изменения в печени и ЖП).
- Дуоденальное зондирование (проба желчи с дальнейшим изучением ее состава).
Лечение недуга может осуществляться по трем схемам:
- пациентам с незначительными нарушениями показана корректирующая диета № 5, лекарственная терапия направлена на устранения первопричин проблемы;
- консервативное лечение (проводится основной группе пациентов) — применение лекарств, устраняющих застой желчи, обладающих гепатопротекторными и обезболивающими свойствами;
- оперативное вмешательство (холецистэктомия, лапароскопия, экстракорпоральная литотрипсия).
Лечение назначается только после постановки окончательного диагноза. Обследование начинается со сбора анамнеза, при котором врач анализирует имеющиеся у пациента заболевания, время появления первых признаков, характер неприятных ощущений.
Обязательно нужно принимать во внимание патологии пищеварительной системы, прием лекарственных препаратов или спиртных напитков. После этого назначаются общие анализы крови и мочи.
Они помогают определить уровень печеночных ферментов, холестерина и билирубина. Наиболее информативной аппаратной диагностической процедурой является УЗИ.
С его помощью обнаруживается гиперэхогенная взвесь, оценивается общее состояние желчного пузыря. МРТ дает информацию о различных патологических изменениях в органах и тканях.
При дуоденальном зондировании осуществляется забор желчи на анализ.
Лечение и профилактика
При обнаружении сладжа врач может принять решение разжижать хлопьевидную желчь. При этом назначается:
- диетотерапия с применением меню стола № 5;
- медикаментозные методы лечения, предполагающие выведение песка из пузыря.
Во втором случае назначаются:
- лекарства на основе урсодезоксихолевой и желчной кислоты с ярко выраженным гепатопротекторным эффектом, которые будут разжижать хлопьевидную желчь, и выводить токсины из клеток печени;
- спазмолитики для купирования болей.
Существуют народные способы, позволяющие разжижать желчь. Оливковое масло, травяные сборы, отвар свеклы помогают эффективно произвести разжижение и выведение желчного содержимого.
Прежде всего при выявлении взвеси назначают медикаментозную терапию. Здесь применяются препараты, содержащие урсодезоксихолевую кислоту. Указанное вещество способствует разжижению желчи и активизации обменных процессов в организме.
В ходе терапии не обойтись без спазмолитических средств, которые предназначены для устранения болевого синдрома. Если представленные методы лечения не дают ожидаемых результатов, прибегают к радикальным решениям, в частности оперативному вмешательству.
Взрослому или ребенку со сладжем, диагностированным на УЗИ, рекомендуется одна из систем реабилитации, в зависимости от типа и стадии заболевания:
- Наблюдательная тактика, все меры направлены на установление диагноза и профилактику.
- Безоперационное лечение желчегонными препаратами, урсодеоксихолевой кислотой, симптоматическая терапия. Проводится в случае, когда без устранения билиарного сладжа осадок грозит превратиться в камни.
- Хирургическое лечение.
Метод ведения пациента подбирается индивидуально на основании проведенных исследований дифференциальной диагностики.
moyapechen.ru
Лечение билиарного сладжа должно быть направлено на разжижжение и нормализацию состава желчи, снятие болевого синдрома, профилактику развития осложнений. Лечение состоит из таких компонентов:
- Диета. Человеку необходимо отказаться от острой, жареной и жирной пищи, алкогольных и газированных напитков. Диета должна включать большое количество продуктов содержащих клетчатку, так как она стимулирует моторику пищеварительного тракта. Диета должна быть постоянной. Она является важным компонентом лечения и профилактики.
- Питьевой режим. Пациенту необходимо выпивать в день достаточное количество жидкости. Объем воды можно рассчитать самостоятельно: вес в килограммах умножить на 30 миллилитров. Вода способствует более легкому отхождению осадка.
- Медикаментозное лечение. О нем более подробно рассказано в таблице:
Народное лечение может быть очень эффективным при данной патологии. Его лучше использовать после консультации с лечащим врачом.
Возможные последствия застоя желчи
При отсутствии своевременного должного лечения на фоне застойных процессов в области желчного пузыря может развиваться острый панкреатит. Нередко следствием нарушения в организме становится холецистит, который приводит к воспалению тканей.
Чтобы избежать вышеуказанных проявлений, стоит поддерживать нормальную массу тела. Необходимо отказаться от регулярного применения жестких диет, направленных на резкое снижение веса. Также следует проводить профилактику таких заболеваний, как цирроз и гепатит, результатом которых часто выступает образование взвеси в желчном пузыре.
Внимательность рекомендуется проявлять и к выбору медикаментозных препаратов. Перед приемом лечебных средств стоит тщательно изучать побочные действия, консультироваться с врачом и по возможности сокращать применение химии в целом.
Диета при взвеси в желчном пузыре
Основная масса диетических программ при обнаружении взвеси в желчном пузыре требует снижения количества потребляемой жирной пищи. Из рациона постепенно исключают следующие продукты: мясо крупных животных, майонез, всевозможные соусы, сливки, яйца. Сводят к минимуму приготовление блюд на основе круп.
В то же время диета при взвеси в желчном пузыре позволяет употреблять свежие фрукты и овощи, ягодные соки, кофе и чай, кисели, компоты, пшеничный и ржаной хлеб, сливочное и растительное масло, кисломолочные продукты (творог, твердый сыр, сметана).
Своевременное обнаружение взвеси в желчном пузыре до образования так называемого песка выступает поводом исключить из меню супы на жирных бульонах, сало, выпечку, консервы, копчености, мороженое, шоколад, алкоголь.
что это такое? Почему бывают мутные околоплодные воды на 20 неделе? Чем грозит при беременности? Особенности мелкодисперсной и крупнодисперсной, гиперэхогенной и эховзвеси
Часто женщины пугаются, услышав от врача, что в околоплодных водах у них обнаружена эхогенная взвесь. В голову сразу приходят самые страшные сценарии дальнейших событий, но поводы для волнений, поверьте, есть не всегда.
Что это такое?
Взвесь в водах — это не что иное, как свободноплавающие частицы, обычно — продукты жизнедеятельности вашего малыша. Кроха в материнской утробе не скучает — он регулярно заглатывает некоторое количество вод, они проходят по пищеварительному тракту, тренируя его работу и перистальтику кишечника, попадают в мочевой пузырь, малыш умеет писать. Помимо этого, в состав взвеси в норме входят эпителиальные клетки, которые постоянно отшелушиваются, выпавшие волоски лануго, частицы жирной первородной смазки, которая на протяжении почти всей беременности густым слоем покрывает тонкую, как пергамент, кожу, защищая ее от постоянного воздействия водной среды до тех пор, пока кожа не станет плотной.
Воды вырабатываются внутренней мягкой и эластичной оболочкой плодного пузыря — амнионом. И обновление вод происходит каждые 3 часа, чтобы общая среда внутри матки непременно оставалась стерильной.
Наличие частиц продуктов жизнедеятельности малыша, которые мы перечислили, не считают признаком патологии, болезни — это умеренные физиологические взвеси, которые не вызывают опасений.
Однако есть и другие примеси, которые представляют собой более тревожную картину. В мекониальных водах, например, присутствуют частицы первородного кала мекония. В норме кал накапливается в кишечнике ребенка и покидает его только после того, как кроха появится на свет и начнет кушать. Меконий имеет темный зеленый или почти черный цвет. И его появление в водах всегда свидетельствует о состоянии неблагополучия плода, обычно о гипоксии.
Примеси крови в околоплодных водах — тоже крайняя ситуация, в которой нужно принимать срочное решение о спасении плода и его матери, поскольку она может быть признаком отслойки плаценты.
Патологические взвеси наблюдаются только в мутных водах, и почти всегда в этом случае имеет место внутриутробное инфицирование
Как оценивают состояние вод?
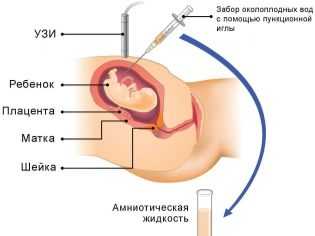
Существует несколько способов обнаружения взвеси — УЗИ, амниоскопия и амниоцентез.
Ультразвуковое обследование дает довольно приблизительное представление о составе вод, прозрачности. До конца первого триместра обычно воды анэхогенные, в них нет эховзвесей. Со второго триместра может в норме обнаруживаться эхопозитивная мелкодисперсная взвесь, которая и является, по сути, первыми частицами жизнедеятельности малыша.
На этих сроках взвеси определяются только очень чувствительными сканерами, их количество невелико, а потому говорят об их единичном присутствии в поле зрения. Эхопозитивная гиперэхогенная взвесь может присутствовать в водах с конца второго триместра, чем больше срок беременности, тем ее количество больше. Если обнаруживается слишком много взвеси, то говорят о перенашивании беременности, но такое обычно уже наблюдается после того, как предполагаемый срок родов давно истек, а роды еще не наступили.
Если эховзвесь крупнодисперсная, хлопьевидная, то это чаще всего означает, что в водах присутствуют патологические примеси, например, меконий. Но точно установить это ультразвуковое обследование не позволяет. Оно определяет лишь факт присутствия, а вот детали помогают выяснить другие методы.
При подозрении на гипоксию плода более информативным является метод амниоскопии. Прибор амниоскоп вводят через шейку матки, не травмируя плодные оболочки. Камера на дистальном конце помогает врачу внимательно осмотреть амниотическую жидкость, исследовать ее прозрачность, рассмотреть цвет и характер крупнодисперсной взвеси.
В самых тяжелых сомнительных случаях показана инвазивная диагностика, которой является амниоцентез. Проводится прокол плодного пузыря через переднюю брюшную стенку или задний свод влагалища, тонкой иглой осуществляется забор вод для последующего их изучения в лаборатории. Это самый точный, но и самый рискованный метод диагностики, для которого нужны веские медицинские показания.
Если женщина чувствует себя хорошо, у плода все тоже идет по плану, беременность протекает благополучно, то состояние вод очевидным уже становится в родах, когда плодный пузырь лопается, и воды выходят наружу.
Каким должно быть лечение?
Если врач не встревожен, говоря о наличии небольшого количества мелкодисперсной эхопозитивной взвеси, то нет повода волноваться и женщине, как нет никакого повода что-либо начинать срочно лечить. Процессы внутри матки протекают физиологические, в коррекции и вмешательстве они не нуждаются. Лишь на самых поздних сроках при очевидном перехаживании большое количество таких взвесей косвенно подтверждает перенашивание и может быть поводом для принятия решения о стимуляции родов или проведении кесарева сечения, если к нему имеются индивидуальные показания.
Все меняется, если взвеси патологические. В случае подтверждения мекониальных вод женщине назначается особое лечение и постоянный контроль состояния плода — ультразвук, КТГ. При малейших признаках ухудшения ради спасения малыша проводят досрочное родоразрешение.
Если срок уже большой, и плод доношенный, то предпочтительным считается родоразрешение, чтобы не подвергать малыша даже потенциальному риску.
Для лечения гипоксии рекомендуют препараты, улучшающие маточно-плацентарный кровоток, витамины, кислородные коктейли. При необходимости вводят в схему антибиотики широкого спектра действия, чтобы предупредить инфицирование.
Если лечение эффективно, состояние ребенка улучшается, то естественный механизм обновления вод постепенно приведет к очищению водной среды, и уже через некоторое время воды почти полностью освободятся от смесей.
Профилактика
Предупредить образование мелкодисперсной физиологической эхопозитивной взвеси женщина не может. Да и нет в этом никакой нужды, поскольку она ничем не грозит ни на 18 неделе, ни на 20 неделе, ни на других сроках.
Чтобы не было гипоксии, женщине нужно стараться вести здоровый образ жизни, отказаться от вредных привычек, больше гулять на свежем воздухе, полноценно питаться. Важно постараться исключить все стрессы, переживания, сохранять спокойствие и душевное равновесие.
Ранняя постановка на учет по беременности — отличный шанс обнаружить возможные факторы риска гипоксии или проблем с плацентой на самых начальных стадиях, когда медицинская помощь придется как никогда кстати.
Важно не отказываться от прохождения плановых ультразвуковых исследований, сдачи анализов. Только все это вместе поможет не допустить кислородного голодания плода, при котором последствия могут быть крайне опасными и даже необратимыми.
что такое крупнодисперсная и мелкодисперсная взвесь
Органы, существующие только во время эмбриогенеза, называются провизорными. Амнион – провизорный орган, служащий для создания и поддержания жидкой среды, в которой развивается плод. Жидкость, окружающая плод называется амниотическими (околоплодными) водами. Особенно интенсивно амниотическая жидкость вырабатывается в начале беременности, к концу беременности ее относительное количество уменьшается. Околоплодная жидкость не только продуцируется, но реабсорбируется, меняясь 8-9 раз на протяжении суток.
Оглавление
Состав околоплодных вод
Когда появляется взвесь в водах
Если есть на ранних сроках
Если определяются взвеси на поздних сроках
Природа образования взвеси в околоплодных водах при беременности
Патологическая
Физиологическая
Что такое крупнодисперсная взвесь
Что такое мелкодисперсная взвесь
Как определяются гиперэхогенные включения в водах
УЗИ-исследование
Амниоскопия
Амниоцентез
Почему появляются дисперсные грязные включения и мутные хлопья в околоплодные воды
Стоит ли переживать, если эхогенная взвесь отмечалась при излитии вод во время родовой деятельности
Выводы
Состав околоплодных вод
Несмотря на то, что амниотическая жидкость постоянно меняется, состав ее остается постоянным в течение всей беременности. В состав амниотической жидкости входят:
- белки, углеводы, липиды;
- гормоны;
- ферменты;
- микроэлементы;
- иммуноглобулины,
Присутствие в околоплодных водах бактериолитической субстанции лизоцима, приводит к тому, что у здоровых женщин амниотическая жидкость обычно стерильна. Сохраняется постоянный показатель рН амниотической жидкости.
Но не только химический состав, но и физические характеристики околоплодных вод остаются стабильными. Нормальные околоплодные воды прозрачны, с несильным специфическим запахом.
Когда и как отходят околоплодные воды перед родами
Когда появляется взвесь в водах
Однако оставаться совершенно прозрачными на протяжении гестации околоплодные воды не могут, потому что это среда развития живого организма. По мере развития плода в амниотическую жидкость попадают пушковые волосы, слущенный эпителий, частички первородной смазки – все это делает околоплодные воды менее прозрачными.
Взвесь в амниотических водах – это свободноплавающие частички различного происхождения. Обычно они определяются в поздние сроки беременности. Причиной сниженной прозрачности может быть также повышенное количество белка в околоплодной жидкости.
Если есть на ранних сроках
Если появляются взвеси в амниотической жидкости при сроке беременности до 20 недель – это показатель инфицированности. Сниженные защитные реакции во время беременности, могут привести к заболеванию. Поэтому такие изменения на УЗИ, сопровождающиеся гипертермией, болями в животе – это повод, чтобы провести всестороннее обследование и лечение, чтобы не допустить инфицирования плода.
Если определяются взвеси на поздних сроках
Появление взвеси на поздних сроках беременности не оказывает никакого отрицательного действия ни на беременную, ни на плод, и расценивается как вариант нормы.
Природа образования взвеси в околоплодных водах при беременности
Патологическая
При патологии помутнение амниотической жидкости чаще возникают на сроках беременности до 20 недель. Это признак наличия инфекции у беременной либо признак внутриутробного инфицирования плода, что требует срочного обследования и лечения.
Если помутнение вод начинает определяться только в самом конце беременности, то это признак переношенности, состояние требует срочного родоразрешения.
Физиологическая
При нормальном течении беременности в поздние сроки в амниотической жидкости определяется мелкодисперсная взвесь. Это результат развития и роста плода (пушковые волосы, слущенный эпителий, фрагменты первородной смазки). Это норма, и на здоровье матери и плода никак повлиять не может.
Такие же безобидные изменения происходят при наличии в околоплодной жидкости повышенного количества белка. Это состояние достаточно редкое, никакой опасности ни для матери, ни для плода оно не несет.
Что такое крупнодисперсная взвесь
Крупнодисперсные взвеси в околоплодных водах образуются за счет появления в них мекония – первородного кала. В норме меконий отходит после рождения или во второй период родов. Какие причины способствуют появлению этого симптома во время внутриутробного развития, до конца не выяснено. По мнению академика Л.С. Персианова и его школы, первичной причиной отхождения мекония является гипоксия плода, в результате чего усиливается перистальтика кишечника и выход мекония. Сейчас эту гипотезу разделяют не все. Некоторые зарубежные авторы считают, то выделение мекония плодом – нормальный физиологический акт, связанный с созреванием ЖКТ плода и миелинизацией ВНС.
Что такое мелкодисперсная взвесь
Мелкодисперсная взвесь в амниотической жидкости, появляющаяся в поздние сроки беременности – это признак роста и развития плода. Совершенно нормальный тип взвесей.
Мелкодисперсные взвеси, появляющиеся в первой половине беременности, свидетельствуют об инфицировании матери или плода, и требуют тщательного обследования и лечения.
Как определяются гиперэхогенные включения в водах
Для наблюдения за состоянием амниотических вод существуют три основных метода исследования.
УЗИ-исследование
УЗИ-исследование – самый безопасный метод, который проводится несколько раз за время беременности. Метод позволяет определить факт наличия взвешенных частиц в водах, их дисперсность и количество. Так как УЗИ – метод мониторинговый, за этими показателями наблюдают во время всей беременности.
Амниоскопия
Амниоскопия – это осмотр плодного яйца особым прибором, для выявления изменений в качественном и количественном составе околоплодных вод.
Процедура проводится только с согласия женщины в условиях стационара. Амниоскоп вводят через цервикальный канал. Определяют объем, прозрачность и цвет амниотической жидкости. Также оценивают состояние околоплодного пузыря. Процедура проводится по строгим показаниям:
- подозрение на гибель плода;
- подозрение на гипоксию плода;
- перенашивание беременности;
- резус-конфликт.
Процедура невозможна если подтверждены:
Процедура может иметь осложнения:
- механическое повреждение цервикального канала, кровотечение;
- преждевременное повреждение плодных оболочек.
Амниоцентез
Амниоцентез – это операция взятия околоплодной жидкости для проведения гормонального, генетического, иммунологического обследования плода.
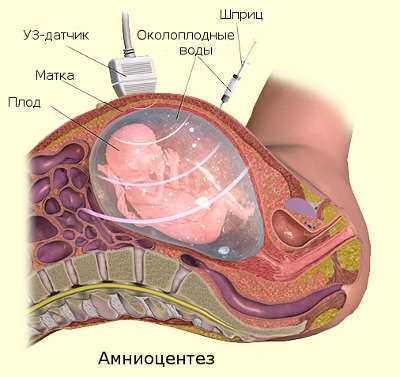
Это инвазивная процедура, делается она по строгим показаниям:
- УЗИ-признаки врожденных пороков;
- наличие у одного из родителей генной патологии;
- определение насколько легкие плода готовы к самостоятельному функционированию, если необходимо досрочное родоразрешение;
- внутриутробная инфекция;
- кровнородственный брак.
Выбор места прокола (трансабдоминальный или трансвагинальный) определяется положением плаценты. Более безопасным считается трансабдоминальный прокол. В настоящее время амниоцентез проводится под обязательным УЗИ контролем.
Почему появляются дисперсные грязные включения и мутные хлопья в околоплодные воды
Крупнодисперсные включения – это результат попадания в амниотические воды мекония, первородного кала, он зеленого цвета и вязкой консистенции.
Меконий состоит из секрета желез ЖКТ, слущенного эпителия, поглощенных плодом околоплодных вод с пушковыми волосками, частичками первородной смазки. Наиболее тяжелое осложнение при мекониевом загрязнении околоплодных вод – это аспирация плодом мекония. Различают три степени загрязнения меконием амниотических вод:
- Слабое окрашивание – воды без комочков мекония, зеленоватого цвета. Это состояние не приводит к неприятным последствиям для младенца.
- Умеренное окрашивание Вероятны осложнения у новорожденного, возможно потребуется СЛР (сердечно-легочная реанимация).
- Сильное окрашивание. Околоплодные воды густой консистенции, интенсивно окрашены. Требуется экстренная помощь, реанимационные мероприятия.
Стоит ли переживать, если эхогенная взвесь отмечалась при излитии вод во время родовой деятельности
Если в излившихся водах, во время начавшихся родов отмечаются мелкодисперсные включения, это не повод для волнений, а совершенно нормальная ситуация.
Если же включения крупнодисперсные – эта ситуация, конечно, более тяжелая. Многие ученые считают, что окрашивание вод в процессе родов, особенно слабо или умеренно выраженное никаких последствий в половине всех случаев, не имеет. Если же окрашивание выражено, то это состояние следует рассматривать как угрожающее для плода.
Выводы
УЗИ-заключение о наличие взвеси в околоплодной жидкости – это не диагноз. Является ли это патологией или симптомом нормально протекающей беременности, может сказать только врач, ведущий беременность. Поэтому так важно во время сдавать все положенные анализы и проходить все рекомендуемые обследования, а также осматриваться у специалиста.
Актуальное видео
Взвесь в околоплодных водах — это нормально?
Статьи по теме:
Многоводие при беременности — что это такое и чем опасно?
Симптомы и лечение маловодия: чем опасно для ребенка?
Можно ли беременным посещать бассейн на ранних и поздних сроках
Размер матки по неделям беременности в таблице
Чем опасен белок в моче при беременности
Что такое ИЦН у беременной
Как отличить тренировочные схватки
Ложные схватки: симптомы и признаки. Как отличить от настоящих
лечение, причины, симптомы, диагностика, осложнения
Образование осадка в мочевом пузыре связано с нарушениями оттока урины, неправильным обменом веществ и заболеваниями мочеполовой системы. При отсутствии терапии возникают осложнения, в числе которых мочекаменная болезнь.
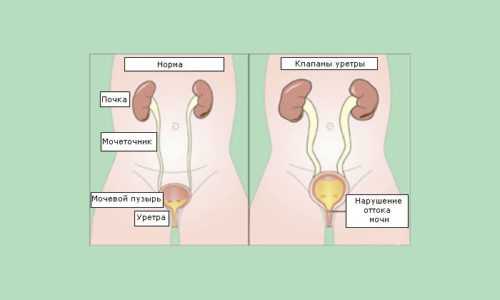
Образование осадка в мочевом пузыре связано с нарушениями оттока урины, неправильным обменом веществ и заболеваниями мочеполовой системы.
Виды и особенности
Существует несколько классификаций структур в мочевом пузыре. По источнику образования осадок делят на первичный и вторичный:
- Первичный. Образуется непосредственно в мочевом пузыре и оседает на слизистых стенках в виде хлопьев.
- Вторичный. Проникает в орган из мочеточника. Появление вторичной взвеси связано с почечными патологиями.
По размеру частиц фракции могут быть мелкодисперсными или крупнодисперсными:
- Мелкие частицы состоят из кристаллов уратов. Размер отдельных структур - не более 0,0005 мм. При отсутствии лечения твердые микроскопические кристаллики обрастают клетками эпителия и крови.
- Крупнодисперсная взвесь способна привести к нарушению оттока урины. В результате происходит застой, который усугубляет ситуацию.
По составу структур осадок делят на эхогенный и гиперэхогенный:
- Эхогенный. Чаще всего появляется из-за патологических причин. Большую часть состава занимает холестерин. Частицы образуются при соединении концентрированной урины и солей.
- Гиперэхогенный. Представляет собой небольшие чешуйки, которые образуются из фосфатов, оксалатов и уратов. Главная причина появления эховзвеси - повышенная концентрация солей, возникающая из-за длительного застоя.
У детей
У детей возникновение физиологического осадка в мочевыделительной системе может быть вариантом нормы. Появление частиц связано с быстрым ростом и созреванием. Если структур мало и у ребенка отсутствуют иные признаки заболевания, состояние не нуждается в коррекции.
У взрослых
У женщин во время беременности наличие структур не всегда указывает на заболевание. Появление частиц обусловлено физиологическими изменениями: давлением увеличивающейся матки и смещением органов. После родов состояние нормализуется без дополнительных мер.
Причины
Болезни
Заболевания мочеполовой системы часто сопровождаются застойными явлениями, которые повышают риск появления взвеси в мочевом пузыре. К таким патологиям относится, например, уретрит. Часто обнаруживается осадок у людей с хроническим циститом. Характерно образование вторичной эховзвеси при заболеваниях почек, в т. ч. при пиелонефрите, гломерулонефрите и мочекаменной болезни. Большой камень при прохождении через мочевыводящие пути вызывает появление эритроцитов в урине и увеличение концентрации структур.
Осадок может появляться при системных патологиях и паразитарных заболеваниях (шистосомозе).
Травмы
Чаще всего к образованию крупнодисперсных кристаллов приводит хирургическое вмешательство. Это обусловлено механическим повреждением тканей и появлением эритроцитов в моче.
На фоне затрудненного мочеиспускания (характерно для лежачих больных) повышаются плотность и эхогенность мочи. Возможно образование не только отдельных частиц, но и мелких камней в дальнейшем.
Механические травмы вызывают такие же последствия: попадание кровяных клеток в урину, отсутствие двигательной активности и застой жидкостей с сопутствующим возникновением взвеси.
Питание
Появление осадка могут спровоцировать продукты, вызывающие раздражение слизистых стенок мочевыделительной системы. К числу опасных блюд относятся копчености, маринады, соленья, острые специи, шоколад, кофе, какао, алкоголь и газировки. Другой провоцирующий фактор - несоблюдение питьевого режима.
Нарушение метаболизма
Иногда взвесь образуется на фоне нарушений обмена веществ, возникающих из-за патологий ЖКТ. При поражениях желчного пузыря и печени в моче присутствует осадок из желчных пигментов. Кроме того, повышается уровень холестерина, который увеличивает плотность выделений и создает условия для образования хлопьев.
Симптомы
На начальной стадии признаки заболевания могут отсутствовать. Позднее возникает ряд неспецифических симптомов:
- Боль в области паха. Может быть колющей или тянущей. Ощущения усиливаются при опорожнении мочевого пузыря.
- Частые позывы к мочеиспусканию. Отток может резко прекращаться без желания больного, но возобновляться после изменения позы. Нередко возникает чувство неполного опорожнения.
- Наличие крови в моче, изменение цвета. Чем дольше жидкость находится в организме, тем темнее оттенок. Гематурия чаще возникает у мужчин, поскольку их мочевыводящие пути менее широкие.
- Изменение запаха урины. Симптом появляется на поздних стадиях из-за сильного воспаления и присоединения инфекций.
- Импотенция. Из-за увеличения мочевого пузыря усиливается давление на предстательную железу.
Диагностика
Поскольку симптомы могут указывать как на наличие взвеси, так и на присутствие иных мочеполовых патологий, необходимо провести дополнительные исследования. Также это поможет выявить сопутствующие заболевания, если они стали причиной образования осадка.
Применяются следующие методы диагностики:
- УЗИ;
- общий анализ крови;
- бакпосев и общий анализ мочи;
- компьютерная томография;
- пиелография;
- цистография.
Последние исследования назначают в трудных случаях. Чаще всего для установления диагноза достаточно результатов анализов и УЗИ.
Лечение
Лечение зависит от причин появления осадка и может включать в себя устранение первичных патологий.
Медикаменты
Терапия должна быть направлена на уменьшение концентрации частиц, предотвращение их образования, общее укрепление организма и снятие симптомов. Традиционно используются следующие средства:
- Диуретики (Цистон, Уролесан). Назначаются врачом с особой осторожностью, т. к. при наличии камней мочегонные препараты могут спровоцировать развитие осложнений.
- Антибиотики (Монурал, Нолицин). Используются при наличии инфекции после выявления чувствительности патогенов.
- Спазмолитики (Дротаверин, Но-шпа). Расслабляют мускулатуру, облегчают отток мочи и уменьшают боль.
- Противовоспалительные средства (Ибупрофен, Кетопрофен). Должны применяться с осторожностью, поскольку часто вызывают побочные эффекты.
Народная медицина
Использование трав следует сочетать с традиционным медикаментозным лечением. Перед применением народных рецептов необходимо получить разрешение врача, т. к. препараты обладают противопоказаниями.
- Отвар ромашки аптечной. Растение является мочегонным средством и снимает воспаление. 2 ст. л. сырья залейте стаканом кипятка и поставьте на водяную баню на 15 минут. После снятия с огня настаивайте жидкость в течение часа. Принимайте по 50 мл 3 раза в день.
- Отвар крапивы. Останавливает кровотечение, уменьшает количество эритроцитов в моче и способствует циркуляции жидкости. 4 ст. л. листьев залейте 1 л воды и поставьте на медленный огонь на 20 минут. После охлаждения удалите осадок. Принимайте по 100 мл 4 раза в сутки.
- Отвар шиповника. Обладает противомикробными и мочегонными свойствами. Доведите до кипения 1 л воды и добавьте 100 г плодов. Через 5 минут снимите с огня. Настаивайте в течение часа. Принимайте по 100 мл 3 раза в день.
Длительность курса определяет лечащий врач.
Диета
Следует отказаться от вредных напитков и продуктов, а также убрать из рациона острые специи. Они вызывают раздражение слизистых оболочек и усиливают образование осадка. Рекомендуется ограничить употребление соли. Большую часть меню должны составлять тушеные и вареные блюда, а также продукты, приготовленные на пару.
Необходимо выпивать минимум 2 л воды в сутки. После физической активности, при токсикозе и в жаркое время года нужно увеличить норму, поскольку часть жидкости покидает организм не через мочевыводящую систему.
При повышении кальция в рацион включают больше мясных продуктов и злаков. Допустимо употребление яиц и белого хлеба. Долю фруктов и молочных продуктов ограничивают.
При подагре и увеличении концентрации мочевой кислоты уменьшают количество мяса и рыбы в рационе.
Возможные осложнения
На начальной стадии травмируются слизистые оболочки. Возможно присоединение вторичной инфекции. В дальнейшем происходит опущение мочевого пузыря, сопровождающееся недержанием или неполным опорожнением, и образование конкрементов. При отсутствии лечения возможен разрыв органа и развитие перитонита.
Профилактика
Для уменьшения риска образования взвеси следует придерживаться следующих рекомендаций:
- Соблюдайте правила гигиены. Это поможет избежать развития мочеполовых инфекций. Принимайте душ после каждого опорожнения и полового акта, убирайте излишки влаги после процедур и не носите синтетическое белье.
- Ведите здоровый образ жизни. Вредные привычки способствуют возникновению осадка. Правильное питание и физические упражнения улучшают обмен веществ и отток мочи.
- Пейте достаточно воды. Из-за отсутствия естественного очищения повышается концентрация веществ в урине. Это главный фактор риска.
- Не сдерживайтесь. Подавление позывов приводит к переполнению мочевого пузыря, его воспалению и застою мочи.
- Не занимайтесь самолечением. Бесконтрольный прием антибиотиков, диуретиков, спазмолитиков и других лекарств может усугубить ситуацию или вызвать иные симптомы.
При появлении любых тревожных признаков следует обратиться к врачу. После 40 лет повышается риск бессимптомного развития заболеваний, поэтому необходимо посещать уролога каждые полгода.