Дисфагия пищевода симптомы
Что такое дисфагия пищевода: симптомы и лечение
 Дисфагия — синдром (комплекс симптомов), проявляющийся в виде затруднённого прохождения пищевого комка либо жидкости при их проглатывании.
Дисфагия — синдром (комплекс симптомов), проявляющийся в виде затруднённого прохождения пищевого комка либо жидкости при их проглатывании.
Подобное явление может наблюдаться как на начальных этапах акта глотания (орофарингеальная дисфагия), так и на завершающих (пищеводная дисфагия). Каждый 17-й человек в мире испытывает симптомы дисфагии как минимум один раз.
При этом тенденции к уменьшению заболеваемости не отмечается.
Что это такое?
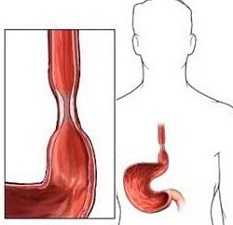
Дисфагия пищевода – это симптом заболевания, заключающийся в затруднении глотания твердой и жидкой пищи. Это состояние способно возникать как по причине болезней гортани, глотки, пищевода и смежных с ними органов, так и вследствие неврологических болезней, поскольку именно ЦНС осуществляет регуляцию процесса приема пищи.
Классификация
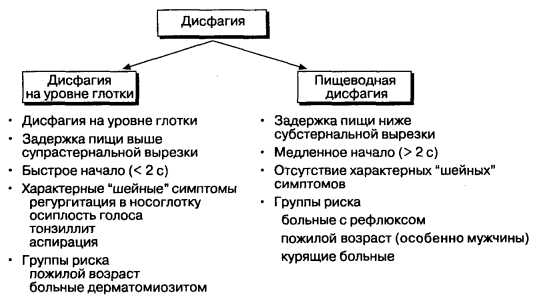
В зависимости от локализации нарушений, вызывающих затрудненность глотания, выделяют следующие виды дисфагии:
- рото-глоточная (или орофарингеальная) – вызывается затрудненностью поступления комка пищи в просвет пищевода, вызванной патологиями мышц глотки, окологлоточных тканей или нервной системы;
- глоточно-пищеводная – провоцируется нарушением фазы быстрого проглатывания и затрудненностью поступления болюса в пищевод;
- пищеводная (эзофагеальная) – возникает при нарушениях медленной фазы глотания, затрудняющих поступление пищевого комка в пищевод, разделяется на нижнюю и среднюю.
В зависимости от причин возникновения нарушение глотания может быть:
- функциональным – вызывается нервными и психоэмоциональными нарушениями;
- органическим – провоцируется заболеваниями или другими поражениями рта, глотки или пищевода.
В дисфагии выделяют 4 степени проблем с глотанием пищи:
- 1 степень – нарушение глотания наблюдается только при попытке употребить некоторые виды твёрдой пищи;
- 2 степень – проблема проявляется при попытке проглотить любую твёрдую пищу;
- 3 степень – сложность при проглатывании мягкой пищи;
- 4 степень – практически отсутствует возможность проглотить мягкую пищу, и даже жидкость (часто такое состояние наблюдается при раке 4 степени).
Причины возникновения
Специалисты в сфере гастроэнтерологии отдельно рассматривают этиологические факторы, приводящие к развитию орофарингеальных («высоких») и пищеводных («нижних») расстройств глотания, хотя некоторые из них выявляются при обоих типах патологии. Прохождение пищевого комка через глотку и проксимальный отдел пищевода нарушается под влиянием таких причин, как:
- Механическая обструкция. Нарушение орофарингеальной фазы глотания может быть вызвано воспалительными процессами (заглоточным абсцессом, тонзиллитом), гиперплазией щитовидной железы, увеличением лимфоузлов, гипофарингеальным дивертикулом, шейными остеофитами, фиброзом мышц, перстневидно-глоточной спайкой. Сужение верхних отделов пищеварительного тракта также наблюдается при злокачественных неоплазиях ротовой полости, глотки, гортани, последствиях их хирургического лечения и лучевой терапии.
- Нервно-мышечные расстройства. Ротоглоточная дисфагия развивается в острой фазе мозгового инсульта у 42-67% пациентов, ее выраженность напрямую коррелирует с тяжестью расстройств церебрального кровообращения. У половины больных с паркинсонизмом наблюдаются клинические симптомы нарушенного орофарингеального глотания, еще у 45% пациентов латентные признаки расстройства выявляются инструментально. Дисфагией осложняется рассеянный склероз, боковой амиотрофический склероз, псевдопаралитическая миастения.
Пищеводные нарушения глотания зачастую обусловлены эзофагеальной патологией, хроническими заболеваниями органов ЖКТ, средостения. Острые формы дисфагии возникают при аллергическом отеке Квинке, внезапной обструкции тела пищевода и гастроэзофагеального перехода инородными телами. Нормальному прохождению твердой и жидкой пищи по пищеводу в желудок могут мешать:
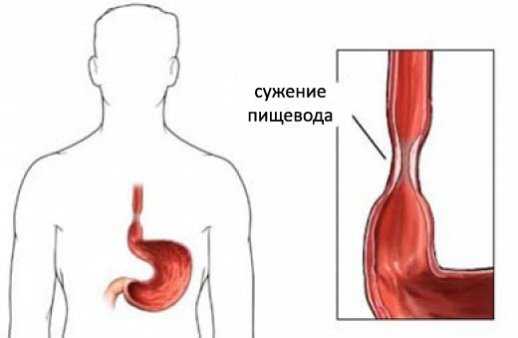
- Сужение пищевода. Просвет органа уменьшается при эозинофильном фарингите, злокачественных опухолях пищевода, раке желудка с поражением кардиального отдела, осложненном течении гастроэзофагеальной рефлюксной болезни. Рубцовый стеноз развивается после радиотерапии торакальных онкозаболеваний, химических ожогов едкими соединениями, хлористым калием, салицилатами, некоторыми другими препаратами. Признаки дисфагии отмечаются при сужении просвета органа менее 12 мм.
- Сдавление пищевода извне. Прохождению пищи препятствуют объемные образования, оказывающие давление на эзофагеальную стенку. Пищеводная дисфагия часто обнаруживается при опухолях (раке легкого, бронхов, тимоме), увеличении средостенных лимфоузлов, загрудинном зобе, инфекционных заболеваниях (туберкулезе, гистоплазмозе), параэзофагеальной грыже. Затруднения глотания выявляются при кардиопатологии — пороках митрального клапана, сосудистой компрессии.
- Нарушения сократительной активности пищевода. Эзофагеальные расстройства глотания осложняют ахалазию, диффузный спазм пищевода, штопорообразную деформацию органа. Патологические изменения моторики отмечаются у больных системной склеродермией, болезнью Шагаса, сахарным диабетом. Нарушения сокращений пищеводной мускулатуры, препятствующие процессу глотания, возникают при приеме нитратов, эстрогенов, метилксантинов, блокаторов кальциевых каналов.
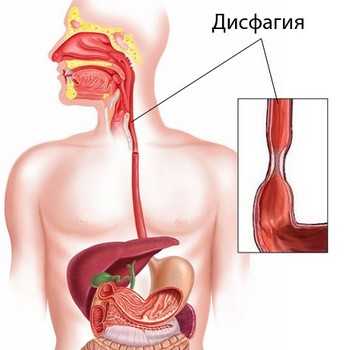
Симптомы
Если имеется дисфагия, симптомы могут появляться как эпизодически, так и на регулярной основе, всё зависит от причин, которые спровоцировали патологию. Болезнь проявляет себя по-разному и вся её симптоматика достаточно неприятна:
- Состояние «кома в горле». Несмотря на отсутствие препятствий для прохождения пищи по пищеводному каналу, больной может ощущать застревание пищевого комка в глотке или пищеводе. Зачастую больной не может определить точное место, где застряли пищевые массы.
- Изжога и отрыжка – частые спутники дисфагии. Эти процессы происходят в результате заброса пищи из желудка в полость рта.
- Болевой синдром в верхней части живота и за грудиной. Загрудинные боли могут быть достаточно резкими и иметь тенденцию к нарастанию.
- Возникновение приступов удушья, которые появляются по причине блокировки дыхательных путей пищевыми массами.
- Появление сильного рефлекторного кашля, являющегося следствием заброса пищевых масс в гортань и трахею.
- Повышенное слюноотделение.
- Охриплость и осиплость голоса.
Диагностика
Врач должен выяснить, в какой части пищевода возникает нарушение, сопровождается ли глотание болевым синдромом, есть ли кашель и изжога, насколько пациент теряет в весе, как долго длится приступ. Доктора должна интересовать консистенция пищи, которая способна вызвать дисфагию, если у пациента есть еще какие-то сопутствующие заболевания. Необходимо будет провести обследование глотки на предмет воспаления, проверить состояние щитовидной железы, выяснить, не страдает ли больной кардиомегалией, не отклонена ли трахея.
При необходимости следует сделать рентгенографию. Не лишней будет и эндоскопия, которая даст возможность детально осмотреть просвет пищевода, слизистую и верхние отделы двенадцатиперстной кишки. Если есть подозрение на нарушение моторики пищевода, то пациенту будет рекомендовано провести пищеводную манометрию. При ее проведении можно оценить работу верхнего и нижнего сфинктеров, а также проследить за перистальтикой пищевода.
Дисфагия приводит к аспирации в трахею, вследствие чего может возникнуть воспаление легких, которое со временем перейдет в хроническую стадию. Болезнь опасна недостаточным питанием и потерей веса.
Как лечить дисфагию?
Терапия синдрома дисфагии должна опираться на дифференцированный подход, т.к. имеет как функциональные, так и органические причины.
При функциональной дисфагии больному следует объяснить причину патологии, условия благоприятного прогноза, дать рекомендации по предупреждению триггерных факторов, правильному питанию (тщательно пережевывать пищу) и изменению любых психологических ситуаций, способных провоцировать синдром дисфагии.
У больных с дисфагией, возникшей на нервной почве, рекомендовано использование препаратов группы антидепрессантов, психотерапевтических методов.
Есть возможность применения эмпирического расширения. При спастических расстройствах, вызвавших развитие дисфагии, рекомендовано применение мышечных релаксантов, ботулотоксина в инъекциях, расширение пищевода пневматическим методом.
Первым шагом в лечении дисфагии органической этиологии является воздействие на нарушенную моторику и устранение причинных факторов.
Коррекцию моторики проводят с помощью медикаментозных средств, оказывающих стимулирующее или тормозящее действие на мышечный аппарат пищевода.
- Лечение с помощью препаратов, обладающих возбуждающим действием (прокинетики): селективный – домперидон и неселективный препарат – метоклопрамид. Метоклопрамид усиливает мышечный тонус нижнего сфинктера пищевода, его перистальтику, обуславливает быстрейший пассаж пищи из желудка и по всему кишечнику. Средняя дозировка метоклопрамида 10 мг. трижды в сутки, препарат принимают за полчаса до еды. Иногда можно добавить четвертый прием метоклопрамида. Если препарат назначен парентерально, то доза составит 10 мг. 1-2 раза в сутки. Другим препаратом, имеющим селективный механизм действия, является домперидон. Эффекты препарата такие же, кроме воздействия на толстый и тонкий кишечник. Побочных эффектов гораздо меньше, чем у метоклопрамида. Дозировка 10 мг. трижды в сутки, принимать за 30 минут до приема пищи или перед сном.
- Если у больного дисфагия сопровождается гипермоторикой пищеварительной системы, целесообразно начать лечение антиспастическими медикаментами. К ним относят неселективные антихолинергические, блокаторы кальциевых каналов, нитраты и миотропные спазмолитики. Лучшим эффектом обладает селективный холиноблокатор М 1 рецепторов — гастроцепин. Принимают по 50 мг. дважды в сутки. Из блокаторов кальциевых каналов наиболее часто применяют дицетел в дозе 50-100 мг трижды в сутки. Из нитратов предпочтение отдается пролонгированным – изосорбида мононитрат (0,01- 0,02 г. дважды в день), изосорбида динитрат (0,005- 0,01 три или четыре раза в сутки). Из миотропных спазмолитических средств достаточно эффективной оказывается но- шпа (0,04 г), таблетка никошпана, дуспаталин 0,2 г. дважды в сутки.
- Лечение каждого вида дисфагии имеет определенные тонкости, например, основное лечение ахалазии пищевода – баллонный пневмокардиодилятационный метод. Реже применяют методику на основе ботулотоксина — его вводят в толщу нижнего сфинктера пищевода. Если консервативное лечение оказалось неэффективным, прибегают к оперативному методу, чаще это операции миотомии.
Лечение дисфагии в большинстве случаев невозможно без назначения диеты. Этого требуют такие заболевания: гастроэзофагальная рефлюксная болезнь, пищевод Баррета, эзофагиты. Хиатальные грыжи при бессимптомном течении не нуждаются в лечении, при наличии признаков ущемления лечение грыж оперативное. Если у пациента обнаружена обсеменация слизистой Helicobacter pylori, лечение должно начинаться с элиминации инфекции. При осложненном течении основного заболевания (рецидивирующие желудочно–пищеводные кровотечения, наличие стриктур), а также при недостаточном эффекте от консервативных методов лечения показано хирургическое вмешательство (резекция) или эндоскопические методы терапии (метод лазерной и фотодинамической коагуляции метаплазированных участков слизистой).
Питание
Соблюдение химически, механически и термически щадящей диеты является важной частью терапии дисфагии. Питание пациента, страдающего дисфагией, должно подчиняться следующим принципам:
- Оно должно быть дробным: то есть пациент должен есть понемногу, но часто (не менее пяти раз в течение суток).
- Употребляемая пища должна быть протертой, теплой и слабосоленой. При ее приготовлении необходимо использовать оливковое или сливочное масло. Применение свиного жира категорически противопоказано.
- Больному запрещается питаться всухомятку и наспех. Любую пищу следует пережевывать очень тщательно.
- Во избежание регургитации (пищеводной рвоты) пациенту необходимо воздерживаться от любых (особенно вперед) наклонов корпуса в течение двух часов после еды.
- Последняя трапеза должна состояться как минимум за пару часов до отправления на ночной покой.
Рацион человека, страдающего дисфагией, должен быть следующим:
- Оптимальным способом приготовления пищи является варка, запекание и приготовление на пару.
- Копченые, жирные, жареные, соленые, острые и консервированные блюда полностью исключаются из ежедневного рациона. Под таким же строгим запретом находится употребление фастфуда, любых газированных и алкогольных напитков, продуктов, содержащих большое количество грубой растительной клетчатки, а также крепкого кофе и чая.
- Диета должна быть преимущественно яично-молочно-растительной, содержащей каши (манную, овсяную, гречневую, рисовую) и слизистые супы.
- Пациенту полезно употребление молочных и кисломолочных продуктов, мяса (предпочтительно белого) и рыбы постных сортов, отварных или приготовленных на пару овощей.
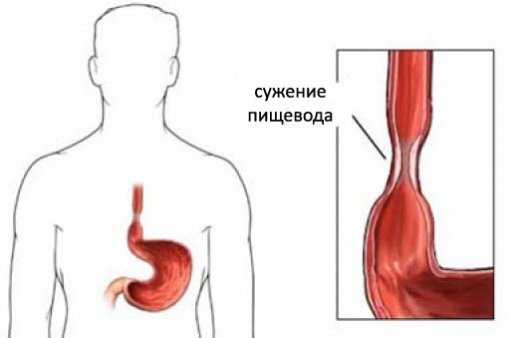
Профилактика
Меры, направленные на предупреждение дисфагии:
- периодическое обращение к медицинским специалистам с целью обследования;
- коррекция хронической патологии;
- правильное питание;
- активный образ жизни;
- отказ от вредных привычек.
Дисфагия чаще всего начинается с «безобидных» симптомов, и не всех настораживает поперхивание во время еды или трудности при проглатывании пищи (особенно твёрдой и сухой). Учитывая многочисленные причины возникновения синдрома, при первых жалобах необходимо сразу обращаться к врачу. Это поможет не только избежать грозных осложнений, но и спасти жизнь некоторым пациентам.
Прогноз
Вероятность полного выздоровления зависит от причины, которая привела к развитию дисфагии. Прогноз считается относительно благоприятным, если симптоматика вызвана повышенной кислотностью желудочного сока и другими состояниями, хорошо поддающимися медикаментозной терапии
111Что такое дисфагия пищевода: симптомы и лечение
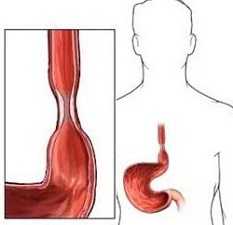 Дисфагия — синдром (комплекс симптомов), проявляющийся в виде затруднённого прохождения пищевого комка либо жидкости при их проглатывании.
Дисфагия — синдром (комплекс симптомов), проявляющийся в виде затруднённого прохождения пищевого комка либо жидкости при их проглатывании.
Подобное явление может наблюдаться как на начальных этапах акта глотания (орофарингеальная дисфагия), так и на завершающих (пищеводная дисфагия). Каждый 17-й человек в мире испытывает симптомы дисфагии как минимум один раз.
При этом тенденции к уменьшению заболеваемости не отмечается.
Что это такое?
Дисфагия пищевода – это симптом заболевания, заключающийся в затруднении глотания твердой и жидкой пищи. Это состояние способно возникать как по причине болезней гортани, глотки, пищевода и смежных с ними органов, так и вследствие неврологических болезней, поскольку именно ЦНС осуществляет регуляцию процесса приема пищи.
Классификация
В зависимости от локализации нарушений, вызывающих затрудненность глотания, выделяют следующие виды дисфагии:
- рото-глоточная (или орофарингеальная) – вызывается затрудненностью поступления комка пищи в просвет пищевода, вызванной патологиями мышц глотки, окологлоточных тканей или нервной системы;
- глоточно-пищеводная – провоцируется нарушением фазы быстрого проглатывания и затрудненностью поступления болюса в пищевод;
- пищеводная (эзофагеальная) – возникает при нарушениях медленной фазы глотания, затрудняющих поступление пищевого комка в пищевод, разделяется на нижнюю и среднюю.
В зависимости от причин возникновения нарушение глотания может быть:
- функциональным – вызывается нервными и психоэмоциональными нарушениями;
- органическим – провоцируется заболеваниями или другими поражениями рта, глотки или пищевода.
В дисфагии выделяют 4 степени проблем с глотанием пищи:
- 1 степень – нарушение глотания наблюдается только при попытке употребить некоторые виды твёрдой пищи;
- 2 степень – проблема проявляется при попытке проглотить любую твёрдую пищу;
- 3 степень – сложность при проглатывании мягкой пищи;
- 4 степень – практически отсутствует возможность проглотить мягкую пищу, и даже жидкость (часто такое состояние наблюдается при раке 4 степени).
Причины возникновения
Специалисты в сфере гастроэнтерологии отдельно рассматривают этиологические факторы, приводящие к развитию орофарингеальных («высоких») и пищеводных («нижних») расстройств глотания, хотя некоторые из них выявляются при обоих типах патологии. Прохождение пищевого комка через глотку и проксимальный отдел пищевода нарушается под влиянием таких причин, как:
- Механическая обструкция. Нарушение орофарингеальной фазы глотания может быть вызвано воспалительными процессами (заглоточным абсцессом, тонзиллитом), гиперплазией щитовидной железы, увеличением лимфоузлов, гипофарингеальным дивертикулом, шейными остеофитами, фиброзом мышц, перстневидно-глоточной спайкой. Сужение верхних отделов пищеварительного тракта также наблюдается при злокачественных неоплазиях ротовой полости, глотки, гортани, последствиях их хирургического лечения и лучевой терапии.
- Нервно-мышечные расстройства. Ротоглоточная дисфагия развивается в острой фазе мозгового инсульта у 42-67% пациентов, ее выраженность напрямую коррелирует с тяжестью расстройств церебрального кровообращения. У половины больных с паркинсонизмом наблюдаются клинические симптомы нарушенного орофарингеального глотания, еще у 45% пациентов латентные признаки расстройства выявляются инструментально. Дисфагией осложняется рассеянный склероз, боковой амиотрофический склероз, псевдопаралитическая миастения.
Пищеводные нарушения глотания зачастую обусловлены эзофагеальной патологией, хроническими заболеваниями органов ЖКТ, средостения. Острые формы дисфагии возникают при аллергическом отеке Квинке, внезапной обструкции тела пищевода и гастроэзофагеального перехода инородными телами. Нормальному прохождению твердой и жидкой пищи по пищеводу в желудок могут мешать:
- Сужение пищевода. Просвет органа уменьшается при эозинофильном фарингите, злокачественных опухолях пищевода, раке желудка с поражением кардиального отдела, осложненном течении гастроэзофагеальной рефлюксной болезни. Рубцовый стеноз развивается после радиотерапии торакальных онкозаболеваний, химических ожогов едкими соединениями, хлористым калием, салицилатами, некоторыми другими препаратами. Признаки дисфагии отмечаются при сужении просвета органа менее 12 мм.
- Сдавление пищевода извне. Прохождению пищи препятствуют объемные образования, оказывающие давление на эзофагеальную стенку. Пищеводная дисфагия часто обнаруживается при опухолях (раке легкого, бронхов, тимоме), увеличении средостенных лимфоузлов, загрудинном зобе, инфекционных заболеваниях (туберкулезе, гистоплазмозе), параэзофагеальной грыже. Затруднения глотания выявляются при кардиопатологии — пороках митрального клапана, сосудистой компрессии.
- Нарушения сократительной активности пищевода. Эзофагеальные расстройства глотания осложняют ахалазию, диффузный спазм пищевода, штопорообразную деформацию органа. Патологические изменения моторики отмечаются у больных системной склеродермией, болезнью Шагаса, сахарным диабетом. Нарушения сокращений пищеводной мускулатуры, препятствующие процессу глотания, возникают при приеме нитратов, эстрогенов, метилксантинов, блокаторов кальциевых каналов.
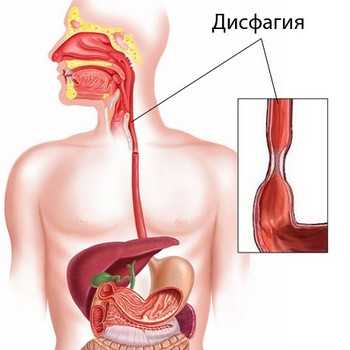
Симптомы
Если имеется дисфагия, симптомы могут появляться как эпизодически, так и на регулярной основе, всё зависит от причин, которые спровоцировали патологию. Болезнь проявляет себя по-разному и вся её симптоматика достаточно неприятна:
- Состояние «кома в горле». Несмотря на отсутствие препятствий для прохождения пищи по пищеводному каналу, больной может ощущать застревание пищевого комка в глотке или пищеводе. Зачастую больной не может определить точное место, где застряли пищевые массы.
- Изжога и отрыжка – частые спутники дисфагии. Эти процессы происходят в результате заброса пищи из желудка в полость рта.
- Болевой синдром в верхней части живота и за грудиной. Загрудинные боли могут быть достаточно резкими и иметь тенденцию к нарастанию.
- Возникновение приступов удушья, которые появляются по причине блокировки дыхательных путей пищевыми массами.
- Появление сильного рефлекторного кашля, являющегося следствием заброса пищевых масс в гортань и трахею.
- Повышенное слюноотделение.
- Охриплость и осиплость голоса.
Диагностика
Врач должен выяснить, в какой части пищевода возникает нарушение, сопровождается ли глотание болевым синдромом, есть ли кашель и изжога, насколько пациент теряет в весе, как долго длится приступ. Доктора должна интересовать консистенция пищи, которая способна вызвать дисфагию, если у пациента есть еще какие-то сопутствующие заболевания. Необходимо будет провести обследование глотки на предмет воспаления, проверить состояние щитовидной железы, выяснить, не страдает ли больной кардиомегалией, не отклонена ли трахея.
При необходимости следует сделать рентгенографию. Не лишней будет и эндоскопия, которая даст возможность детально осмотреть просвет пищевода, слизистую и верхние отделы двенадцатиперстной кишки. Если есть подозрение на нарушение моторики пищевода, то пациенту будет рекомендовано провести пищеводную манометрию. При ее проведении можно оценить работу верхнего и нижнего сфинктеров, а также проследить за перистальтикой пищевода.
Дисфагия приводит к аспирации в трахею, вследствие чего может возникнуть воспаление легких, которое со временем перейдет в хроническую стадию. Болезнь опасна недостаточным питанием и потерей веса.
Как лечить дисфагию?
Терапия синдрома дисфагии должна опираться на дифференцированный подход, т.к. имеет как функциональные, так и органические причины.
При функциональной дисфагии больному следует объяснить причину патологии, условия благоприятного прогноза, дать рекомендации по предупреждению триггерных факторов, правильному питанию (тщательно пережевывать пищу) и изменению любых психологических ситуаций, способных провоцировать синдром дисфагии.
У больных с дисфагией, возникшей на нервной почве, рекомендовано использование препаратов группы антидепрессантов, психотерапевтических методов.
Есть возможность применения эмпирического расширения. При спастических расстройствах, вызвавших развитие дисфагии, рекомендовано применение мышечных релаксантов, ботулотоксина в инъекциях, расширение пищевода пневматическим методом.
Первым шагом в лечении дисфагии органической этиологии является воздействие на нарушенную моторику и устранение причинных факторов.
Коррекцию моторики проводят с помощью медикаментозных средств, оказывающих стимулирующее или тормозящее действие на мышечный аппарат пищевода.
- Лечение с помощью препаратов, обладающих возбуждающим действием (прокинетики): селективный – домперидон и неселективный препарат – метоклопрамид. Метоклопрамид усиливает мышечный тонус нижнего сфинктера пищевода, его перистальтику, обуславливает быстрейший пассаж пищи из желудка и по всему кишечнику. Средняя дозировка метоклопрамида 10 мг. трижды в сутки, препарат принимают за полчаса до еды. Иногда можно добавить четвертый прием метоклопрамида. Если препарат назначен парентерально, то доза составит 10 мг. 1-2 раза в сутки. Другим препаратом, имеющим селективный механизм действия, является домперидон. Эффекты препарата такие же, кроме воздействия на толстый и тонкий кишечник. Побочных эффектов гораздо меньше, чем у метоклопрамида. Дозировка 10 мг. трижды в сутки, принимать за 30 минут до приема пищи или перед сном.
- Если у больного дисфагия сопровождается гипермоторикой пищеварительной системы, целесообразно начать лечение антиспастическими медикаментами. К ним относят неселективные антихолинергические, блокаторы кальциевых каналов, нитраты и миотропные спазмолитики. Лучшим эффектом обладает селективный холиноблокатор М 1 рецепторов — гастроцепин. Принимают по 50 мг. дважды в сутки. Из блокаторов кальциевых каналов наиболее часто применяют дицетел в дозе 50-100 мг трижды в сутки. Из нитратов предпочтение отдается пролонгированным – изосорбида мононитрат (0,01- 0,02 г. дважды в день), изосорбида динитрат (0,005- 0,01 три или четыре раза в сутки). Из миотропных спазмолитических средств достаточно эффективной оказывается но- шпа (0,04 г), таблетка никошпана, дуспаталин 0,2 г. дважды в сутки.
- Лечение каждого вида дисфагии имеет определенные тонкости, например, основное лечение ахалазии пищевода – баллонный пневмокардиодилятационный метод. Реже применяют методику на основе ботулотоксина — его вводят в толщу нижнего сфинктера пищевода. Если консервативное лечение оказалось неэффективным, прибегают к оперативному методу, чаще это операции миотомии.
Лечение дисфагии в большинстве случаев невозможно без назначения диеты. Этого требуют такие заболевания: гастроэзофагальная рефлюксная болезнь, пищевод Баррета, эзофагиты. Хиатальные грыжи при бессимптомном течении не нуждаются в лечении, при наличии признаков ущемления лечение грыж оперативное. Если у пациента обнаружена обсеменация слизистой Helicobacter pylori, лечение должно начинаться с элиминации инфекции. При осложненном течении основного заболевания (рецидивирующие желудочно–пищеводные кровотечения, наличие стриктур), а также при недостаточном эффекте от консервативных методов лечения показано хирургическое вмешательство (резекция) или эндоскопические методы терапии (метод лазерной и фотодинамической коагуляции метаплазированных участков слизистой).
Питание
Соблюдение химически, механически и термически щадящей диеты является важной частью терапии дисфагии. Питание пациента, страдающего дисфагией, должно подчиняться следующим принципам:
- Оно должно быть дробным: то есть пациент должен есть понемногу, но часто (не менее пяти раз в течение суток).
- Употребляемая пища должна быть протертой, теплой и слабосоленой. При ее приготовлении необходимо использовать оливковое или сливочное масло. Применение свиного жира категорически противопоказано.
- Больному запрещается питаться всухомятку и наспех. Любую пищу следует пережевывать очень тщательно.
- Во избежание регургитации (пищеводной рвоты) пациенту необходимо воздерживаться от любых (особенно вперед) наклонов корпуса в течение двух часов после еды.
- Последняя трапеза должна состояться как минимум за пару часов до отправления на ночной покой.
Рацион человека, страдающего дисфагией, должен быть следующим:
- Оптимальным способом приготовления пищи является варка, запекание и приготовление на пару.
- Копченые, жирные, жареные, соленые, острые и консервированные блюда полностью исключаются из ежедневного рациона. Под таким же строгим запретом находится употребление фастфуда, любых газированных и алкогольных напитков, продуктов, содержащих большое количество грубой растительной клетчатки, а также крепкого кофе и чая.
- Диета должна быть преимущественно яично-молочно-растительной, содержащей каши (манную, овсяную, гречневую, рисовую) и слизистые супы.
- Пациенту полезно употребление молочных и кисломолочных продуктов, мяса (предпочтительно белого) и рыбы постных сортов, отварных или приготовленных на пару овощей.
Профилактика
Меры, направленные на предупреждение дисфагии:
- периодическое обращение к медицинским специалистам с целью обследования;
- коррекция хронической патологии;
- правильное питание;
- активный образ жизни;
- отказ от вредных привычек.
Дисфагия чаще всего начинается с «безобидных» симптомов, и не всех настораживает поперхивание во время еды или трудности при проглатывании пищи (особенно твёрдой и сухой). Учитывая многочисленные причины возникновения синдрома, при первых жалобах необходимо сразу обращаться к врачу. Это поможет не только избежать грозных осложнений, но и спасти жизнь некоторым пациентам.
Прогноз
Вероятность полного выздоровления зависит от причины, которая привела к развитию дисфагии. Прогноз считается относительно благоприятным, если симптоматика вызвана повышенной кислотностью желудочного сока и другими состояниями, хорошо поддающимися медикаментозной терапии
Дисфагия пищевода симптомы
Трудность глотания (дисфагия) означает, что требуется больше времени и усилий для перемещения пищи или жидкости из вашего рта в желудок. Дисфагия также может быть связана с болью. В некоторых случаях глотание может быть невозможным.
Иногда затруднение глотания, которое может возникнуть, когда вы едите слишком быстро или не жуете свою пищу достаточно хорошо, обычно это не вызывает беспокойства. Но стойкая дисфагия может указывать на серьезное заболевание, требующее лечения.
причины дисфагии пищевода
Глотание является сложным, и ряд условий может помешать этому процессу. Иногда причина дисфагии не может быть идентифицирована. Однако дисфагия обычно относится к одной из следующих категорий.
Дисфагия пищевода
Пищевая дисфагия относится к ощущению приклеивания пищи или к тому, что она повесилась в основании вашего горла или в груди после того, как вы начали глотать. Некоторые из причин дисфагии пищевода включают:
- Achalasia. Когда ваша нижняя пищеводная мышца (сфинктер) не расслабляется должным образом, чтобы еда попала в ваш желудок, это может привести к тому, что вы вернете пищу в горло. Мышцы в стенке пищевода также могут быть слабыми, что со временем ухудшается.
- Диффузный спазм. Это состояние приводит к множественным высоким давлениям, плохо скоординированным сокращениям пищевода, как правило, после проглатывания. Диффузный спазм влияет на непроизвольные мышцы в стенках вашего нижнего пищевода.
- Травмы пищевода. Суженный пищевод (стриктура) может захватывать большие куски пищи. Опухоли или рубцовая ткань, часто вызванные гастроэзофагеальной рефлюксной болезнью (ГЭРБ), могут вызывать сужение.
- Опухоли пищевода. Трудности с глотанием, как правило, ухудшаются, когда присутствуют опухоли пищевода.
- Инородные тела. Иногда еда или другой предмет может частично блокировать ваше горло или пищевод. Старшие взрослые с протезами и людьми, которые с трудом пережевывают свою пищу, могут с большей вероятностью посещать кусок еды в горле или пищеводе.
- Пищеводное кольцо. Тонкая область сужения в нижнем пищеводе может периодически вызывать затруднение при проглатывании твердых продуктов.
- ГЭРБ. Повреждение тканей пищевода из желудочной кислоты, поддерживаемое в вашем пищеводе, может привести к спазму или рубцеванию и сужению вашего нижнего пищевода.
- Эозинофильный эзофагит. Это состояние, которое может быть связано с пищевой аллергией, вызвано перенаселением клеток, называемых эозинофилами в пищеводе.
- Склеродермия. Развитие шрамовидной ткани, вызывающее усиление и упрочнение тканей, может ослабить ваш нижний сфинктер пищевода, позволяя кислоте вступать в ваш пищевод и вызывать частую изжогу.
- Радиационная терапия. Это лечение рака может привести к воспалению и рубцеванию пищевода.
Орофарингеальная дисфагия
Некоторые условия могут ослабить ваши мышцы горла, затрудняя перемещение пищи из вашего рта в горло и пищевод, когда вы начинаете глотать. Вы можете задохнуться, кляп или кашель, когда вы пытаетесь проглотить или почувствовать ощущение еды или жидкостей, спускающихся по вашей трубе (трахее) или вверх по носу. Это может привести к пневмонии.
Причины орофарингеальной дисфагии включают:
- Неврологические расстройства. Некоторые расстройства, такие как рассеянный склероз, мышечная дистрофия и болезнь Паркинсона, могут вызывать дисфагию.
- Неврологический ущерб. Внезапное неврологическое повреждение, такое как от удара или головного мозга или травмы спинного мозга, может повлиять на вашу способность глотать.
- Фаринггофагеальный дивертикул (дивертикул Зенкера). Маленький мешочек, который образует и собирает частицы пищи в вашем горле, часто чуть выше пищевода, приводит к затруднению глотания, булькающим звукам, неприятному запаху изо рта и повторному очищению горла или кашля.
- Рак. Некоторые виды рака и некоторые методы лечения рака, такие как радиация, могут вызвать затруднение при глотании.
Факторы риска дисфагии пищевода
Ниже приводятся факторы риска дисфагии:
- Старение. Из-за естественного старения и нормального износа пищевода и повышенного риска определенных состояний, таких как инсульт или болезнь Паркинсона, пожилые люди подвергаются более высокому риску осложнений глотания. Но дисфагия не считается нормальным признаком старения.
- Некоторые состояния здоровья. Люди с определенными неврологическими или нервными расстройствами чаще испытывают трудности с глотанием.
осложнения дисфагии пищевода
Трудность глотания может привести к:
- Недоедание, потеря веса и обезвоживание. Дисфагия может затруднить принятие адекватного питания и жидкостей.
- Аспирационная пневмония. Пища или жидкость, поступающие в дыхательные пути, когда вы пытаетесь проглотить, могут вызвать аспирационную пневмонию, потому что пища может вводить бактерии в легкие.
- Задыхаясь. Когда еда подвергается воздействию, может возникать удушье. Если пища полностью блокирует дыхательные пути, и никто не вмешивается в успешный маневр Хеймлиха, может произойти смерть.
профилактика
дисфагии пищевода
Хотя трудно преодолеть трудности с глотанием, вы можете уменьшить риск случайного проглатывания, медленно поедая и хорошо пережевывая свою пищу. Раннее выявление и эффективное лечение ГЭРБ может снизить риск развития дисфагии, связанной с стенокардией пищевода.
Ваш врач, скорее всего, проведет физическое обследование и может использовать различные тесты, чтобы определить причину вашей проблемы с глотанием.
Тесты могут включать:
- Рентген с контрастным материалом (рентгеновский луч бария). Вы пьете раствор бария, который покрывает ваш пищевод, позволяя ему лучше проявляться на рентгеновских снимках. Затем ваш врач может увидеть изменения в форме пищевода и может оценить мышечную активность.
Ваш врач может также попросить вас проглотить твердую пищу или таблетку, покрытую барием, чтобы наблюдать за мышцами в горле, когда вы глотаете, или искать закупорки в пищеводе, которые жидкий раствор бария не может идентифицировать.
- Динамическое исследование глотания. Вы проглатываете продукты с барием с различной консистенцией. Этот тест дает изображение этих продуктов, когда они путешествуют через рот и вниз по горлу. На снимках могут возникать проблемы с координацией мышц рта и горла, когда вы глотаете и определяете, идет ли еда в вашу дыхательную трубку.
- Визуальный осмотр вашего пищевода (эндоскопия). Тонкий, гибкий освещенный инструмент (эндоскоп) передается по вашему горлу, чтобы ваш врач мог видеть ваш пищевод. Ваш врач может также взять биопсии пищевода, чтобы искать воспаление, эозинофильный эзофагит, сужение или опухоль.
- Оценка волоконно-оптического эндоскопического глотания. Ваш врач может проверить ваше горло специальной камерой и освещенной трубой (эндоскопом), когда вы пытаетесь проглотить.
- Тест на мышцы пищевода (манометрия). В манометрии (muh-NOM-uh-tree) небольшая трубка вставляется в ваш пищевод и подключается к рекордеру для измерения мышечных сокращений пищевода, когда вы глотаете.
- Сканирование изображений. Они могут включать в себя компьютерную томографию, которая сочетает в себе ряд рентгеновских снимков и компьютерной обработки для создания поперечных изображений костей вашего тела и мягких тканей; МРТ-сканирование, которое использует магнитное поле и радиоволны для создания подробных изображений органов и тканей.
лечение дисфагии пищевода
Лечение дисфагии зависит от типа или причины вашего расстройства глотания.
Орофарингеальная дисфагия
Для орофарингеальной дисфагии ваш врач может направить вас к речи или проглатыванию терапевта, и терапия может включать:
- Обучающие упражнения. Определенные упражнения могут помочь скоординировать ваши глотающие мышцы или рестимулировать нервы, которые вызывают глотательный рефлекс.
- Изучение методов глотания. Вы также можете изучить способы поместить пищу в рот или поместить свое тело и голову, чтобы помочь вам проглотить. Вам могут быть преподаны упражнения и новые методы глотания, чтобы помочь компенсировать дисфагию, вызванную неврологическими проблемами, такими как болезнь Альцгеймера или болезнь Паркинсона.
Дисфагия пищевода
Подходы к лечению дисфагии пищевода могут включать:
- Дилатация пищевода. Для плотного пищеводного сфинктера (ахалазии) или стенокардии пищевода ваш врач может использовать эндоскоп со специальным воздушным шаром, прикрепленным к мягко растягиваться, расширять ширину пищевода или проходить гибкую трубку или трубки, чтобы растянуть пищевод (дилатация).
- Хирургия. Для опухоли пищевода, ахалазии или фарингософагального дивертикула вам может потребоваться операция, чтобы очистить ваш путь пищевода.
- Лекарственные препараты. Сложность проглатывания, связанная с ГЭРБ, может быть обработана оральными препаратами по рецепту, чтобы уменьшить желудочную кислоту. Возможно, вам придется принимать эти лекарства в течение длительного времени. Если у вас эозинофильный эзофагит, вам могут потребоваться кортикостероиды. Если у вас есть спазмы пищевода, то могут помочь смягчающие средства с гладкой мышцей.
Тяжелая дисфагия пищевода
Если затруднение при проглатывании не позволяет вам правильно питаться и пить, ваш врач может порекомендовать:
- Специальная жидкая диета. Это может помочь вам поддерживать здоровый вес и избегать обезвоживания.
- Подающая трубка. В тяжелых случаях дисфагии вам может понадобиться подающая трубка, чтобы обойти часть вашего механизма глотания, которая не работает нормально.
Хирургия при дисфагии пищевода
Хирургия может быть рекомендована для облегчения проблем с глотанием, вызванных сужением или закупоркой горла, включая костлявые выросты, паралич вокального шнура, дивертикул фарингосафаза, ГЭРБ и ахалазию или лечение рака пищевода. Речь и глотательная терапия обычно полезны после операции.
Тип хирургического лечения зависит от причины дисфагии. Вот некоторые примеры:
- Лапароскопическая миоматоза Хеллера, которая используется для резания мышц в нижнем отделе пищевода (сфинктера), когда он не открывается и не отпускает пищу в желудок у людей с ахалазией.
- Дилатация пищевода. Ваш врач вставляет освещенную трубку (эндоскоп) в ваш пищевод и раздувает прикрепленный баллон, чтобы мягко растянуть и расширить его ширину (расширение). Эта обработка используется для узкой мышцы сфинктера в конце пищевода (ахалазия), сужения пищевода (стриктуры пищевода), аномального кольца ткани, расположенного на стыке пищевода и желудка (кольцо Шацки) или подвижности расстройство. В качестве альтернативы, ваш врач может пропустить гибкую трубку или трубки разных диаметров вместо воздушного шара.
- Размещение стента. Врач может также вставить металлическую или пластиковую трубку (стент), чтобы открыть сужение или закупорку пищевода. Некоторые стенты являются постоянными, например, для людей с раком пищевода, в то время как другие являются временными и удаляются позже.
Дисфагия может возникать в любом возрасте, но это чаще встречается у пожилых людей. Причины проблем с глотанием меняются, и лечение зависит от причины.
симптомы дисфагии пищевода
Признаки и симптомы, связанные с дисфагией, могут включать:
- Имея боль при глотании (одинофагия)
- Невозможно проглотить
- Имея ощущение, что еда застревает в горле или сундуке или за грудью (грудиной)
- слюнотечение
- Быть хриплым
- Возвращение пищи (срыгивание)
- Частое изжога
- Наличие в желудке пищи или желудочной кислоты
- Неожиданно теряя вес
- Кашель или заглатывание при глотании
- Чтобы сократить пищу на мелкие кусочки или избежать определенных продуктов из-за проблем с глотанием
Когда нужно обратиться к врачу
Обратитесь к врачу, если вы регулярно испытываете трудности с глотанием или потеря веса, срыгивание или рвота сопровождают вашу дисфагию.
Если препятствие препятствует дыханию, немедленно примите экстренную помощь. Если вы не можете проглотить, потому что чувствуете, что еда застряла в горле или сундуке, обратитесь в ближайший отдел неотложной помощи.
Поделиться ссылкой:
Понравилось это:
Нравится Загрузка...
Похожее
Дисфагия пищевода: симптомы, причины, степени, лечение синдрома, народные средства
Что такое дисфагия пищевода и как её лечить?

Согласно опросам ВЦИОМ, почти треть россиян не доверяет врачам и предпочитает самолечение. Испытывая затруднения при глотании, люди прибегают ко всевозможным псевдонародным средствам или снимают симптомы лекарствами, не затрагивая корень проблемы. Дисфагия – это настораживающий признак непоправимых сбоев работы пищеварительного тракта.
Что такое дисфагия?
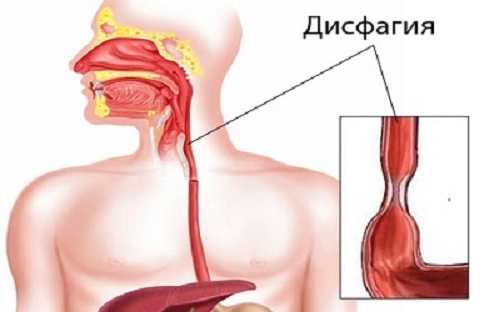
Дисфагия пищевода – ощущение препятствия при прохождении пищи из полости рта в глотку или пищевод.
Нарушение проглатывания пищевого комка или дисфагия может сопровождаться одинофагией (болезненным глотанием) и доходить до крайней стадии – афагии, или абсолютной невозможности проглотить даже воду. Цель глотания – провождение пищи из ротовой полости по глотке и пищеводу в желудок.
Когда еда из ротовой полости проталкивается дальше, в глотке «включается» рефлекторное глотательное движение мускулов. Закрывается отверстие гортани во избежание аспирации лёгких. Пища продвигается в верхний сегмент пищевода. Перистальтические сокращения мышц пищевода передвигают комок до нижнего пищеводного сфинктера за 8 секунд.
Нормальное глотание зависит:
- от порции пищевого комка;
- от величины просвета глотки и пищевода;
- от силы перистальтических сокращений;
- от согласованной работы центров глотания в мозге и периферических нервов.
Расстройство глотания, вызванное слишком большим комком пищи или сужением пищеводной трубки, называют механическим. Если затруднение проглатывания связано с несогласованной или слабой перистальтикой, нарушением иннервации, наблюдается функциональная дисфагия.
По локализации места, где застряла пища, различают ротоглоточное и пищеводное расстройство проходимости. Ротоглоточный тип патологии классифицируют как верхний, средний, нижний.
Как проявляется дисфагия
Внешние симптомы дисфагии пищевода сначала проявляются при проталкивании твёрдой пищи. Кажется, что в горле что-то мешает свободному прохождению еды.
Выпитая жидкость уменьшает трение, комок проваливается в желудок под действием силы тяжести. При этом больного не покидает неприятное ощущение кома в пищеводе.
Больно глотать еду, но горло не болит, не воспалено. Пища как будто застревает в пищеводе.
Кашель, першение в горле – тоже признаки дисфагии. Человек давится, захлёбывается пищей. Плохо закрывающийся клапан гортани допускает выскакивание частичек пищи в нос, становится тяжело дышать и глотать. Воздуха не хватает, чувствуется удушье. Рефлекторно стимулируется повышенное слюноотделение, организм пытается таким образом смягчить дискомфорт в пищеводе.
Для удобства диагностики врачи разделили симптомы дисфагии по тяжести на 4 степени:
- при 1 степени дисфагии проблемы с глотанием преследуют время от времени. Спазм в горле мешает глотать только твёрдую пищу. Возникает болезненность, ощущение застрявшей пищи в горле;
- 2 степень болезни характеризуется питанием только полужидкой пищей – протёртыми супами, пюре. Проявляется тяжестью за грудиной, усиливающейся после еды;
- 3 степени соответствует усугубление симптоматики, проходит в желудок исключительно жидкая пища. Глотать очень сложно, болезненность усиливается. Мягкая, жидкая пища «раздирает» пищеводную трубку, даже если при этом не болит горло;
- при дисфагии 4 степени тяжело глотать слюну, жидкость «не лезет» в горло, невозможно сглатывать даже воду. Осложнено дыхание во время жевания и глотания.
Типичный синдром дисфагии осложняется недостатком питания, истощением, слабостью, нарушением обмена веществ и общим упадком сил. Патологические изменения затрагивают органы дыхания, ые связки. Больной говорит хриплым голосом, кашляет до саднящего горла, но не может откашляться из-за затруднённого отхождения мокроты.
Почему возникает дисфагия
Причины дисфагии разнообразны и зависят от основного заболевания. К частым причинам дисфагии относятся:
- перекрытие просвета пищевода крупным куском еды, застрявшей костью, случайно проглоченным предметом;
- отёчная, воспалённая слизистая оболочка пищевода вследствие ангины, инфицирования ротовой полости;
- спазм мышц глотки и пищевода отмечают, если больно глотать, но горло не болит;
- рубцевание и снижение эластичности пищеводной трубки из-за химического ожога, в том числе при хроническом раздражении кислым желудочным соком;
- доброкачественные или злокачественные опухоли глотки, пищевода;
- заболевания соединительной ткани пищевода – склеродермии;
- сдавление пищевода костными выростами шейных позвонков, расширенными сосудами, увеличенной щитовидкой;
- поражения нервной системы выключают иннервацию органов, что приводит к невозможности сглотнуть. Происходит такое при инсульте, параличах, заражении вирусом бешенства, столбняке, различных травмах, болезни Паркинсона;
- хроническая алкогольная интоксикация, сахарный диабет, врождённая аномалия гладких мускулов у детей вызывает мышечную дистрофию глотки и пищевода.
Почти половина людей поле инсульта имеют затруднённое глотание. Дисфагия, вызванная воспалением пищевода и ангиной, проходит после терапии эзофагита, лечения горла.
Как отличить дисфагию от других болезней
Диагностика дисфагии состоит из последовательных шагов по сбору достоверной информации о заболевании:
- анамнестические данные о характере симптомов, интенсивности болевых ощущений, давно ли у пациента трудности с глотанием. Внешний осмотр слизистых оболочек, полости рта, прощупывание лимфоузлов;
- врач выясняет, какие заболевания перенес человек – инсульт, ангина, гастрит, ожоги пищевода. Важно знать, кто из ближайших родственников перенёс онкологию, инсульт, поражения нервной системы;
- анализ крови из пальца на гемоглобин, эритроциты, лейкоциты. Биохимический анализ венозной крови;
- копрограмма для выявления непереваренных пищевых остатков;
- осмотр ЛОР-врачом задней стенки горла с помощью зеркала;
- фиброгастродуоденоскопия желудочным зондом для полного представления о состоянии пищевода, желудка, 12-перстной кишки со взятием биоптата для гистологии;
- рентгенография желудка с контрастным веществом, а также ирригоскопия для выявления заболеваний тонкого и толстого отдела кишечника;
- ультразвуковое исследование органов грудной и брюшной полости;
- измерение давления внутри пищевода – манометрия;
- электроэнцефалография мозговой деятельности позволит установить нарушения ЦНС;
- магниторезонансная томография мозга, грудной и брюшной полости предоставит достоверные данные о локализации патологического процесса, размере опухоли.
Работу по выявлению причины дисфагии проводит целая команда врачей – терапевт, гастроэнтеролог, ларингооторинолог, хирург, невропатолог, онколог, пульмонолог, психотерапевт.
Чем лечить дисфагию
Лечение дисфагии отталкивается от характера доминирующего заболевания. Сложные случаи требуют помещения в стационар под наблюдение врачей. Осуществляется кормление через зонд, внутривенная инфузия питательных растворов. цель – восстановить глотание, устранить провоцирующие факторы и предотвратить осложнения.
Медикаментозное лечение
Нарушения моторики пищевода устраняют прокинетиками, спазмолитиками, блокаторами нервных импульсов в синапсах, миорелаксантами, седативными средствами.
Снижают повышенную кислотность желудочного сока нейтрализующими антацидами, ингибиторами протонного насоса для устранения жжения пищевода. Эрадикацию хеликобактерной инфекции осуществляют антибиотиками и солями висмута.
Используются инъекции Ботулотоксина для расслабления спазмированных пищеводных мускулов.
Оперативное лечение
Если медикаменты не помогут, прибегают к оперативному лечению. Делают пластическую фундопликацию, она устраняет кислотный рефлюкс. Удаляют опухоли, кисты, полипы, мешающие прохождению пищевого кома. Применяют расширение просвета пищевода воздушными баллонами, методом бужирования.
Миотомия пищевода происходит через проколы брюшной стенки – лапароскопией или путем проникновения в грудную клетку – торакотомией. Хирург иссекает склерозированный участок, удаляет сращения или спайки, удлиняет, расширяет просвет пищеводной трубки.
В тяжёлых случаях устанавливают гастростому. Тонкую трубку вводят через переднюю брюшную стенку. На конце трубки есть колпачок, его открывают для ввода пищи специальным зондом. Иногда гастростома – единственный способ спасения пациента от голодной смерти.
Домашнее лечение
Лечить дисфагию в домашних условиях можно исключительно под контролем специалиста. Действие лекарств направлено на снятие воспаления, мышечных спазмов, успокоение нервной системы:
- Атропин – расслабляет мускулы пищевода, снимает спазм и боль;
- Бускопан – ректальные свечи, используют для устранения спазма гладкой мускулатуры и снижения секреции пищеварительных ферментов;
- Гастроцепин – временно блокирует блуждающий нерв, снижая избыточную секрецию соляной кислоты;
- Мотилиум – стимулирует моторику желудка, ускоряет прохождение пищевого кома по органам ЖКТ;
- Платифиллин – успокаивает нервную систему, снимает гипертонус сосудов;
- Никошпан – действует расслабляюще на мозговые сосуды, усиливает кровообращение в головном мозге.
Препараты имеют противопоказания и побочные эффекты, применение согласовывают с врачом.
Народные методы
Лечение затруднённого глотания народными средствами возможно при лёгкой степени недомогания, вызванного нервным напряжением, воспалением горла или пищевода, гиперацидным гастритом.
Расслабить мускулатуру, успокоить нервы поможет сбор из донника, душицы, крапивы, ламинарии, хмеля и мяты. Сухую траву каждого вида смешивают по чайной ложке. Столовую ложку смеси заваривают 300 мл кипятка в термосе. Через полчаса процеживают, принимают по 100 мл тёплого отвара трижды в день.
Общеукрепляющим и противовоспалительным действием обладает сбор из ягод шиповника, цветков календулы и ромашки, мяты, солодки, шалфея, руты. Растительные ингредиенты смешать в равных пропорциях. Две столовые ложки сбора заварить литром кипятка в термосе и настаивать час. Принимать через 40 минут после еды по половине стакана отвара.
Снизить давление, нормализовать работу желудка поможет следующий сбор: трава пустырника, цветки боярышника, листья мяты, корень аира. По чайной ложке каждого вида сухого сырья смешать в чистой стеклянной банке. Взять столовую ложку полученной смеси и с вечера в термосе заварить 500 мл кипятка. Утром за 20 минут до завтрака выпить 150 мл отвара, повторить перед обедом и ужином.
Бороться с язвенной болезнью можно включением в комплексную терапию целебного сбора из равных частей плодов фенхеля, цветков ромашки, корней солодки и алтея, корневищ пырея, травы тысячелистника. Столовую ложку смеси сухих трав залить 200 мл кипятка, настоять 30 минут, принимать по половине стакана трижды в день.
Лечение травяными сборами длится 10 дней, затем делается 2-недельный перерыв. По желанию фитотерапию возобновляют, сменив состав целебного сбора. Если во время фитолечения началась тошнота, головная боль, кожные высыпания, расстройство стула или другие симптомы, то терапию травами отменяют.
Профилактика дисфагии
Предупредить развитие непроходимости пищевода можно, если:
- своевременно посещать врача и ответственно лечить заболевания ЖКТ;
- рационально питаться, включая в меню витамины, белки, минералы;
- не употреблять спиртное, отказаться от сигарет;
- спать 8 часов в сутки, заниматься спортом, соблюдать режим труда и отдыха;
- укреплять иммунитет закаливанием;
- избегать стрессовых ситуаций.
Дисфагия проявляется затруднённым глотанием и является симптомом разных по этиологии заболеваний. Лечить начальную степень недуга можно медикаментозно. Устранить крайнюю стадию непроходимости пищевода возможно лишь хирургическим вмешательством. Терапия народными средствами снимет воспаление, укрепит иммунитет, успокоит нервы. Профилактика дисфагии заключается в здоровом образе жизни.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Задайте вопрос врачу Рекомендуем: В чем особенность операции по удалению грыжи пищевода?
Источник: //gastrot.ru/pishhevod/disfagiya
Дисфагия: как избавиться от нарушений деятельности желудочно-кишечного тракта

Верхние отделы пищеварительной системы нередко подвержены заболеваниям, основное из которых характеризуется расстройством глотания. Дисфагия – это патологический процесс в пищеводе, при котором отмечаются затруднения в процессе проглатывания пищи, дискомфорт, болевые ощущения, сопровождающиеся спазмом мышц глотки.
Эта дисфункция верхней части пищевода свидетельствует о серьёзных нарушениях деятельности желудочно-кишечного тракта.
Дисфагия: что это такое, ее виды
Код заболевания по международной классификации болезней МКБ-10: R13 Дисфагия.
Данная дисфункция пищеводного отдела не имеет определенного механизма развития, поскольку патология может образовываться ввиду различных причин.
Что такое дисфагия пищевода ясно, а чем она может быть вызвана — заболеваниями, поражающими мышечную деятельность, а также воспалениями слизистой пищевода, язвами, опухолями и посттравматическим сужением пищеводного канала.
И в каждом конкретном случае, болезнь развивается по индивидуальной схеме.
В зависимости от области, где локализован процесс, дисфагия подразделяется на следующие формы:
- Ротоглоточная (или орофарингеальная) дисфагия. Характерной особенностью такого вида патологии ротоглоточная дисфагия является задержка и скопление пищи после глотка. К тому же, велика вероятность обратного хода пищи, сопровождающегося сильным кашлем и приступами удушья. Зачастую, дисфагия ротоглоточная развивается у людей с неврологическими расстройствами, такими как, болезнь Паркинсона, рассеянный склероз, инсульт.
- Пищеводная (или эзофагеальная) дисфагия. Развивается по причине перекрытия пищеводного просвета или в случае нарушения его мышечной деятельности. Больной ощущает трудности в продвижении пищи на уровне грудной клетки. Чаще всего, эта форма образуется при наличии грыж и опухолей. Эзофагеальная дисфагия подразделяется на верхнюю, среднюю и нижнюю.
- Сидеропеническая дисфагия. Данное состояние вызвано дефицитом железа в человеческом организме. Этот вид дисфункции характеризуется сухостью слизистой оболочки пищевода, что постепенно разрушает её. У больных наблюдаются не только трудности в глотании, но и нарушения тканевого дыхания, что является причиной последующей атрофии слизистой пищеводного канала.
- Парадоксальная дисфагия – затрудненное глотание, при котором твердые куски пищи проходят по пищеводной трубке значительно легче, в отличие от жидкой пищи. Больному намного проще проглотить крупные куски, чем кашеобразную смесь.
- Крикофарингеальная дисфагия — несогласованное сокращение верхнего пищеводного сфинктера. Данный вид патологии может быть ликвидирован операционным путем.
Отталкиваясь от факторов возникновения данной патологии, медицина выделяет следующие виды заболевания:
- Функциональная дисфагия, к которой приводят хронические стрессы и психотравмирующие ситуации. Этот вид ещё называют невротическая (или психогенная, нервная) дисфагия. К такой форме болезни приводит целый комплекс эмоциональных расстройств: депрессии, фобии, хроническая тревожность. Мышечные спазмы возникают по причине избыточной возбудимости.
- Истинная дисфагия, при которой происходит именно нарушения акта глотания и пищевые массы не проходят по пищеводу, а забрасываются в верхние дыхательные органы.
- Органическая дисфагия. Является результатом патогенных процессов непосредственно в самом пищеводном канале: язвы и эрозии, опухоли и грыжи.
Дисфагия: причины
Причины появления дисфагии имеют разное происхождение. Это могут быть как функциональные сбои в работе пищеварительной системы, патологические процессы в слизистых и тканях пищевода, так и психические расстройства личности больного. Среди множества причин нарушения акта глотания можно обозначить основные:
- Воспалительные процессы в слизистой оболочке пищеводной трубки — эзофагит. Этот недуг вызван систематическим забросом желудочной кислоты в пищеводный отдел, что неминуемо разрушает слизистую оболочку, а это, в свою очередь, приводит к дискомфорту и болевым ощущениям в процессе глотания пищи.
- Зарубцевавшаяся язва в пищеводном канале. В области её локализации происходит сужение пищевода, уменьшение его в диаметре, что препятствует нормальному прохождению пищевых масс.
- Опухоли, доброкачественной или онкологической природы. Новообразования могут быть локализованы как в самой пищеводной трубке, так и в соседних органах. Опухоли оказывают давление на пищеводные стенки и усложняют процесс проглатывания пищи.
- Патологии, обусловленные нарушением мышечного тонуса и расстройством двигательной сферы. Суть данных нарушений заключается в неспособности мышц выполнять свою главную задачу – продвигать пищу по пищеводу. К таким заболеваниям относятся: инсульт, болезнь Паркинсона, ахалазия, полиомиелит, рассеянный склероз и прочие.
- Воспалительные заболевания, бактериальные и грибковые инфекции, сифилис, туберкулез, вирусы и абсцессы.
- Склеродермия – патология соединительной ткани. Проявляется атрофией слизистой оболочки пищеводной трубки. В происхождении данной болезни играют роль генетические и инфекционные факторы, а также, недуг провоцируют травмы, переохлаждения и эндокринные изменения в организме.
- Дивертикул пищевода – аномальное выпячивание стенки органа, мешковидное образование на фоне слабости пищеводной стенки. Для дивертикулита характерно ощущение застрявшей пищи в горе, даже в перерывах между трапезами.
- Возрастное старение организма. С возрастом тонус мышц ощутимо падает, а поскольку пищевод – это мышечная трубка, соответственно, дисфагия зачастую развивается именно у пожилых людей.
Дисфагия пищевода: симптомы
Если имеется дисфагия, симптомы могут появляться как эпизодически, так и на регулярной основе, всё зависит от причин, которые спровоцировали патологию. Болезнь проявляет себя по-разному и вся её симптоматика достаточно неприятна:
- Состояние «кома в горле». Несмотря на отсутствие препятствий для прохождения пищи по пищеводному каналу, больной может ощущать застревание пищевого комка в глотке или пищеводе. Зачастую больной не может определить точное место, где застряли пищевые массы.
- Изжога и отрыжка – частые спутники дисфагии. Эти процессы происходят в результате заброса пищи из желудка в полость рта.
- Болевой синдром в верхней части живота и за грудиной. Загрудинные боли могут быть достаточно резкими и иметь тенденцию к нарастанию.
- Возникновение приступов удушья, которые появляются по причине блокировки дыхательных путей пищевыми массами.
- Появление сильного рефлекторного кашля, являющегося следствием заброса пищевых масс в гортань и трахею.
- Повышенное слюноотделение.
- Охриплость и осиплость голоса.
Также дисфагия степени имеет разные.
Современные методы диагностики и терапии заболевания
Диагностика данной патологии начинается со сбора анамнеза — совокупности сведений для ясности клинической картины, проводимого путём тщательного расспроса больного на предмет жалоб и ощущений, длительности симптомов и сопутствующих заболеваний.
Далее назначаются следующие методы диагностики:
- Рентгенологическое исследование назначается в первую очередь. Оно направлено на диагностирование непосредственно заболеваний пищевода. Исследование проводится при помощи бариевой взвеси, которую больной должен принять внутрь. Рентгенолог исследует процесс прохождения бариевой взвеси по пищеводной трубке и может визуально оценить все нарушения фазы глотания.
- Эндоскопическое исследование даёт возможность тщательно изучить слизистую оболочку и пищеводный просвет. Также, этот метод позволяет распознать все структурные и воспалительные изменения.
- Пищеводная манометрия – диагностическая процедура, проводимая для определения функциональной активности мышц пищевода и сфинктеров. Процедура проходит путём проглатывания зонда, который продвигается в желудочный отдел, регистрируя давление в сфинктерах.
Если гастроэнтерологическое исследование не выявило причины развития дисфагии, больному назначается неврологическое обследование, для обнаружения патологий нервной структуры.
Дисфагия пищевода: лечение
Лечение дисфагии зависит исключительно от причин её появления, поэтому главные терапевтические меры направлены в сторону той патологии, которая явилась причиной расстройства акта глотания. Схема лечения дисфункции глотания в основном сводится к применению местных средств, способных облегчить неприятные симптомы недуга.
Если у пациента выявлена истинная дисфагия, то в первую очередь, ему необходимо очистить дыхательные пути от скопившейся в них пищевой массы, в противном случае больной может задохнуться. В тяжелых случаях, при истинной дисфагии, питание больного проходит при помощи, введённой в пищевод трубки, через которую пища и вода поступают в организм пациента.
Безотлагательное лечение дисфункции глотания, вызванной воспалительными процессами в пищеводном канале, состоит в приёме препаратов, снижающих высокую кислотность желудочного сока.
Такие лекарственные средства, нейтрализующие соляную кислоту, называют антациды (подробнее об этих лекарствах).
Далее все методы лечения будут направлены на устранение воспалительных процессов слизистой пищевода (эзофагита).
Основные терапевтические мероприятия для устранения глотательной патологии включают в себя:
- лекарственную терапию;
- физиотерапевтические процедуры;
- хирургическое вмешательство — необходимо для удаления новообразований, а также, для коррекции проходимости пищеводного канала.
Пациентам с диагнозом нейрогенная дисфагия полезно просмотреть это видео.
Дисфагия: лечение народными средствами
Травяные сборы, чаи, настои и отвары могут стать эффективным помощником в борьбе с дисфункцией глотания. Вытяжки из лекарственного растительного сырья способны значительно уменьшить тягостную симптоматику, сопровождающую дисфагию. Рассмотрим наиболее эффективные рецепты для лечения дисфагии народными средствами:
Целебный сбор №1
Ингредиенты: шишки хмеля 20 г, зверобой 25 г, листья мелиссы 30 г, листья розмарина 20 г, корень валерианы 25 г.
Применение: все компоненты этого сбора необходимо тщательно измельчить и залить крутым кипятком, в соотношении — 1столовая ложка сбора на 250 мл жидкости. Дайте настояться отвару в течение 2 часов. Принимать внутрь по ¼ стакана, за 30 минут до трапезы, 4 раза в день.
Отвар уменьшает воспалительные процессы, оказывает успокаивающее воздействие на ткани внутренних органов и стимулирует деятельность иммунной системы в ослабленном организме больного.
Целебный сбор №2
Ингредиенты: трава пустырника 25 г, корни и листья крестовника 20 г, побеги травы эфедры 15 г.
Применение: измельчённые компоненты сбора тщательно смешивают и заливают прохладной водой, желательно не кипяченой. Дайте настояться снадобью не менее 4 часов, после чего, прокипятите его 3 минуты. Остывший отвар принимайте внутрь по 50 мл, за 20 минут до приёма пищи, 3 раза в день. Отвар обладает отличным спазмолитическим свойством, успокаивает и тонизирует.
Источник: //GastrituNet.online/bolezni-pishhevoda/glotanie/disfagiya.html
причины, симптомы, степени и способы лечения
Согласно опросам ВЦИОМ, почти треть россиян не доверяет врачам и предпочитает самолечение. Испытывая затруднения при глотании, люди прибегают ко всевозможным псевдонародным средствам или снимают симптомы лекарствами, не затрагивая корень проблемы. Дисфагия – это настораживающий признак непоправимых сбоев работы пищеварительного тракта.
Что такое дисфагия?
Дисфагия пищевода – ощущение препятствия при прохождении пищи из полости рта в глотку или пищевод. Нарушение проглатывания пищевого комка или дисфагия может сопровождаться одинофагией (болезненным глотанием) и доходить до крайней стадии – афагии, или абсолютной невозможности проглотить даже воду. Цель глотания – провождение пищи из ротовой полости по глотке и пищеводу в желудок.
Когда еда из ротовой полости проталкивается дальше, в глотке «включается» рефлекторное глотательное движение мускулов. Закрывается отверстие гортани во избежание аспирации лёгких. Пища продвигается в верхний сегмент пищевода. Перистальтические сокращения мышц пищевода передвигают комок до нижнего пищеводного сфинктера за 8 секунд.
Нормальное глотание зависит:
- от порции пищевого комка;
- от величины просвета глотки и пищевода;
- от силы перистальтических сокращений;
- от согласованной работы центров глотания в мозге и периферических нервов.
Расстройство глотания, вызванное слишком большим комком пищи или сужением пищеводной трубки, называют механическим. Если затруднение проглатывания связано с несогласованной или слабой перистальтикой, нарушением иннервации, наблюдается функциональная дисфагия.
По локализации места, где застряла пища, различают ротоглоточное и пищеводное расстройство проходимости. Ротоглоточный тип патологии классифицируют как верхний, средний, нижний.
Как проявляется дисфагия
Внешние симптомы дисфагии пищевода сначала проявляются при проталкивании твёрдой пищи. Кажется, что в горле что-то мешает свободному прохождению еды. Выпитая жидкость уменьшает трение, комок проваливается в желудок под действием силы тяжести. При этом больного не покидает неприятное ощущение кома в пищеводе. Больно глотать еду, но горло не болит, не воспалено. Пища как будто застревает в пищеводе.

Кашель, першение в горле – тоже признаки дисфагии. Человек давится, захлёбывается пищей. Плохо закрывающийся клапан гортани допускает выскакивание частичек пищи в нос, становится тяжело дышать и глотать. Воздуха не хватает, чувствуется удушье. Рефлекторно стимулируется повышенное слюноотделение, организм пытается таким образом смягчить дискомфорт в пищеводе.
Для удобства диагностики врачи разделили симптомы дисфагии по тяжести на 4 степени:
- при 1 степени дисфагии проблемы с глотанием преследуют время от времени. Спазм в горле мешает глотать только твёрдую пищу. Возникает болезненность, ощущение застрявшей пищи в горле;
- 2 степень болезни характеризуется питанием только полужидкой пищей – протёртыми супами, пюре. Проявляется тяжестью за грудиной, усиливающейся после еды;
- 3 степени соответствует усугубление симптоматики, проходит в желудок исключительно жидкая пища. Глотать очень сложно, болезненность усиливается. Мягкая, жидкая пища «раздирает» пищеводную трубку, даже если при этом не болит горло;
- при дисфагии 4 степени тяжело глотать слюну, жидкость «не лезет» в горло, невозможно сглатывать даже воду. Осложнено дыхание во время жевания и глотания.
Типичный синдром дисфагии осложняется недостатком питания, истощением, слабостью, нарушением обмена веществ и общим упадком сил. Патологические изменения затрагивают органы дыхания, голосовые связки. Больной говорит хриплым голосом, кашляет до саднящего горла, но не может откашляться из-за затруднённого отхождения мокроты.
Почему возникает дисфагия
Причины дисфагии разнообразны и зависят от основного заболевания. К частым причинам дисфагии относятся:
- перекрытие просвета пищевода крупным куском еды, застрявшей костью, случайно проглоченным предметом;
- отёчная, воспалённая слизистая оболочка пищевода вследствие ангины, инфицирования ротовой полости;
- спазм мышц глотки и пищевода отмечают, если больно глотать, но горло не болит;
- рубцевание и снижение эластичности пищеводной трубки из-за химического ожога, в том числе при хроническом раздражении кислым желудочным соком;
- доброкачественные или злокачественные опухоли глотки, пищевода;
- заболевания соединительной ткани пищевода – склеродермии;
- сдавление пищевода костными выростами шейных позвонков, расширенными сосудами, увеличенной щитовидкой;
- поражения нервной системы выключают иннервацию органов, что приводит к невозможности сглотнуть. Происходит такое при инсульте, параличах, заражении вирусом бешенства, столбняке, различных травмах, болезни Паркинсона;
- хроническая алкогольная интоксикация, сахарный диабет, врождённая аномалия гладких мускулов у детей вызывает мышечную дистрофию глотки и пищевода.
Почти половина людей поле инсульта имеют затруднённое глотание. Дисфагия, вызванная воспалением пищевода и ангиной, проходит после терапии эзофагита, лечения горла.
Как отличить дисфагию от других болезней
Диагностика дисфагии состоит из последовательных шагов по сбору достоверной информации о заболевании:
- анамнестические данные о характере симптомов, интенсивности болевых ощущений, давно ли у пациента трудности с глотанием. Внешний осмотр слизистых оболочек, полости рта, прощупывание лимфоузлов;
- врач выясняет, какие заболевания перенес человек – инсульт, ангина, гастрит, ожоги пищевода. Важно знать, кто из ближайших родственников перенёс онкологию, инсульт, поражения нервной системы;
- анализ крови из пальца на гемоглобин, эритроциты, лейкоциты. Биохимический анализ венозной крови;
- копрограмма для выявления непереваренных пищевых остатков;
- осмотр ЛОР-врачом задней стенки горла с помощью зеркала;
- фиброгастродуоденоскопия желудочным зондом для полного представления о состоянии пищевода, желудка, 12-перстной кишки со взятием биоптата для гистологии;
- рентгенография желудка с контрастным веществом, а также ирригоскопия для выявления заболеваний тонкого и толстого отдела кишечника;
- ультразвуковое исследование органов грудной и брюшной полости;
- измерение давления внутри пищевода – манометрия;
- электроэнцефалография мозговой деятельности позволит установить нарушения ЦНС;
- магниторезонансная томография мозга, грудной и брюшной полости предоставит достоверные данные о локализации патологического процесса, размере опухоли.
Работу по выявлению причины дисфагии проводит целая команда врачей – терапевт, гастроэнтеролог, ларингооторинолог, хирург, невропатолог, онколог, пульмонолог, психотерапевт.
Чем лечить дисфагию
Лечение дисфагии отталкивается от характера доминирующего заболевания. Сложные случаи требуют помещения в стационар под наблюдение врачей. Осуществляется кормление через зонд, внутривенная инфузия питательных растворов. Главная цель – восстановить глотание, устранить провоцирующие факторы и предотвратить осложнения.
Медикаментозное лечение
Нарушения моторики пищевода устраняют прокинетиками, спазмолитиками, блокаторами нервных импульсов в синапсах, миорелаксантами, седативными средствами. Снижают повышенную кислотность желудочного сока нейтрализующими антацидами, ингибиторами протонного насоса для устранения жжения пищевода. Эрадикацию хеликобактерной инфекции осуществляют антибиотиками и солями висмута. Используются инъекции Ботулотоксина для расслабления спазмированных пищеводных мускулов.
Оперативное лечение
Если медикаменты не помогут, прибегают к оперативному лечению. Делают пластическую фундопликацию, она устраняет кислотный рефлюкс. Удаляют опухоли, кисты, полипы, мешающие прохождению пищевого кома. Применяют расширение просвета пищевода воздушными баллонами, методом бужирования.
Миотомия пищевода происходит через проколы брюшной стенки – лапароскопией или путем проникновения в грудную клетку – торакотомией. Хирург иссекает склерозированный участок, удаляет сращения или спайки, удлиняет, расширяет просвет пищеводной трубки.
В тяжёлых случаях устанавливают гастростому. Тонкую трубку вводят через переднюю брюшную стенку. На конце трубки есть колпачок, его открывают для ввода пищи специальным зондом. Иногда гастростома – единственный способ спасения пациента от голодной смерти.
Домашнее лечение
Лечить дисфагию в домашних условиях можно исключительно под контролем специалиста. Действие лекарств направлено на снятие воспаления, мышечных спазмов, успокоение нервной системы:
- Атропин – расслабляет мускулы пищевода, снимает спазм и боль;
- Бускопан – ректальные свечи, используют для устранения спазма гладкой мускулатуры и снижения секреции пищеварительных ферментов;
- Гастроцепин – временно блокирует блуждающий нерв, снижая избыточную секрецию соляной кислоты;
- Мотилиум – стимулирует моторику желудка, ускоряет прохождение пищевого кома по органам ЖКТ;
- Платифиллин – успокаивает нервную систему, снимает гипертонус сосудов;
- Никошпан – действует расслабляюще на мозговые сосуды, усиливает кровообращение в головном мозге.
Препараты имеют противопоказания и побочные эффекты, применение согласовывают с врачом.
Народные методы
Лечение затруднённого глотания народными средствами возможно при лёгкой степени недомогания, вызванного нервным напряжением, воспалением горла или пищевода, гиперацидным гастритом.
Расслабить мускулатуру, успокоить нервы поможет сбор из донника, душицы, крапивы, ламинарии, хмеля и мяты. Сухую траву каждого вида смешивают по чайной ложке. Столовую ложку смеси заваривают 300 мл кипятка в термосе. Через полчаса процеживают, принимают по 100 мл тёплого отвара трижды в день.
Общеукрепляющим и противовоспалительным действием обладает сбор из ягод шиповника, цветков календулы и ромашки, мяты, солодки, шалфея, руты. Растительные ингредиенты смешать в равных пропорциях. Две столовые ложки сбора заварить литром кипятка в термосе и настаивать час. Принимать через 40 минут после еды по половине стакана отвара.

Снизить давление, нормализовать работу желудка поможет следующий сбор: трава пустырника, цветки боярышника, листья мяты, корень аира. По чайной ложке каждого вида сухого сырья смешать в чистой стеклянной банке. Взять столовую ложку полученной смеси и с вечера в термосе заварить 500 мл кипятка. Утром за 20 минут до завтрака выпить 150 мл отвара, повторить перед обедом и ужином.
Бороться с язвенной болезнью можно включением в комплексную терапию целебного сбора из равных частей плодов фенхеля, цветков ромашки, корней солодки и алтея, корневищ пырея, травы тысячелистника. Столовую ложку смеси сухих трав залить 200 мл кипятка, настоять 30 минут, принимать по половине стакана трижды в день.

Лечение травяными сборами длится 10 дней, затем делается 2-недельный перерыв. По желанию фитотерапию возобновляют, сменив состав целебного сбора. Если во время фитолечения началась тошнота, головная боль, кожные высыпания, расстройство стула или другие симптомы, то терапию травами отменяют.
Профилактика дисфагии
Предупредить развитие непроходимости пищевода можно, если:
- своевременно посещать врача и ответственно лечить заболевания ЖКТ;
- рационально питаться, включая в меню витамины, белки, минералы;
- не употреблять спиртное, отказаться от сигарет;
- спать 8 часов в сутки, заниматься спортом, соблюдать режим труда и отдыха;
- укреплять иммунитет закаливанием;
- избегать стрессовых ситуаций.
Дисфагия проявляется затруднённым глотанием и является симптомом разных по этиологии заболеваний. Лечить начальную степень недуга можно медикаментозно. Устранить крайнюю стадию непроходимости пищевода возможно лишь хирургическим вмешательством. Терапия народными средствами снимет воспаление, укрепит иммунитет, успокоит нервы. Профилактика дисфагии заключается в здоровом образе жизни.
Информация на нашем сайте предоставлена квалифицированными врачами и носит исключительно ознакомительный характер. Не занимайтесь самолечением! Обязательно обратитесь к специалисту!
Автор: Румянцев В. Г. Стаж 34 года.
Гастроэнтеролог, профессор, доктор медицинских наук. Назначает диагностику и проводит лечение. Эксперт группы по изучению воспалительных заболеваний. Автор более 300 научных работ.
Дисфагия пищевода: причины, симптомы, лечение, степени
Дисфагия пищевода – патологическое состояние, которое характеризуется нарушением процесса проглатывания поступающей пищи. На ранних стадиях эта болезнь может проявляться незначительными симптомами, но по мере её прогрессирования и перехода в более тяжёлые формы, проглатывание даже небольшого пищевого комка может вызывать очень сильные болевые ощущения и даже спазмы. Недуг не имеет ограничений, касательно половой принадлежности или возрастной категории.
На сегодняшний день медицинская статистика такова, что четверть пациентов с данным недугом страдают функциональной дисфагией, оставшиеся же три четверти – органической. Важно при проявлении первых симптомов, которые могут свидетельствовать о прогрессировании дисфагии пищевода, сразу же обращаться к квалифицированному доктору-гастроэнтерологу. Медлить с посещением специалиста нельзя, так как довольно часто дисфагия прогрессирует при раке пищеводной трубки. Новообразования могут быть различными по своему размеру, но в любом случае они служат механическим препятствием. Именно по этой причине при раке проявляются симптомы дисфагии.
Следует провести полноценную диагностику, чтобы выявить причину недуга, наличие изменений на стенках пищевода и прочее. Наиболее информативной методикой диагностики на сегодняшний день является проведение эндоскопии. Она позволяет рассмотреть стенки пищевода изнутри и выявить причину его сужения. Лечение патологии может быть как консервативным, так и хирургическим (при развитии осложнений, а также при раке).
Различные виды дисфагии пищевода провоцируются и различными этиологическими факторами. Истинная форма патологии прогрессирует вследствие того, что по каким-либо причинам нарушилось нормальное функционирование участка в продолговатом мозге, который является ответственным за процесс глотания. К такому состоянию могут привести следующие неблагоприятные факторы:
- инсульт в области указанного выше центра;
- сдавливание центра глотания при вклинивании продолговатого мозга в канал позвоночного столба;
- поражение центра глотания инфекционными агентами.
Если устранить причину, которая привела к развитию истинной формы дисфагии, то вскоре процесс глотания постепенно начнёт восстанавливаться.
Функциональная форма патологии прогрессирует вследствие нарушения иннервации мускулатуры, которая непосредственно отвечает за процесс проталкивания пищевого комка по пищеводной трубке. Стать причиной сбоя могут такие этиологические факторы:
- повышенная возбудимость нервной системы;
- невроз;
- обширный спектр психических заболеваний;
- протекание воспалительных или же инфекционных процессов в центральных органах нервной системы.
Стоит отметить, что этот тип патологии развивается без патологических изменений в стенках пищевода. В этом случае в лечении также обязательно принимает участие квалифицированный врач-невропатолог.
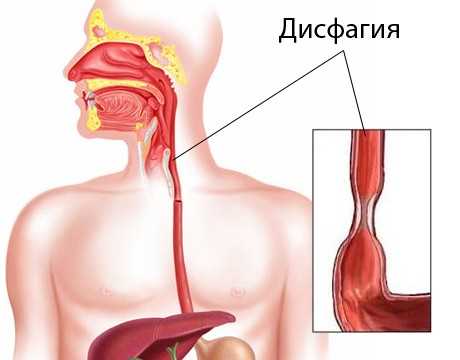
Пищевод при дисфагии
Органическая форма патологии развивается вследствие протекания патологических процессов в самом пищеводе. Симптомы недуга проявляются вследствие:
- ахалазии пищевода;
- грыжи пищеводного отверстия, локализованного в диафрагме;
- эзофагита;
- рефлюкс-эзофагита;
- наличия язв или же эрозий на стенке пищевода;
- симптомы дисфагии проявляются при раке пищевода. Формирование новообразования доброкачественного или злокачественного характера влечёт за собой нарушение прохождения пищи по органу. При раке начальных степеней нарушение процесса глотания может быть не так заметно, но если имеет место 3 или 4 степень, то прохождение пищи становится практически невозможным. Единственный метод лечения при раке – операбельное вмешательство;
- дивертикул пищевода;
- поражение клетчатки, локализованной вокруг органа.
Всего выделяют четыре степени дисфагии пищевода:
- 1 степень – нарушение глотания наблюдается только при попытке употребить некоторые виды твёрдой пищи;
- 2 степень – проблема проявляется при попытке проглотить любую твёрдую пищу;
- 3 степень – сложность при проглатывании мягкой пищи;
- 4 степень – практически отсутствует возможность проглотить мягкую пищу, и даже жидкость (часто такое состояние наблюдается при раке 4 степени).
Основной симптом дисфагии пищевода – нарушение естественного процесса проглатывания поступающей пищи. К прочим симптомам недуга относят следующие:
- болевые ощущения при прохождении пищевого комка по пищеводу;
- возникновение ощущения удушья при попытке проглатывания пищи;
- гиперсаливация;
- пищевые массы могут забрасываться в носоглотку при попытке их проглотить;
- появление сильного кашля, который проявляется при забросе пищи в трахею.
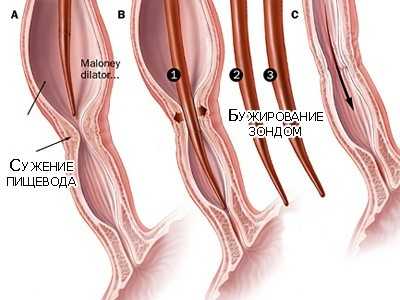
Лечение дисфагии пищевода
Лечение патологии следует начинать проводить, как только проявились первые симптомы. Нарушение питания может привести к развитию многих патологий. Сначала человек начинает худеть, в его организм не поступает достаточное количество витаминов (развиваются авитаминозы), желудок не выполняет свои основные функции. Чтобы этого не допустить, следует вовремя начать проводить лечение.
Лечение при помощи медикаментов проводится в случае нарушения функционирования нервной системы, что и привело к дисфагии, при наличии психических заболеваний. Кроме этого, могут быть назначены физиотерапевтические процедуры. Хирургическое лечение проводится при прогрессировании органической дисфагии. Перед этим в обязательном порядке осуществляется комплексная диагностика. Лечение направлено на удаление возможных новообразований, расширение просвета пищевода и восстановление его проходимости.
Стоит отметить, что лечение дисфагии пищевода – это довольно длительный и сложный процесс. Важно не только устранить нарушение процесса глотания, но также и то заболевание, которое стало причиной этого.
Дисфагия пищевода: причины, симптомы и лечение
Дисфагия пищевода – заболевание, основным симптомом которого является затруднение проглатывания пищи. В особо тяжелых случаях проглатывание еды может вызывать боли и спазмы.

Около четверти больных страдают функциональной дисфагией, три четверти – органической. В 10% случаев требуется хирургическое лечение. На прохождение пищи по пищеводу влияет его диаметр, размер комка пищи, состояние глотательного центра. Именно глотательный центр отвечает за расслабление мышц пищевода и регуляцию их сокращений. При глотании здоровый пищевод увеличивается в диаметре до 5 см. Растяжение до диаметра менее 2,5 см говорит о наличии дисфагии.
Причины непроходимости пищевода
Если комок пищи имеет слишком большие размеры, возникает механическая закупорка пищевода. То же самое может происходить при сдавливании просветов верхнего отдела пищеварительной системы снаружи. Двигательная дисфагия возникает при заболеваниях мышц, отвечающих за глотание, при нарушениях работы нервной системы, нескоординированной работе мышц пищевода, угнетении дыхательного центра головного мозга. Причины непроходимости пищевода могут быть различными. Для постановки точного диагноза и назначения правильного лечения нужно выяснить причины нарушения проглатывания пищи. Первым делом нужно выявить место задержки пищевых комков. В зависимости от этого дисфагия может быть орофарингеальной или пищеводной.
Орофарингеальная дисфагия вызывается параличом мышц гортани в результате перенесенного энцефалита, бешенства, ботулизма или псевдобульбарного паралича. Возникает дисфагия и при эндокринных патологиях: сахарном диабете, гипотериозе, дерматомиозите; воспалительных процессах: ангине, тонзиллите, инфекционном фарингите, абсцессах. Опухоли и механические повреждения также способствуют развитию непроходимости пищевода.
Основным признаком орофарингеальной дисфагии является накопление и задержка пищи после глотка. При этом пациент может вдохнуть частички пищи, в результате чего возникает удушье и сильный кашель. При попадании пищи в носовые пазухи возникает заложенность носа и светобоязнь. Пациент при этом отмечает общую слабость и повышенную утомляемость.
Пищеводная дисфагия возникает и при наличии шейного остеохондроза и грыж. Кроме того, тонус мышц пищевода и их моторика могут нарушаться при спазмах, дилатации пищевода, дивертикулезе, болезни Паркинсона. При доброкачественных и злокачественных опухолях пищеварительного тракта возникает сужение глотательного канала. Этому же способствует и варикозная болезнь. Пищеводная закупорка также может возникать и при воспалительных процессах, химических ожогах, спайках после оперативных вмешательств, болезни Крона, увеличении лимфатических узлов.
Симптомы дисфагии пищевода
Первым признаком является затрудненное проглатывание, еда как бы застревает в горле или за грудиной. Место, где пища застревает, больной, как правило, определить не может. Распознать его можно следующим способом: если пища застревает примерно через секунду после глотка, закупорка локализуется в шейном отделе пищеводного канала, если через 5 секунд – то в средней части, через 8 секунд – непроходимость возникла в дистальном отделе пищевода.
Определение места закупорки пищевода облегчает диагностику заболеваний, приводящих к появлению болей и тяжести за грудиной. Если же пациент страдает дисфагией шейного отдела пищевода, определение локализации непроходимости большой роли не играет, ведь заболевание может вызываться поражением любого отдела пищевода. Признаки дисфагии делятся и по продолжительности: стойкая и пароксизмальная. В первом случае патология имеет органическую природу, больной испытывает затруднения с проглатыванием пищи. Во втором случае основным фактором является гипермоторная дискинезия пищевода, возникающая при грыжах, больших опухолях и воспалительных процессах.
Последней стадией заболевания является афагия – полная непроходимость пищевода, требующая неотложной помощи. Она развивается при полном закрытии просвета пищеводной трубки. Лечение в таком случае заключается в проведении срочной операции. Дисфагия может развиваться и при патологиях нервной системы (истерический комок и фагофобия). Фобия может возникнуть из-за страха попадания пищи в дыхательные пути или болей при глотании пищи. Обычно такое бывает при параличе гортани и бешенстве. При истерической фагофобии пациент может полностью отказаться от еды.
Очень важно при диагностике заболевания учитывать сопутствующие симптомы. Свищ или паралич мышц глотки может приводить к попаданию пищи в носовые пазухи и бронхи. Раковые опухоли сопровождаются резким снижением веса больного. Если человек начал терять голос, причину нужно искать в патологиях гортани. Если потеря голоса произошла уже при имеющейся дисфагии, воспалительный процесс локализуется в пищеводе. Охриплость возникает при проникновении опухоли в голосовые связки. Если дисфагия сопровождается икотой, то причину нужно искать в дистальном отделе пищевода.
Спайки в пищеводе обычно сопровождаются рвотой. После рвоты состояние больного улучшается, т.к. при этом заболевании он испытывает тяжесть за грудиной после проглатывания пищи. Чем ниже расположен очаг патологии, тем обильнее будет рвота. Паралич мышц гортани сопровождается потерей чувствительности языка и активными сокращениями его мышц.
Лечение непроходимости пищевода
При функциональной дисфагии пациенту нужно объяснить способы устранения патологии, дать рекомендации по правильному питанию и купированию психологических причин, приводящих к развитию недуга. Больным истерической дисфагией рекомендуют прием антидепрессантов. При спазмах мышц пищевода делаются инъекции ботулотоксина, мышечных релаксантов или дилатация пищеводного канала хирургическим методом.Подбор курса лечения напрямую зависит от причин, вызвавших подобный симптом.
При лечении органической дисфагии в первую очередь нужно устранять факторы, приводящие к нарушению моторики. Делается это при помощи затормаживающих или стимулирующих мышцы препаратов.
Если дисфагию сопровождает гипермоторика пищеварительного тракта, лечение должно включать прием спазмолитиков. Лечение дисфагии любого генеза имеет свои особенности, например, ахалазию пищевода лечат баллонным пнемокардиодилатационным методом. Введение в мышцы сфинктера пищевода ботулотоксина применяется реже. Если медикаментозное лечение не дает результата, больному делается операция – миотомия. В любом случае пациент должен соблюдать специальную диету, особенно при гастроэзофагальной рефлюксной болезни, эзофагите, пищеводе Баррета.
Бессимптомно протекающие грыжи пищевода не требуют срочного вмешательства, если они начинают перекрывать просвет пищевода, то лечение заключается в хирургическом вмешательстве. Если у больного обнаруживается язвенная болезнь бактериального генеза, лечение начинают с устранения инфекции. Если основная болезнь дала осложнения в виде желудочных и пищеводных кровотечений или медикаментозные методы лечения не дают эффекта, производится резекция или фотодинамическая коагуляция.
При дисфагии пищевода пищу нужно принимать 5-6 раз в день маленькими порциями. От сухой и жесткой еды лучше отказаться. Пища должна тщательно пережевываться, о перекусах на скорую руку следует забыть. После приема пищи не рекомендуется работать внаклонку. Ужинать нужно не менее чем за 2 часа до сна. В рацион человека, больного дисфагией, должны входить отварные овощи, приготовленное на пару постное мясо или рыба. Отказаться нужно от острой, жареной и жирной пищи, копченостей. Запрещено питаться фаст-фудом и пить газированные напитки, кофе и крепкий чай. Полностью исключаются алкогольные напитки. Очень полезны кисломолочные продукты и каши.
Дисфагия пищевода: причины и лечение
Дисфагия — клинический синдром, характеризующийся затруднением проглатывания пищи либо ощущением дискомфорта при прохождении пищевого комка. Пациент описывает это, как чувство застревания пищи на уровне ротовой полости, глотки, пищевода.
В практике гастроэнтеролога 10% пациентов предъявляют жалобы именно на затруднение при глотании. Примерно 25% больных страдают дисфагией на функциональной основе, остальные 75% имеют дисфагию органического генеза. Каждый десятый пациент с таким диагнозом требует оперативного лечения.
Нормальное прохождение пищи по начальным отделам пищеварительного тракта зависит от диаметра пищевого канала, размеров комка пищи, состояния перистальтики и центра глотания, который отвечает за нормальное своевременное расслабление сфинктеров пищевода (верхнего и нижнего), а так же за торможение сокращений мышечной стенки пищевода.
Здоровый пищевод способен увеличиваться в диаметре до 4 см. При дисфагии степень его растяжимости падает до 2,5 см. при его растяжении до 1,3 см. дисфагия будет обязательной.
Механическая дисфагия развивается, когда диаметр пищевода не соответствует размеру пищевого комка или происходит сдавливание просвета начальных отделов пищеварительного канала с наружной стороны. Двигательная дисфагия имеет другой генез: при патологии мышечного аппарата, отвечающего за глотание, нарушении его регуляции со стороны нервной системы, неадекватной перистальтике пищевода (нет скоординированности), при угнетении центра дыхания в головной мозге.
Причины этой патологии многогранные. Поэтому для установления правильного диагноза и назначения адекватного лечения рекомендуется рассмотреть семиотику нарушений глотания. Первым шагом станет определение места, где происходит задержка пищевого комка. В связи с этим, выделяют пищеводную и орофарингеальную дисфагию.
Причины орофарингеальной дисфагии.
- Заболевания, ведущие к параличу глоточной мускулатуры (нейромышечное нарушение). К этим заболеваниям относят энцефалит, ботулизм, бешенство, миастения, паралич бульбарный и псевдобульбарный, полиомиелит, болезнь Паркинсона.
- Заболевания, сопровождающиеся миопатией, метаболическими и эндокринными нарушениями. Это сахарный диабет, миксидема или слизистый отек, дерматомиозит и амилоидоз, тиреотоксический зоб.
- Воспалительные процессы: перитонзиллярный абсцесс, тиреоидит острый и подострый, фарингит инфекционной этиологии, ангина.
- Опухолевые заболевания, травматические и другие повреждения: язвенные дефекты, поражение лучевой энергией, грибковые инфекции (кандида), дивертикул глотки, сухость ротовой полости (ксеростомия), заболевания пищевода опухолевой природы.
Жалобы больного с орофарингеальной дисфагией.
Пища скапливается в ротовой полости или происходит ее задержка длительностью не более одной секунды после глотка. Во время еды или глотания пациент может аспирировать пищу, поэтому возникает кашель или удушье. Иногда пища попадает в полость носа, развивается гнусавость голоса, нарушение зрительного аппарата (птоз, боязнь света). Из общих симптомов заметна слабость, усиливающаяся к концу дня.
Причины пищеводной, или эзофагельной, дисфагии.
- Аномалии развития. Это дивертикул Ценкера, хиатальные грыжи и наличие шейного остеофита.
- Нарушенный тонус и моторика мышечного аппарата пищевода. Возникает при диффузном спазме пищеводной трубки, ахалазии, идиопатическом расширении пищевода, склеродермии, дивертикулезе (чаще тракционном), при гстроэзофагальной рефлюксной болезни, системных заболеваниях и в старческом возрасте.
- Механическое сужение просвета глотательного канала. Такое состояние бывает при опухолях: плоскоклеточный рак пищевода, аденокарцинома, рак дна желудка, другие опухоли доброкачественного происхождения. Сужение пищевода будет после заболеваний, сопровождающихся образованием стриктур пищеводной стенки, а также при сосудистых поражениях пищеводной трубки (варикозное расширение вен).
- Другие причины пищеводной дисфагии: воспаление пищевода инфекционной этиологии, сидеропеническое состояние, ожоги химическими и лекарственными веществами, стриктуры в результате воздействия радиации, лучевые ожоги пищевода, стриктуры после хирургического лечения заболеваний пищевода, саркоидоз, болезнь Крона, давление на пищевод аневризмы аорты, увеличенных лимфоузлов и левого желудочка, загрудинный зоб.
Клинические особенности
При пищеводной дисфагии пациент испытывает трудности при проглатывании пищи примерно в области мечевидного отростка или за грудиной. Больной не всегда может точно указать локализацию, где пища проходит с затруднением. Часть пациентов указывает правильное место (больше половины), остальные считают, что препятствие расположено проксимальней, чем есть на самом деле. В определении места, где пища тяжело проходит, важно знать время возникновения дисфагии от начала глотка. Так, дисфагия, возникшая через 1- 1,5 секунды после глотка, говорит о препятствии в шейном отделе пищевода; через 4-5 секунд — о проблеме, расположенной в средней трети пищеводной трубки, и через 6-8 секунд проявится дисфагия дистальной части пищевода.
Уточнить локализацию дисфагии важно для диагностики в том случае, если больной предъявляет жалобы на тяжесть в области грудной клетки или за грудиной. Почти во всех случаях больной укажет правильное место обструкции. Дифференциально-диагностическое значение невелико, если пациента беспокоит дисфагия в области шеи, т.к. в этом случае дисфагия может являться признаком поражения глотки и всех отделов пищевода.
Синдром дисфагии принято делить согласно его продолжительности: пароксизмальная (перемежающаяся) и стойкая (постоянная) дисфагия.
В первом случае главной и основной причиной может быть дискинезия пищевода по гипермоторному типу. В этом случае дисфагия является признаком таких заболеваний: хиатальные грыжи, объемные новообразования пищевода и его воспаление разной этиологии. Для постоянной дисфагии характерно наличие патологии органической природы, пациент испытывает затруднение прохождения твердой пищи.
Неотложным состоянием является последняя степень дисфагии – афагия. Она развивается при полной обтурации просвета пищевода и требует срочного хирургического или инструментального вмешательства.
На нервной почве у пациента развивается неврогенная дисфагия: это фагофобия и истерический комок. Фагофобия развивается при сильном болевом синдроме, сопровождающем процесс глотания, либо может быть связана со страхом аспирации пищи при глотании. Обычно это пациенты с диагнозом бешенство, столбняк или паралич глотки. Реже наблюдается фагофобия истерического генеза, вплоть до отказа от пищи.
Большое значение для диагностики причин дисфагии имеют сопутствующие симптомы. Трахеопищеводный свищ и паралич мышц носоглотки сопровождаются попаданием (регургитация) пищи в полость носа и аспирацией в трахею и бронхи. Рак пищевода будет сопровождаться выраженным похуданием, не соответствующим степени расстройства глотания.
Если у пациента охрип голос, то первичную причину следует искать в гортани. Если же дисфагия появилась раньше, чем дисфония, то объемный процесс следует искать в пищеводе. Охриплость после дисфагии говорит о прорастании опухоли в возвратный гортанный нерв. Часто гастроэзофагальная рефлюксная болезнь сопровождается внепищеводным проявлением- ларингитом, тогда охриплость будет вторичной по отношению к ГЭРБ. Дисфагия вместе с икотой говорят поражении дистальной части пищевода.
Органические заболевания (ахалазия, стриктура пищевода, кардиоэзофагеальная опухоль) сопровождаются дисфагией и рвотой. В этом случае рвота приносит облегчение, т.к. больной испытывает неприятное чувство распирания за грудиной при прохождении пищи. Объем рвотных масс тем больше, чем дистальнее расположен патологический очаг.
Бульбарный и псевдобульбарный параличи сопровождаются дизартрией, дисфонией, птозом, атрофией языка и гиперактивными сокращениями мышц языка.
Лечение заболевания
Терапия синдрома дисфагии должна опираться на дифференцированный подход, т.к. имеет как функциональные, так и органические причины.
При функциональной дисфагии больному следует объяснить причину патологии, условия благоприятного прогноза, дать рекомендации по предупреждению триггерных факторов, правильному питанию (тщательно пережевывать пищу) и изменению любых психологических ситуаций, способных провоцировать синдром дисфагии.
У больных с дисфагией, возникшей на нервной почве, рекомендовано использование препаратов группы антидепрессантов, психотерапевтических методов.
Есть возможность применения эмпирического расширения. При спастических расстройствах, вызвавших развитие дисфагии, рекомендовано применение мышечных релаксантов, ботулотоксина в инъекциях, расширение пищевода пневматическим методом.
Первым шагом в лечении дисфагии органической этиологии является воздействие на нарушенную моторику и устранение причинных факторов.
Коррекцию моторики проводят с помощью медикаментозных средств, оказывающих стимулирующее или тормозящее действие на мышечный аппарат пищевода.
- Лечение с помощью препаратов, обладающих возбуждающим действием (прокинетики): селективный – домперидон и неселективный препарат – метоклопрамид. Метоклопрамид усиливает мышечный тонус нижнего сфинктера пищевода, его перистальтику, обуславливает быстрейший пассаж пищи из желудка и по всему кишечнику. Средняя дозировка метоклопрамида 10 мг. трижды в сутки, препарат принимают за полчаса до еды. Иногда можно добавить четвертый прием метоклопрамида. Если препарат назначен парентерально, то доза составит 10 мг. 1-2 раза в сутки. Другим препаратом, имеющим селективный механизм действия, является домперидон. Эффекты препарата такие же, кроме воздействия на толстый и тонкий кишечник. Побочных эффектов гораздо меньше, чем у метоклопрамида. Дозировка 10 мг. трижды в сутки, принимать за 30 минут до приема пищи или перед сном.
- Если у больного дисфагия сопровождается гипермоторикой пищеварительной системы, целесообразно начать лечение антиспастическими медикаментами. К ним относят неселективные антихолинергические, блокаторы кальциевых каналов, нитраты и миотропные спазмолитики. Лучшим эффектом обладает селективный холиноблокатор М 1 рецепторов — гастроцепин. Принимают по 50 мг. дважды в сутки. Из блокаторов кальциевых каналов наиболее часто применяют дицетел в дозе 50-100 мг трижды в сутки. Из нитратов предпочтение отдается пролонгированным – изосорбида мононитрат (0,01- 0,02 г. дважды в день), изосорбида динитрат (0,005- 0,01 три или четыре раза в сутки). Из миотропных спазмолитических средств достаточно эффективной оказывается но- шпа (0,04 г), таблетка никошпана, дуспаталин 0,2 г. дважды в сутки.
- Лечение каждого вида дисфагии имеет определенные тонкости, например, основное лечение ахалазии пищевода – баллонный пневмокардиодилятационный метод. Реже применяют методику на основе ботулотоксина — его вводят в толщу нижнего сфинктера пищевода. Если консервативное лечение оказалось неэффективным, прибегают к оперативному методу, чаще это операции миотомии.
Лечение дисфагии в большинстве случаев невозможно без назначения диеты. Этого требуют такие заболевания: гастроэзофагальная рефлюксная болезнь, пищевод Баррета, эзофагиты. Хиатальные грыжи при бессимптомном течении не нуждаются в лечении, при наличии признаков ущемления лечение грыж оперативное. Если у пациента обнаружена обсеменация слизистой Helicobacter pylori, лечение должно начинаться с элиминации инфекции. При осложненном течении основного заболевания (рецидивирующие желудочно–пищеводные кровотечения, наличие стриктур), а также при недостаточном эффекте от консервативных методов лечения показано хирургическое вмешательство (резекция) или эндоскопические методы терапии (метод лазерной и фотодинамической коагуляции метаплазированных участков слизистой).
Похожие статьи:
Дисфагия - лечение, симптомы, причины
Дисфагия – затрудненное глотание, является симптомом заболеваний верхнего отдела желудочно-кишечного тракта и нервной системы. Дисфагия, даже эпизодическая, а особенно часто повторяющаяся и тем более постоянная, требует обращения к врачу и проведения тщательной диагностики, так как заболевания, при которых она проявляется, весьма серьезны.
Причины дисфагии
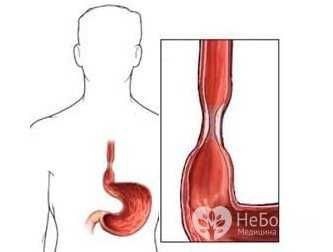 В зависимости от вызывавшей ее причины, дисфагия может быть:
В зависимости от вызывавшей ее причины, дисфагия может быть:
- Истинной;
- Функциональной, когда механических препятствий процессу глотания нет, а есть лишь расстройства нервной системы;
- Вызванной органическими поражениями, когда имеются заболевания верхнего отдела ЖКТ или соседних с ним органов, препятствующие прохождению пищевого комка.
Наиболее частой причиной дисфагии являются именно заболевания пищевода, создающие механические препятствия продвижению пищевого комка. Такое состояние называется дисфагией пищевода. Причины дисфагии пищевода следующие: язва пищевода, эзофагит (воспаление слизистой оболочки пищевода), стриктура пищевода – рубцовое посттравматическое сужение пищевода, опухоль пищевода.
Кроме того, причиной дисфагии могут быть заболевания соседних с пищеводом органов, при которых происходит его сдавление. Например, грыжа пищеводного отдела диафрагмы, узловой зоб, аневризма аорты, опухоль средостения и т.п.
Симптомы дисфагии
Истинная дисфагия, нарушение собственно глотания, то есть продвижения пищевого комка из полости рта в глотку, возникает при поражении нервных центров, управляющих актом глотания, в результате чего этот слаженный процесс дисбалансируется, и содержимое пищевого комка при попытке его проглотить попадает не в пищевод, а в дыхательные пути – носоглотку, гортань, трахею. В результате происходит спазм дыхательных путей, вплоть до удушья, возникает сильный рефлекторный кашель.
Функциональная дисфагия возникает при функциональных расстройствах нервной системы – повышенной возбудимости, неврозах и т.п. В этом случае симптомы дисфагии проявляются эпизодически, как правило, их провоцирует какой-либо один или несколько видов пищи (твердая, жидкая, острая и т.д). При этом пищевой комок обычно не попадает в дыхательные пути, но глотание затруднено, и продвижение его по пищеводу сопровождается неприятными и болезненными ощущениями.
 При дисфагии пищевода сам акт глотания не нарушен, но прохождение пищевого комка сопровождается болью в верхней части живота, изжогой, иногда отрыжкой. Появляется неприятный привкус во рту, наблюдается регургитация – забрасывание содержимого желудка в глотку и полость рта. Регургитация усиливается при наклонном положении тела, а также во время сна, особенно если прием пищи был менее чем за два часа до сна. Симптомами дисфагии при эзофагите могут быть охриплость голоса, повышенное слюнообразование и удушье. Дисфагия пищевода чаще вызывается твердой пищей, ее отличительной особенностью является то, что запивание водой облегчает процесс, и при приеме жидкой или кашицеобразной пищи симптомы дисфагии менее выражены, хотя дисфагия пищевода при эзофагите может возникать и при приеме жидкостей.
При дисфагии пищевода сам акт глотания не нарушен, но прохождение пищевого комка сопровождается болью в верхней части живота, изжогой, иногда отрыжкой. Появляется неприятный привкус во рту, наблюдается регургитация – забрасывание содержимого желудка в глотку и полость рта. Регургитация усиливается при наклонном положении тела, а также во время сна, особенно если прием пищи был менее чем за два часа до сна. Симптомами дисфагии при эзофагите могут быть охриплость голоса, повышенное слюнообразование и удушье. Дисфагия пищевода чаще вызывается твердой пищей, ее отличительной особенностью является то, что запивание водой облегчает процесс, и при приеме жидкой или кашицеобразной пищи симптомы дисфагии менее выражены, хотя дисфагия пищевода при эзофагите может возникать и при приеме жидкостей.
Диагностика дисфагии
Поскольку дисфагия - симптом заболевания, а не самостоятельная болезнь, необходима тщательная диагностика для выявления заболевания, ставшего причиной дисфагии. Вначале проводят гастроэнтерологическое обследование, основным методом которого в данном случае является ФГДС – фиброгастродуоденоскопия, эндоскопическое исследование, позволяющее рассмотреть слизистую оболочку верхней части желудочно-кишечного тракта и выявить имеющуюся патологию. При обнаружении опухоли или язвы проводят биопсию с последующим гистологическим исследованием, а при обнаружении признаков эзофагита берут содержимое пищевода для бактериологического посева, с целью выявления возбудителя.
В том случае, если с помощью гастроэнтерологического обследования причина дисфагии не была обнаружена, проводят неврологическое обследование, выявляя пораженную нервную структуру.
Лечение дисфагии
Лечение дисфагии сводится к применению местных средств, облегчающих ее симптомы, так как основные терапевтические меры принимаются по отношению к тому заболеванию, которое послужило причиной дисфагии.
Часто лечение состоит в неотложной помощи при возникновении острых симптомов дисфагии. Так, в случае истинной дисфагии необходимо в первую очередь тщательно очистить дыхательные пути от попавшей в них пищи, следя за тем, чтобы пациент не задохнулся. Дальнейшее лечение дисфагии истинной проводится в стационаре, в тяжелых случаях пища и вода вводятся в пищевод через трубку.
Неотложное лечение дисфагии, вызванной воспалением пищевода, состоит в приеме антацидных алюминийсодержащих средств (снижающих кислотность, т.н. «лекарства от изжоги» типа Фосфалюгеля, Альмагеля и т.п.) или приеме шипучей таблетки Зантака, растворенной в стакане воды. Последующее лечение дисфагии состоит в лечении эзофагита.
При дисфагии пищевода необходимо соблюдение определенных правил пищевого поведения и диеты. Так, рекомендуется дробное питание небольшими порциями (не менее 4 раз в день), пища не должна быть сухой и жесткой, ее нужно тщательно пережевывать. Запрещены приемы пищи наспех и всухомятку. После еды необходимо в течение 1,5-2 часов избегать наклонов вперед, чтобы избежать регургитации. Последний прием пищи должен быть не позже, чем за 2 часа до сна.
Если у пациента дисфагия пищевода, его рацион должен состоять из легкой для переваривания пищи: овощи, сваренные или приготовленные на пару, нежирные сорта мяса, рыбы и птицы, причем предпочтение нужно отдавать белому мясу, исключается пища жирная, жареная и копченая, а также острая и пряная. Запрещены фаст-фуд и все виды шипучих напитков, а также крепкие чай и кофе. Алкоголь исключается полностью. Грубой растительной клетчатки также следует избегать. Рекомендованы молочные и кисломолочные продукты, вообще предпочтение нужно отдавать молочно-растительной диете, с добавлением слизистых супов и каш.
Видео с YouTube по теме статьи:
основные симптомы, лечение, причины болезней
Пищевод — это анатомическая трубка для связи полости рта с желудком и транспорта пищи. Имеет слизистую оболочку, «смазывающую» своим секретом проходящее содержимое, мышечный слой.
С верхнего и нижнего конца мышцы образуют сфинктеры (жомы) для «запирания» транспортного коридора. Совместно с кардиальным отделом желудка они предотвращают при нормальной работе обратный заброс (рефлюкс).
Механизм глотания осуществляется пассивно, независимо от воли человека. Но все функции пищевода находятся под постоянным контролем нервных волокон парасимпатической системы, гормонов. Болезни пищевода нарушают отработанные связи, затрудняют доставку питательных веществ, поэтому наносят существенный урон всей системе пищеварения.
Классификация заболеваний пищевода
Весь список заболеваний пищевода делится на группы в зависимости от характера патологии:
- врожденные аномалии развития — болезни выявляются в детском возрасте, включают отсутствие пищевода и удвоение, атрезию, стенозы, совместные фистулы с трахеей, укорочение и расширение, дивертикулы, кистозные образования;
- функциональные нарушения (нейромускулярные дисфункции) — паралич, атония, кардиоспазм, ахалазия;
- воспалительные поражения — эзофагиты и их последствия, пептическая язва, стенозы — неспецифические и специфические при туберкулезе, сифилисе;
- сосудистые — варикоз вен пищевода, ангиома, геморрагический ангиоматоз;
- опухоли доброкачественные и злокачественные, предраковые заболевания;
- травматические повреждения, включая наружные и внутренние, ожоги и их последствия, попадание инородных тел.
В структуре болезней пищевода 60% приходится на опухоли, 10,8% — на функциональные нарушения, дивертикулы, рубцы после ожогов, только 0,4% — эзофагиты.
Причины
Причины патологии пищевода различают в зависимости от главного фактора воздействия. Врожденные — связаны с нарушением закладки трубки и разделения ее на трахею и пищевод, вызвано патологией наследственности, осложненной беременностью матери, болезнями материнского организма, образуются на этапе эмбрионального развития плода.
Механические — вызываются проглатыванием острых предметов детьми, взрослыми случайно или с суицидальной целью, рыбьих костей, сухих и жестких корок, недостаточным пережевыванием пищи при еде наспех или отсутствии хороших зубных протезов в пожилом возрасте.

Предметы, которые чаще всего проглатываются маленькими детьми
Химические — включают частое злоупотребление алкоголем (отравления суррогатами, уксусной кислотой, техническими жидкостями), острыми блюдами, солеными и маринованными продуктами, крепким кофе и шоколадом, получение дозы никотина при курении и вдыхании дыма от табака, употребление медикаментов раздражающего действия.
Инфекционные — в пищевод попадает инфекция при заглатывании выделений из гайморовых пазух при хроническом воспалении, из небных миндалин, невылеченных кариозных зубов. Термические — одинаковое действие оказывают как чрезмерно горячие блюда, так и слишком холодные.
Симптомы болезней пищевода
Заболевания пищевода имеют общие клинические симптомы, по которым врач судит о локализации поражения. Разберем основные проявления, их механизм возникновения. Изжога — ощущение жжения за грудиной, иррадиирует в шею. Вызывается попаданием кислого содержимого на слизистую оболочку кардиального отдела из желудка.
Пациенты отмечают «накатывание горячей волны» из верхней части живота. Уменьшается после питья воды, проглатывания слюны, приема препаратов, нейтрализующих соляную кислоту желудочного сока. Сопровождает дисфункции, эзофагиты, гастроэзофагеальную рефлюксную болезнь (ГЭРБ).

Изжога усиливается после переедания, при наклоне вперед, если человек принимает лежачее положение
Одинофагия — так называется проявление болезненности за грудиной при проглатывании пищи. Симптом вызван повреждением поверхности внутренней оболочки. Его необходимо отличать от болезненных спастических сокращений мышц пищевода. Наблюдается при инфекционных эзофагитах (герпетическом и грибковом), раке, изъязвлении, химических ожогах. Боль становится постоянной, мучительной для больного.
Характер болевых ощущений меняется в течение суток, пациенты затрудняются с описанием симптома.
Боли при спазме мышц являются признаком нарушенной моторики. Возникают как сразу после приема пищи, так и самостоятельно (спонтанно). Интенсивность и постоянство болевых ощущений приводит пациентов к отказу от еды, страху, тяжелой депрессии, изменению психики.
Регургитация (отрыжка) — вызывается обратным поступлением пищевого комка в ротовую полость. Она не сопровождается сокращением мышц диафрагмы, как при рвоте, сопровождает изжогу.
Наблюдается при сужении пищеводной трубки в связи со спазмом, рубцами, дивертикулах.
Если вызвана желудочно-пищеводным рефлюксом из-за слабости сфинктера, пациент чувствует кислый или горький привкус. Опасность регургитации заключается в большом риске попадания частичек пищи в трахею и бронхи. У больных возникает тяжелый кашель с приступом удушья. В дальнейшем не исключается развитие аспирационной пневмонии.
Дисфагия — трудности при проглатывании пищи особенно сухой, богатой клетчаткой. У некоторых пациентов возникает парадоксальный признак — жидкая пища проходит с большим трудом, чем твердая.
Симптомы заболеваний пищевода имеют свои особенности при каждой патологии. К перечисленным прибавляются: длительная икота, повышенное слюновыделение, гнилостный запах. Мы рассмотрим их на примере наиболее распространенных болезней.

Дифференциальной диагностикой занимаются только квалифицированные специалисты
Основные заболевания
Далее рассмотрены основные патологические состояния, их патогенез, симптомы и особенности протекания.
Ахалазия кардии
Заболевание еще называется «кардиоспазмом». Причина неизвестна. В патогенезе обращают внимание на нарушенную связь мышц пищевода и дисфункцию нервной регуляции.
В детском возрасте выявлено недоразвитие нервного аппарата пищеводной трубки. В результате задерживается раскрытие нижнего сфинктера и пищевого комка.
Пациенты жалуются на чувство тяжести за грудиной и в эпигастрии, распирание, срыгивание. Проталкивать пищу помогает запивание еды водой. Симптомы непостоянны.
Возникают после проглатывания продуктов, содержащих значительную массу клетчатки. Иногда сухая пища вызывает менее болезненную реакцию, чем жидкость. Боли за грудиной при кардиоспазме очень похожи на стенокардию, поэтому пациентам среднего и пожилого возраста проводят проверку ЭКГ.
Дискинезия
Функциональные расстройства мышечного тонуса пищевода проявляются в виде дискинезии. Она сопутствует органическому поражению, сопровождает эзофагиты, язвы, но возможна без каких-либо анатомических повреждений. Неэффективная моторика проявляется нарушенным процессом транспорта пищи. Причина — изменение регулирующей роли нервной системы.
Такие признаки, как отрыжка воздухом, изжога, непостоянные загрудинные боли в этом случае возникают у лиц, страдающих неврозами. Сами пациенты указывают на связь самочувствия с перенесенными стрессами.
Описание симптоматики сопровождается яркими образными выражениями: «что-то дергается в горле», чувством комка. Помогает массаж рефлексогенной зоны, общеукрепляющие процедуры, четкий режим отдыха и работы.
Читайте также:
Гастроэзофагеальная рефлюксная болезнь
Другое название заболевания — «рефлюкс-эзофагит». Хроническое воспаление слизистой пищевода вызывается забрасыванием пищи с желудочным соком обратным путем из желудка.
Основной причиной считают слабость нижнего пищеводного сфинктера из-за воздействия острой пищи, кофеина, никотина, поражения блуждающего нерва. Наблюдается при диафрагмальной грыже, язве желудка, холецистите. Провоцируется беременностью.
Различают:
- пищеводные проявления — изжога, отрыжка, трудность при глотании, одинофагия, рвота, икота;
- внепищеводные — склонность к частым простудам, болезням бронхов и легких, стоматиты, ЛОР-заболевания, кариес, анемия.
Грыжа пищеводного отверстия диафрагмы
Болезнь вызвана смещением нижнего отдела пищевода (возможно и части желудка, кишечных петель) сквозь расширенное кольцо мышц диафрагмы из полости живота в грудную. Причиной является растяжение соединительно-тканных структур мышечного аппарата диафрагмы, повышение давления внутри брюшной полости (при асците), воспалительные болезни пищевода.
Встречается у 0,5% взрослых людей. Важно, что в половине случаев заболевание протекает без симптоматики. Главные проявления не отличаются от общих пищеводных признаков, но особое значение имеют загрудинные боли. В отличие от сердечных они провоцируются едой, наклонами вперед, лежачим положением пациента. Облегчение наступает после рвоты, отрыжки.
Эзофагиты
Эзофагиты встречаются довольно редко. Они сопутствуют другим поражениям пищевода и желудка, травмам, гиповитаминозам, железодефицитным состояниям. Заболевание считается острым, если длится до 3 месяцев. Более полугодичные проявления относят к хроническому течению. Промежуточные сроки называют подострыми.
Специфическое воспаление имеет место при сифилисе, туберкулезе, грибковой инфекции. Проявляется всеми приведенными выше пищеводными симптомами. При регургитации или рвоте типично обнаружение только что съеденной пищи. Характерна связь загрудинных болей с питанием.
Дивертикул пищевода
Дивертикулы представляют собой мешотчатые образования внутри стенки пищевода. По происхождению могут быть пульсионными (вызваны повышенным внутренним давлением) и тракционными (при рубцовых изменениях пищевода и соседних лимфоузлов).
Выпячивание стенки способно достигнуть значительных размеров и сдавливая трубку нарушать прохождение пищи. Проявляется:
- постепенным усилением дисфагии;
- гнилостным запахом изо рта от разложения застрявшей в дивертикуле пищи;
- отрыжкой воздухом и пищей;
- припухлостью на шее сразу после начала еды и невозможностью дальнейшего глотания до момента опорожнения дивертикула.
Пищевод Барретта
Заболевание считается предраковым, поскольку вызвано изменением клеток внутреннего слоя пищевода (метаплазией). Типичный клеточный состав заменяется участками кишечного эпителия. Точная причина не установлена, но прослеживается связь с длительным воспалительным процессом при эзофагите, рефлюксной болезни, диафрагмальной грыже.
Любые болезни пищевода могут стать провоцирующим фактором для пищевода Барретта при отсутствии лечения.
Пациенты жалуются:
- на устойчивые боли в горле и за грудиной;
- охриплость голоса;
- отрыжку кислым содержимым;
- изжогу;
- постоянный кашель.
Доброкачественные опухоли
Доброкачественные новообразования пищевода возникают из эпителиальных и других клеток стенки. Они растут медленно, длительно не проявляются. Наиболее частыми являются лейомиомы и кисты.
Главная симптоматика начинает беспокоить пациентов при значительном росте опухоли и затруднениях при глотании пищи. Характерно ощущение инородного тела, вызывающего тошноту и рвоту.
Злокачественные новообразования
К раковой опухоли пищевода могут привести любые приведенные выше причины. Начальный период длится до двух лет и протекает без симптомов. Первыми признаками являются нарушения при прохождении пищи, что вызывается довольно большими размерами опухоли.
Дисфагия нарастает постепенно: сначала пациент не может глотать жесткую пищу, затем возникают трудности при питании жидкими блюдами, усиленное слюновыделение. Появляются общие признаки интоксикации: слабость, отсутствие аппетита, похудение.
Боли за грудиной значительно усиливаются при глотании, иногда отдают в спину. Постоянными, мучительными они становятся в тяжелой стадии болезни. Алкоголизм и курение повышает риск рака пищевода в 12 раз.
Ранения пищевода
Ожоги и травмы пищевода встречаются при несчастных случаях, ошибочном употреблении кислот или щелочей, технических жидкостей в состоянии алкогольного опьянения или с целью самоубийства. Дети без присмотра проглатывают острые предметы.
Химический ожог вызывает некротические изменения в стенке. От степени глубины повреждения зависит состояние больного. При выраженном быстром некрозе пациент находится в шоке, одновременно наблюдаются признаки внутреннего кровотечения. Глотание невозможно. Отечность тканей вызывает полную непроходимость просвета.
Травматическое повреждение способно возникнуть при использовании эндоскопических методов в диагностике других заболеваний. Ранения пищевода необходимо исключить в случаях травматизации органов грудной клетки.
Пороки развития
Аномалии пищевода вызваны нарушениями в развитии плода в первом триместре беременности. В этот срок закладывается, а затем делится общая трубка пищевода и трахеи. Поэтому пороки часто связаны. Обнаруживаются в раннем детстве. Сразу после начала кормления выявляют атрезию пищевода: ребенок задыхается из-за попадания молока в дыхательные пути.
Часто пороки пищевода сопутствуют дефектам развития других органов и систем.
Диагностика
Заболевания пищевода невозможно выявить только на основании клинических признаков. Современные условия позволяют провести точное обследование. Имеет значение комплекс полученной информации.
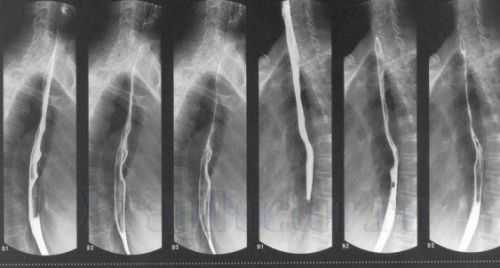
Рентгенолог в заключении приводит данные исходя из результатов серии снимков в косой проекции
Рентгеноскопия с приемом внутрь контрастного вещества и серией снимков помогает сделать заключение при производстве рентгенограмм в косых проекциях. Вид спереди и сзади не дает возможности рассмотреть пищевод, поскольку он закрывается тенью средостения.
Метод важен в диагностике диафрагмальной грыжи, определении локализации, величины просвета, наличия дефектов наполнения, сужений при дивертикулах, опухолях, кардиоспазме. По направлению движения контраста можно подтвердить гастроэзофагеальный рефлюкс.
В ходе исследования пациенту меняют положение с вертикального на горизонтальное. Кардиоспазм подтверждается картиной сужения сфинктера и расширения в верхних отделах.
Эзофагоскопия — метод, позволяющий визуально осмотреть все отделы пищевода. При необходимости фиброгастроскопом выполняют прицельную биопсию, удаляют инородные тела. Оценивается состояние слизистой (наличие воспаления, язв, опухоли), сфинктеров, величина просвета и проходимость, назначается при любой дисфагии.
Биопсия — способ прижизненной ранней диагностики опухоли, метаплазии эпителия. Специалисты цитологи изучают морфологическую картину изменений, степень перерождения, вид опухоли.
Суточная pH-метрия — применяется для регистрации роли заброса кислоты в нижние отделы пищевода в патологии. Специальным pH-зондом фиксируются показатели кислотно-щелочного баланса в течение суток. Компьютерная и магниторезонансная томография — используются при подозрении на опухоль, увеличение лимфатических узлов.
Эзофаготонокимография — включает одновременное использование нескольких приборов (кимографа, капсул Марея, датчиков давления, ЭКГ). Применяется для изучения моторики пищевода при функциональных нарушениях. Выявляет участки нарушения тонуса.
Функциональное тестирование — имеет значение в выявлении гастроэзофагеального рефлюкса. Применяют стандартные наборы, помогающие контролировать кислотность, давление внутри пищевода. Радиоизотопная методика — необходима для диагностики опухоли, используется изотоп 32R, который накапливается в пораженных клетках, затем виден при сканировании.
Своевременная диагностика позволяет не только выявить патологию, но и определить, как лечить конкретное заболевание.
Лечение
Выбор тактики лечения при болезнях пищевода индивидуален для каждого конкретного случая. Общим является необходимость поддержки нормального психического состояния пациентов, поскольку нарушение глотания резко изменяет настроение, вызывает тяжелую депрессию, суицидальные попытки.

Значительная роль отводится диете
При сильных болях и изжоге на фоне эзофагита применяется голодание сроком не более двух дней. Затем переходят на щадящее питание. Пациенту рекомендовано кормление по 6 раз в день, малыми порциями. Блюда должны содержать достаточно белка, витаминов, углеводов, сниженное количество жиров.
Используют перетертые прокрученные через мясорубку мясные добавки, полужидкие каши. Молочные продукты применяют в зависимости от сопутствующих поражений желудка. Бульоны и супы не должны содержать раздражающих веществ, приправ. При эзофагитах, язвах рекомендуется холодное питье.
Овощи и фрукты разрешают после снятия воспаления, сначала в протертом виде. Готовят паровые запеканки, омлет. Пациенту категорически запрещены: алкогольные напитки, крепкий кофе и какао, цитрусовые, острые и жареные блюда с коркой, свежая выпечка, жирные кулинарные изделия.
Изменение режима требует исключения курения, перехода на работу без профессиональных вредностей, тяжелой физической нагрузки. Рекомендуется спать с приподнятым головным концом кровати.
Медикаментозное лечение
С целью успокоения больному назначаются седативные средства. При кардиоспазме применяют препараты спазмолитики, приступы снимаются нитратами, группой антагонистов кальция. Нарушение моторики сфинктеров лечат препаратами с антихолинэстеразным действием.
При повышенной кислотности обязательны антациды (Маалокс, Фосфалюгель). Алмагель-А с анестезином применяется для местного обезболивания. При рефлюкс-эзофагите показаны препараты, способствующие блокированию H2-гистаминовых рецепторов (Фамотидин, Ранитидин), улучшающие состояние сфинктера (Цизаприд, Церукал).
Метаплазия Барретта требует аналогичных препаратов для борьбы с причиной, но используются большие дозировки
При всех состояниях назначаются антибиотики и противовоспалительные препараты для борьбы с инфицированием. Специфические эзофагиты лечатся противотуберкулезными средствами, антисифилитическими препаратами.
При раке пищевода медикаменты с цитостатическим действием входят в комбинированное лечение в сочетании с лучевой терапией.
Шоковое состояние при ожоге пищевода лечат в реанимационном отделении внутривенным введением Реополиглюкина, сердечно-сосудистых средств. Обязательно назначаются антибиотики для предупреждения воспаления легких. При анемии показано переливание кровезаменителей.
Хирургические способы
Оперативное лечение назначается пациентам с ахалазией в случае невозможности медикаментозно подействовать на сфинктер. Производятся рассечение мышц или курс процедур кардиодилатации специальным баллоном. Введение зонда с раздувающимся баллоном для сдавливания вен применяется при пищеводном варикозном кровотечении.
Дивертикулы пищевода лечат только оперативно, если они имеют большие размеры и нарушают проходимость. При грыже пищеводного отдела диафрагмы делают операцию фундопликации (формируют искусственный клапан), укрепляют мышечное кольцо пластикой ткани. В случае рака пищевода удаляют опухоль и полностью или частично — пищевод с лимфоузлами. Одновременно используют цитостатики и лучевую терапию.
Врожденные аномалии оперируют в раннем детском возрасте, поскольку необходимо создать условия для питания ребенка. Обычно вмешательство заключается в двух этапах: сначала создают стому (выход) желудка на поверхность живота, затем, спустя несколько месяцев, проводят пластику пищевода, соединяют его концы между собой, с желудком.
При ожогах особого внимания заслуживает техника бужирования для растягивания рубцов. Метод применяется также в послеоперационном периоде для предотвращения стеноза. Пациенту под местным обезболиванием вставляют плотные резиновые зонды (бужи) разного размера, начиная с небольшого диаметра. Одновременно применяются все лекарственные препараты для улучшения эластичности мышц.
Народные советы
Человеку при проблемах с пищеводом приходится всю жизнь придерживаться диеты и режима питания. Лечение народными средствами показано вне обострения. Оно не заменяет лекарственных препаратов. Помогают сборы трав с противовоспалительным действием, снимающие спазм, защищающие слизистую пищевода и желудка.

Использование лекарственных трав лучше обсудить с врачом
В фитотерапии рекомендуются:
- трава зверобоя, тысячелистника, чистотела;
- цветки ромашки, календулы;
- листья подорожника;
- семена, корни и листья лесного дягиля;
- плоды шиповника.
Для защиты поверхности пищевода и желудка применяют отвар из семян льна, овса. Чтобы снять упорную икоту, смазывают горло маслом душицы, делают с ним ингаляции.
Профилактика
Предупредить заболевания пищевода можно, если:
- соблюдать правильный режим питания;
- не допускать переедания и периодов голода;
- соблюдать правила безопасности при работе с токсическими веществами;
- будущим матерям больше думать о здоровье потомства.
Признаки поражения пищевода начинаются с незначительных симптомов, которые в дальнейшем перерастают в тяжелые формы расстройств. Поэтому не стоит пытаться лечиться самостоятельно. Раннее обращение к врачу помогает своевременно пройти обследование, избежать проблем, приостановить заболевание с помощью диеты.