Диагностика гестационного сахарного диабета
Гестационный диабет - причины, симптомы, диагностика и лечение
Гестационный диабет – особая форма сахарного диабета, которая развивается у женщин в период беременности из-за гормонального дисбаланса. Основным симптомом этого заболевания является повышение уровня глюкозы в крови после приема пищи и сохранение показателя в норме натощак. Гестационный диабет представляет угрозу для плода, так как может стать причиной развития врожденных аномалий сердца и головного мозга. С целью раннего выявления патологии женщинам в период 24-28 недель показано проведение теста на толерантность к глюкозе. Лечение гестационного диабета предполагает соблюдение диеты, режима труда и отдыха, в тяжелых случаях назначается инсулинотерапия.
Общие сведения
Гестационный диабет или диабет беременных – заболевание, развивающееся вследствие нарушения углеводного обмена в организме женщины на фоне инсулинорезистентности (отсутствия восприимчивости клеток к инсулину). В акушерстве такая патология диагностируется примерно у 3-4% от всех беременных женщин. Чаще всего первичное повышение уровня глюкозы в крови определяется у пациенток, возраст которых составляет меньше 18 или больше 30 лет. Первые признаки гестационного диабета обычно появляются во 2-3 триместре и самостоятельно исчезают после рождения ребенка.
Иногда гестационный диабет становится причиной развития сахарного диабета 2 типа у женщин после родов. Подобное наблюдается примерно у 10-15% пациенток с таким диагнозом. Согласно исследованиям ученых, гестационный диабет чаще диагностируют у темнокожих представительниц женского пола. Опасность заболевания для плода заключается в том, что из-за повышения глюкозы в крови матери организм малыша начинает активно продуцировать инсулин. Поэтому после рождения такие дети склонны к снижению уровня сахара в крови. Кроме того, гестационный диабет способствует стремительному увеличению массы плода в период внутриутробного развития.
Гестационный диабет
Причины гестационного диабета
Этиопатогенез гестационного диабета достоверно не выяснен. Ученые предполагают, что заболевание развивается вследствие блокировки продукции достаточного количества инсулина гормонами, которые отвечают за правильный рост и развитие плода. При беременности организм женщины нуждается в большем количестве глюкозы, которая требуется не только для матери, но и для малыша. Происходит компенсаторное увеличение продукции инсулина. Данные факторы становятся основной причиной гестационного диабета. На фоне расстройства функций β-клеток поджелудочной железы отмечается повышение уровня проинсулина.
Причиной гестационного диабета могут стать аутоиммунные заболевания, способствующие разрушению поджелудочной железы и, как следствие, снижению продукции инсулина. У пациенток, родственники которых страдают какой-либо формой сахарного диабета, риск развития данной патологии увеличивается в 2 раза. Еще одна частая причина нарушения – ожирение, так как оно уже предполагает нарушение обменных процессов в организме будущей матери. Гестационный диабет может возникнуть, если на ранних сроках беременности женщина перенесла вирусные инфекции, которые способствовали расстройству работы поджелудочной железы.
В группу риска по развитию гестационного диабета попадают женщины, страдающие синдромом поликистозных яичников, склонные к вредным привычкам – курению, употреблению алкогольных и наркотических веществ. Отягощающими факторами являются рождение крупного плода, мертворождение, многоводие в анамнезе, гестационный диабет при предыдущих беременностях. Высокий риск возникновения патологии отмечается у пациенток младше 18 и старше 30 лет. Дополнительно спровоцировать развитие нарушения может несбалансированное питание, предполагающее употребление большого количества продуктов, богатых быстрыми углеводами.
Симптомы и диагностика гестационного диабета
Гестационный диабет не имеет специфической симптоматики. Главным признаком патологии является увеличение концентрации глюкозы в крови, что до наступления беременности у женщины не наблюдалось. Данное нарушение чаще всего диагностируется у пациенток после 20 недели вынашивания. Дополнительно при гестационном диабете может наблюдаться чрезмерное увеличение массы тела пациентки (более 300 г в неделю), сильное чувство жажды, повышение суточного диуреза. Также больные жалуются на снижение аппетита, быстро возникающую усталость. Со стороны плода признаком развития гестационного диабета может стать быстрый прирост массы, неправильные пропорции частей тела, избыточное отложение жировой клетчатки.
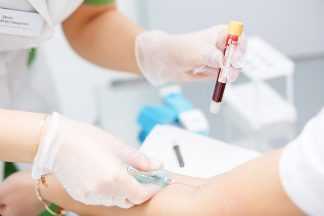
Основным методом выявления гестационного диабета является исследование крови на определение уровня глюкозы. Всех женщин при постановке на учет по беременности акушер-гинеколог направляет на данный анализ. В группу риска развития гестационного диабета входят пациентки, у которых при исследовании крови, взятой из пальца, количество глюкозы составило 4,8-6,0 ммоль/л, из вены – 5,3 до 6,9 ммоль/л. Если присутствуют такие показатели, женщине назначается тест с нагрузкой глюкозой, который позволяет выявить расстройства углеводного обмена на ранних этапах.
Также для определения функциональности поджелудочной железы и риска формирования гестационного диабета рутинно всем беременным на сроке 24-28 недель назначается пероральный тест на толерантность к глюкозе. Вначале сдается анализ крови из вены натощак, после чего женщина должна выпить 75 г глюкозы, разведенной в 300 мл воды. Спустя 2 часа забор крови повторяют. Диагноз «гестационный диабет» устанавливается, если первый показатель уровня глюкозы составляет более 7 ммоль/л, второй – более 7,8 ммоль/л. для его подтверждения беременной назначают еще один анализ в тот же день через несколько часов.
Лечение гестационного диабета
При гестационном диабете лечение проводится в амбулаторных условиях. Прежде всего, пациентке рекомендуется пересмотреть рацион. Диета направлена на снижение уровня глюкозы в крови, поэтому женщине следует исключить из своего меню продукты, содержащие быстрые углеводы: кондитерские изделия, крахмалистые овощи. Фрукты нужно употреблять в меру и не очень сладкие. Под запретом при гестационном диабете оказываются жирные и жареные блюда, фаст-фуд, магазинные соусы, сдоба. Заменить эти продукты можно капустой, грибами, кабачками, бобовыми, зеленью. Кроме того, при гестационном диабете обязательно нужно включить в меню нежирную рыбу и мясо, крупы, злаковые каши, макароны твердых сортов, овощи. Один раз в неделю можно позволить присутствие в рационе красной рыбы.
Составляя рацион для беременной с гестационным диабетом, важно обеспечить достаточное поступление витаминов и минералов, необходимых для правильного роста и развития плода. Углеводы должны составлять 45% от ценности рациона, жиры – 30%, белки – 25%. При гестационном диабете беременной следует питаться небольшими порциями, но часто – 3 основных приема пищи и 2-3 перекуса. Нужно готовить легко усваиваемые блюда, оптимальные варианты – отварные продукты, на пару, запеченные. Питьевой режим предполагает употребление не менее 1,5 л жидкости в сутки.
Пациенткам с гестационным диабетом рекомендованы умеренные физические нагрузки. Они позволяют поддерживать организм в тонусе, предупреждают чрезмерный набор массы тела. Кроме того, упражнения способствуют повышению активности инсулина, что немаловажно при гестационном диабете. Физическая нагрузка предполагает занятия гимнастикой, пешую ходьбу, плавание. Следует избегать резких движений, упражнений, направленных на работу мышц брюшного пресса. Уровень нагрузки определяется выносливостью женщины и устанавливается врачом.
Женщина с гестационным диабетом ежедневно должна контролировать уровень глюкозы в крови, измерения проводятся натощак и через 60 минут после каждого приема пищи. Если диетотерапия в совокупности с физическими упражнениями не дают положительного эффекта, пациентке с гестационным диабетом назначаются уколы инсулина. Дозировку препарата определяет специалист. Ведение беременности при таком диагнозе продолжают до 38-40 недель. Родоразрешение чаще всего осуществляется путем кесарева сечения, так как плод имеет большие размеры, что представляет угрозу развития осложнений при естественном развитии родового процесса.
При гестационном диабете ребенок рождается с пониженным уровнем глюкозы в крови, однако показатель приходит в норму при обычном кормлении грудным молоком или адаптированными смесями. Обязательно контролируют концентрацию сахара в крови матери и ребенка. После родов женщина с гестационным диабетом должна некоторое время соблюдать назначенную в период беременности диету и измерять уровень глюкозы, чтобы избежать развития сахарного диабета 2 типа. Как правило, показатели возвращаются к норме в первые месяцы после рождения малыша.
Прогноз и профилактика гестационного диабета
В целом при гестационном диабете прогноз для матери и ребенка благоприятный. При таком заболевании есть риск развития макросомии – чрезмерного роста плода, а также увеличения массы тела женщины. При макросомии головной мозг ребенка сохраняет естественные размеры, а плечевой пояс увеличивается. Эти последствия гестационного диабета могут стать причиной травм в ходе естественных родов. Если на УЗИ выявляют крупный плод, врач может рекомендовать преждевременное родоразрешение, что также представляет определенную опасность, так как, не смотря на большие размеры, малыш остается недостаточно зрелым.
Профилактика гестационного диабета заключается в планировании беременности и контроле массы тела. Женщина должна правильно питаться, отказаться от вредных привычек. Обязательно следует придерживаться активного образа жизни, поскольку умеренные физические нагрузки позволяют уменьшить вероятность развития гестационного диабета. Важно, чтобы упражнения были регулярными и не доставляли беременной дискомфорта.
Применение современных подходов к диагностике гестационного сахарного диабета в Московской области | Древаль А.В., Шестакова Т.П., Бунак И.В.
Гестационный сахарный диабет (ГСД) – это заболевание, характеризующееся умеренной гипергликемией, впервые выявленной во время беременности и не соответствующей критериям «манифестного» сахарного диабета (СД).
Отличия диагностики нарушений углеводного обмена у беременных обусловлены физиологическими изменениями в организме женщины в этот период. Беременность приводит к увеличению скорости фильтрации в почках, что сопровождается увеличением клиренса, и к снижению почечного порога для глюкозы. Кроме того, во время беременности существует дополнительный путь потери глюкозы из организма матери через плаценту. В связи с этим во время беременности уровень глюкозы в крови утром натощак, после ночного «голодания», ниже популяционного. По данным T.L. Hernandez (метаанализ 12 исследований), глюкоза крови натощак у беременных на сроке 33,8±2–3 нед. гестации составляла 3,9±0,4 ммоль/л [10].
Постпрандиальный уровень глюкозы во время беременности, напротив, выше популяционного. Это обусловлено действием гормонов, вырабатываемых в плаценте и вызывающих развитие физиологической инсулинорезистентности (ИР). В случае интактной поджелудочной железы в ответ на ИР увеличивается секреция инсулина в 2–2,5 раза, что уравновешивает физиологическую ИР [11]. В случае сниженных резервов поджелудочной железы не наблюдается адекватного прироста секреции инсулина, гликемия превышает пороговые значения, и развивается ГСД.
Причины несостоятельности поджелудочной железы могут быть разными. Основной причиной является наличие ИР до беременности, обусловленной, например, ожирением. К более редким причинам неадекватного ответа поджелудочной железы на физиологическую ИР является аутоиммунное повреждение β-клеток или наличие компенсированного до беременности генетического дефекта функции β-клеток или инсулина. На долю 2-х последних причин приходится не более 15%. Таким образом, уровень гликемии натощак у беременных ниже, а после еды или нагрузки глюкозой – выше, чем вне беременности. Эти физиологические особенности требуют особого подхода к диагностике нарушений углеводного обмена во время беременности.
Впервые критерии диагностики ГСД были предложены О'Sullivan в 1948 г. и использовались длительное время. Они были разработаны на основании оценки риска развития СД 2-го типа у женщин с выявленной гипергликемией во время беременности, т. е. корреляция между уровнем гликемии и течением беременности, а также патологией плода не изучалась (табл. 1).
В начале XXI в. возникла необходимость в пересмотре прежних критериев диагностики ГСД. Это основывалось на плохой доказательной базе прежних критериев, сроке более 10 лет после их пересмотра, в течение которого накопились данные, указывающие на физиологически обусловленные более низкие показатели гликемии у беременных, так что показатель гликемии натощак оказался слишком завышенным.
Кроме того, использование различных подходов к диагностике ГСД в разных странах и врачебных сообществах затрудняло сравнение результатов различных исследований, статистических данных и т. д.
Также прежний подход к диагностике ГСД не позволял выделить больных с манифестировавшим во время беременности либо не выявленным до наступления беременности СД. Разграничение ГСД и СД 2-го типа является важным вопросом, т. к. в случае не диагностированного ранее СД 2-го типа зачатие и начальные этапы формирования плода происходят на фоне гипергликемии, что чрезвычайно неблагоприятно и может приводить к врожденной патологии плода. В связи с этим в настоящее время большое значение придается выявлению у беременных «манифестного» СД, который либо не был диагностирован до наступления беременности, либо дебютировал во время беременности. Для диагностики «манифестного» СД во время беременности используются критерии ВОЗ 2007 г. (табл. 2).
После выявления гипергликемии, соответствующей критериям диагностики «манифестного» СД, необходимо его классифицировать в ближайшее время. В подавляющем большинстве случаев это СД 2-го типа. Наиболее часто «манифестный» СД выявляется в 1-й половине беременности. Более сложно провести дифференциальную диагностику «манифестного» СД и ГСД во 2-й половине беременности, когда развивается физиологическая ИР. В некоторых случаях окончательный диагноз может быть установлен ретроспективно на основании исследования углеводного обмена после завершения беременности [1].
Новые критерии диагностики ГСД основываются на результатах международного многоцентрового исследования по изучению гликемии во время беременности и связанных с ней перинатальных и отдаленных исходов (HAPO Study) [3]. В исследовании приняли участие 25 505 беременных из 10 стран. Исследование состояния углеводного обмена проводилось на основании 2–часового глюкозотолерантного теста (ГТТ) с 75 г глюкозы, что послужило основанием рекомендовать данный тест для всеобщего применения с целью выявления ГСД. Было выявлено, что между уровнем гликемии и исходами беременности (макросомией, повышением уровня С–пептида и содержания жира у плода выше 90 персентилей) существует прямо пропорциональная зависимость. За отрезные точки для диагностики ГСД были приняты уровни глюкозы венозной плазмы натощак, через 1 ч и 2 ч после нагрузки глюкозой, при которых риск развития макросомии, повышения уровня С-пептида и содержания жира у плода выше 90 персентилей в 1,75 раза превышал средние показатели [3], т. е. критерии диагностики сформулированы на основании непосредственного риска для плода и течения беременности (табл. 3).
На основании исследования HAPO в 2012 г. в России был разработан и принят консенсус «Гестационный сахарный диабет: диагностика, лечение, послеродовое наблюдение» [1].
В соответствии с консенсусом выделяют 2 этапа диагностики нарушений углеводного обмена во время беременности. При 1-м обращении беременной женщины к врачу проводится исследование уровня глюкозы в венозной плазме натощак. При однократном выявлении уровня глюкозы выше 5,0 ммоль/л, но менее 7,0 ммоль/л сразу диагностируется ГСД с последующими лечебными мероприятиями. Всем женщинам с нормальным уровнем глюкозы крови на ранних сроках беременности независимо от факторов риска проводится ГТТ. Особенностями проведения ГТТ во время беременности является дополнительное исследование уровня глюкозы через 1 ч после нагрузки глюкозой (табл. 3). Для диагностики ГСД достаточно одного аномального значения при проведении теста.
Хорошей практикой является исследование уровня гликемии в каждой точке теста сразу после забора анализа. При выявлении патологического значения тест останавливается, дальнейшее исследование не требуется. При
невозможности немедленного определения уровня гликемии тест проводится полностью, но в некоторых случаях это приводит к выраженной гипергликемии в ходе теста.
Клинический пример
Пациентка Н., 29 лет, в течение 1 мес. отмечала снижение массы тела, сухость во рту, жажду, учащенное мочеиспускание, к врачу не обращалась. На ранних сроках беременности уровень глюкозы плазмы крови был в норме. На сроке 24 нед. беременности был выполнен ГТТ, по данным которого гликемия была значительно повышена во всех точках: 0 мин – 17,5 ммоль/л, 60 мин – 21,3 ммоль/л, 120 мин – 23,0 ммоль/л. После проведения теста у пациентки резко ухудшилось самочувствие, усилилась слабость, появилась одышка, и она была госпитализирована в стационар по месту жительства с диагнозом «СД 1-го типа, впервые выявленный. Кетоацидоз». В последующем при иммунологическом анализе выявлен высокий титр антител к глутаматдекарбоксилазе (88 Ед/л при норме менее 1 Ед/л).
Применение новых критериев диагностики ведет к увеличению распространенности ГСД. Известно, что по результатам исследования HAPO частота ГСД возросла в разных центрах неодинаково: наибольшая частота наблюдалась в США (штат Калифорния) – 25,5%, в Великобритании (Манчестер) – 24,3%, наименьшая частота была выявлена в Австралии – 12,4–15,5% и Израиле – 9,3%. Применение новых критериев привело к увеличению частоты ГСД в Европе с 7,2 до 17,8%, в Австралии – с 9,6 до 13,0% [5, 6, 8]. Было установлено, что увеличение числа случаев ГСД происходит в большей мере из-за уменьшения необходимого для диагностики количества патологических показателей, а не за счет снижения порогового уровня гликемии [8].
В международном исследовании HAPO Россия участия не принимала, поэтому распространенность ГСД в РФ на основании новых критериев не изучена.
Нами было проведено исследование распространенности ГСД в 2-х районах Московской области (МО). При одномоментном поперечном исследовании беременных в Талдомском районе МО были выявлены 24 беременных с ГСД, из них у 15 женщин (64%) гипергликемия была обнаружена в исследовании плазмы крови натощак, а у 9 (36%) – в ходе ГТТ. На учете в женской консультации в Талдомском районе по поводу беременности состояли (на момент исследования) 260 женщин. Таким образом, распространенность ГСД составляла 9,2%.
Нами также проводилась оценка распространенности ГСД в Орехово-Зуевском районе МО. До введения всеобщего скрининга нарушений углеводного обмена частота ГСД в этом районе составляла около 1%. В ходе проспективного исследования в период с мая по декабрь 2014 г. выявлены 68 беременных с ГСД, что свидетельствует о наличии этого заболевания у 8,6% беременных женщин.
Было проведено сравнение 68 женщин с ГСД и 32 женщин без выявленных нарушений углеводного обмена. Все беременные обследовались по единому плану: при первом обращении к врачу проводилось исследование глюкозы в венозной плазме, в случае нормальных показателей на сроке 24–28 нед. рекомендовалось проведение ГТТ.
Результаты
Беременные с ГСД были немного старше беременных без нарушений углеводного обмена: 30,5±5,9 года и 28,4±6,7 года в группе контроля, однако статистически группы не различались по возрасту (р=0,1). Женщин старше 35 лет в группе с ГСД была 21 (30,8%), а в группе контроля – 7 (22%), р=0,5. Индекс массы тела (ИМТ) в группе с ГСД был статистически достоверно выше, чем в группе контроля (26,3±6,3 кг/м2 по сравнению с 23,4±4,5 кг/м2, р=0,02), и соответствовал повышенной массе тела в группе с ГСД и нормальной массе тела в группе контроля. Лиц с ожирением в группе с ГСД было в 4 раза больше, чем в группе контроля (23,5% по сравнению с 6,2%, р=0,04). Первоначальное обследование проводилось всем беременным в одинаковые сроки: (10,02±5,7 нед. в группе с ГСД и 10,8±4,3 нед. в группе контроля). Гликемия натощак в группе с ГСД составляла 5,14±0,59 ммоль/л, что было статистически выше, чем в группе контроля – 4,3±0,53 ммоль/л, р<0,001. У 47 беременных (69,1%) из группы с ГСД при первичном обследовании была выявлена гипергликемия (5,4±0,41 ммоль/л). Только у 21 беременной (30,9%) из группы с ГСД уровень гликемии на ранних сроках был в пределах нормы (4,5±0,33 ммоль/л) и не отличался статистически от такового в группе контроля. У этих беременных ГСД был диагностирован во 2-й половине беременности на основании ГТТ. Всего ГТТ был проведен 53 беременным, из которых 32 составляли группу контроля. Срок проведения теста не различался в группах и составлял у беременных с ГСД 24,8±4,11 нед. гестации, а в группе контроля – 25,43±3,15 нед. Показатели ГТТ приведены в таблице 4.
В ходе теста у 10 беременных из 21 (48%) в исследуемой группе уровень глюкозы крови натощак был повышен, а у 11 (52%) женщин гликемия натощак по-прежнему оставалась в пределах нормы, как и на ранних сроках беременности. Мы предположили, что прибавка массы тела (ПМТ) во время беременности могла сказаться на повышении уровня гликемии натощак по мере прогрессирования беременности. Однако статистически значимых различий в общей ПМТ за беременность в этих группах беременных к моменту проведения ГТТ не выявлено (ПМТ 9,55±4,27 кг у женщин с развившейся гипергликемией натощак и 9,23±3,15 кг в группе без повышения гликемии натощак, р>0,05). Всем беременным ГТТ был проведен в полном объеме.
По результатам ГТТ в группе исследования была выявлена гипергликемия натощак у 10 (48%), через 1 ч – у 14 (67 %), через 2 ч – у 12 (57%) женщин. При этом у 9 (43%) беременных повышение гликемии в ГТТ выявлено только в одной точке: натощак у 2 (9%) женщин, через 1 ч – у 2 (9%), через 2 ч – у 5 женщин (24%). У 8 (38%) беременных уровень глюкозы был выше нормы в 2-х точках и у 4 (19%) – во всех 3-х точках.
Таким образом, у 57 из 68 беременных (83,8%) ГСД был диагностирован на основании гипергликемии натощак. У 64 из 68 беременных (94,1%) основанием для диагностики ГСД было повышение гликемии только в одной точке исследования: натощак или в одной из точек теста. Только у 4 беременных (5,9%) гликемия повышалась в нескольких точках. Эти данные в целом сопоставимы с результатами исследования HAPO, в котором у большинства беременных (55%) ГСД был выявлен именно по гипергликемии натощак [4, 8], и повышение частоты ГСД было связано с уменьшением необходимого для диагностики количества патологических показателей [8].
Известно, что ранее при обследовании на ГСД учитывались факторы риска развития гипергликемии. Мы провели сравнение наличия учитывавшихся ранее факторов риска ГСД в группах беременных с нарушением углеводного обмена и без него. СД у родственников первой линии родства был у 17 (25%) женщин в группе с ГСД и у 7 (22%) женщин в группе контроля (р=0,8). Рождение в анамнезе детей с макросомией отмечалось у 7 (10,3%) беременных с выявленным ГСД и у 3 (9,3%) беременных из группы контроля (р=1,0). При этом ни в одном случае не было ГСД в анамнезе. Как указано, ранее не было выявлено различий по возрасту в группах лечения и контроля. И только ИМТ был достоверно выше у беременных с ГСД по сравнению с беременными без нарушений углеводного обмена. Таким образом, в настоящее время только ожирение можно рассматривать как фактор риска развития ГСД, что подтверждает необходимость всеобщего скрининга ГСД без учета факторов риска.
Применение новых подходов к диагностике ГСД сопровождается увеличением распространенности ГСД в МО, которая, по нашим данным, составляет около 9%. У беременных с ГСД ИМТ выше и частота ожирения больше, чем у беременных без нарушения углеводного обмена. У большинства беременных ГСД выявляется по гипергликемии натощак.
что нужно знать, чтобы влияние на плод было минимальным
 Гестационный сахарный диабет при беременности (ГД) – разновидность СД, возникающий у женщин в связи с гормональными нарушениями на третьем триместре. В результате уровень сахара в крови повышается после приема пищи и снижается на пустой желудок.
Гестационный сахарный диабет при беременности (ГД) – разновидность СД, возникающий у женщин в связи с гормональными нарушениями на третьем триместре. В результате уровень сахара в крови повышается после приема пищи и снижается на пустой желудок.
Патология представляет угрозу для ребенка, поскольку может спровоцировать возникновение врожденных болезней.
Чтобы этого не произошло, на 24-28 неделе женщине рекомендуется сдать анализ на гестационный диабет, и в случае диагностирования заболевания придерживаться определенных правил питания и образа жизни. В некоторых случаях требуется медикаментозная терапия, назначить которую может только врач.
Гестационному диабету присвоен код по МКБ 10 – О 24.
Содержание статьи
Причины
Причины возникновения гестационного диабета у беременных не установлены. Однако все больше специалистов склоняются к версии, что патология развивается на фоне гормонального сбоя. В результате гормоны блокируют выработку инсулина. Однако организм не может допустить такую ситуацию, поскольку маме и малышу требуется глюкоза для нормального функционирования органов и систем. В итоге происходит компенсаторное повышение синтеза инсулина. Так и развивается гестационный диабет.
Аутоиммунные патологии – одна из возможных причин возникновения ГД. Такие болезни негативно воздействуют на состояние поджелудочной железы. В результате происходит уменьшение синтеза инсулина.

Группы риска
Существуют факторы, которые увеличивают риск возникновения ГД:
- Ожирение.
- Национальная принадлежность. Учеными доказано, что некоторые национальности страдают от гестационного сахарного диабета чаще других. В их число входят негры, азиаты, латиноамериканцы и коренные американцы.
- Повышенная концентрация глюкозы в моче.
- Нарушение толерантности организма к глюкозе.
- Генетическая расположенность. Если в роду кто-то страдал от данной патологии, то существует вероятность, что такая болезнь будет диагностирована и у женщины.
- Предыдущие роды, если вес малыша превышал 4 кг.
- Предыдущая беременность сопровождалась гестационным диабетом.
- Большое количество околоплодных вод.
Симптомы
Существуют некоторые признаки, которые косвенно свидетельствуют о возникновении гестационного диабета:
- резкий набор веса;
- частые позывы к мочеиспусканию и появление запаха ацетона от урины;
- быстрая утомляемость даже после продолжительного отдыха и отсутствии физической нагрузки;
- постоянная потребность в питье;
- потеря аппетита.

Если эти симптомы проигнорировать и не обратиться к врачу, то болезнь будет прогрессировать и возникнут следующие признаки:
- спутанность сознания;
- обморочные состояния;
- увеличение артериального давления;
- боли в области сердца, что в итоге может привести к инсульту;
- проблемы с деятельностью почек;
- ухудшение зрения;
- медленное заживление ранок на эпидермисе;
- онемение нижних конечностей.
Чтобы этого не произошло, рекомендуется регулярно посещать специалистов.
Диагностика
 Для диагностики гестационного диабета пациенту назначают анализ крови. Чтобы результат был достоверным, рекомендуется соблюдать правила сдачи биоматериала:
Для диагностики гестационного диабета пациенту назначают анализ крови. Чтобы результат был достоверным, рекомендуется соблюдать правила сдачи биоматериала:
- за три дня до проведения исследования не рекомендуется вносить корректировки в систему питания и следует придерживаться привычной физической нагрузки;
- кровь сдают натощак, поэтому после ужина и в утренние часы нельзя принимать пищу, а также пить чай и другие напитки за исключением чистой воды без газа.
Анализ проводится следующим образом:
- у пациентки забирается биоматериал;
- женщина выпивает воду с глюкозой;
- через два часа биоматериал забирается повторно.
Показатели анализов
Норма сахара в крови:
- из пальца – 4,8-6 ммоль/л;
- из вены – 5,3-6,9 ммоль/л.
Соответственно, гестационный диабет диагностируют при следующих показателях анализа:
- из пальца на голодный желудок – выше 6,1 ммоль/л;
- из вены на голодный желудок – выше 7 ммоль/л;
- после употребления воды с глюкозой – выше 7,8 ммоль/л.
Если исследование показало нормальный или низкий уровень глюкозы, то на 24-28 неделе беременности назначается повторный тест. Это связано с тем, что на раннем сроке анализ может показать недостоверный результат.
Важно!Если провести исследование позднее 28 недели, то патология уже может причинить необратимый вред малышу.
Виды
Диабет при беременности имеет несколько видов, в зависимости от времени возникновения:
Гестационный диабет, в свою очередь, имеет свою классификацию, в зависимости от назначаемой терапией:
- компенсируемый диетотерапией;
- компенсируемый диетотерапией и инсулином.
Терапия назначается, в зависимости от вида диабета и тяжести протекания патологии.
Лечение
Как лечить гестационный диабет? Существует два основных способа - диетотерапия и инсулинотерапия. Только врач может определить, клинические рекомендации требуются пациентке.
Инсулинотерапия
 Инсулинотерапия назначается в том случае, если соблюдение диеты не принесло желаемого результата и уровень глюкозы в крови не приходит в норму в течение длительного времени.
Инсулинотерапия назначается в том случае, если соблюдение диеты не принесло желаемого результата и уровень глюкозы в крови не приходит в норму в течение длительного времени.
В этом случае введение инсулина – необходимая мера, которая препятствует возникновению фетопатии.
Такой вид лечения врач назначает также при нормальной концентрации сахара, но при большом весе малыша, при большом количестве околоплодных вод или отечности мягких тканей.
Введение препарата рекомендуется делать на голодный желудок и перед ночным отдыхом. Однако точную дозировку и график инъекций определяет врач, исходя из тяжести патологии и индивидуальных особенностей пациентки.
Инъекции инсулина делают специальным шприцем. Препарат вводят подкожно. Обычно инъекции женщина выполняет самостоятельно после консультации специалиста.
Если требуется повышенная суточная доза введения инсулина, врач может ввести подкожную инсулиновую помпу.
Диета
Главной составляющей успешной терапии патологии является соблюдение некоторых правил питания. Это помогает нормализовать концентрацию сахара в крови. Вот принципы питания, которых рекомендуется придерживаться при данном виде патологии:
- из рациона следует исключить копчености, колбасные изделия, жирные соусы, орехи, семечки, сливочное масло, маргарин, а также жирное мясо;
- рекомендуется ввести в меню постное мясо, птицу и нежирные сорта рыбы;
- нельзя жарить продукты, при приготовлении пищи необходимо отдавать предпочтения приготовлению на пару, варению и запеканию;
- рекомендуется употреблять молоко и продукты из него с минимальной массовой долей жирности;
- необходимо ввести в рацион свежие овощи, зелень и грибы;
- следует перейти на дробное питание, то есть употреблять пищу 5-6 раз в день небольшими порциями;
- в день можно употребить не более 1800 ккал.

Влияние на плод
Чем опасен диагноз для будущего ребенка? Давайте разберемся.
 Гестационный диабет во время беременности негативно сказывается на развитии малыша.
Гестационный диабет во время беременности негативно сказывается на развитии малыша.
Если патология диагностирована на первых неделях, то возникает риск самопроизвольного выкидыша. Болезнь может также привести к появлению врожденных заболеваний у младенца.
Чаще всего от болезни страдает мозг и сердце.
Если патология возникла на втором или третьем триместре, то это приводит к чрезмерному росту малыша и его набору веса. В результате после родов у младенца сахар опустится ниже нормы, что может спровоцировать возникновение проблем со здоровьем.
Если у беременной развивается гестационный диабет, но при этом отсутствует полноценная терапия, высока вероятность развития фетопатии плода.
Такая патология грозит ребенку следующими последствиями:
- вес младенца более 4 кг;
- диспропорции тела;
- чрезмерное отложение жира в подкожное пространство;
- отечность мягких тканей;
- проблемы с дыханием;
- желтуха;
- проблемы с кровообращением и вязкостью крови.
Роды
 Если беременной диагностировали сахарный диабет, то для нормального протекания родовой деятельности женщине необходимо придерживаться рекомендаций врача. При такой патологии женщину госпитализируют на 37-38 неделе.
Если беременной диагностировали сахарный диабет, то для нормального протекания родовой деятельности женщине необходимо придерживаться рекомендаций врача. При такой патологии женщину госпитализируют на 37-38 неделе.
Даже если родовая деятельность не наступает, ее вызывают искусственным путем, но только если ребенок считается доношенным. Это позволяет избежать родового травматизма.
Не всегда возможны естественное родоразрешение. Если ребенок слишком крупный, то врачи назначают кесарево сечение.
Прогноз и профилактика
Соблюдение рекомендаций врача при гестационном диабете дает благоприятный прогноз для беременной и малыша. Если удастся поддерживать уровень сахара на нормальном значении, то это даст возможность женщине выносить и родить здорового ребенка.
Избежать возникновения гестационного диабета не всегда получается, но все-таки можно снизить риск появления болезни.
Это помогут сделать следующие профилактические мероприятия:
- снижение веса до допустимой отметки;
- переход на принципы правильного питания;
- отказ от так называемого сидячего образа жизни и повышения физической активности, если это не угрожает беременности;
- госпитализация по рекомендации врача.
Полезное видео
Будущие мамы с ГД очень часто задаются целым рядом вопросов: на какой неделе рожают, имея данный диагноз, как быть после родов и каким должно быть послеродовое наблюдение, а также последствиями для ребенка.
Мы подобрали для Вас видео с комментариями специалиста, и видео-дневник будущей мамы с диагнозом ГД:
Заключение
Если в период вынашивания младенца диагностирован гестационный диабет, это не повод паниковать или прерывать беременность. При соблюдении определенных принципов питания и соблюдения предписаний врача у женщины есть все шансы выносить и родить здорового малыша без угрозы для собственного здоровья.
- ГБУ "КОКБ" Курганская областная клиническая больница — Официальный сайт
20 тысяч пациентов
ежегодно доверяют нам заботу о своем здоровье и проходят лечение в стационаре
10 тысяч операций
ежегодно выполняется в КОКБ, многие из которых уникальны
600 пациентов в день
обращаются в областную консультативную поликлинику, прием
проводится по 25 специальностям
1251 сотрудников
сегодня работает в КОКБ, в том числе 188 врачей и 534 средних медицинских работников
6 докторов
медицинских наук
18 кандидатов медицинских наук, 8 заслуженных врачей РФ трудятся сегодня к КОКБ
72,9% врачей
имеют высшую и первую категорию
6 корпусов
больничный городок состоит из 6 корпусов, хозяйственных служб
19 специализированных
отделений
в состав больницы входят 19 отделений на 516 коек
4 сертифицированные
лаборатории
Все виды анализов с использованием современного оборудования
1865 электронных
листков нетрудоспособности
выдано за 2019 год
3 врача
ГБУ «КОКБ» в 2019 году удостоились награды «Лучший врач года»
24 врача
ГБУ «КОКБ» являются главными внештатными специалистами Департамента здравоохранения Курганской области
Гестационный диабет: причины возникновения и диагностика
По данным масштабных эпидемиологических исследований в США гестационный сахарный диабет (ГСД) развивается примерно в 4% случаев всех беременностей, что в 100 раз чаще, чем беременность, протекающая на фоне сахарного диабета (СД), выявленного до наступления беременности. Распространенность и заболеваемость ГСД в нашей стране неизвестна, так как не проводились реальные эпидемиологические исследования. По данным европейских исследователей распространенность гестационный сахарный диабет может варьировать от 1 до 14% в зависимости от популяции женщин, что, несомненно, требует пристального внимание врачей к беременным, имеющих факторы риска развития ГСД.
В наш век информационной насыщенности и планирования семьи женщины также должны быть осведомлены о возможном риске развития у них гестационного сахарного диаюета для своевременного обращения за квалифицированной медицинской помощью. Это позволит своевременно выявить заболевание и назначить лечение с целью сохранения здоровья женщины и рождения здорового ребенка.
Отличия гестационного сахарного диабета от других типов сахарного диабета.
Известно, что сахарный диабет - это заболевание, характеризующееся постоянно повышенным уровнем сахара (глюкозы) в крови.
Существует несколько типов сахарного диабета.
Сахарный диабет 1 типа (СД-1) - развивается вследствие аутоиммунного разрушения β-клеток поджелудочной железы, что приводит к снижению или отсутствию выработки инсулина и повышению уровня сахара в крови. Чаще всего диабет типа 1 возникает у детей и молодых людей. Симптомы диабета (сухость во рту, жажда, слабость, частое мочеиспускание, резкое снижение веса) развиваются остро. Лечение в этом случае возможно только с помощью инъекций инсулина. В крови часто обнаруживаются антитела к β-клеткам и инсулину - специфические показатели аутоиммунного характера заболевания. Около 15% всех больных СД страдают диабетом типа 1.
Сахарный диабет 2 типа (СД-2) также характеризуется повышенным уровнем сахара в крови, но данное состояние обусловлено не абсолютным дефицитом инсулина, а снижением чувствительности к нему периферических тканей. Развивается СД-2 чаще всего у тучных пациентов и носит наследственный характер. Пациенты с СД-2 могут поддерживать нормальный уровень сахара в крови с помощью диеты, физических нагрузок и/или сахароснижающих таблеток. При неэффективности перечисленных средств им назначаеися инсулин.
Вторичный сахарный диабет возникает в результате различных генетических дефектов, эндокринных, инфекционных заболеваний, приема лекарственных препаратов, химических веществ, заболеваний поджелудочной железы. Нарушение углеводного обмена является одним из симптомов перечисленных заболеваний и состояний.
Гестационный сахарный диабет возникает во время беременности. Его причиной является сниженная чувствительность клеток к собственному инсулину (инсулинорезистентность) - связана с высоким содержанием в крови гормонов беременности. После родов уровень сахара в крови чаще всего возвращается к норме. Однако нельзя исключить вероятность развития во время беременности сахарного диабета 1 типа или существование не выявленного до беременности сахарного диабета 2 типа. Диагностика этих заболеваний осуществляется после родов.
Почему в крови всегда присутствует глюкоза?
Существует два источника поступления глюкозы в кровь:
1. всасывание глюкозы из пищи (продуктов питания, содержащих углеводы)
2. из печени
Углеводы делятся на две группы: простые, или легкоусвояемые, и комплексные, или трудноусвояемые. К первой группе относятся сахар, мед, джем, соки, конфеты, то есть все сладкие на вкус продукты. Они быстро всасываются из кишечника и повышают уровень сахара в крови. К другой группе относятся: овощи, фрукты, хлеб, макароны, каши, молочные продукты. Под действием пищеварительных ферментов трудноусвояемые углеводы долго расщепляются в кишечнике до глюкозы, которая постепенно всасывается в кровь. Поэтому скорость и уровень подъема сахара в крови гораздо ниже при употреблении трудноусвояемых, чем легкоусвояемых углеводов.
Вторым источником глюкозы является печень. В ней находится основной запас (депо) сахара для организма, который называется гликоген. Если углеводы не поступают с пищей, то в печени происходит распад гликогена и выброс в кровь глюкозы для поддержания в ней нормального уровня сахара. Также в печени глюкоза образуется из продуктов расщепления жиров и белков. Поэтому в крови постоянно поддерживается определенный уровень сахара, даже если мы голодаем или в продуктах питания не содержатся углеводы.
Для чего нужна глюкоза?
Попав в кровь, глюкоза разносится ко всем органам и тканям. Она является основным источником энергии для клеток нашего организма, для их жизнедеятельности. Глюкоза для клетки такое же "топливо", как бензин для автомашины. Но машина не поедет, если бензин не попадет в двигатель. По аналогии с автомобилем, для нормальной работы всего организма, глюкоза должна проникнуть внутрь клетки. Роль проводника глюкозы в клетку играет гормон инсулин.
Что такое инсулин?
Инсулин - это белковый гормон. Он вырабатывается в β-клетках поджелудочной железы, которая находится за желудком. Инсулин действует как ключ, открывая путь глюкозе в клетку. Это единственный гормон, который помогает глюкозе проникнуть внутрь клетки. С помощью инсулина глюкоза из крови проникает в различные клетки организма (мышечные, печеночные, жировые) - таким образом они получают энергию (топливо) для своей работы. В клетки некоторых органов глюкоза проникает без инсулина (мозг и нервы, сердце, почки, хрусталик глаза). Кроме того, без помощи инсулина глюкоза проникает через плаценту к плоду. Инсулин также способствует отложению избытка глюкозы в клетках печени в виде гликогена (депо глюкозы в организме), подавляет распад белков, жиров и образование кетоновых тел в печени.
Если инсулина недостаточно, то глюкоза в клетки не попадает, накапливается в крови и выводится из организма почками. Клетки не получают энергии и "голодают".
У человека без СД в кровь постоянно поступает необходимое количество инсулина: при повышении уровня сахара в крови (после еды) поджелудочная железа усиливает выработку инсулина, а при снижении (во время голодания) - уменьшает.
Почему развивается гестационный сахарный диабет?
У беременной женщины, начиная с 20 недели беременности, инсулина в крови даже больше, чем у небеременной. Это связано с тем, что действие инсулина частично блокировано другими гормонами, которые вырабатывает плацента. Такое состояние называется инсулинорезистентностью или пониженной чувствительностью клеток к инсулину.
Плацента - это орган, через который к ребенку из организма матери поступают питательные вещества, микроэлементы и кислород. Также она вырабатывает гормоны, сохраняющие беременность (гормоны беременности). Некоторые из них, такие как эстроген, кортизол, плацентарный лактоген, обладают эффектом, блокирующим действие инсулина. Это называется "контринсулиновый" эффект. Обычно он начинает проявляться с 20-24-й недели беременности. Чтобы поддержать сахар крови в пределах нормы, поджелудочная железа беременной женщины должна вырабатывать большее количество инсулина. Если она не справляется с повышенной нагрузкой, то возникает относительный дефицит инсулина и развивается ГСД. Если каким-то образом можно было бы убрать все гормоны беременности из крови матери, страдающей ГСД, то сахар крови вернулся бы к норме, что на самом деле и происходит после родов.
Какой уровень сахара в цельной капиллярной крови, то есть взятой из пальца, считается нормальным?
У мужчин и небеременных женщин
-натощак (после ночного голодания не менее 8-14 часов) 3,3 - 5,5 ммоль/л.
-через 2 часа после еды до 7,8 ммоль/л.
У беременных женщин
-натощак 4-5,2 ммоль/л
-через 2 часа после еды не выше 6,7 ммоль/л .
При физиологической беременности у женщины происходит снижение уровня гликемии натощак за счет ускоренного выведения глюкозы почками и снижения выработки глюкозы в печени. Однако во второй половине беременности активизируется синтез контринсулиновых гормонов плаценты и повышается уровень диабетогенных гормонов матери, таких как кортизол, прогестерон, эстрогены. Все это, в совокупности с резким снижением физической активности беременной, повышением калорийности потребляемой пищи, прибавкой веса приводит к выраженной инсулинорезистентности, которая у здоровой женщины при нормальных резервах собственного инсулина компенсируется. Из-за вышеперечисленных изменений уровень гликемии натощак у беременной, не страдающей СД, ниже, чем у небеременной женщины, а подъем уровня сахара крови через 1 час после приема пищи никогда не превышает 7,7 ммоль/л, а через 2 часа – 6,7 ммоль/л за счет адекватной обеспеченности организма инсулином.
Поэтому, если у беременной содержание сахара крови превышает указанные значения, например, натощак выявлено 5,3 ммоль/л, а через 2 часа 6,8 ммоль/л, то женщина нуждается в дополнительном обследовании для уточнения диагноза (см. ниже).
Почему не у всех беременных развивается гестационный сахарный диабет?
К развитию ГСД существует генетическая предрасположенность, которая реализуется под воздействием определенных факторов риска.
К факторам риска развития гестационного сахарного диабета относятся:
· Избыточный вес, ожирение
· Сахарный диабет у ближайших родственников
· Возраст более 25 лет
· Отягощенный акушерский анамнез
- предыдущий ребенок родился весом более 4000 грамм, с большой окружностью живота, широким плечевым поясом
- ГСД в предыдущей беременности
- хроническое невынашивание (более 3 самопроизвольных абортов в I или II триместрах беременности)
- многоводие
- мертворождение
- пороки развития у предыдущих детей
Как можно выявить гестационный сахарный диабет?
Если у Вас есть перечисленные выше факторы риска ГСД или хотя бы один из них, то необходимо уже при первом обращении в женскую консультацию исследовать уровень сахара в крови натощак на фоне обычной диеты и физической активности. То есть Вы должны есть все продукты, которыми обычно питаетесь, ничего не исключая из своего рациона питания!
Вызывают опасение!
Сахар крови, взятой из пальца, натощак от 4,8 до 6,0 ммоль/л
Сахар крови, взятой из вены, натощак от 5,3 до 6,9 ммоль/л
При сомнительных результатах назначается специальный тест c нагрузкой глюкозой для выявления нарушения углеводного обмена.
Правила проведения теста:
1. За 3 дня до обследования Вы находитесь на обычном для себя питании и придерживаетесь обычной для себя физической активности.
2. Тест проводится утром натощак (после ночного голодания не менее 8-14 часов)
3. После взятия пробы крови натощак Вы должны в течение 5 минут выпивается раствор глюкозы, состоящий из 75 грамм сухой глюкозы, растворенной в 250-300 мл воды. Повторная проба крови для определения уровня сахара крови берется через 2 часа после нагрузки глюкозой.
Диагноз ГСД устанавливается по следующим критериям
глюкоза крови, взятой из пальца натощак і 6,1 ммоль/л или
глюкоза крови, взятой из вены натощак і 7 ммоль/л или
глюкоза крови, взятой из пальца или из вены через 2 часа после нагрузки 75 г глюкозы і 7,8 ммоль/л.
4. Если результаты исследования соответствуют норме, то повторно тест проводится на 24-28 неделе беременности, когда возрастает уровень гормонов беременности. На более ранних сроках ГСД часто не выявляется, а установление диагноза после 28 недель не всегда предотвращает развитие осложнений у плода.
Автор: Н.Ю. Арбатская, к.м.н., врач-эндокринолог ГКБ № 1 им. Н.И. Пирогова,
ассистент кафедры эндокринологии и диабетологии ФУВ РГМУ
Источник: http://www.rodi.ru/9months/gcd.html
Гестационный диабет. Гестационный сахарный диабет у будущих мам
Содержание:
В беременность могут обостряться хронические заболевания или появляться признаки неведомых ранее проблем. Такой проблемой может стать гестационный диабет.
Согласно классификации Всемирной организации здравоохранения, «гестационный диабет» — это сахарный диабет, выявленный во время беременности, а также нарушение толерантности к глюкозе (восприятия глюкозы организмом), также выявленной в этот период. Его причиной является сниженная чувствительность клеток к собственному инсулину (инсулинорезистентность), которая связана с высоким содержанием в крови гормонов беременности. После родов уровень сахара в крови чаще всего возвращается к норме. Однако нельзя исключить вероятность развития во время беременности диабета первого и второго типа. Диагностика этих заболеваний осуществляется уже после родов.
При анализе данных, полученных в результате множественных исследований, доктора пришли к выводу, что более, чем у 50% беременных женщин, страдающих гестационным диабетом, позже в течение жизни развивается истинный сахарный диабет.
Каковы факторы риска развития ГСД?
- Избыточный вес, ожирение
- Сахарный диабет у ближайших родственников
- Возраст беременной более 30 лет
- Отягощенный акушерский анамнез:
- Предыдущий ребенок родился весом более 4000 грамм
- ГСД в предыдущей беременности
- Хроническое невынашивание (ранние и поздние выкидыши)
- Многоводие
- Мертворождение
- Пороки развития у предыдущих детей
Чем опасен гестационный диабет?
Гестационный диабет в большинстве клинических ситуаций развивается в интервале от 16 до 32 недель беременности. Нарушения углеводного обмена, выявленные раньше, как правило, говорят о ранее незамеченном прегестационном («добеременном») диабете.
Конечно, о хронических заболеваниях лучше узнать до беременности, и тогда будет возможность их максимально компенсировать. Именно по этой причине доктора настоятельно рекомендуют планировать беременность. В плане подготовки к беременности женщина пройдет все основные обследования, в том числе по выявлению сахарного диабета. Если будут выявлены нарушения углеводного обмена, врач назначит лечение, даст рекомендации, и будущая беременность будет протекать благополучно, а малыш родится здоровым.
Главное условие ведения беременности, осложненной диабетом (как гестационным, так и другими его формами) — поддержание уровня глюкозы крови в пределах нормы (3,5-5,5 ммоль/л). В противном случае мама и малыш оказываются в очень сложных условиях.
Что грозит маме? Возможны преждевременные роды и мертворождения. Высок риск развития гестоза (при сахарном диабете развивается чаще и раньше — до 30 недель), гидрамниона, а следовательно, фетоплацентарной недостаточности и гипотрофии плода. Возможно развитие диабетического кетоацидоза (состояния, при котором отмечается резкое повышение уровня глюкозы и концентрации кетоновых тел в крови), инфекции половых путей, которые регистрируются в 2 раза чаще и становятся причиной инфицирования плода и преждевременных родов. Возможно также прогрессирование микроангиопатий с исходом в нарушения зрения, функций почек, нарушения кровотока по сосудам плаценты и другими. У женщины может развиться слабость родовой деятельности, которая в сочетании с клинически узкий тазом и крупный плодом сделают неизбежностью родоразрешение путем кесарева сечения. У женщин, больных диабетом, чаще встречаются инфекционные осложнения в послеродовом периоде.
Опасности для малыша
Особенности углеводного обмена между матерью и ребенком таковы, что плод получает от матери глюкозу, но не получает инсулин. Таким образом, гипергликемия (избыточное количество глюкозы) особенно в первом триместре, когда плод не имеет еще собственного инсулина, провоцирует развитие различных пороков развития плода. После 12 недель, когда в организме будущего малыша вырабатывается свой инсулин, развивается гиперинсулинемия, которая грозит развитием асфиксии и травматизма в родах, дыхательными расстройствами (респираторный дистресс-синдром) и гипогликемическими состояниями новорожденных.
Есть ли способ предотвратить эти сложности? Да. Главное — информированность о проблеме и ее своевременная корректировка.
Диагностика ГСД во время беременности
Первым пунктом диагностики гестационного диабета является оценка риска его развития. При постановке женщины на учет в женскую консультацию оценивается ряд показателей, например, таких как возраст и вес беременной, акушерский анамнез (наличие гестационного диабета во время прошлых беременностей, рождение детей весом более 4 кг, мертворождение и другие), семейный анамнез (наличие СД у родственников) и так далее. Заполняется такая таблица:
| Параметры | Высокий риск | Умеренный риск | Низкий риск |
| Возраст женщины старше 30 лет | Да/нет | да | Менее 30 |
| СД 2 типа у близких родственников | да | нет | нет |
| ГСД в анамнезе | да | нет | нет |
| Нарушенная толерантность к глюкозе | да | нет | нет |
| Глюкозурия во время предшествующей или данной беременности | да | Да/нет | нет |
| Гидрамнион и крупный плод в анамнезе | Да/нет | да | нет |
| Рождение ребенка весом более 4000 г или мертворождение в анамнезе | Да/нет | да | нет |
| Быстрая прибавка веса во время данной беременности | Да/нет | да | нет |
| Избыточный вес (> 20% от идеального) | Да | да | нет |
Обратим внимание на параметр «Рождение ребенка весом более 4 кг». Он включен в оценку риска развития гестационного диабета неслучайно. Рождение такого малыша может свидетельствовать о развитии в будущем как истинного сахарного диабета, так и гестационного. Следовательно, в будущем момент зачатия необходимо планировать и постоянно контролировать уровень сахара в крови.
Определив риск развития сахарного диабета, врач выбирает тактику ведения.
Второй шаг — забор крови с целью определения уровня сахара, что должно быть сделано несколько раз за беременность. Если хотя бы раз содержание глюкозы превысило 5 ммоль/л, проводят дальнейшее обследование, а именно глюкозотолерантный тест.
Когда тест считают положительным? При проведении теста с нагрузкой 50 г глюкозы оценка уровня гликемии производится натощак и через 1 час. В случае, если глюкоза натощак превышает 5,3 ммоль/л, а через 1 час значение выше 7,8 ммоль/л, то необходимо назначение теста со 100 г глюкозы.
Диагноз гестационного сахарного диабета выставляется, если глюкоза натощак — более 5,3 ммоль/л, через 1 час — выше 10,0 ммоль/л, через 2 часа — выше 8,6 ммоль/л, через 3 часа — выше 7,8 ммоль/л. Важно: повышение только одно из показателей не дает основания для постановки диагноза. В этом случае тест нужно повторить еще раз через 2 недели. Таким образом, повышение 2 и более показателей свидетельствует о диабете.
Правила проведения теста:
- За 3 дня до обследования беременная находится на обычном для себя питании и придерживается обычной для себя физической активности
- Тест проводится утром натощак (после ночного голодания не менее 8 часов).
- После взятия пробы крови натощак пациентка должна в течение 5 минут выпить раствор глюкозы, состоящий из 75 грамм сухой глюкозы, растворенной в 250-300 мл воды. Повторная проба крови для определения уровня сахара крови берется через 2 часа после нагрузки глюкозой.
Нормальные значения гликемии:
- гликемия натощак — 3,3-5,5 ммоль/л;
- гликемия перед приемом пищи (базально) 3,6-6,7 ммоль/л;
- гликемия через 2 часа после еды 5,0-7,8 ммоль/л;
- гликемия перед отходом ко сну 4,5-5,8 ммоль/л;
- гликемия в 3.00 5,0-5,5 ммоль/л.
Если результаты исследования соответствуют норме, то повторно тест проводится на 24-28 неделе беременности, когда изменяется гормональный фон. На более ранних сроках ГСД часто не выявляется, а установление диагноза после 28 недель не всегда предотвращает развитие осложнений у плода.
Однако беременные женщины сталкиваются не только с высокими показателями сахара в крови. Иногда анализ крови «показывает» гипогликемию — низкое содержание сахара в крови. Чаще всего гипогликемия развивается при голодании. Во время беременности усиливается потребление глюкозы клетками и поэтому нельзя допускать длительных перерывов между приемами пищи и ни в коем случае нельзя «садиться» на диету, направленную на похудание. Также иногда в анализах можно встретить пограничные значения, которые всегда свидетельствуют всегда о более высоком риске развития болезни, поэтому необходимо строго контролировать показатели крови, придерживаться рекомендаций врача и соблюдать диету, назначенную специалистом.
Несколько слов о лечении гестационного диабета
Беременной женщине, столкнувшейся с сахарным диабетом, необходимо овладеть методикой самостоятельного контроля гликемии. В 70% случаев гестационный диабет корректируется диетой. Ведь выработка инсулина происходит, и необходимости в инсулинотерапии нет.
Основные принципы диеты при ГСД:
- Суточный рацион необходимо разделить между углеводами, жирами и белками -35-40%, 35-40% и 20-25% соответственно.
- Калорийность в условиях избыточного веса должна составлять 25 ккал на 1 кг веса или 30 — 35 ккал на 1 кг при нормальном весе. Женщинам, имеющим избыточный вес, даются рекомендации по его снижению или стабилизации. Снижать калорийность питания необходимо с особым вниманием, не предпринимая жестких мер.
- Из ежедневного меню исключают легкоусвояемые углеводы, то есть любые сладости.
Стоит ли здоровой женщине бить тревогу, если ей хочется сладкого? «Любовь к сладкому» должна насторожить, если в анализах есть изменения. Но в любом случае следует придерживаться рекомендаций по питанию и не перебарщивать со сладким или еще чем-либо. Нужно помнить, что съесть «чего-нибудь сладенького» хочется чаще из желания просто полакомиться. Поэтому «сладенькое» можно заменить фруктами. - Снизить количество потребляемых жиров, обогатив рацион клетчаткой (фрукты и овощи) и белками до 1,5 г/кг.
В случае, если одной диетой скорректировать уровень гликемии не представляется возможным, необходима инсулинотерапия, которая рассчитывается и титруется (корректируется) лечащим врачом.
Гестационный диабет так называется не только потому, что манифестирует (проявляется) во время беременности. Другая его особенность состоит в том, что его признаки исчезают после родов. Однако если женщина перенесла гестационный диабет во время беременности, риск развития истинного увеличивается в 3-6 раз. Поэтому важно наблюдение за женщиной и после родов. Через 6 недель после родов обязательно проведение исследования состояния углеводного обмена матери. Если изменений не обнаружено, назначается контроль 1 раз в 3 года, а при нарушении толерантности к глюкозе — выдача рекомендаций по питанию и наблюдение 1 раз в год.
В этом случае все последующие беременности должны строго планироваться.
Гестационный сахарный диабет у беременных, причины, диагностика и стадии гестационного сахарного диабета
Заболевание вызванное нарушением обмена углеводов во время беременности называется гестационный сахарный диабет.
По последним данным до 14 % беременных женщин в Европе в той или иной степени страдают от гестационного сахарного диабета.
Каждая женщина должна быть осведомлена о риске возникновения ГСД.
Особенно это касается женщин входящих в группу риска.
Причины возникновения гестационного сахарного диабета
Основными факторами риска возникновения ГСД являются:
- Лишний вес.
- Возраст от 25 лет и старше.
- Генетическая предрасположенность.
Если беременность не является первой, дополнительными факторами риска являются:
- Рождение предыдущего ребенка с весом более четырех килограмм.
- Наличие в предыдущей беременности ГСД.
- Хронические выкидыши от 3 раз.
- Мертворождение.
- Многоводие.
- Наличие у предыдущих детей пороков развития.
Если хотя бы один из выше перечисленных факторов наличествует у беременной женщин при первом же посещении женской консультации необходимо измерить уровень глюкозы в крови натощак, а затем осуществлять постоянный контроль, за показателями сахара в крови и моче.
Главной причиной возникновения ГСД является пониженная чувствительность клеток-рецепторов к инсулину, возникающая на фоне высокой концентрацией гормонов беременности в крови женщины.
В большинстве случаев после родов уровень глюкозы в крови возвращается к норме.
Однако после родов необходимо произвести диагностику сахарного диабета первого или второго типа, поскольку нельзя исключать возможность развития данных заболеваний.

Отчего возникает гестационный сахарный диабет у беременных
Плацента, орган через который к развивающемуся плоду поступают питательные вещества, кислород и микроэлементы вырабатывает гормоны беременности которые в большей или меньшей степени блокируют выработку инсулина поджелудочной железой.
В зависимости от соотношения гормонов беременности и количества вырабатываемого инсулина может возникнуть относительный инсулиновый дефицит с развитием ГСД.
После родов обычно происходит нормализация уровня сахара в крови.
Диагностика гестационного сахарного диабета
Первичное определение уровня глюкозы в крови беременной женщины натощак эффективный способ диагностики гестационного сахарного диабета.
Если сахар крови находится в пределах 4,8-6,0 ммоль/л, назначается дополнительный тест с глюкозной нагрузкой для выявления скрытых нарушений углеводного обмена. Если по результатам теста через 2 часа уровень сахара выше 7,8 ммоль/л, женщине ставится диагноз ГСД.
Для нормализации гипергликемии применяется назначение соответствующей диеты, но не всегда этого достаточно – в отдельных случаях уровень сахара в крови натощак бывает аномально высоким, и возникает опасность развития осложнений – ангиопатии, ишемической болезни сердца, артериальной гипертензии, ретинопатии и нефропатии, иногда кетоза. Большое значение для протекания диабета у беременных имеет также изменение функционирования почек. В отдельных случаях функции почек могут нарушаться, что позволяет развиться кетоацидозу.
Стадии гестационного сахарного диабета

При ведении беременности врачи различают три стадии гестационного сахарного диабета.
- Первая – с 10 недели в течение 3 месяцев – характеризуется увеличением уровня глюкозы и изменением чувствительности к инсулину.
- На второй стадии – после 28 недели – наступает понижение толерантности к глюкозе, проявляющееся нередко ацидозом. Затем, за 3-4 недели до родов наступает самопроизвольное улучшение состояния.
- Третья стадия – это роды и послеродовой период. Во время родов возникает опасность развития метаболического ацидоза, который может перейти в диабетический ацидоз. После родов толерантность к глюкозе обычно повышается.
Надеемся что данная статья стала полезной для посетителей нашего портала.
Сахарный диабет при беременности, в родах и послеродовом периоде > Клинические протоколы МЗ РК
Немедикаментозное лечение
Диетотерапия:
При СД 1 типа рекомендуется соблюдение адекватной диеты: питание с достаточным количеством углеводов для предупреждения «голодного» кетоза.
При ГСД и СД 2 типа проводится диетотерапия с исключением легкоусвояемых углеводов и ограничением жиров; равномерное распределение суточного объема пищи на 4–6 приемов. Женщинам с нормальным ИМТ (18-25 кг/м2) рекомендуется суточная калорийность пищи, равная 30 ккал/кг; с избыточной (ИМТ 25-30 кг/м2) 25 ккал/кг; с ожирением (ИМТ ≥30 кг/м2) – 12-15 ккал/кг.
Физическая активность:
При СД и ГСД рекомендуются дозированные аэробные физические нагрузки в виде ходьбы не менее 150 минут в неделю, плавание в бассейне; самоконтроль выполняется пациенткой, результаты предоставляются врачу. Необходимо избегать упражнений, способных вызывать повышение АД и гипертонус матки.
Обучение пациентов и самоконтроль
Обучение пациентов должно обеспечивать больных знаниями и навыками, способствующими достижению конкретных терапевтических целей.
В школу диабета направляются женщины, планирующие беременность, и беременные, не проходившие обучения (первичный цикл), или пациенты, уже прошедшие обучение (на повторные циклы), для поддержания уровня знаний и мотивации или при появлении новых терапевтических целей, переводе на инсулинотерапию.
Самоконтроль включает определение гликемии с помощью портативных приборов (глюкометров) натощак, перед и через 1 час после основных приемов пищи; кетонурии или кетонемии утром натощак; артериального давления; шевелений плода; массы тела; ведение дневника самоконтроля и пищевого дневника.
Назначая больному метод самоконтроля уровня глюкозы, необходимо убедиться, что пациент понял инструкцию по его применению, может им пользоваться и на основе полученных результатов проводить коррекцию лечения. Оценку умения пациента использовать метод самоконтроля следует проводить и в процессе наблюдения.
Система НМГ используется как дополнение к традиционному самоконтролю в случае наличия скрытых гипогликемий или при частых гипогликемических эпизодах (приложение 3).
Медикаментозное лечение
Для лечения ГСД у большинства беременных бывает достаточно диетотерапии и физической активности. При неэффективности этих мероприятий назначается инсулинотерапия.
Показания к инсулинотерапии при ГСД [5, 7, 10, 11]:
· невозможность достижения целевых уровней гликемии (два и более нецелевых значений гликемии) в течение 1–2 недель самоконтроля;
· наличие признаков диабетической фетопатии по данным экспертного УЗИ, которая является косвенным свидетельством хронической гипергликемии.
При назначении инсулинотерапии беременную совместно ведут эндокринолог/терапевт и акушер-гинеколог. Схема инсулинотерапии и тип препарата инсулина назначаются в зависимости от данных самоконтроля гликемии. Пациентка на режиме интенсифицированной инсулинотерапии должна проводить самоконтроль гликемии не менее 8 раз в день (натощак, перед едой, через 1 час после еды, перед сном, в 03.00 и при плохом самочувствии).
Пероральные ССП во время беременности и грудного вскармливания противопоказаны!
Госпитализация в стационар при выявлении ГСД или при инициации инсулинотерапии не обязательна и зависит лишь от наличия акушерских осложнений. ГСД сам по себе не является показанием к досрочному родоразрешению и плановому кесареву сечению.
Лечение беременных с СД
Все сахароснижающие лекарственные препараты должны быть приостановлены до беременности и заменены на инсулин [5, 11-14, 17, 19].
Используются только препараты инсулина человека короткой и средней продолжительности действия, аналоги инсулина ультракороткого действия и длительного действия, разрешенные в рамках категории В.
Перечень основных лекарственных средств (имеющих 100% вероятность применения):
Таблица 9. Препараты инсулина, разрешенные к применению у беременных
Гестационный диабет при беременности, диета и норма показателя сахара
Беременная женщина иногда получает диагноз гестационный диабет, который имеет неприятные последствия для ребенка. Болезнь возникает даже у людей с отличным здоровьем, ранее не испытывавших проблем с высокой глюкозой в крови. Стоит подробнее узнать о признаках заболеваниях, провоцирующих факторах и рисках для плода. Лечение назначается врачом, а его результаты тщательно отслеживаются до родов.
Статьи по темеЧто такое гестационный диабет
Иначе сахарный диабет беременных называется гестационным (ГСД). Возникает он при вынашивании плода, считается «преддиабетом». Это не полноценная болезнь, а лишь предрасположенность к нетолерантности к простым сахарам. Гестационный диабет у беременных считается показателем риска возникновения настоящего заболевания второго типа. Болезнь может исчезать после рождения малыша, но иногда развивается далее. Чтобы ее предотвратить, назначают лечение и тщательное обследование организма.
Причиной развития заболевания считается слабая реакция организма на собственный инсулин, производимый поджелудочной железой. Нарушение появляется из-за сбоя гормонального фона. Факторами возникновения диабета гестационного типа считаются:
- избыточная масса тела, нарушение обмена веществ, предожирение;
- наследственная предрасположенность к общему сахарному диабету в популяции;
- возраст после 25 лет;
- предыдущие роды закончились рождением ребенка от 4 кг веса, с широкими плечами;
- в анамнезе уже был ГСД;
- хроническое невынашивание;
- многоводие, мертворождение.
Влияние на беременность
Отрицательным считается влияние сахарного диабета на беременность. Женщина, страдающая заболеванием, получает риск самопроизвольного аборта, позднего гестозного токсикоза, инфицирования плода и многоводия. На здоровье матери ГСД при беременности способен повлиять следующим образом:
- развитие гипогликемического недостатка, кетоацидоза, преэклампсии;
- осложнение сосудистых заболеваний – нефро-, нейро- и ретинопатии, ишемии;
- после родов в ряде случаев появляется полноценная болезнь.


Чем опасен гестационный сахарный диабет для ребенка
Не менее опасными являются последствия гестационного диабета для ребенка. С увеличением сахаров в материнской крови наблюдается рост ребенка. Это явление вкупе с избыточной массой называется макросомией, приходится на третий триместр беременности. Размеры головы и мозга остаются нормальными, а крупные плечи могут вызвать проблемы при естественном проходе по родовым путям. Нарушение роста ведет к ранним родам, травмированию женских органов и ребенка.
Помимо макросомии, приводящей к незрелости плода и даже смерти, ГСД несет следующие последствия для ребенка:
- врожденные пороки организма;
- осложнения на первых неделях жизни;
- риск диабета первой степени;
- болезненное ожирение;
- нарушение дыхания.
Нормы сахара при гестационном диабете у беременных
Предотвратить развитие опасной болезни способно помочь знание норм сахара при гестационном диабете у беременных. Врачи рекомендуют женщинам в группе риска постоянно мониторить концентрацию глюкозы – до приема еды, по истечении часа после. Оптимальная концентрация:
- натощак и ночью – не менее 5,1 ммоль/литр;
- по истечении часа после пищи – не более 7 ммоль/л;
- процент гликированного гемоглобина – до 6.
Признаки диабета у беременных
Гинекологи выделяют следующие первоначальные признаки сахарного диабета у беременных женщин:
- увеличение массы тела;
- частое объемное мочеиспускание, запах ацетона;
- сильная жажда;
- быстрая утомляемость;
- отсутствие аппетита.
Если сахарный диабет беременных не контролировать, то заболевание способно вызвать осложнения с отрицательным прогнозом:
- гипергликемия – резкие скачки сахаров;
- спутанность сознания, обмороки;
- высокое давление, боли в сердце, инсульт;
- поражение почек, кетонурия;
- снижение функциональности сетчатки глаз;
- медленное заживление ран;
- инфекции тканей;
- онемение ног, потеря чувствительности.


Диагностика гестационного сахарного диабета
Выявив факторы риска или симптомы болезни, врачи проводят оперативную диагностику гестационного сахарного диабета. Производится сдача крови натощак. Оптимальные уровни содержания сахара колеблются в пределах:
- из пальца – 4,8-6 ммоль/л;
- из вены – 5,3-6,9 ммоль/л.
Анализ на сахарный диабет при беременности
Когда предыдущие показатели не укладываются в норму, проводят глюкозотолерантный анализ на сахарный диабет при беременности. Тест включает два измерения и нуждается в выполнении правил обследования больной:
- за трое суток до анализа не меняйте режим питания, придерживайтесь обычной физической нагрузки;
- за ночь до теста не рекомендуется ничего есть, анализ делается натощак;
- берется кровь;
- в течение пяти минут больная принимает раствор из глюкозы и воды;
- через два часа еще берется проба крови.
Диагноз манифестный (проявляющийся) ГСД ставится согласно установленным критериям концентрации глюкозы в крови по трем лабораторным пробам:
- из пальца натощак – от 6,1 ммоль/л;
- из вены натощак – от 7 ммоль/л;
- после принятия глюкозного раствора – свыше 7,8 ммоль/л.
Определив, что показатели в норме или низкие, врачи назначают тест повторно в период 24-28 недель, потому что тогда возрастает уровень гормонов. Если провести анализ раньше – ГСД можно не выявить, а позже – уже нельзя предотвратить появление осложнений у плода. Некоторые врачи проводят исследование с разным количеством глюкозы – 50, 75 и 100 г. В идеале сделать глюкозотолерантный анализ нужно еще при планировании зачатия.

Лечение гестационного сахарного диабета у беременных
Когда лабораторные пробы показали ГСД, назначается лечение сахарного диабета при беременности. Терапия заключается в:
- правильном питании, дозировании углеводной пищи, повышении белков в рационе;
- нормальной физической активности, ее рекомендовано повысить;
- постоянном гликемическом контролировании сахаров в крови, кетоновых продуктов распада в моче, давления;
- при хронической повышенной концентрации сахара назначается инсулинотерапия в виде инъекций, помимо нее других лекарств не назначают, потому что сахаропонижающие таблетки отрицательно действуют на развитие ребенка
При каком сахаре назначают инсулин при беременности
Если гестационный диабет при беременности длителен, а сахар не снижается, назначается инсулинотерапия с целью предотвращения развития фетопатии. Также инсулин принимают при нормальных показаниях сахара, но при выявлении избыточного роста плода, отека его мягких тканей и многоводия. Инъекции препарата назначают на ночь и натощак. Точный распорядок приема узнайте у эндокринолога после консультации.
Диета при гестационном сахарном диабете беременных
Одним из пунктов лечения заболевания считается диета при гестационном диабете, которая помогает удерживать нормальный сахар. Существуют правила, как снизить сахар при беременности:
- исключите из меню колбасные изделия, копчености, жирное мясо, отдавайте предпочтение постной птице, говядине, рыбе;
- кулинарная обработка пищи должна включать запекание, варку, использование пара;
- ешьте молочные продукты с минимальным процентом жирности, откажитесь от сливочного масла, маргарина, жирных соусов, орехов и семечек;
- без ограничений допускается употреблять овощи, зелень, грибы;
- ешьте часто, но мало, каждые три часа;
- суточная калорийность не должна превышать 1800 ккал.


Роды при гестационном диабете
Чтобы родоразрешение при гестационном сахарном диабете прошло нормально, нужно выполнять предписания врача. Опасностью для женщины и малыша может стать макросомия – тогда естественные роды невозможны, назначается метод кесарева сечения. Для матери роды в большинстве ситуаций означают, что сахарный диабет во время беременности больше не опасен – после выхода плаценты (раздражающего фактора) опасность проходит, а полноценная болезнь развивается в четверти случаев. Полтора месяца после рождения малыша количество глюкозы должно измеряться регулярно.
Видео: гестационный сахарный диабет при беременности
 Гестационный Диабет Беременных [ Сахарный Диабет Беременных ] Беременность Смотреть видео
Гестационный Диабет Беременных [ Сахарный Диабет Беременных ] Беременность Смотреть видео
Внимание! Информация, представленная в статье, носит ознакомительный характер. Материалы статьи не призывают к самостоятельному лечению. Только квалифицированный врач может поставить диагноз и дать рекомендации по лечению, исходя из индивидуальных особенностей конкретного пациента.
Нашли в тексте ошибку? Выделите её, нажмите Ctrl + Enter и мы всё исправим! Рассказать друзьям:Гестационный сахарный диабет у беременных - симптомы, лечение, диета
Причины появления

Гестационный сахарный диабет выражается в инсулинорезистентности (сниженной чувствительности) клеток к вырабатываемому организмом инсулину на фоне гормонального сдвига в период беременности — блокирующее действие обеспечивают лактоген, эстроген, кортизол и иные вещества, чрезвычайно активно вырабатывающиеся с двадцатой недели после зачатия плода. Однако гестационный сахарный диабет развивается не у всех женщин — факторами риска развития проблемы выступает:
- Избыточный вес. Базовый фактор развития СД 2 типа может дать старт формированию ГСД в этот сложный для организма женщины период.
- Возраст более тридцати лет. Позднородящие женщины сильнее подвержены рискам развития гестационного СД.
- Нарушение резистентности к глюкозе в предыдущую беременность. Преддиабет ранее может вновь напомнить о себе более четко и однозначно в следующую беременность.
- Генетическая предрасположенность. Если у родственников ближайшего ряда был ранее диагностирован сахарный диабет любого типа, то риски заболеть ГСД возрастают.
- Поликистоз яичников. Как показывает медицинская практика у женщин с этим синдромом чаще диагностируют гестационный сахарный диабет.
- Плохой акушерский анамнез. У вас ранее были хронические невынашивания, мертворожденные дети либо с пороками физиологического развития? Предыдущие роды проходили тяжело, ребенок был очень крупным или маленьким, диагностировались иные специфические проблемы (например, многоводие)? Все это существенно повышает риски возникновения ГСД в дальнейшем.
Симптомы гестационного диабета

Симптоматику ГСД чаще всего связывают с проявлениями сахарного диабета 2 типа. В большей части случаев пациентка вообще не чувствует внешних проявлений болезни, связывая разнообразные недомогания с коренной перестройкой организма и процессами его адаптации к будущим родам, однако иногда у беременной может проявляться сильная жажда и неумеренное употребление жидкостей наряду с частыми позывами по малой нужде даже в том случае, если плод еще небольшой. Кроме этого для гестационного сахарного диабета характерны периодические повышения давления, небольшие неврологические проявления (от частых смен настроения до истерик), в редких случаях женщину беспокоят боли в сердце и онемение конечностей.
Как видно из вышеописанного, подобные симптомы довольно часто характеризуют обычное течение беременности и связанные с ней классические патологии (например, токсикоз). Размытая «картинка» не позволяет однозначно определить проблему и в большинстве случаев сахарный диабет диагностируется только с помощью соответствующих анализов.
Диагностика

Согласно стандартной схеме наблюдения за пациентами в период с 22 до 28 неделю (именно тогда существенно возрастает потребность женского организма в инсулине, в среднем до 75 процентов от обычной нормы) проводят тест на толерантность к глюкозе. Для данного анализа сначала сдается кровь с пальца натощак в утренние часы. Следует отметить, что за двенадцать часов до теста необходимо отказаться от приёма пищи, любых, не согласованных с врачом лекарств, а также избегать физических/эмоциональных нагрузок, воздержаться от алкоголя и курения.
После забора капиллярной крови по вышеприведенной схеме, представительнице прекрасного пола вводят перорально дозу глюкозы в эквиваленте 75 грамм, после чего спустя час и два часа делают второй и третий забор капиллярной крови.
Нормы вышеозначенного теста — натощак не выше 5,1 ммоль/л, спустя час после перорального введения глюкозы не более 10 ммоль/л, спустя 2 часа — не больше 8,5 ммоль/л. Как правило, значения теста натощак у беременных с ГСД даже ниже нормы, однако при нагрузке они значительно превышаются.
В отличие от классического сахарного диабета 1 и 2 типа, тест на гликированный гемоглобин при подозрении гестационного СД не проводят, поскольку он зачастую бывает ложноотрицательным ввиду особенностей формирования временного ГСД у женщин.
Помимо этого анализа, для подтверждения диагноза врач обязан исключить иные заболевания, вызывающие гипергликемию, а также при необходимости назначить альтернативные формы исследования.
Лечение гестационного сахарного диабета

Из-за определенных рисков для будущего здоровья малыша, лечение гестационного сахарного диабета проводится максимально безопасными методами с минимальным набором лекарственных средств. После выявления ГСД, представительнице прекрасного пола пропишут специальную диету, а также умеренные физические, посильные для неё на данном этапе развития плода, нагрузки. Теперь до 7 раз в день придётся изменять текущий уровень сахара в крови при помощи глюкометра и вести подробный дневник результатов анализов, чтобы врач в случае необходимости мог ознакомиться с такой статистикой и подкорретировать курс терапии.
В ряде случаев диеты и физнагрузок оказывается недостаточно — в данной случае специалистом назначается курс инсулинотерапии на период беременности вплоть до родов. Конкретные дозировки и схему введения препарата назначает исключительно ваш лечащий врач! К сожалению, инъекции инсулина не дают максимально возможного эффекта ввиду плохой чувствительности клеток тканей к данному гормону в случае гестационного СД.
Еще одним классическим медикаментозным средством понижения уровня сахара в крови является приём сахароснижающих пероральных препаратов. Подавляющее их большинство запрещено использовать при беременности из-за очень высоких рисков для здоровья и жизни будущего ребенка. Исключением является метформин, однако назначают его только в крайнем случае, тщательно взвесив все возможные последствия и учтя серьезные побочные действия.
Диета при гестационном сахарном диабете

Наиболее эффективным механизмом борьбы с ГСД является правильно подобранная диета — это аксиома, актуальная уже более пяти десятилетий. При всей схожести симптомов и методологии лечения гестационного СД и сахарного диабета 1,2 типа, системы питания для них существенно разнятся. При ГСД нельзя использовать низкоуглеводные или веганские диеты, поскольку такая схема приёма пищи может негативно сказаться на будущем здоровье вынашиваемого плода. Особенно опасно образование кетоновых тел, после перехода на питание организмом собственными жирами. Что же делать? Врачи на данном этапе жизни матери вплоть до родов, предлагают переходить на рациональную сбалансированную схему питания. Её основные тезисы:
- Дробный приём пищи, 3 основных подхода (завтрак, обед, ужин) и 3 перекуса.
- Отказ от употребления любых продуктов, содержащих простые «быстрые» углеводы — мучное, сладости, соления, фастфуд и картофель в любом виде.
- Нормальная калорийность питания в расчете 35 ккал на один килограмм массы тела.
- Системное распределение БЖУ — 25–30 процентов белков, около 30 процентов жиров и до 40–45 процентов углеводов.
- Обязательно употребление продуктов с клетчаткой — для улучшения пищеварения и стабилизации перистальтики.
- Постоянный контроль уровня сахара и кетоновых тел, оптимально после каждого приёма пищи (спустя 60 минут).
По такой диете оптимальная прибавка к весу за всё время беременности колеблется в рамках 11–16 килограмм. В целом, рацион питания у женщин с ГСД в период от начала беременности до родов практически идентичен от основного правильного здорового питания представительниц прекрасного пола в интересном положении без проблем со здоровьем, однако требует более строгого соблюдения суточных ритмов и полного контроля уровня сахара/кетоновый тел в крови.
Меню на неделю

Классическое недельное меню с шестиразовым суточным рационом питания обеспечивает беременную всем набором необходимых элементов, при этом помогает поддерживать в норме углеводный обмен и минимизировать риски осложнения ГСД.
День 1
Завтракаем большим бутербродом с твердым сыром и двумя помидорами, а также одним вареным яйцом. На перекус перед обедом — небольшая мисочка с творогом и горсткой изюма. Обедаем овощным супом. Полдничаем большим стаканом натурального йогурта. Ужинаем тарелкой овощного салата и один авокадо. Перед сном можно употребить стакан отвара шиповника.
День 2
Завтракаем тарелкой овсяной каши, заваренной на молоке. Перекусываем двумя яблоками. Обедаем куриным супом с мясом. Полдничаем ста граммами нежирного творога. Ужинаем овощным рагу и небольшим кусочком отварной говядины. Перед сном можем выпить стакан однопроцентного кефира без сахара.
День 3
Завтракаем тарелкой омлета с двумя огурцами. На второй завтрак — стакан йогурта. Обедаем рыбным супом. Полдничаем двумя бананами. Ужинаем тарелкой молочной каши. Перед сном употребляем полтарелки овощного салата.
День 4
Завтракаем сырниками с вкраплениями изюма и добавлением 15-ти процентной натуральной сметаны. На перекус — горстка очищенных грецких орехов. Обедаем тарелкой супа из чечевицы. Полдничаем двумя небольшими грушами. Ужинаем тарелочкой риса, приготовленным на пару, куриным запеченным мясом с помидорами (100 грамм). Перед сном выпиваем чай.
День 5
На завтрак готовим омлет с бутербродом (сливочное масло, твердый сыр, ржаной хлеб). Перед обедом выпиваем стакан томатного сока. Обедаем овощным рагу и 100 граммами мяса, приготовленного на пару. Полдничаем двумя персиками. На ужин — тарелка спагетти из твердых сортов пшеницы с добавлением томатного соуса. Перед отходом ко сну можно выпить стакан травяного чая.
День 6
Завтракаем творогом с добавлением перетертых ягод. Перекусываем одним небольшим бутербродом с ломтиком твердого сыра. Обедаем тарелочкой гречки с тушеным мясом, овощным салатом и зеленым чаем. Полдничаем стаканом фреша. Ужинаем овощным салатом и 100 граммами куриной грудки с томатами. Перед сном можно выпить стакан 1-процентного молока.
День 7
Завтракаем тарелкой молочной кукурузной каши с курагой. Перекусываем двумя яблоками. Обедам классическим салатом из помидоров/огурцов и капустными щами. Полдничаем горсткой сухофруктов. Ужинаем оладьями на кабачках с добавлением сметаны, а также стаканом сока. Перед сном можно выпить отвар шиповника.
Советы

Всем беременным, которым поставлен диагноз гестационный сахарный диабет, мы в первую очередь рекомендуем не паниковать — данный синдром, как показывает мировая медицинская статистика, ежегодно диагностируется у четырех процентов будущих мам. Да, это тревожный «звонок», что с организмом не всё в порядке, однако в большинстве случаев ГСД исчезает после родов. Естественно, на протяжении полутора-двух лет после родоразрешения, женщина должна контролировать состояние организма, регулярно сдавать кровь на сахар и постараться в указанный период воздержаться от новой беременности — риски повторного возникновения болезни и её перехода в основной 1 или 2 тип СД существенно увеличиваются.
Питайтесь рационально и правильно, больше времени проводите на свежем воздухе, займитесь дозированными и рекомендованными врачом физическими нагрузками — запланированные роды пройдут нормально и вы даже сможете кормить малыша грудью, тщательно контролируя возможные проявления диабета в дальнейшем.
Полезное видео
Гестационный сахарный диабет или сахарный диабет беременных
Гестационный сахарный диабет у беременных
Вопросы-ответы
Чем опасен гестационный сахарный диабет для беременности?
ГСД несет определенные риски как для плода, так и для матери. У представительниц прекрасного пола как осложнение ГСД может развиться диабетическая нефропатия и преэклампсия, провоцирующие недоразвитие плода и ухудшение кровоснабжения плаценты с попутной почечной недостаточностью у матери. Кроме этого, высокая постоянная концентрация сахара в крови провоцирует гиперактивный рост плода, особенно в последнем триместре беременности, что увеличивает риски как преждевременных, так и очень сложных естественных родов. Несмотря на эти тревожные данные, современная медстатистика указывает на низкий показатель детской смертности от гестационного сахарного диабета — всего на 1/3 процента выше, чем у здоровых матерей и их будущих детей.
У меня гестационный сахарный диабет. Какое он окажет влияние на плод?
В случае полного контроля заболевания, мониторинга текущего состояния беременной и плода, коррекции питания и соблюдения иных необходимых терапевтических мероприятий ГСД не окажет существенного влияния на вашего будущего ребенка — родоразрешение начнется в срок и будет проходить естественным путем. Если же у женщины обнаружатся осложнения (нефропатия, рубцы на матке, преэклампсия, узкий таз и т.д.) то возможны различные варианты — от преждевременных родов до кесарева сечения. Высокий уровень глюкозы может вызывать развитие у плода макросомии — гиперактивного роста плода и увеличение его массы, что также увеличивает риски ранних родов и травм при родоразрешении, притом как у новорожденного, так и у его матери. Конкретное решение в данной ситуации принимает медицинский консилиум из врачей-специалистов.
Что можно и что нельзя есть при гестационном сахарном диабете?
Современная диетология рекомендует при ГСД рациональное сбалансированное питание. В ежесуточном рационе должны присутствовать белки (25–30 процентов), жиры (30 процентов) и углеводы (40–45 процентов), а калорийность блюд не должна быть снижена — ориентируйтесь на 35 ккал в перерасчете на один килограмм своей нормальной массы тела.
Низкоуглеводные и тем более веганские диеты при беременности строго запрещены! Исключить из рациона необходимо только мучную продукцию, сладости, соления, картофель, фастфуд, все сильно жареное и иные продукты, богатые на простые быстроуваеваемые углеводы, а также плохой холестерин. Не названное в данном перечне можно и нужно употреблять, правда, в меру и понемногу. Суточный рацион разбейте на шесть приёмов пищи — плотный завтрак, легкий перекус, хороший обед, простой полдник, нормальный ужин и второй перекус перед сном (3 основных и 3 дополнительных).
Как проходят роды при гестационном сахарном диабете?
По разному. Зависит от множества обстоятельств и факторов. При ГСД и нормальном уровне сахара натощак, а также полном контроле болезни все предыдущие месяцы, женщина обычно донашивает малыша до естественных сроков родов. Физиологическое родоразрешение без кесарева сечения при гестационном сахарном диабете разрешают в случае отсутствия акушерских осложнений, при массе плода менее четырёх килограмм и возможности контроля в режиме реального времени всех жизненных показателей матери/ребенка. Если же мать страдает диабетической нефропатией, у неё узкий таз или присутствует рубец на матке — будет назначена операция. По статистике 4 из 5 женщин с ГСД рожают самостоятельно. В любом случае решение принимает медконсилиум.
Мне поставили диагноз гестационный сахарный диабет. Что это означает?
ГСД — это нарушение углеводного обмена, выраженное в пониженной чувствительности клеток тканей к инсулину. На фоне такого нарушения системно повышается уровень сахара в крови и возникает ряд характерных симптомов — жажда, частые позывы к мочеиспусканию, скачки давления, онемение и отечность конечностей, быстрые смены настроения, потливость.
Вышеозначенные проявления довольно схожи с сахарным диабетом второго типа, однако практически всегда исчезают после родов, поскольку вызваны гормональной перестройкой организма женщины на 22–28 неделе (эстроген, лактоген и кортизол ослабляют чувствительность тканей к инсулину) наряду с разнообразными факторами риска — от избыточного веса и возраста более тридцати лет до поликистоза яичников, генетической предрасположенности и плохих предыдущих акушерских анамнезов.
Как снизить сахар в крови у беременных?
В первую очередь естественными методами — правильными питанием, сокращающим попадание в организм «быстрых» углеводов и дозированной физической нагрузкой. Использование медикаментозных средств запрещено без согласования с лечащим врачом. В крайнем случае, беременной могут назначить инъекции инсулина либо приём строго определенных сахароснижающих препаратов (метформина), тщательно взвесив потенциальные риски для здоровья плода и возможную пользу от использования лекарства. Подробней о том, как снизить уровень сахара в крови читайте тут.
Гестационный сахарный диабет (ГСД). Глюкозотолерантный тест. Мой опыт
Хочу поделиться свои опытом — как мне поставили диагноз Гестационный диабет (сахарный диабет беременных) (ГСД/сахарных диабет беременных).
На 15 неделе беременности я посетила терапевта в женской консультации. Подробно расспросив меня про мои болезни и болезни моих родителей, доктор сделала заключение, что я предрасположена к так называемому сахарному диабету беременных. К слову, в роду у нас не было больных сахарным диабетом, но у меня имелся лишний вес (около 20кг.) и гипотериоз (проблемы с щитовидкой). Поэтому, на всякий случай, нужно пройти глюкозотолерантный тест на 17-24 неделе.
Доктор объяснила мне, что беременность – весьма сложный период для женщины, когда повышенные нагрузки на организм могут спровоцировать обострение уже имеющихся болезней или же развитие новых, которые могут давать о себе знать исключительно во время вынашивания ребенка. К таковым заболеваниям относят и гестационный диабет, или диабет беременных: по статистике, такому заболеванию подвергается около 14% беременных. Если вовремя его обнаружить, то можно принять НЕмедикаментозные методы (диета) для поддержания организма в нормальном состоянии, чтобы не подвергать опасности себя и малыша.
Причиной развития гестационного диабета становится нарушение выработки инсулина, синтез его в организме в меньших, нежели необходимо, количествах. Именно инсулин, вырабатываемый поджелудочной железой, ответственен за регуляцию уровней сахара в крови и сохранение его запасов (если нет необходимости преобразования сахара в энергию). В период беременности, по мере роста ребенка, организм в норме должен производить больше инсулина, чем обычно. Если этого не происходит, инсулина не хватает для нормального регулирования сахара, уровни глюкозы повышаются, чем и знаменуется развитие диабета беременных.
Глюкозотолерантный тест — это тест на скрытый сахарный диабет, который проводится путём сдачи крови натощак (из пальца и из вены). Проводится забор крови из пальца и затем 3 раза из вены, так называемые «три точки». Подробнее ниже.
Я изучила, каким образом сдать анализ правильно, чтобы не было ошибок. К слову сказать, сдаётся такой анализ в специализированной лаборатории (не реклама — я сдавала в Инвитро, т.к. только там мне смогли сделать всё правильно, как нужно!). Вот делюсь:
1. Сперва беременная сдаёт кровь из пальца натощак (это можно сделать и дома с помощью домашнего клюкометра). Я сдавала сразу в лаборатории на месте. Если результат показывает больше 5,1, то смысла сдавать кровь из вены нет, т.к. такой показатель уже даёт понять, что ваш организм не справляется с сахаром и вам нужна консультация эндокринолога и диета.
2. Если результат анализа крови из пальца натощак показал меньше 5,1, то необходимо сдать кровь из вены на глюкозу (тоже натощак). Таким образом мы отмечаем первую «точку».
3. Затем вам дают выпить раствор воды 150-200мл с порошком глюкозы 75гр. Важно отметить, что если в лаборатории вам предлагается просто что-то покушать или съесть сахар-рафинад, то это неправильно. Чтобы определить сахарный диабет беременных, нужно делать всё правильно! Уточняйте сразу в лаборатории, каким образом будет даваться нагрузка глюкозой. Если это будет еда или обычный сахар — это неправильно. Так вот, напиток этот ужаснейший на вкус. Даже я, будучи сладкоежкой, не думала, что раствор глюкозы настолько приторный. Сейчас вспоминая, как я проходила этот тест, даже подташнивает:). В общем, я еле выпила этот раствор. Запивать водой его нельзя — мне разрешили прополоскать рот от сладкого.
4. Ровно через 1 час после п.2., у вас снова берут кровь из вены на сахар — вторая «точка».
5. И ещё ровно через час после п.3., снова сдаётся кровь из вены на сахар — третья «точка»..
При всём при этом, вам нельзя никуда уходить или что-то делать, т.к. движение снижает уровень сахара в крови. Важно получить точную цифру, справляется ли ваш организм с сахаром. Я сидела читала журнал в лаборатории. В норме, организм должен справиться с 75гр глюкозы и не показывать отклонения от нормы.
О нормах для беременных.
— натощак до 5,1 ммоль/л
— через 1 час после нагрузки не более 7,0 ммоль/л
У меня были показатели: натощак — 5,1; через 1 час после нагрузки 10; через 2 часа после нагрузки 8,6. Что соответствовало тому, что мой организм не справляется с сахаром.
С этим результатом я пошла к терапевту и мне дали направление в 1 городскую больницу к эндокринологу. Она поставила мне диагноз — гестационный сахарный диабет и порекомендовала диету. К слову — этот диагноз не снимается ни при каких условиях до конца беременности и рожать таким женщинам в строго специализированном роддоме (подробнее ниже). В случае, если диета поможет, то буду на ней до конца беременности. А если даже при соблюдении диеты, сахар будет «прыгать» выше норм, тогда мне нужно будет делать уколы инсулина (инсулинотерапия).
Конечно, делать инсулинотерапию в моём положении мне не очень-то хотелось. Тем более, я слышала, что к этому привыкают и после беременности часты случаи появления постоянного сахарного диабета пожизненно. Мне этого ой как не хотелось. В общем, мне выдали литературу, что можно кушать, как и когда + как делать изменения сахара в домашних условиях.
Измерять уровень сахара дома необходимо ежедневно 4 раза: натощак, через 1 час после завтрака, через 1 час после обеда, через 1 час после ужина.
Мне повезло — на диете, мой сахар не превышал норм (см. выше нормы). Но я соблюдала диету строго до 30 недели. После уже начала немного нарушать, но измерения делала — сахар не превышал нормы. Вероятно, после 30 недели организм может справится с сахаром. Но лучше не нарушать.
Роды при гестационном сахарном диабете проходят в специализированном роддоме. В Москве это 29 роддом при 29 больнице. Более того, даже если вы при схватках самостоятельно поедете в другой роддом, то вас на скорой увезут в 29. Поэтому лучше сразу свыкнуться с тем, что рожать вам только в 29 роддоме. Могу сказать, что это и не плохо. Роддом очень хороший. Мне посчастливилось полежать там на сохранении на 24 неделе. Кстати, если до родов вам понадобится госпитализация на сохранение, то положат вас тоже только в 29 роддом. Персонал отличный и я даже очень рада, что не нужно мучаться с выбором роддома. После родов, обычно, диагноз ГСД снимается, но нужно контролировать ещё 3 месяца.
Пока я ещё не родила, поэтому не могу сказать, как там всё сложится, но перспектива рожать в 29 роддоме меня устраивает. Даст Бог, всё будет хорошо:)
Всем удачи и здоровья!
____________Р_О_Д_И_Л_А_________
Рожала в 29 роддоме, сама. ГСД сняли на следующий день. Сейчас прошло 4 месяца, сдала анализ гликированный гемоглабин — норма. Слава Богу!)