Диабет 2 типа диета и питание при каком сахаре садят на инсулин
особенности, правила питания, лучшие рецепты
Содержание:
- Диета при сахарном диабете.
- Тонкости питания при лечении сахарного диабета 2 типа на диете.
- Лучшая диета при сахарном диабете 2 типа.
- Правила и секреты диеты при повышенном сахаре в крови.
- «Белый» и «черный» списки при диете «9 стол».
- Меню на неделю для диеты «Стол номер 9».
- Составляем вкусное меню для питания при сахарном диабете 2 типа.

Сахарный диабет – серьезное заболевание эндокринной системы, которое возникает при недостатке или отсутствии инсулина, связанном с нарушениями в работе поджелудочной железы. При наличии данного недуга правильное питание играет огромную роль. Грамотно подобранные продукты оказывают значительное влияние на общее состояние больного и течение заболевания. Но это не значит, что подойдет любая диета со сбалансированным питанием.
Сегодня для диабетиков разработаны индивидуальные диетические программы, которые помогают улучшить состояние больного, повысить работоспособность, снизить количество сахара в крови и в целом нормализовать обменные процессы без применения вредных лекарственных средств, часто не дающих никакого результата. А какая диета при сахарном диабете действительно эффективна? Давайте разбираться.
Тонкости питания при лечении сахарного диабета 2 типа на диете

Диабет 2 типа – самая распространенная стадия, от которой страдает большая половина людей по всему миру. Так как болезнь связана с нарушением обмена веществ и неправильным усвоением глюкозы, нормализация системы питания, следование определенным правилам позволяет диабетикам практически полностью излечиться, стать полноценными гражданами. Основные правила для больных выглядят следующим образом:
- Питание обязательно дробится на основные приемы пищи и несколько перекусов. Специалисты рекомендуют планировать свой день так, чтобы трапезы были примерно через одинаковые промежутки и в одно и то же время ежедневно, как и при любой другой методике, например, диете «Любимая».
- Завтрак – основной, обязательный прием пищи. При необходимости можно пропустить ужин, но завтракать необходимо всегда. Именно утренний прием пищи позволяет поддерживать уровень сахара в крови.
- Кушать перед сном нельзя – последний прием пищи минимум за два часа до отхода ко сну.
- Исключение из рациона спиртных напитков, конфет, шоколада, подслащенных газированных напитков, фаст-фуда и прочей вредной пищи с «искусственным» составом.
- Включаем в рацион только полезные продукты без вредных канцерогенов, состава, полученного в лабораторных условиях: свежие овощи, фрукты, мясо, зелень, сыры и т.д.
- Четко высчитываем БЖУ. В идеале белковые, углеводные и жировые компоненты должны быть в соотношении – 20-25%/50%/20-25%.
- Едим только то, готовим самостоятельно. В покупной еде могут содержаться вещества, которые отрицательно сказываются на течении этого серьезного заболевания. Лучше перестраховаться.
Лучшая диета при сахарном диабете 2 типа

Диета «9 стол» – стандартная программа, назначаемая практически каждому больному. Эта система питания считается обязательной частью успешной терапии сахарного диабета разной степени патологии. Основные ее принципы заключаются в четком соблюдении балансов обмена углеводов и жиров. Действует она благодаря снижению ежедневной калорийности и резкого уменьшения употребления легких углеводных продуктов.
Правила и секреты диеты при повышенном сахаре в крови

«Стол номер 9» – это по-настоящему уникальная программа, которая дает просто невероятные результаты. Основа диеты – постоянное поддержание определенного показателя гликемического индекса, который показывает, как организм диабетика реагирует на разнообразные продукты питания.
Есть несколько принципов, следуя которым, больные с сахарным диабетом 2 типа могут полностью излечиться от заболевания:
- Индекс гликемической нагрузки – не более 45 единиц ежедневно. Данный показатель всего рациона, в том числе и с белками, идеален для постоянного насыщения и одновременной потери в весе. При этом сахар в крови всегда находится на нормальном уровне.
- Едим небольшими порциями, но часто. Дробное питание – основа эффективного лечения и снижения веса (если причиной сахарного диабета стало ожирение). Гликемическую нагрузку при этом можно распределить по-разному, например: по 10 единиц на основные приемы пищи и по 5 – на перекусы и легкие десерты.
- Ограничиваем употребление углеводов и увеличиваем норму белковой пищи. Данный принцип не предусматривает полного отказа от углеводной продукции, но ее необходимо довести до минимума, не отказываясь полностью, так как небольшой процент глюкозы все равно должен поступать в организм. Составляем сбалансированный рацион, который будет наполнен всеми необходимыми веществами в нужном соотношении.
- Сочетаем в одном приеме пищи углеводные и белковые составляющие. Конечно, белковых продуктов в рационе должно быть гораздо больше, но есть их рекомендуют вместе с углеводами для улучшенного и более продолжительного усвоения. Существует масса интересных сочетаний продуктов, которые не только вкусны, но и положительно воздействуют на обмен веществ и процесс переработки в целом, например, цельнозерновой тост с яйцом и фасолью или яблочки с орешками.
Помимо данных принципов, есть и несколько секретов, которые позволят всегда держать сахар в норме:
- Включаем в рацион овес, ячмень и грибы шиитаке. Это превосходные источники бета-глюканов.
- Употребляя зерновые культуры, обязательно чередуем разные сорта. Сегодня кушаем пшеницу, а завтра – рожь.
- Не отказываемся от бобовых. Они всегда должны быть на столе. Блюда из фасоли, бобов, чечевицы – это долгое насыщение и колоссальная польза для организма.
- Оцениваем действие уникальной крупы киноа, постепенно включаем ее в свое основное меню.
- Семена чиа, миндаль, грецкие орехи – профилактика заболеваний сердечно-сосудистой системы.
- Постоянно едим блюда с добавлением тыквы или кабачков. Идеально хотя бы через день использовать при приготовлении пищи эти овощи.
- Любите фрукты? Берите крыжовник, сливы, чернику, груши и яблоки. Они обладают самым маленьким гликемическим индексом, содержат минимальное количество сахара.
- Утреннюю трапезу с блюдами из злаков сдабриваем небольшим количество корицы. Также эту пряность можно успешно добавлять в некоторые супы и десерты.
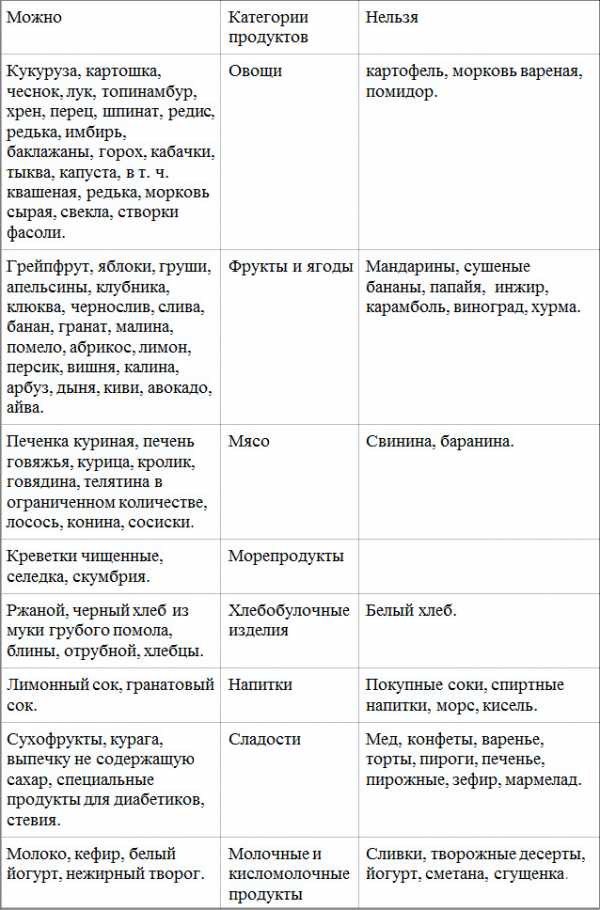
«Белый» и «черный» списки при диете «9 стол»
На первый взгляд кажется, что рацион питания по данной диетической, лечебной системе невероятно скудный. Конечно, начав следовать ей, вам точно придется исключить из меню многочисленные вредные вксуняшками с зашкалившим сахаром в составе. Однако и «белый» перечень имеет немало не только полезных, но и очень вкусных наименований.
В следующей таблице вы сможете познакомиться с обеими списками.
Меню на неделю для диеты «Стол номер 9»
Узнав, какие продукты советуют специалисты при проведении данной программы лечения для диабетиков, можно начать составлять собственное меню. Во время этого процесса учитывайте несколько простых моментов:
- Строго высчитываем количество углеводов.
- В рацион включаем больше свежих овощей и фруктов, молочной и кисломолочной продукции без наполнителей – делаем меню разнообразным.
- Внимательно следим за тем, сколько едим хлеба, круп и углеводных овощей. Помним, что с углеводами необходимо быть осторожным.
- Разрешенные термические обработки овощей – варение, тушение, варка на пару.
- Мясные и рыбные продукты также варим, тушим и запекаем. Разрешено также приготовление на гриле без добавления растительных и иных масел.
Примерное меню, по принципу которого вы можете составить свое индивидуальное, представлено в следующей таблице.
Составляем вкусное меню для питания при сахарном диабете 2 типа
Повышенный сахар – это совершенно не означает, что придется питаться пресно, невкусно и банально. Есть масса интересных рецептов, как при средиземноморской диете, которые подарят невероятное удовольствие от процесса лечения, снижения веса на диете. Предлагаем несколько вариантов, которые займут достойное место в вашей поваренной книге.
Паровая рыба
Это универсальное блюдо, готовить которое можно хоть ежедневно – достаточно менять сорта рыбы и использовать всегда разные овощные составляющие. Для приготовления классического варианта вам потребуются:
- Тушка хека – 300 граммов.
- Сок лимона – 20 граммов.
- Любимая зелень по вкусу.
- Цветная капуста – 200 граммов.
- Морковка – 1 штука.
- Сливочное масло – 1 столовая ложка.
- Свежий горошек -2 столовые ложки (можно замороженный).
Готовим:
- Тушку потрошим и делим на филешки. Поливаем лимонным соком и даем немного промариноваться, минуток 20.
- Цветную капусту делим на соцветия, морковку очищаем и трем на терке.
- Выкладываем подготовленное филе и овощи в пароварку. Слегка присаливаем и готовим примерно 25 минуток.
- Подаем к столу, украсив зеленью.

Запеченные мясные котлеты
Любите мясо? Тогда аппетитные, вкусные, невероятно полезные котлетки придутся вам по вкусу. С правильным гарниром вы получите полноценный прием пищи. Состав:
- Любое маложирное мясо – 200 граммов.
- Батон – 20 граммов.
- Обезжиренное молоко – 30 миллилитров.
- Сливочное масло – 5 граммов.
Готовим:
- Мясо промываем, очищаем от жилок и прокручиваем в фарш.
- Хлеб объединяем с молоком и ждем полного размягчения.
- Кидаем полученный молочный мякиш в фарш, солим и перчим по вкусу. Тщательно все вымешиваем.
- Формируем котлеты и выкладываем на противень.
- Выпекаем в духовке примерно 15-20 минуток до готовности.

Судак по-татарски
Интересное название и не менее примечательный вкус блюда, который не оставит никого равнодушным. Для приготовления вам понадобятся:
- Судак – 150 граммов филе.
- Лимон – 1 четвертинка.
- Оливки – 10 граммов.
- Луковица – 1 штука.
- Каперсы – 5 граммов.
- Маложирная сметана – 30 граммов.
- Зелень и растительное масло.
Готовим:
- Заранее подготовленное, вымытое и высушенное филе судака выкладываем на противень, смазанный оливковым маслом.
- Поливаем рыбку соком одной четвертинки цитрусового и отправляем в духовой шкаф до того момента, как она немного прогреется.
- Далее добавляем в блюдо сметану и доготавливаем на маленьком огне.
- Ближе к концу кидаем нарезанные оливки, каперсы и остатки лимона. Все это тушим до полной готовности.
- Перед подачей на стол украшаем зеленью.

Говядина в молоке
Еще один необычный рецепт, соответствующий правилам и нормам диеты при сахарном диабете. Простые ингредиенты, а какой невероятный вкус в результате. Состав:
- Говядина – 400 граммов.
- Маложирное молоко – ½ литра.
- Петрушка, специи по вкусу.
- Растительное масло – 2 столовые ложки.
Готовим:
- Мясо нарезаем небольшими кубиками, солим и перчим по вкусу.
- Слегка обжариваем на маслице.
- Заливаем молоком и продолжаем тушить до полной готовности.
- За несколько минут до конца готовки кидаем мелко шинкованную зелень.

Рататуй для диабетиков
Это блюдо подарит невероятное удовольствие любителям овощей. Приготовьте, и вы точно не пожалеете. Такой концентрации свежести и яркости вкуса вы еще не видели. Состав:
- Томаты – 5 штук.
- Болгарский перец – 2 штуки.
- Баклажан – 2 штуки.
- Кабачки – 2 штуки.
- Чеснок – 1 зубок.
- Зелень по вкусу.
- Оливковое масло.
Готовим:
- Помидоры ошпариваем кипятком и легко снимаем шкурку. Измельчаем плоды в блендере до образования пюре. Добавляем измельченный чеснок и зелень. Еще раз тщательно «блендерим» до приятной однородной консистенции.
- В сковороде на небольшом количестве растительного масла обжариваем оставшиеся овощи, заранее почищенные и нарезанные небольшими кубиками, до полуготовности.
- Далее заливаем нашу ароматную томатную смесь, хорошо перемешиваем и тушим еще минут десять до полной готовности.

Пудинг
Не представляете свой жизни без сладкого, но сахарный диабет заставляет отказаться от употребления любимых десертов. Приготовьте этот удивительный диетический пудинг, который станет прекрасной альтернативой. Для него нужны:
- Яблоки – 70 граммов.
- Кабачки – 130 граммов.
- Молоко – 30 граммов.
- Мука – 4 столовые ложки.
- Маложирная сметана – 40 граммов.
- Масло – 1 столовая ложка.
- Яйцо – 1 штука.
Готовим:
- Яблочки и кабачки пропускаем через терку.
- Добавляем к фруктово-овощной смеси яйцо, молоко, сливочное масло и муку.
- Вымешиваем тесто.
- Подготавливаем форму для запекания. Выливаем в нее готовую тестовую смесь и отправляем в духовку примерно на 20 минут.
- Кушаем вместе с нежирной сметанкой. Приятного аппетита.

Питаться вкусно на диетах, особенно, если они помогают бороться со страшными заболеваниями – это не миф, а настоящая реальность. Убедитесь в этом сами.
Одноклассники
Вконтакте
ответы на 5 частых вопросов
Инсулин при диабете 2 типа - это незаменимое средство, чтобы вы могли держать свой уровень глюкозы в крови в норме и защититься от осложнений. Обходиться без инъекций гормона, понижающего сахар, можно лишь в легких случаях, но не при заболевании средней или высокой тяжести. Многие диабетики тянут время, сидя на таблетках и имея высокий уровень глюкозы. Колите инсулин, чтобы держать сахар в норме, иначе осложнения диабета будут развиваться. Они могут сделать вас инвалидом или рано свести в могилу. При показателях сахара 8,0 ммоль/л и выше приступайте к лечению диабета 2 типа инсулином немедленно, как описано ниже.
 Инсулин при диабете 2 типа: подробная статья
Инсулин при диабете 2 типа: подробная статьяПоймите, что начало лечения инсулином - это не трагедия и не конец света. Наоборот, уколы продлят вашу жизнь и улучшат ее качество. Они защитят от осложнений на почки, ноги и зрение.
С чего начать?
Прежде всего, сдайте анализ крови на С-пептид. Решение о том, нужно ли колоть инсулин при диабете 2 типа, принимается с учетом его результатов. Если у вас показатели С-пептида низкие, придется колоть инсулин хотя бы в периоды ОРВИ, пищевых отравлений и других острых заболеваний.
Большинству пациентов, которые используют пошаговую схему лечения диабета 2 типа, удается хорошо жить без ежедневных уколов. Когда вы придете в лабораторию, чтобы сдать анализ на С-пептид, можете заодно проверить свой гликированный гемоглобин.
В любом случае, потренируйтесь делать уколы инсулиновым шприцем безболезненно. Вы поразитесь, насколько это легко. Со шприц-ручкой - то же самое, все легко и безболезненно. Навык введения инсулина вам пригодится, когда случится простуда, пищевое отравление или другое острое состояние. В такие периоды бывает нужно временно колоть инсулин. Иначе течение диабета может ухудшиться на всю оставшуюся жизнь.
У больных диабетом 2 типа, которые лечатся инсулином, есть сложности:
- обеспечивать себя качественными импортными препаратами;
- грамотно рассчитывать дозировки;
- часто измерять сахар, ежедневно вести дневник;
- анализировать результаты лечения.
Но боль от уколов не является серьезной проблемой, потому что ее практически нет. Позже вы будете смеяться над своими прежними страхами.
Через некоторое время к этим средствам можно добавить еще подкожное введение инсулина в низких дозах по схеме, подобранной индивидуально. Ваши дозировки инсулина будут в 3-8 раз ниже тех, к которым привыкли доктора. Соответственно, не придется страдать от побочных эффектов инсулинотерапии.
Цели и способы лечения диабета 2 типа, о которых рассказано на этом сайте, почти во всем отличаются от стандартных рекомендаций. Однако методы доктора Бернстайна помогают, а стандартная терапия - не очень, как вы уже убедились. Реальная и достижимая цель - держать сахар стабильно 4,0-5,5 ммоль/л, как у здоровых людей. Это гарантированно защищает от осложнений диабета на почки, зрение, ноги и другие системы организма.
Почему при диабете 2 типа назначают инсулин?
На первый взгляд, колоть инсулин при диабете 2 типа вообще нет необходимости. Потому что уровень этого гормона в крови у больных обычно нормальный, а то и даже повышенный. Однако не всё так просто. Дело в том, что у больных диабетом 2 типа происходят атаки иммунной системы на бета-клетки поджелудочной железы, вырабатывающие инсулин. К сожалению, такие атаки случаются не только при диабете 1 типа, но и при СД2. Из-за них значительная часть бета-клеток может погибнуть.
Причинами диабета 2 типа считаются ожирение, нездоровое питание и сидячий образ жизни. Множество людей в среднем и пожилом возрасте имеют большой избыточный вес. Однако далеко не все из них заболевают диабетом 2 типа. От чего зависит, перейдет ли ожирение в диабет? От генетической предрасположенности к аутоиммунным атакам. Иногда эти атаки оказываются настолько тяжелыми, что компенсировать их могут только уколы инсулина.

При каких показателях сахара нужно переходить с таблеток на инсулин?
Прежде всего, изучите список вредных таблеток от диабета 2 типа. Немедленно откажитесь от их приема, вне зависимости от ваших показателей сахара. Уколы инсулина, при грамотном использовании, могут продлить вашу жизнь. А вредные таблетки сокращают ее, даже если уровень глюкозы временно снижается.
Уровень
сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Укажите возраст мужчины
Укажите возраст женщины
Больные, прочитавшие пошаговую схему лечения диабета 2 типа, не торопятся колоть себе инсулин. Они первым делом переходят на низкоуглеводную диету. Также начинают принимать лекарство метформин. Ограничение пищевых углеводов творит чудеса - уровень глюкозы быстро и сильно понижается. Метформин тоже способствует этому. Инструкция по применению Сиофор Глюкофаж и Глюкофаж Лонг Галвус и Галвус Мет
Дальше нужно следить за поведением сахара на протяжении каждого дня, например, в течение недели. Почаще используйте глюкометр, не экономьте тест-полоски.
Пороговый уровень глюкозы в крови - 6,0-6,5 ммоль/л.
Может оказаться, что в какие-то часы ваш сахар регулярно превышает это значение, несмотря на строгое соблюдение диеты и прием максимальной дозировки метформина. Это означает, что поджелудочная железа не справляется с пиковой нагрузкой. Нужно ее аккуратно поддержать уколами инсулина в низких дозах, чтобы не развивались осложнения диабета.
Чаще всего бывают проблемы с показателем сахара утром натощак. Чтобы он был нормальным, нужно:
- С вечера рано ужинать, до 18.00-19.00
- На ночь колоть немного продленного инсулина.
Подробнее читайте статью "Сахар утром натощак: как привести его в норму".
Также измеряют уровень глюкозы через 2-3 часа после еды. Он может оказаться регулярно повышенным после завтрака, обеда или ужина. В таком случае, нужно колоть быстрый (короткий или ультракороткий) инсулин перед этими приемами пищи. Или можно попробовать вводить продленный инсулин с утра, в дополнение к уколу, который делаете на ночь.
Не соглашайтесь жить с сахаром 6,0-7,0 ммоль/л, а тем более, выше! Потому что при таких показателях хронические осложнения диабета развиваются, хоть и медленно. С помощью уколов доведите свои показатели до 3,9-5,5 ммоль/л.
Сначала нужно перейти на низкоуглеводную диету. К ней подключают прием лекарства метформин. При показателях сахара 8,0 ммоль/л и выше нужно сразу начинать колоть инсулин. Позже дополните его таблетками метформин с постепенным повышением суточной дозы до максимальной.
После начала уколов следует продолжать соблюдать диету и принимать метформин. Уровень глюкозы нужно стабильно держать в пределах 4,0-5,5 ммоль/л, как у здоровых людей. Врач может рассказывать, что сахар 6,0-8,0 ммоль/л - отлично. Но это неправда, потому что хронические осложнения диабета развиваются, хоть и медленно.
Можно ли принимать инсулин в таблетках вместо уколов?
К сожалению, инсулин разрушается в желудочно-кишечном тракте под действием соляной кислоты и пищеварительных ферментов. Эффективных таблеток, содержащих этот гормон, не существует. Фармацевтические компании даже не ведут исследования в этом направлении.
Разработан ингаляционный аэрозоль. Однако это средство не может обеспечить точность дозировки. Поэтому использовать его не следует. Больные диабетом 2 типа, которые едят много углеводов, вынуждены вводить себя огромные дозы инсулина. Им ± 5-10 ЕД погоды не сделают. Но для диабетиков, которые соблюдают низкоуглеводную диету, такая погрешность является недопустимой высокой. Она может составить 50-100% всей требуемой дозы.
На сегодняшний день не существует других реальных способов введения инсулина, кроме уколов. Повторим, что эти инъекции являются практически безболезненными. Постарайтесь обеспечить себя качественными импортными препаратами, а также научиться грамотно рассчитывать дозировки. Решив эти задачи, с уколами вы справитесь.
Янувия и Янумет Виктоза Форсига ДжардинсКакой инсулин лучше колоть?
На сегодняшний день, из продленных видов инсулина самым лучшим является Тресиба. Потому что он действует дольше всех и весьма плавно. Особенно хорошо помогает привести в норму сахар утром натощак. Однако этот препарат - новый и дорогой. Вряд ли вы сможете получить его бесплатно.
Понравилось видео?Еще больше интересного вы можете найти на нашем канале Youtube. Полезно также подписаться на новости Вконтакте и Facebook.
Левемир и Лантус используются уже более 10 лет и тоже хорошо себя зарекомендовали. При условии, что вы соблюдаете низкоуглеводную диету и колете себе низкие, аккуратно рассчитанные дозы, а не гигантские, к которым привыкли доктора.
Переход на новый, модный и дорогой инсулин Тресиба не избавляет от необходимости соблюдать низкоуглеводную диету.
Изучите также статью “Виды инсулина и их действие”. Разберитесь, чем отличаются короткие препараты от ультракоротких, почему не рекомендуется использовать средний инсулин протафан.
Левемир Лантус Туджео ТресибаКак подобрать вид инсулина и рассчитать дозировку?
Если у вас часто бывает повышенный сахар утром натощак, нужно начинать с уколов длинного инсулина на ночь. При нормальных показателях глюкозы утром натощак можно начать с введения препарата быстрого действия перед едой. Схема инсулинотерапии - это список 1-3 видов инсулина, а также указания, в какие часы их колоть и в каких дозировках. Ее подбирают индивидуально, накопив в течение нескольких суток информацию о динамике сахара на протяжении каждого дня. Также учитывают длительность заболевания, массу тела больного и другие факторы, влияющие на чувствительность к инсулину.
Читайте подробнее статьи:
Большинство врачей рекомендуют одну и ту же схему инсулинотерапии каждому диабетику, не вникая в индивидуальные особенности его заболевания. Такой метод не может обеспечить хорошие результаты. Обычно назначают стартовую дозу длинного препарата 10-20 ЕД в сутки. Для пациентов, которые соблюдают низкоуглеводную диету, такая доза может оказаться слишком высокой и вызвать гипогликемию (низкий сахар в крови). По-настоящему эффективен только индивидуальный подход, который продвигает доктор Бернстайн и сайт Endocrin-Patient.Com.
Можно ли колоть только инсулин продленного действия, без короткого?
Обычно при диабете 2 типа нужно начинать с уколов продленного инсулина и надеяться, что препараты быстрого действия не понадобятся. Подразумевается, что больной уже соблюдает низкоуглеводную диету и принимает метформин.
В тяжелых случаях оказывается невозможным обойтись без введения короткого инсулина перед едой, в дополнение к уколам продленного инсулина на ночь и по утрам. Если обмен глюкозы у вас сильно нарушен, используйте два вида инсулина одновременно, не ленитесь. Можете попробовать заняться бегом трусцой и силовыми физическими упражнениями. Это дает возможность значительно снизить дозы инсулина, а то и отменить уколы. Подробнее читайте ниже.
Сколько раз в день нужно колоть инсулин?
Ответ на этот вопрос - строго индивидуальный для каждого пациента. Многим диабетикам нужно колоть продленный инсулин на ночь, чтобы привести в норму сахар утром натощак. Однако некоторым это не требуется. При тяжёлом диабете может понадобиться вводить быстрый инсулин перед каждым приемом пищи. В легких случаях поджелудочная железа без уколов хорошо справляется с усвоением еды.
Нужно в течение недели измерять сахар в крови глюкометром как минимум 5 раз в сутки:
- утром натощак;
- через 2 или 3 часа после завтрака, обеда и ужина;
- на ночь перед сном.
Можно ещё дополнительно измерять непосредственно перед приемами пищи.
Собрав эту информацию, вы поймете:
- Сколько уколов инсулина вам требуется в сутки.
- Какие примерно должны быть дозы.
- Какие виды инсулина вам нужны - продленный, быстрый или тот и другой одновременно.
Дальше вы будете повышать или понижать дозы по результатам действия предыдущих инъекций. Через несколько дней станет понятно, какие дозы и расписание уколов являются оптимальными.
Читайте статью "Инсулин: ответы на частые вопросы". Узнайте:
- при каких показателях сахара нужно колоть инсулин, а при каких - нет;
- какая максимально допустимая доза в сутки;
- сколько инсулина нужно на 1 ХЕ углеводов;
- на сколько 1 ЕД снижает сахар в крови;
- сколько ЕД инсулина нужно, чтобы снизить сахар на 1 ммоль/л;
- что будет, если вколоть большую (например, двойную) дозу;
- сахар не падает после укола инсулина - возможные причины;
- какая нужна доза инсулина при появлении ацетона в моче.
Можно ли больному диабетом 2 типа лечиться одновременно инсулином и таблетками?
Как правило, так и нужно делать. Препараты, содержащие метформин, повышают чувствительность организма к инсулину, помогают уменьшить дозы и количество уколов. Имейте в виду, что физическая активность действует в несколько раз лучше, чем метформин. А основным средством лечения нарушенного обмена глюкозы является низкоуглеводная диета. Без неё инсулин и таблетки работают плохо.
Здесь уместно будет повторить ссылку на список вредных лекарств от диабета 2 типа. Немедленно откажитесь от приема этих препаратов.
Каким должно быть питание после того, как диабет 2 типа начали лечить инсулином?
После того, как диабет 2 типа начали лечить инсулином, нужно продолжать соблюдать низкоуглеводную диету. Это единственный способ, чтобы хорошо контролировать заболевание. Диабетики, которые позволяют себе употреблять запрещенные продукты, вынуждены колоть огромные дозы гормона. Это вызывает скачки сахара в крови и постоянно плохое самочувствие. Чем выше дозировки, тем больше риск гипогликемии. Также инсулин вызывает прибавку массы тела, спазм сосудов, задержку жидкости в организме. Все это повышает артериальное давление.
Посмотрите видео о том, как съедаемые белки, жиры и углеводы влияют на сахар в крови.
Ограничивайте углеводы в своём питании, чтобы снизить дозировки и избежать побочных эффектов, перечисленных выше.
Фрукты Пчелиный мед Каши Масло сливочное и растительноеКакие продукты нужно есть после того, как начал колоть инсулин от диабета 2 типа?
Изучите список запрещенных продуктов и полностью откажитесь от их употребления. Питайтесь разрешенными продуктами. Они не только полезные, но при этом еще вкусные и сытные. Старайтесь не переедать. Однако нет необходимости слишком ограничивать калорийность рациона и испытывать хроническое чувство голода. Более того, это вредно.
Официальная медицина говорит, что можно употреблять запрещённые продукты, перегруженные углеводами, покрывая их уколами высоких доз инсулина. Это вредная рекомендация, не нужно следовать ей. Потому что такое питание приводит к скачкам сахара в крови, развитию острых и хронических осложнений диабета.
Нужно на 100% отказаться от употребления запрещённых продуктов, не делая исключений на праздники, выходные, командировки, походы в гости. Для больных диабетом не подходят циклические схемы низкоуглеводного питания, в частности, диета Дюкана и Тима Ферриса.
Если хотите, можете попробовать периодически голодать в течении 1-3 дней или даже дольше. Однако это не обязательно. Контролировать диабет 2 типа, держать сахар стабильно в норме можно и без голодания. Прежде чем поститься, разберитесь, как нужно корректировать дозы инсулина на время голодания.
Многих больных диабетом 2 типа интересует кетогенная диета LCHF. Переход на эту диету помогает снизить дозы инсулина, а то и отказаться от ежедневных уколов. Посмотрите подробное видео о кетогенном питании. Узнайте, какие у него преимущества и недостатки. В видео-ролике Сергей Кущенко объясняет, чем эта диета отличается от низкоуглеводного питания по методу доктора Бернстайна. Разберитесь, насколько реально похудеть, изменив свой рацион. Узнайте об использовании кето диеты для профилактики и лечения рака.
Читайте также статью “Диета при диабете 2 типа”. Узнайте подробно о диете Елены Малышевой, вегетарианстве, LCHF, кетогенной диете. Многие диабетики опасаются, что переход на низкоуглеводное питание усилит у них подагру. Читайте об этом в статье, как и о других возможных побочных эффектах.
Как долго живут больные диабетом 2 типа, которые перешли с таблеток на инсулин?
Это зависит от мотивации диабетика. Если человек по-настоящему хочет жить, то медицина бессильна :). Пациенты, которые грамотно колят себе инсулин, живут долго и счастливо. Уколы защищают их от осложнений на почки, зрение и ноги, а также от раннего инфаркта и инсульта.
Переход на инсулин - это не признак близкого конца, а наоборот, шанс восстановить здоровье, продлить жизнь. Читайте также статью о лечении диабета 2 типа у пожилых людей. В ней подробно рассказано, как определить ожидаемую продолжительность жизни.
Что менее вредно: уколы инсулина или прием таблеток?
И инсулин, и таблетки при разумном применении не вредят, а наоборот помогают диабетикам. Эти лечебные средства защищают пациентов от осложнений нарушенного обмена глюкозы и продлевают жизнь. Их полезность доказана масштабными научными исследованиями, а также повседневной практикой.
Однако использование инсулина и таблеток должно быть грамотным. Больным диабетом, которые мотивированы жить долго, нужно тщательно разобраться в своём лечении. В частности, изучите список вредных лекарств от диабета 2 типа и немедленно откажитесь от их приема. Перейдите с приема таблеток на уколы инсулина, если у вас есть к этому показания.
Что будет, если диабетик, который сидит на инсулине, выпьет таблетку метформина?
Метформин - это лекарство, которое повышает чувствительность к инсулину, уменьшает необходимые дозировки. Чем ниже требуемые дозировки инсулина, тем более стабильно действуют уколы и больше шансов похудеть. Таким образом, прием метформина приносит значительную пользу.
Больным диабетом 2 типа, которые лечатся инсулином, как правило, имеет смысл принимать метформин в дополнение к уколам. Однако вряд ли вы заметите какой-то эффект от одной выпитой таблетки. Теоретически, всего одна принятая таблетка метформина может повысить чувствительность к инсулину настолько, что возникнет гипогликемия (низкий уровень глюкозы). Однако на практике это очень маловероятно.
Можно ли заменить инсулин таблетками Диабетон МВ, Манинил или Амарил?
Диабетон МВ, Манинил и Амарил, а также их многочисленные аналоги - это вредные таблетки. Они временно снижают сахар в крови. Однако, в отличие от уколов инсулина, они не продлевают жизнь больных диабетом 2 типа, а скорее даже сокращают ее продолжительность.
Пациентам, которые хотят жить долго, нужно держаться подальше от перечисленных лекарств. Высший пилотаж - сделать так, чтобы ваши враги, больные диабетом 2 типа, принимали вредные таблетки и еще соблюдали сбалансированную низкокалорийную диету. В этом могут помочь статьи из медицинских журналов.
Что делать, если не помогают ни таблетки, ни инсулин?
Таблетки перестают помогать, когда у больного диабетом 2 типа поджелудочная железа полностью истощена. В таких случаях заболевание фактически переходит в диабет 1 типа. Нужно срочно начинать колоть инсулин, пока не развились нарушения сознания.
Инсулин всегда понижает сахар в крови, кроме тех случаев, когда он испорченный. К сожалению, это очень хрупкий препарат. Он разрушается от малейшего выхода температуры хранения за допустимые пределы, как вверх, так и вниз. Также для инсулина в шприц-ручках или картриджах вредно попадание прямых солнечных лучей.
В странах СНГ порча инсулина приобрела катастрофические масштабы. Она происходит не только в аптеках, но и на оптовых складах, а также во время перевозки и растаможивания. У пациентов очень высокие шансы купить или получить бесплатно испорченный инсулин, который не работает. Изучите статью “Правила хранения инсулина” и делайте, что в ней написано.
Почему растет сахар в крови даже после перехода с таблеток на инсулин?
Вероятно, диабетик продолжает употреблять запрещённые продукты. Или дозы инсулина, которые он получает, являются недостаточными. Имейте в виду, что тучные больные диабетом 2 типа отличаются пониженной чувствительностью к инсулину. Им требуется относительно высокие дозы этого гормона, чтобы получить реальный эффект от уколов.
Что случится, если прекратить колоть инсулин?
Из-за нехватки инсулина в тяжёлых случаях уровень глюкозы может достигнуть 14-30 ммоль/л. Такие диабетики требуют неотложной медицинской помощи и часто погибают. Нарушение сознания, вызванное высоким сахаром в крови у больных диабетом 2 типа, называется гипергликемическая кома. Оно является смертельно опасным. Часто случается у пожилых людей, которые халатно относятся к контролю своего заболевания.
Для большинства читателей этой страницы гипергликемическая кома не является реальной угрозой. Их проблемой могут быть хронические осложнения диабета. Имейте в виду, что они развиваются при любых показателях глюкозы в крови выше 6,0 ммоль/л. Это соответствует уровню гликированного гемоглобина 5,8-6,0%. Конечно, чем выше сахар, тем быстрее развиваются осложнения. Но даже при показателях 6,0-7,0 негативные процессы уже идут.
 Инсулин при диабете 2 типа: из диалогов с пациентами
Инсулин при диабете 2 типа: из диалогов с пациентамиОни часто приводят к смерти из-за раннего инфаркта или инсульта. Эти причины летального исхода обычно не связывают с диабетом, чтобы не ухудшать официальную статистику. Но на самом деле они связаны. У некоторых диабетиков сердечно-сосудистая система оказывается настолько выносливой, что раннего инфаркта или инсульта не случается. Таким пациентам хватает времени, чтобы познакомиться с осложнениями на почки, ноги и зрение.
Не верьте врачам, которые утверждают что сахар в крови 6,0-8,0 безопасен. Да, у здоровых людей бывают такие показатели глюкозы после еды. Но они держатся не дольше, чем 15-20 минут, а не несколько часов подряд.
Можно ли больному диабетом 2 типа временно перейти на инсулин?
Больным диабетом 2 типа нужно начинать колоть инсулин, если соблюдение низкоуглеводной диеты и прием лекарства метформин недостаточно помогают. Целевые показатели сахара в крови - 3,9-5,5 ммоль/л стабильно 24 часа в сутки. Нужно начинать уколы инсулина с низких доз, постепенно повышая их, пока уровень глюкозы не будет держаться в указанных пределах.
Значительное увеличение физической активности может помочь отменить уколы инсулина. В достижении этой цели хорошо помогает бег трусцой, а также силовые тренировки в спортзале или в домашних условиях. Поинтересуйтесь, что такое ци-бег. К сожалению, не всем диабетикам физкультура помогает спрыгнуть с инсулина. Это зависит от тяжести ваших нарушений обмена глюкозы.
Можно ли вернуться с инсулина обратно на таблетки? Как это сделать?
Попробуйте с помощью физической активности повысить чувствительность своего организма к инсулину. Если вам это удастся, то собственного гормона, который вырабатывает поджелудочная железа, будет достаточно, чтобы держать сахар стабильно в норме. Под нормой имеются в виду показатели 3,9-5,5 ммоль/л 24 часа в сутки.
Уровень глюкозы должен быть нормальным:
- утром натощак;
- на ночь перед сном;
- перед едой;
- через 2-3 часа после каждого приема пищи.
Рекомендуется сочетать кардиотренировки с силовыми упражнениями. Для укрепления сердечно-сосудистой системы лучше всего подходит бег трусцой. Он более доступен, чем плавание, велосипед и лыжный кросс. Можно эффективно заниматься силовыми упражнениями в домашних условиях и на уличных площадках, без необходимости посещать спортзал. Если вам нравится тягать железо в спортзале, это тоже подойдет.

Регулярная физическая активность не только повышает чувствительность организма к инсулину, но и приносит много других выгод. В частности, защищает от проблем с суставами и других типичных возрастных заболеваний.
Допустим, у вас получилось повысить чувствительность организма к инсулину. Стало возможным в обычные дни обходиться без уколов. Однако не следует выбрасывать инсулиновую шприц-ручку, откладывать ее в дальний угол. Потому что может возникнуть необходимость временно возобновить инъекции во время простуды или других инфекционных заболеваний.
Инфекции увеличивают потребность диабетика в инсулине на 30-80%. Потому что воспалительный ответ организма снижает чувствительность к этому гормону. Пока больной диабетом 2 типа не выздоровел и воспаление не прошло, нужно особенно беречь поджелудочную железу. При необходимости - поддержать ее введением инсулина. Ориентируйтесь на показатели сахара в крови. Определяйте по ним, нужно ли временно возобновить уколы. Если игнорировать этот совет, после короткой простуды течение диабета может ухудшиться на всю оставшуюся жизнь.
Поможет ли лечебное голодание спрыгнуть с уколов инсулина?
Диабет 2 типа вызван тем, что ваш организм не переносит пищевые углеводы, особенно рафинированные. Чтобы взять заболевание под контроль, нужно наладить систему полного воздержания от употребления запрещённых продуктов. После того, как вы это сделаете, отпадет необходимость голодать. Разрешенные продукты - полезные, при этом сытные и вкусные. Сайт Endocrin-Patient.Com все время подчеркивает, что больным диабетом 2 типа можно держать стабильно нормальный сахар в крови, не прибегая к голоданию.
Некоторые пациенты ленятся думать и строить систему, а хотят добиться моментальных результатов с помощью голодания. После выхода из голодания у них вновь появляется неконтролируемая тяга к вредным углеводам. Чередование периодов голодания и обжорства углеводами - это для диабетиков гарантированный способ, чтобы быстро свести себя в могилу. В тяжелых случаях может понадобиться психотерапия, чтобы разорвать порочный круг.
Изучите пошаговую схему лечения диабета 2 типа и делайте, что в ней написано. Перейдите на низкоуглеводную диету. Добавьте к ней метформин, инсулин и физическую активность. После того, как ваш новый режим стабилизируется, можете попробовать еще голодание. Хотя в этом нет особой необходимости. Польза от голодания сомнительная. Вы потратите немало сил чтобы выработать привычку к нему. Лучше вместо этого сформировать привычку к регулярным занятиям физкультурой.
когда назначают, сколько живут диабетики
Диабет первого типа – это хроническое заболевание, при котором требуется постоянное лечение и контроль над состоянием здоровья пациента. Не менее важно придерживаться принципов правильного питания и в целом вести здоровый образ жизни. Но именно инсулин при диабете 1 типа – это основное лекарство, без которого помочь пациенту практически невозможно.
Общая информация
На сегодняшний день единственной возможностью лечить сахарный диабет 1 типа и поддерживать пациента в хорошем состоянии являются инъекции инсулина. Во всем мире учеными постоянно проводятся исследования относительно альтернативных способов помощи таким больным. Например, медики говорят о теоретической возможности искусственно синтезировать здоровые бета-клетки поджелудочной железы. Затем их планируют пересаживать больным для избавления от диабета. Но пока что этот метод не прошел клинических испытаний, и получить подобное лечение невозможно даже в рамках эксперимента.
Пытаться лечить сахарный диабет 1 типа без инсулина бессмысленно и очень опасно. Часто такие попытки приводят к наступлению ранней инвалидности или даже летальному исходу. Человек может впасть в кому, у него может случиться инсульт и т.д. Всего этого можно избежать, если вовремя диагностировать недуг и начать лечиться.
Не все больные психологически могут принять диагноз сразу, некоторые из них думают, что со временем сахар нормализуется без лечения. Но, к сожалению, при инсулинопотребном диабете это не может произойти само по себе. Некоторые люди начинают колоть инсулин только после первой госпитализации, когда болезнь уже разыгралась не на шутку. Лучше не доводить до этого, а как можно раньше начинать правильное лечение и немного корректировать привычный образ жизни.
Открытие инсулина стало революцией в медицине, потому что раньше больные сахарным диабетом жили очень мало, и качество их жизни было значительно хуже, чем у здоровых людей. Современные препараты позволяют пациентам вести нормальный образ жизни и хорошо себя чувствовать. Молодые женщины с этим диагнозом, благодаря лечению и диагностике, в большинстве случаев могут даже беременеть и рожать детей. Поэтому подходить к инсулинотерапии нужно не с точки зрения каких-то ограничений на всю жизнь, а с позиции реальной возможности сохранить здоровье и хорошее самочувствие на долгие годы.
Если соблюдать рекомендации врача относительно лечения инсулином, то риск побочного действия лекарства будет сведен к минимуму. Важно хранить инсулин согласно инструкции, вводить дозы, назначенные врачом, и следить за сроком годности. Более подробную информацию о побочном действии инсулина и правилах, которые помогут его избежать, можно узнать из этой статьи.
Как делать инъекции?
От того, насколько правильной будет техника введения инсулина, зависит его эффективность, а значит, и самочувствие больного. Примерный алгоритм введения инсулина выглядит так:
- Место инъекции нужно обработать антисептиком и хорошо просушить марлевыми салфетками, чтобы спирт полностью испарился с кожи (при введении некоторых инсулинов этот шаг необязателен, так как в их состав входят специальные дезинфекторы-консерванты).
- Инсулиновым шприцом нужно набрать необходимое количество гормона. Можно изначально набрать немного больше средства, чтобы потом выпустить воздух из шприца до точной отметки.
- Выпустить воздух, удостоверившись, что в шприце нет крупных пузырьков.
- Чистыми руками нужно сформировать складку кожи и ввести в нее лекарство быстрым движением.
- Иголку нужно вынуть, придерживая место укола ватой. Массировать место инъекции не нужно.
Одно из главных правил введения инсулина – это точное попадание под кожу, а не в область мышцы. Внутримышечный укол может привести к нарушению всасывания инсулина и к болезненности, отечности в этой области.
Никогда нельзя смешивать в одном шприце инсулины разных торговых марок, потому что это может привести к непредсказуемым последствиям для здоровья. Предугадать взаимодействие компонентов невозможно, а значит, нельзя прогнозировать их влияние на уровень сахара в крови и общее самочувствие пациентов
Область введения инсулина желательно менять: к примеру, утром можно вводить инсулин в живот, в обеденное время – в бедро, потом в предплечье и т.д. Это нужно делать для того, чтобы не возникала липодистрофия, то есть истончение подкожной жировой клетчатки. При липодистрофии нарушается механизм всасывания инсулина, он может поступать в ткани не так быстро, как нужно. Это влияет на эффективность лекарства и увеличивает риск внезапных скачков сахара в крови.
Инъекционная терапия при диабете 2 типа
Инсулин при сахарном диабете 2 типа применяется редко, так как это заболевание больше связано с метаболическими нарушениями на клеточном уровне, нежели с недостаточной выработкой инсулина. В норме этот гормон вырабатывают бета-клетки поджелудочной железы. И, как правило, при диабете 2 типа они функционируют относительно нормально. Уровень глюкозы в крови повышается из-за инсулинорезистентности, то есть снижения чувствительности тканей к инсулину. В результате сахар не может поступать в клетки крови, вместо этого он накапливается в крови.
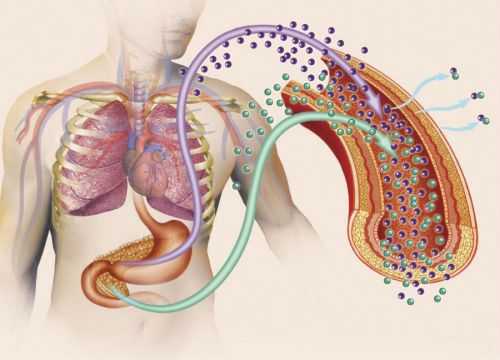
Если большая часть бета-клеток работает нормально, то одна из задач лечения не инсулинозависимой формы недуга – поддерживать их в таком же активном состоянии
При тяжелом течении диабета 2 типа и частых перепадах уровня сахара в крови эти клетки могут погибнуть или ослабить свою функциональную активность. В таком случае для нормализации состояния пациенту придется либо временно, либо постоянно колоть инсулин.
Также уколы гормона могут понадобиться для поддержания организма в периоды перенесения инфекционных заболеваний, которые являются настоящим испытанием для иммунитета диабетика. Поджелудочная железа в этот момент может вырабатывать недостаточное количество инсулина, так как из-за интоксикации организма она также страдает.
Важно понимать, что в большинстве случаев уколы гормона при инсулинонезависимом диабете – это временное явление. И если врач рекомендует такой вид терапии, нельзя пытаться чем-то его заменить.
При легком течении диабета 2 типа пациенты часто обходятся даже без сахароснижающих таблеток. Они контролируют болезнь только с помощью специальной диеты и легких физических нагрузок, при этом не забывая о регулярных осмотрах у врача и измерении сахара в крови. Но в те периоды, когда инсулин назначают при временном ухудшении, лучше придерживаться рекомендаций, чтобы сохранить возможность держать болезнь под контролем и в будущем.
Виды инсулина
По времени действия все инсулины можно условно поделить на такие группы:
- ультракороткого действия;
- короткого действия;
- среднего действия;
- пролонгированного действия.
Ультракороткий инсулин начинает действовать уже через 10-15 минут после укола. Его влияние на организм продолжается в течение 4-5 часов.
Препараты короткого действия начинают действовать в среднем через полчаса после инъекции. Длительность их влияния составляет 5-6 часов. Ультракороткий инсулин можно вводить как непосредственно перед едой, так и сразу после нее. Короткий инсулин рекомендуют вводить только перед приемом пищи, так как он начинает действовать не настолько быстро.
Инсулин среднего действия при попадании в организм начинает снижать сахар только через 2 часа, а время его общего действия – до 16 часов.
Пролонгированные лекарства (продленные) начинают влиять на углеводный обмен через 10–12 часов и не выводятся из организма 24 часа и более.
Перед всеми этими препаратами поставлены разные задачи. Одни из них вводятся непосредственно перед едой, чтобы купировать поспрандиальную гипергликемию (повышение сахара после приема пищи).
Инсулины среднего и продленного действия вводятся для поддержания целевого уровня сахара постоянно на протяжении суток. Дозы и режим введения подбираются индивидуально для каждого диабетика, исходя из его возраста, веса, особенностей течения диабета и наличия сопутствующих заболеваний. Существует государственная программа выдачи инсулина пациентам, страдающим от диабета, которая предусматривает бесплатное обеспечение этим лекарством всех нуждающихся.
Роль диеты
При диабете любого типа, кроме инсулиновой терапии, больному важно соблюдать диету. Принципы лечебного питания похожи для больных с разными формами этого заболевания, но некоторые различия все-таки есть. У пациентов с инсулинозависимым диабетом рацион питания может быть более обширным, так как они получают этот гормон извне.
При оптимально подобранной терапии и хорошо скомпенсированном диабете человек может кушать практически все. Конечно, речь идет только о полезных и натуральных продуктах, так как полуфабрикаты и вредная пища исключаются для всех больных. При этом важно правильно вводить инсулин для диабетиков и уметь грамотно рассчитывать количество необходимого лекарства в зависимости от объема и состава пищи.
Основу рациона больного, у которого диагностировано нарушение обмена веществ, должны составлять:
- свежие овощи и фрукты, имеющие низкий или средний гликемический индекс;
- кисломолочные продукты низкой жирности;
- крупы с медленными углеводами в составе;
- диетическое мясо и рыба.
Диабетики, которые лечатся инсулином, иногда могут позволить себе хлеб и немного натуральных сладостей (в том случае, если у них нет осложнений болезни). Больные вторым типом диабета должны соблюдать более строгую диету, потому что в их ситуации именно питание – основа лечения.

Благодаря коррекции рациона, можно избавиться от лишнего веса и снизить нагрузку на все жизненно важные органы
Мясо и рыба также очень важны для ослабленного организма больного, ведь они являются источником белка, который, по сути, – строительный материал для клеток. Блюда из этих продуктов лучше готовить на пару, запекать или отваривать, тушить. Нужно отдавать предпочтение нежирным сортам мяса и рыбы, не добавлять много соли в процессе готовки.
Жирная, жареная и копченая пища не рекомендуется пациентам с любым типом сахарного диабета, независимо от вида лечения и тяжести болезни. Это связано с тем, что такие блюда перегружают поджелудочную железу и увеличивают риск возникновения заболеваний сердечно-сосудистой системы.
Диабетику нужно уметь рассчитать количество хлебных единиц в пище и нужную дозу инсулина, чтобы поддерживать целевой уровень сахара в крови. Все эти тонкости и нюансы, как правило, объясняет эндокринолог на консультации. Также этому учат в «школах диабета», которые часто функционируют при специализированных эндокринологических центрах и поликлиниках.
Что еще важно знать о диабете и инсулине?
Наверное, всех пациентов, которым однажды поставили этот диагноз, волнует вопрос о том, сколько живут с сахарным диабетом и как болезнь влияет на качество жизни. Однозначного ответа на этот вопрос не существует, так как все зависит от тяжести заболевания и отношение человека к своей болезни, а также от стадии, на которой она была обнаружена. Чем раньше пациент с диабетом 1 типа начнет инсулинотерапию, тем больше у него шансов сохранить нормальную жизнь на долгие годы.
Чтобы диабет был хорошо скомпенсирован, важно правильно подобрать дозу инсулина и не пропускать инъекции
Подбором лекарства должен заниматься врач, любые попытки самолечения могут закончиться плачевно. Обычно сначала больному подбирают продленный инсулин, который он будет вводить на ночь или утром (но иногда его рекомендуют колоть и два раза в сутки). Затем переходят к расчету количества короткого либо ультракороткого инсулина.
Больному желательно купить кухонные весы, чтобы знать точный вес, калорийность и химический состав блюда (количество в нем белков, жиров и углеводов). Чтобы правильно подобрать дозу короткого инсулина, пациенту нужно в течение трех дней измерять сахар в крови каждый раз перед едой, а также через 2,5 часа после неё и фиксировать эти значения в индивидуальном дневнике. Важно, чтобы в эти дни подбора дозы лекарства энергетическая ценность блюд, которые человек кушает на завтрак, обед и ужин, была одинаковой. Это может быть разнообразная пища, но она обязательно должна содержать одно и то же количество жиров, белков и углеводов.
При подборе лекарства врачи, как правило, рекомендуют начинать с более низких доз инсулина и постепенно повышать их по необходимости. Эндокринолог оценивает уровень подъема сахара в течение дня, перед приемом пищи и после. Не всем пациентам нужно колоть короткий инсулин каждый раз перед едой – некоторым из них достаточно делать такие инъекции один или несколько раз в день. Не существует стандартной схемы введения лекарства, она всегда разрабатывается врачом индивидуально для каждого больного с учетом особенностей течения болезни и данных лабораторных исследований.
При диабете больному важно найти компетентного врача, который сможет помочь ему подобрать оптимальное лечение и подскажет, как легче адаптироваться к новой жизни. Инсулин при сахарном диабете 1 типа – это единственный шанс для больных надолго сохранить хорошее самочувствие. Соблюдая рекомендации медиков и держа сахар под контролем, человек может жить полноценной жизнью, которая мало чем отличается от жизни здоровых людей.
Еще можете почитать:
Лечение диабета 1 и 2 типа без инсулина
Аделина Павлова
Сахарный диабет 2 типа: диета и лечение
Как распознать диабет
Коварство болезни кроется в ее скрытом течении, особенно на начальных этапах развития. Зачастую человек даже не догадывается о наличии патологии – самочувствие никак не выдает присутствия недуга, а небольшие сбои объясняются усталостью или другим банальным поводом. Поэтому жизнь продолжает течь в привычном русле, с каждым днем все больше усугубляя состояние здоровья.
Несмотря на способность заболевания долгое время оставаться незамеченным, шанс вычислить диабет 2 типа все же есть. На него указывают некоторые характерные признаки:
- зуд, появление расчесов, нервозность;
- повышенная утомляемость, слабость;
- проблематичное и длительное заживление ран;
- затяжные простуды;
- пелена перед глазами;
- лишний вес;
- нарушение потенции, снижение либидо;
- гнойничковые высыпания на коже;
- ухудшение зрения;
- снижение температуры тела.
Перечисленные симптомы не должны игнорироваться. Они могут свидетельствовать о начале развития сахарного диабета или другого заболевания, ведь подобная клиническая картина наблюдается при многих болезнях. Поэтому она не дает оснований даже для предварительного выставления диагноза. Дело принимает другой оборот, если дополнительно присутствуют признаки, характерные именно для диабета:
- Неутолимая беспричинная жажда. При превышении нормальных значений глюкозы в крови организм всеми способами пытается избавиться от излишков, поэтому требует много жидкости. Это один из верных симптомов диабета.
- Частое мочеиспускание, в том числе по ночам. Является логичным следствием употребления большого объема воды. Почки активно избавляются от сахара, выводя его вместе с мочой.
- Зверский аппетит. Клетки испытывают недостаток питания, так как не усваивают глюкозу из-за острой нехватки инсулина. Поэтому человек с начавшимся диабетом никак не может утолить свой голод. Поступившие с пищей вещества не насыщают организм.
- Резкое похудение без диет – мечта многих женщин. Но не стоит преждевременно радоваться. При диабете пища не может полноценно усваиваться. Это является причиной снижения веса на фоне отличного аппетита.
- Наследственность. При наличии в анамнезе одного из родителей диабета 2 типа вероятность развития заболевания достигает 80%. В этом случае просто необходим регулярный контроль за составом крови.
Методы лечения сахарного диабета 2 типа
Медицина не знает случаев полного избавления от патологии. Поэтому лечение сахарного диабета 2 типа подразумевает поддержание жизненно необходимых функций организма и, по возможности, сохранение уровня качества жизни больного. То есть главная цель терапии – не допускать ухудшения состояния и сдерживать прогрессирование болезни.
Методы используются самые разнообразные – от традиционных до экзотических:
Мнений по поводу причин заболевания и, соответственно, способов его лечения – множество. Приверженцы различных методик ведут нескончаемые споры, никак не приводящие к общему результату. Однако абсолютно все подтверждают исключительную важность правильного рациона. Диета при сахарном диабете 2 типа – жизненная необходимость. Она оказывает прямое влияние на состояние больного. Поэтому, какая бы методика ни была выбрана в качестве основного лечения, параллельно обязательно нужно разработать систему питания.
Питание при сахарном диабете 2 типа
Главной бедой диабетика является ожирение и неправильный обмен веществ. Поэтому рационально составленное меню – неотъемлемая часть лечения. Для достижения максимального эффекта при выборе диеты следует учитывать особенности и потребности больного организма.
Особенности диеты
При составлении меню нужно четко понимать, что обмен веществ у больного и здорового человека разительно отличается. Диагноз «сахарный диабет 2-го типа» говорит о том, что поджелудочная железа неспособна действовать нормально. В результате гормон, необходимый для полного усваивания питательных веществ (инсулин) вырабатывается в недостаточном количестве и нерегулярно. В связи с этим система питания больного имеет некоторые характерные особенности:
- Соответствие калорийности уровню затраченной энергии. Чаще всего болезнь встречается у полных людей, причем с возрастом риск только возрастает. Поэтому лишний вес – главный враг диабетиков. Это должно учитываться при составлении меню.
- Дробность и регулярность приемов пищи. Недопустимо забывать о завтраке. Диабетикам не рекомендуется голодать, поэтому в течение дня вполне допустимы легкие перекусы. Такой режим позволяет оптимизировать уровень сахара.
- Учет не только гликемического индекса продуктов, но и инсулинового. Первый отражает скорость насыщения крови глюкозой. Второй показывает, насколько быстро организм сможет выработать необходимое количество инсулина.
- Строгое ограничение, а лучше полный отказ от алкоголя. Лишь изредка (не чаще раза в неделю) больной может побаловать себя бокалом сухого красного вина (естественно, натурального). Все остальные напитки представляют угрозу не только для здоровья, но и для жизни. Поэтому полностью исключаются.
Врачебные рекомендации
Традиционно всем диабетикам назначается диета 9. При сахарном диабете 2 типа соблюдение ее правил обеспечивает заметное улучшение общего состояния здоровья. Рекомендуемое меню гарантирует поступление в организм достаточного количества полезных веществ в оптимальном соотношении. Поэтому предложенная система питания может использоваться в течение достаточно длительного времени и даже пожизненно.
Успешность использования лечебной диеты №9 зависит от степени соблюдения ее основных постулатов. Для достижения ощутимого стойкого эффекта рекомендуется:
- Полностью исключить сладкое. Для приготовления десертов можно взять подходящий сахарозаменитель.
- Ограничить соль, умеренное потребление соленого не возбраняется.
- Количество животных жиров следует минимизировать.
- Мучные изделия свести к минимуму. В день разрешается не больше 300 г.
- Из круп предпочитать гречку, пшено, овсянку. Рис и манка под запретом.
- Сосиски, колбасы и копчености лучше заменить на нежирное мясо.
- Вместо маринадов и солений – свежие овощи и фрукты.
Разрешенные и запрещенные продукты
Для человека без специального образования довольно сложно самостоятельно составить сбалансированный рацион с учетом множества факторов, таких как калорийность, гликемический и инсулиновый индексы, полноценность, состав и т. д. Чтобы облегчить задачу, была разработана таблица, разделяющая все продукты на три основные части: разрешенные, допустимые с ограничениями и запрещенные. Для наглядности ее графы раскрашивают по аналогии со светофором. В качестве основного показателя оценивается гликемический индекс.
Таблица: Пищевой светофор для больных диабетом
|
Зеленый (разрешено употреблять в разумных пределах) |
Томаты, капуста, редис, свекла, баклажаны, огурцы, кабачки, перец, морковь, репа, лук, укроп, салат, петрушка, фасоль, горох, грибы, чай и кофе без добавления сахара, минеральная вода |
|
Желтый (иногда можно в небольших количествах) |
Картофель, нежирные молочные продукты, крупы, макароны, бобы, рыба, курица, нежирное мясо, зерновой хлеб, фрукты (за исключением фиников и винограда), ягоды |
|
Красный (запрещено, употребление возможно только в качестве исключения) |
Жирное мясо, сало, колбаса, все масла, консервы, субпродукты, майонез, жирные молочные продукты, сыры, выпечка, сладости, мед, газировка, фаст-фуд |
При творческом подходе система «Светофор» позволяет питаться разнообразно, полноценно и вкусно, при этом не допускать набора веса, приступов голода и скачков уровня глюкозы. Высокая эффективность доказана клинически.
Вариант меню на неделю
Даже с учетом многочисленных ограничений есть множество вариантов приготовления вкусных и безопасных блюд. Однако зачастую тщательная разработка рациона становится утомительной. Для таких случаев есть готовые примеры меню, в которых уже все просчитано. Остается только воспользоваться наиболее понравившейся версией.
Таблица: Пример меню
День первый
- 1-й завтрак: Овсяная каша на молоке с кусочком зернового хлеба, чай.
- 2-й завтрак: Яблоко, чай.
- Обед: Борщ, салат из яблок и кольраби, брусничный морс.
- Полдник: Вареники с творогом, отвар шиповника.
- Ужин: Яйцо всмятку, капустные котлеты с добавлением мяса, ржаной хлеб, травяной чай.
- Перекус перед сном: Стакан ряженки.
День второй
- 1-й завтрак: Творог с черносливом и курагой, гречневая каша, зерновой хлеб, чай.
- 2-й завтрак: Фруктовый или ягодный кисель.
- Обед: Куриный бульон, нежирное мясо с тушеной капустой, хлеб, негазированная минеральная вода.
- Полдник: Яблоко.
- Ужин: Цветная капуста, тефтели на пару, ржаной хлеб, смородиновый компот.
- Перекус перед сном: Кефир.
День третий
- 1-й завтрак: Перловая каша с маслом, ржаной хлеб, чай.
- 2-й завтрак: Компот.
- Обед: Овощной суп, запеченная рыба, салат из огурцов и помидоров, ржаной хлеб, чай.
- Полдник: Тушеные баклажаны, чай.
- Ужин: Шницель из капусты, кусочек хлеба, клюквенный морс.
- Перекус перед сном: Домашний йогурт.
День четвертый
- 1-й завтрак: Салат из овощей с куриным филе, хлеб с сыром, травяной чай.
- 2-й завтрак: Грейпфрут.
- Обед: Уха, овощное рагу, зерновой хлеб, компот.
- Полдник: Салат из фруктов, чай.
- Ужин: Рыбные котлеты, яйцо, хлеб, чай.
- Перекус перед сном: Нежирное молоко.
День пятый
- 1-й завтрак: Морковно-капустный салат, вареная рыба, хлеб, чай.
- 2-й завтрак: Яблоко, компот.
- Обед: Отварная курица с тушеными овощами, зерновой хлеб, чай.
- Полдник: Апельсин.
- Ужин: Творожная запеканка, чай.
- Перекус перед сном: Кефир.
День шестой
- 1-й завтрак: Белковый омлет, хлеб с сыром, цикорий.
- 2-й завтрак: Овощное рагу.
- Обед: Вермишелевый суп, мясной гуляш, икра из овощей, хлеб, зеленый чай.
- Полдник: Овощной салат, чай.
- Ужин: Салат из свежей капусты, тыквенная каша (без риса), брусничный морс.
- Перекус перед сном: Ряженка.
День седьмой
- 1-й завтрак: Творожное суфле, салат из яблока и топинамбура, галетное печенье, зеленый чай.
- 2-й завтрак: Кисель.
- Обед: Фасолевый суп, курица с перловой кашей, морс из клюквы.
- Полдник: Салат из фруктов с йогуртом, чай.
- Ужин: Каша из перловки, овощная икра, хлеб, чай.
- Перекус перед сном: Натуральный йогурт.
Общие рекомендации по диете:
- Объем одной порции не должен превышать 150-200 г.
- В каждый прием пищи допускается добавлять по 50 г хлеба.
- Объем супов и напитков – около 250 мл.
- Чай, компот, морс можно готовить с использованием сахарозаменителя.
Виды сахарозаменителей
Диабетикам сахаросодержащие продукты категорически запрещены. Поэтому для приготовления блюд можно иногда использовать сахарозаменители. Однако прежде следует внимательно изучить их разновидности, поскольку не все они безвредны. По происхождению различают заменители:
- Природные, то есть натуральные (стевия, сорбит, фруктоза, ксилит). Желательно использовать именно это вид. Причем необходимо учитывать их высокую калорийность. В этом плане выигрывает стевия. Поэтому она рекомендуется больным с лишним весом. Это самый безопасный сахарозаменитель.
- Синтетические. Выпускаются в форме таблеток или сиропов (цикламат натрия, ацесульфам калия, аспартам). Подслащивающие средства этой категории допускаются только с разрешения доктора.
Успешность лечения диабета
Второй тип диабета обязывает больного соблюдать некоторые ограничения на протяжении всей жизни. Прилежное исполнение полученных предписаний гарантирует стабильность состояния здоровья. А это и является главной целью терапии.
Успешность терапии диабета во многом зависит от действий самого больного. Подходящую диету и лечение сахарного диабета 2 типа назначает эндокринолог. Врач учитывает степень тяжести болезни, наличие сопутствующих патологий, общее состояние пациента и другие факторы. В дальнейшем события развиваются в соответствии с образом жизни диабетика. Строгое соблюдение режима питания, назначенного лечения и физических нагрузок ведет к благоприятному течению болезни. Многократные нарушения и невыполнение рекомендуемых терапевтических мероприятий гарантированно вызывает появление осложнений, приводящее к тяжелым последствиям.
Когда назначают инсулин при сахарном диабете показатели сахара для назначения уколов
Вердикт врача «Сахарный диабет» и дальнейшая необходимая инсулинотерапия зачастую пугают пациента.
В этом случае медики единодушно советуют не терять уверенность, мобилизовать силы, соблюдать диету и выполнять предписания врача. Только такое поведение поможет сохранить качество и полноту жизни.
А правила и тактику введения инсулина (на латинском – Insulinum) освоить под силу каждому. В помощь диабетику в настоящее время выпускаются специальные шприцы-ручки и приспособления-помпы для комфортного выполнения инъекций.
Инсулин при диабете I типа
Сахарный диабет I типа (СД-1) не зря называют инсулинозависимым. При нем бета-клетки поджелудочной железы теряют способность самостоятельно синтезировать жизненно важный гормон-инсулин. Изначально это выражается в снижении продуцирования Insulinum, затем его выработка окончательно прекращается.
В этом случае важно вовремя определить тревожные показатели сахара и назначить инсулин в качестве заместительной терапии. Соблюдение правил комплексного лечения позволит оказать своевременную помощь поджелудочной железе и предотвратить возникновение осложнений сахарной болезни.
Как правило, при инсулинозависимом типе используются 2 вида лекарств-инсулинов:
- длительного действия,
- скорого (ультракороткого и укороченного) действия.
В первом варианте чаще назначают инсулин при сахарном диабете дважды в сутки (например, перед завтраком и ужином), как фоновую защиту, обеспечивающую постоянное присутствие в организме необходимого минимального количества гормона. Иногда диабетику хватает однократного суточного введения данного вида гормонального препарата.
Обычно назначается применение «длительного» Insulinum с «ультракоротким» или «укороченным». Главная роль последних в компенсации углеводов, поступающих с пищей.
«Ультракороткий» биопрепарат действует через 10 минут после поступления в организм и достигает пиковых значений через час.
Эффект «укороченного» варианта фиксируется через 30 минут и достигает максимума через 1,5 или 2 часа.
Важный момент. С лекарством укороченного действия во избежание падения уровня сахара показаны дополнительные перекусы между основными приемами пищи. Наоборот, при применении Insulinum ультракороткого действия и плотной трапезе может потребоваться дополнительный укол. Эта надобность отпадет только в случае запланированных после еды физических нагрузках.
Средняя суточная инсулиновая доза при сахарозависимости I типа равна 0,4-0,9 единиц/кг человеческого веса. Назначение пониженной дозировки говорит о состоянии болезни, близком к ремиссии.
Для оценки содержания углеводов в пище и последующего расчета инсулинотерапии применяются хлебные единицы. 1 хлебная единица равна 10-13 г углеводов.
- для завтрака на одну хлебную единицу необходимо две инсулиновых единицы,
- для обеда на одну хлебную единицу нужно полторы инсулиновых единицы,
- для ужина на одну хлебную единицу достаточно одной инсулиновой единицы.
Стоит отметить, что успешность инъекционного лечения зависит от соблюдения пациентом временных промежутков между уколами и контроля режима питания.

Инсулин при диабете II типа
Сахарный диабет II типа (СД-2) в отличие от СД-1 не является инсулинозависимым. При нем клетки поджелудочной железы синтезируют недостаточное количество гормона инсулина, или же произведенный Insulinum по какой-либо причине отторгается организмом.
Лечение сахарной болезни II типа всестороннее — с использованием диеты, таблетированных медикаментов и инсулинотерапии.
Назначать инсулин при диабете 2 типа могут в следующих вариантах:
- в начале болезни,
- по причине прогрессирования недуга,
- в качестве временных и поддерживающих мер,
- как постоянная терапия,
- в виде комплексного лечебного курса (с таблетками),
- как монотерапию.
Диагностировать сахарозависимость необходимо как можно раньше. Если у пациента с подозрением на СД-2 в трехмесячный срок не улучшаются показатели глюкозы в крови, сохраняется повышенный гликированный гемоглобин (более 6,5%), ставится диагноз «Сахарный диабет». В последующем это является показанием для назначения консервативного лечения с применением антидиабетических медикаментов и инсулиновых инъекций.
Если пациент относился к здоровью без должного внимания, не посещал поликлинику, вел неправильную жизнь, получил ожирение, организм этого не прощает. Неизбежно следуют осложнения: рост уровня глюкозы в крови (до 20 миллимоль на литр, выявление ацетона в моче).
Больной с резким ухудшением оказывается в клинике. Здесь вариантов нет, кроме диагноза «Сахарный диабет» и перехода на инсулиновые уколы.
Показаниями для временного применения инъекций гормона-инсулина могут быть серьезные сопутствующие заболевания (сложные пневмонии, инфаркт), а также состояния, при которых невозможно употреблять таблетки (нахождение в реанимации, послеоперационный период):
- Гипергликемия на фоне серьезного стресса (сахар выше 7,8 миллимоль на литр) также требует временной поддержки организма уколами Insulinum.
- Женщинам с диагнозом «СД-2» во время плодоношения из-за повышенной нагрузки на организм возможно назначение поддерживающего инсулинового курса.

Сахарозависимость 2 типа считается хронической эндокринной патологией. С возрастом часто присоединяются сопутствующие недуги, а основное заболевание усугубляется. Увеличение приема таблетированных форм начинает вызывать осложнения и неблагоприятно влиять на общее самочувствие. В этом варианте пациента переводят на полную инсулинотерапию.
По мере развития неинсулинозависимого диабета иногда применения ограничений в питании и введения определенного режима для стабилизации уровня глюкозы — становится мало. Настает очередь пероральных средств и инсулиновых инъекций.
Противодиабетические медикаменты в тандеме с гормональными уколами позволяют минимизировать дозу последних и предупредить возможные постинсулиновые осложнения.
Инсулиновая монотерапия при СД-2 обычно применяется при выраженной декомпенсации работы поджелудочной железы, позднем диагностировании, развитии опасных осложнений и нерезультативности пероральных средств.
В любом случае бояться гормональных инъекций не стоит, они не вызывают привыкания.
При каком уровне сахара выписывают инсулин
Из вышесказанного становится понятно, что лечение неинсулинозависимого диабета в отличие от инсулинозависимого может осуществляться пероральными лекарствами.
Однако если таблетки оказываются бессильны, в дело вступает лекарство-инсулин. Медики также прибегают к инсулинотерапии, если в анализах больного значения глюкозы больше 7 миллимоль на литр до еды или свыше 11,1 миллимоль на литр после пары часов после трапезы.
Важно помнить, что самостоятельно решать при каком сахаре колоть инсулин, нельзя. Решение о назначении инсулинотерапии вправе принять только лечащий врач-эндокринолог.
Дозировка инсулина
Выбор дозы инсулиновых инъекций — мера серьезная и зависит от многих факторов (стадии заболевания, показателей анализов, состояния больного и др.). Важная роль отводится индивидуальному подходу в лечении.
Для помощи существуют стандартные схемы выбора дозы, как общие ориентиры назначений.
«Длительный» инсулин
Лекарство-инсулин длительного воздействия предназначено для обеспечения нормального содержания глюкозы во время, не связанное с употреблением пищи.
Проверить правильность назначенной дозировки «длительного» Insulinum можно опытным путем:
- в первый день не завтракать и контролировать гликемию каждые 1-1,5-2 часа,
- во второй день не обедать и провести такое же наблюдение,
- в третий день остаться без ужина и посмотреть уровень глюкозы каждые час-два.
Дополнительно подобные измерения следует сделать в ночное время. Если гликемические показания не изменились (допустима погрешность один-два миллимоля на литр), доза выбрана верно.
Терапия гормонами-инсулинами длительного воздействия позволяет проводить однократную инъекцию в день. В какое время лучше сделать этот укол (в утренние или вечерние часы) — должен подсказать собственный организм.
«Короткий» инсулин
Болюсом называется введение «ультракороткого» или «укороченного» инсулина двунаправленного действия:
- для поддержания нормального гликемического уровня после усвоения пищи,
- снижения сахарного скачка.
Пищевой болюс – лечебная доза, позволяющая усваивать съеденное, а коррекционный болюс – лечебная доза, которая борется с возникающей гипергликемией.
В итоге укол «скорого» препарата-инсулина представляет собой симбиоз пищевого и коррекционного болюсов.
В настоящее время разработаны разноплановые лекарства-инсулины скорого действия. Например, «укороченный» Актрапид максимально эффективен спустя пару часов после применения и требует сделать перекус в этот период. Результат введения «ультракороткого» НовоРапида ощущается быстрее и пациент не нуждается в перекусе.
Подобрать верную дозировку поможет знание — сколько инсулиновых единиц необходимо для компенсации одной хлебной единицы или 10-13 г углеводов.
При использовании стандартного алгоритма учитываются индивидуальные особенности организма и вносятся изменения.
Выбор схемы лечения
Общая ежедневная схема, как и когда колоть инсулин при СД-2, выглядит так:
- утренняя инъекция «скорых» инсулинов стабилизирует сахар между завтраком и обедом,
- утренний укол гормона длительного воздействия обеспечит гликемический уровень до ужина (на 12 часов),
- вечернее введение препарата-инсулина скорого действия восполнит гормонодефицит с ужина до отхода ко сну (до 24.00),
- вечерняя доза «длительного» Insulinum обеспечит защиту в ночной период.
Приведенная выше формула подлежит коррективам в следующих случаях:
- изменение течения основной болезни,
- физиологические состояния (беременность, менструальный цикл, нервные перегрузки и другие),
- смена времен года,
- индивидуальные особенности человека.
Жизнь с сахарозависимостью однозначно меняется. Своевременный визит к эндокринологу поможет определиться с лечением, избежать осложнений и сохранить привычный ритм жизни на долгие годы.
Тест: на определение риска сахарного диабета 2 типа
Диабет 2 типа и инсулин, когда надо переходить на инсулин, виды инсулинотерапии при СД 2 типа
В последние годы все чаще звучит мысль о том, что сахарный диабет – это очень индивидуальное заболевание, при котором схема терапии и цели компенсации должны учитывать возраст пациента, его режим питания и работы, сопутствующие заболевания т.д. И поскольку не существует одинаковых людей, не может быть и полностью одинаковых рекомендаций по ведению диабета.
Елена ВАЙНИЛОВИЧ,
кандидат медицинских наук,
врач-эндокринолог высшей категории
С диабетом 1 типа еще более-менее ясно: обязательно нужна инсулинотерапия с самого начала заболевания, а схемы и дозы подбираются индивидуально. А вот при СД 2 типа вариантов лечения может быть очень много, начиная только с соблюдения диеты и заканчивая полным переводом на инсулин с продолжением приема таблеток или без, а в промежутке – множество вариантов комбинированного лечения. Я бы даже сказала, что лечение СД 2 типа – это настоящее поле творчества для врача и пациента, где можно применить все свои знания и опыт. Но традиционно больше всего вопросов и проблем возникает при необходимости перевода пациента на инсулин.
Несколько лет назад я подробно останавливалась в своей статье на психологических вопросах, связанных с началом инсулинотерапии при СД 2 типа. Сейчас только повторюсь, что здесь нужна правильная тактика врача, когда инсулинотерапия преподносится не как «наказание» за плохое поведение, несоблюдение диеты и т.д., а как необходимый этап лечения. Когда я объясняю своим пациентам с впервые выявленным СД 2 типа, что это за заболевание, я всегда говорю, что лечение при втором типе постоянно должно меняться – сначала диета, затем таблетки, потом инсулин. Тогда у пациента складывается правильное отношение и понимание ведения диабета и в случае необходимости ему психологически легче принять лечение инсулином. В этом вопросе также очень важна поддержка семьи и близких, поскольку до сих пор в народе много предубеждений по поводу лечения диабета. Пациент может зачастую слышать фразы от окружающих: «Посадят тебя на иглу. Будешь привязан к уколам» и т.д. Поэтому при переводе на инсулин врачу не мешает побеседовать с родственниками больного, объяснить им важность нового этапа лечения, заручиться их поддержкой, особенно если пациент уже в преклонном возрасте и ему нужна помощь в проведении инсулинотерапии.
Итак, давайте разберемся, когда при СД 2 типа необходима инсулинотерапия, и какой она бывает. Типы инсулинотерапии при СД 2 типа:
По продолжительности:
* временная;
* постоянная
По началу терапии
* с момента постановки диагноза;
* по мере прогрессирования болезни, через 5–10 лет от начала заболевания
По типу терапии
* комбинированная (таблетки + инсулин) – может включать от одного до нескольких уколов инсулина в день;
* полный перевод только на инсулин
Особенности инсулинотерапии по продолжительности
Временная инсулинотерапия назначается пациентам с СД 2 типа при серьезной сопутствующей патологии (тяжелая пневмония, инфаркт миокарда и т.д.), когда требуется очень тщательный контроль глюкозы крови для быстрого выздоровления. Или в тех ситуациях, когда пациент временно не может принимать таблетки (острая кишечная инфекция, в период накануне и послеоперации, особенно на желудочнокишечном тракте и т.д.).
Серьезное заболевание повышает потребность в инсулине в организме любого человека. Вы, наверное, слышали о стрессовой гипергликемии, когда глюкоза крови повышается у человека без диабета во время гриппа или другого заболевания, протекающего с высокой температурой и/или интоксикацией.
О стрессовой гипергликемии врачи говорят при уровне глюкозы крови выше 7,8 ммоль/л у пациентов, которые находятся в больнице по поводу разных заболеваний. Согласно исследованиям, 31% пациентов в терапевтических отделениях и от 44 до 80% пациентов в послеоперационных отделениях и реанимации имеют повышенный уровень глюкозы крови, причем 80% из них раньше не имели сахарного диабета. Таким пациентам могут начинать вводить инсулин внутривенно или подкожно до компенсации состояния. При этом врачи сразу не ставят диагноз диабет, а наблюдают за больным.
Если у него дополнительно высокий гликированный гемоглобин (HbA1c выше 6,5%), что свидетельствует о повышении глюкозы крови в предыдущие 3 месяца, и не нормализуется глюкоза крови на фоне выздоровления, тогда ставят диагноз «сахарный диабет» и назначают дальнейшее лечение. В таком случае, если это СД 2 типа, могут быть назначены сахароснижающие таблетки или продолжено введение инсулина – все зависит от сопутствующих заболеваний. Но это не значит, что операция или действия врачей вызвали диабет, как часто выражаются наши пациенты («накапали глюкозы…» и т.д.). Просто проявилось то, к чему была предрасположенность. Но об этом поговорим позже.
Таким образом, если у человека с СД 2 типа развивается тяжелое заболевание, его резервов инсулина может не хватить для обеспечения возросшей потребности на фоне стресса, и его сразу переводят на инсулинотерапию, даже если он раньше и не нуждался в инсулине. Обычно после выздоровления пациент опять начинает принимать таблетки. Если, например, была операцияна желудке, то ему порекомендуют и дальше вводить инсулин, даже если сохранена собственная секреция инсулина. Доза препарата при этом будет небольшой.
Постоянная инсулинотерапия
Надо помнить, что СД 2 типа – это прогрессирующее заболевание, когда постепенно снижается способность бетаклеток поджелудочной железы вырабатывать инсулин. Поэтому доза препаратов постоянно меняется, чаще всего в сторону увеличения, постепенно доходя до максимально переносимой, когда побочные эффекты таблеток начинают преобладать над их положительным (сахароснижающим) действием. Тогда надо переходить на лечение инсулином, и оно уже будет постоянным, только может меняться доза и схема инсулинотерапии. Конечно, бывают такие пациенты, которые длительно, годами могут находиться на диете или небольшой дозе препаратов и иметь хорошую компенсацию. Это может быть, если СД 2 типа был диагностирован рано и хорошо сохранилась функция бета-клеток, если пациенту удалось похудеть, он следит за своим питанием и много двигается, что способствует улучшению работы поджелудочной железы – другими словами, если свой инсулин не тратится зряна разные вредные продукты.
А может, у пациента и не было явного диабета, а был предиабет или стрессовая гипергликемия (см. выше) и врачи поспешили поставить диагноз «СД 2 типа». А поскольку настоящий СД не излечивается, то снять уже поставленный диагноз сложно. У такого человека может пар ураз в году подниматься глюкоза крови на фоне стрессов или заболеваний, а в другое время сахар нормальный. Также доза сахароснижающих препаратов может снижаться у очень пожилых пациентов, которые начинают мало есть, худеют, как некоторые говорят – «высыхают», у них уменьшается потребность в инсулине и даже полностью отменятся лечение диабета. Но в подавляющем большинстве случаев доза препаратов обычно постепенно увеличивается.
ВРЕМЯ НАЧАЛА ИНСУЛИНОТЕРАПИИ
Как я уже отмечала, инсулинотерапия при СД 2 типа назначается обычно через 5–10 лет от момента установления диагноза. Опытный врач, когда видит пациента даже со «свежим» диагнозом, может довольно точно определить, как скоро ему понадобится инсулинотерапия. Это зависит от того, на каком этапе был диагностирован диабет. Если глюкоза крови и HbA1c при диагностике не очень высокие (глюкоза до 8–10 ммоль/л, HbA1c до 7–7,5%),это значит, что резервы инсулина ещесохранены, и пациент сможет долго быть на таблетках. А если глюкоза крови выше 10 ммоль/л, есть следыацетона в моче, то уже в ближайшие 5лет пациенту может понадобиться инсулин. Важно отметить, что у инсулина нет побочного негативного воздействия на функцию внутренних органов. Единственное его «побочное действие» – это гипогликемия (понижение уровня глюкозы крови), которая возникает, если вводить избыточную дозу инсулина или неправильно питаться. У обученных пациентов гипогликемия случается исключительно редко.!
Бывает так, что пациенту с СД 2 типа даже без сопутствующих заболеваний сразу назначают инсулинотерапию по полной программе, как при первом типе. Такое встречается, к сожалению, не так уж редко. Это связано с тем, что СД 2 типа развивается постепенно, человек в течение нескольких лет может отмечать сухость во рту, учащенное мочеиспускание, но не обращаться к врачу по разным причинам. У человека полностью истощаются резервы производства своего инсулина, и он может попасть в больницу, когда глюкоза крови уже превышает 20 ммоль/л, в моче обнаруживается ацетон (показатель наличия тяжелого осложнения – кетоацидоза). То есть все идет по сценарию СД 1 типа и врачам сложно определить, какой все-таки это диабет. В такой ситуации помогают некоторые дополнительные обследования (антитела к бетаклеткам) и тщательный сбор анамнеза. И тогда выясняется, что у пациента давно избыточный вес, лет 5–7 назад ему впервые сказали в поликлинике, что сахар крови немного повышен (начало диабета). Но он не придал этому значения, жил не тужил как и прежде.
Несколько месяцев назад стало хуже: постоянная слабость, похудел и т.д. Это типичная история. Вообще, если полный пациент с СД 2 типа начинает худеть без видимой причины (не соблюдая диеты), это признак снижения функции поджелудочной железы. Мы все знаем по опыту, как сложно похудеть на начальных этапах диабета, когда резерв бета-клеток еще сохранен. Но если человек с СД 2 типа худеет, а сахар все равно растет, значит, точно пора на инсулин! Если пациенту с СД 2 типа сразу назначен инсулин, теоретически есть возможность его отмены в дальнейшем, если сохранены хоть какие-то резервы организма по секреции собственного инсулина. Надо помнить, что инсулин не наркотик, к нему нет привыкания.
Наоборот, при тщательном контроле глюкозы крови на фоне инсулинотерапии бета-клетки поджелудочной железы, если они еще сохранены, могут «отдохнуть» и снова начать функционировать. Не надо бояться инсулина – надо добиться компенсации диабета на инсулине, подержать хорошие сахара в течение нескольких месяцев, а затем, обсудив с врачом, можно попробовать отменить инсулин. Это только при условии постоянного контроля глюкозы крови дома по глюкометру, чтобы в случае повышения глюкозы сразу вернуться к инсулину. И если ваша поджелудочная железа еще работает, она начнет вырабатывать инсулин с новой силой. Это очень просто проверить – если без инсулина будут хорошие сахара. Но, к сожалению, на практике так бывает далеко не всегда. Потому что отмена инсулина не означает отмены самого диагноза. А наши пациенты, уверовав в первую серьезную победу над своим диабетом с помощью инсулиновых инъекций, пускаются, как говорится, во все тяжкие, возвращаются к прежнему образу жизни, стилю питания и пр. Вот почему мы говорим, что СД 2 типа надо диагностировать как можно раньше, пока лечение еще не такое сложное. Все понимают, что с инсулином жизнь становится сложнее – надо чаще контролировать глюкозу крови, строже соблюдать режим питания и т.д. Однако если говорить о компенсации диабета и профилактике его грозных осложнений, ничего лучше инсулина пока не придумали. Инсулин спасает миллионы жизней и улучшает качество жизни людей с диабетом.О видах инсулинотерапии при СД 2 типа поговорим в следующем номере журнала.
Сахарный диабет 2 типа - диета и лечение, симптомы, меню на неделю
История болезни
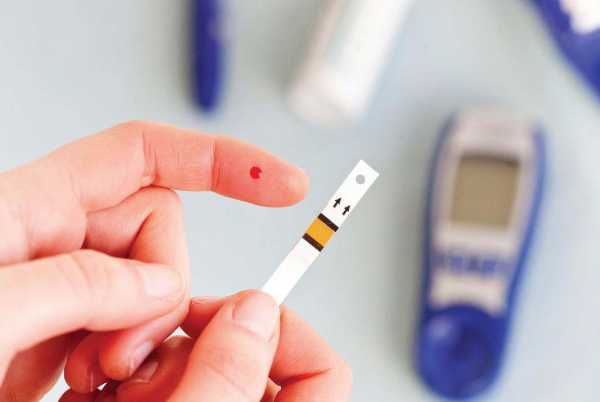
Ряд внешних признаков СД был известен еще во времена великой Римской Империи. Тогда данное заболевание относили к проблеме недержания воды организмом. Лишь в 20 веке ученые и медики вплотную приблизились к пониманию сущности проблемы — нарушению углеводного обмена. Впервые постулат о существовании второго типа сахарного диабета был Г. П. Химсвортом в конце 40-х годов двадцатого века — именно тогда были заложены основы классической поддерживающей терапии, которые актуальны и по сей день, ведь, несмотря на активное развитие исследовательского сектора медицинской науки, более эффективных рабочих механизмов противодействию СД до сих пор не найдено.
Причины СД 2 типа

В отличие от СД 1 типа с его недостаточностью выработки инсулина, при болезни 2 типа гормона выделяется достаточно, часто даже сверх нормы, но он практически не понижает сахар в крови, поскольку клетки тканей плохо воспринимают его. Однако с течением времени, функция островков Лангеранса, гиперактивно вырабатывающих инсулин, постепенно снижается и возрастает риск перехода сахарного диабета со второго типа на первый.
Современная медицина утверждает, что СД 2 типа обусловлен комбинацией генетических и жизненных факторов, при этом подавляющее большинство случаев такого заболевания выявляется у людей с повышенной массой тела, страдающих ожирением.
Классическими причинами сахарного диабета второго типа, учитывая вышеозначенные факторы, выступают:
- Генетические проблемы. Как показывают исследования, у 20 процентов детей, чьи родители были больны сахарным диабетом 2 типа, развивается аналогичная болезнь.
- Ожирения различной степени. Абдоминальные ожирения вызывает инсулинорезистентность тканей, с попутным увеличением нагрузки на поджелудочную железу.
- Возрастные изменения. Физиологически с течением времени все ткани организма пожилого человека постепенно приобретают инсулинорезистентность и при наличии расположенности к СД 2 типа, риски возникновения болезни после 40 лет стремительно возрастают, особенно у тучных людей.
- Вирусные инфекции. «Запустить процесс» могут разнообразные вирусные инфекции, особенно если они поражают человека несколько раз в год.
- Проблемы с поджелудочной железой. Панкреатиты, рак и прочие заболевания, особенно хронического типа, вызывают вторичный СД 2 типа.
- Депрессии и стрессы. Постоянные стрессовые ситуации и последующие депрессии являются дополнительным фактором риска.
Симптомы сахарного диабета 2 типа
Классическими симптомами СД 2 типа принято считать:
- Обильное мочеиспускание и жажду.
- Ожирение.
- Кожные высыпания и зуд.
- Частные грибково-инфекционные поражения (особенно у женщин).
- Плохую заживляемость порезов, ран и иных повреждений кожных покровов.
- Общее хроническое состояние недомогания с мышечной слабостью, головными болями, сонливостью.
- Сильную потливость, особенно ночью.
При отсутствии должной терапии и переходе СД 2 типа в тяжелую фазу с возникновением дополнительных осложнений, у пациента могут проявляться отеки в лицевой части, существенное повышаться давление, нарушаться зрительное восприятие, возникать сердечные боли и мигрень, частичное онемение конечностей, негативные неврологические проявления.
Диагностика

Базовым методом диагностики СД 2 типа считается анализ крови на сахар. Производится он натощак утром — за 12-ть часов до теста необходимо отказаться от употребления пищи, алкоголя, табакокурения, не заниматься физическими и сильными эмоциональными нагрузками, а также не принимать лекарства и быть сравнительно здоровым. Хронические заболевания в острой фазе, а также инфекции и прочие проблемы могут исказить результаты исследования. Если анализ показывает, что содержание глюкозы в крови находится в диапазоне от 5,5 до 7 ммоль/л — у пациента имеются проблемы с инсулинорезистентностью и соответственно присутствует преддиабетический синдром. При значениях выше 7 ммоль/л высока вероятность наличия СД, естественно в случае соблюдения первичных рекомендаций перед проведением теста.
В качестве дополнения вышеозначенного анализа, проводится нагрузочный тест — сразу после сдачи крови натощак, больному вводится доза в размере семьдесят пять грамм глюкозы и на протяжении двух часов раз в 30 минут производится забор крови для анализа с исследованием пиковых его значений. При показателях в диапазоне 7,8–11 ммоль/л врач может диагностировать преддиабет. Выше 11 ммоль/л — высока вероятность СД.
В качестве альтернативы базовому методу, пациент может сдать анализ крови на гликированный гемоглобин — он стоит гораздо дороже, но более точен и практически не зависит от побочных внешних факторов, как-то приём пищи/медикаментов, физнагрузок и т.д. Результат в диапазоне 5,7–6,5 процентов является подозрением на сахарный диабет. Значения выше 6,5 процентов — подтверждение наличия СД у больного.
Помимо основных анализов, врач проводит дифференциальную симптоматическую диагностику пациента (наличие полидипсии/полиурии и иных признаков), а также должен исключить различные патологии иного спектра, вызывающие гипергликемию (УЗИ, ЭКГ, проба Реберга, УЗД, капилляроскопия, обследование глазного дна и электролитного состава крови).
В случае подтверждения основного диагноза «сахарный диабет», врачом выявляется тип данного заболевания — сначала проверяются дополнительные подвиды (гестационный, вторичный, проч.), а в случае их отсутствия проводится тест на С-пептид, который укажет на метаболическую или аутоиммунную формы СД.
Лечение сахарного диабета 2 типа

Современная медицина не знает способов полного излечения от сахарного диабета 2 типа. Все основные и дополнительные осуществляемые мероприятия направлены на нормализацию углеводного обмена, недопущения дальнейшего развития болезни и предотвращение возникающих на фоне СД осложнений.
- Диетотерапия. Основной метод лечения при СД второго типа. Разрабатывается индивидуально эндокринологом на основе нескольких схем с учетом текущего состояния пациента, тяжести течения сахарного диабета и иных факторов. Большинство людей с СД 2 типа страдают от ожирения, являющегося базовым фактором развития инсулинорезистентности, то современные врачи предлагают больным низкоуглеводные диеты — более строгие, по сравнению с классическими сбалансированными комплексами питания (стол номер 9), но дающие максимальный эффект, вплоть до длительной стадии ремиссии.
- Дозированные физнагрузки и оптимизация суточного ритма бодрствования, сна и отдыха.
- Препараты. Чаще всего назначаются сахароснижающие препараты — бигуаниды, сульфонилмочевину, ПРГ, тиазолидиндионы. В качестве дополнения при возникновении осложнений возможно применение ингибиторов АПФ, моксонидина, фенофибрата, статинов. Инсулин назначается в качестве вспомогательного средства при неэффективности классической препаратной терапии и в случае деградации функционального синтеза бета-клеток островками Лангерганса.
- Хирургическая трансплантация поджелудочной в случае формирования нефропатий диабетического типа.
Лечение народными средствами

Ниже, представлены самые известные и безопасные для организма диабетика рецепты народной медицины, которые помогут восстановить нормальный углеводный обмен, а также снизить излишний вес. Однако их применение требуется в обязательном порядке согласовать с вашим лечащим врачом!
- Сотню грамм порошкообразной корицы залейте одним литром кипятка только с плиты. Тщательно перемешайте с течение минуты и добавьте 150 гр. мёда. Полученную консистенцию необходимо перелить в непрозрачный сосуд и поставить на день в холод. Пейте средство два раза в сутки по 200 гр. в течение двух недель.
- Одну ст. ложку тщательно размельченных сухих листьев ореха грецкого разбавьте половиной литра чистой воды комнатной температуры. Поставьте на медленный огонь, проварив десять минут, после чего охладите и дайте настояться два часа. Процедите получившийся «чай» и употребляйте его по половине стакана несколько раз в день.
- Любите черный чай? Замените его липовым цветом, заваривая в чайнике одну ст. ложку средства и выпивая пару чашек в день.
- Треть килограмма чеснока и корней петрушки прогоните через мясорубку с мелкими отверстиями. Добавьте в смесь 100 грамм цедры лимона и тщательно промешайте до получения единообразной массы, после чего положите в непрозрачную тару, плотно закройте крышкой и дайте выстоять 14 дней. Употребляйте средство по одной ч. ложке два раза в сутки.
Диета при сахарном диабете 2 типа

Как было сказано выше, именно диета является основным механизмом терапии при СД 2 типа. Особенно важна она при сопутствующем болезни ожирении, как главном негативном факторе, провоцирующем резистентность тканей к инсулину. Несмотря на то, что классическая диетология 20 века всегда рекомендовала при СД 2 типа рациональное сбалансированное питание, современные медики склоняются к низкоуглеводному типу питания, которое не только сильнее снижает объем поступления глюкозы в организм но и помогает быстро и эффективно бороться с ожирением. Да, она более строгая, однако и результат однозначно лучше, чем ретро «Стол 9», пришедший к нам из 70-х годов прошлого века!
Питание

Система низкоуглеводного питания предполагает полное исключение так называемых «быстрых» простых углеводов, которые активно трансформируются в глюкозу и в случае её не расходования в жир. При этом основной упор делается на белковую пищу.
В список классических разрешенных продуктов обычно вносят все виды мяса, грибы, яйца, овощи (исключая бобы, горох, картофель, кукурузу, фасоль, чечевицу и оливки и маслинами), орехи с семечками, молочную продукцию невысокой жирности, гречку и бурый/черный рис, а также небольшое количество фруктов (исключая виноград с бананами).
Строго запрещены сладости и выпечка, сахар, хлеб в любом виде, копчености, субпродукты, колбасы с сосисками, соки с компотами и любые другие сладкие напитки, алкоголь, майонез с кетчупом и соусы (жирные), а также гарниры на основе крахмала — макароны, картофель, классический белый рис и т. д.
Остальные виды продуктов, не обозначенных выше, можно употреблять в малых количествах, учитывая калорийность и прочие параметры по специальным таблицам хлебных единиц.
Готовить желательно на пару либо запекать блюда в духовке, на крайний случай использовать мультиварку. Жарка — с минимальным количеством растительного масла, старайтесь использовать аналогичное сливочное животного происхождения. Питаться необходимо дробно, разбивая суточный рацион хотя бы на четыре приёма.
Примерное меню на неделю при сахарном диабете 2 типа

Предлагаем вашему вниманию стандартизированное меню на 7 дней. Отдельные блюда могут быть изменены в пределах допустимых групп и с учетом размера порции/калорийности.
- Понедельник. Завтракаем двумя сотнями грамм творога, одним небольшим яблоком и несладким кофе. Обедаем запеченной рыбой с овощами — в сумме не более 250 грамм. Полдничаем одним небольшим апельсином, а ужинаем маленькой тарелкой гречки с кусочком говядины.
- Вторник. Завтракаем омлетом из пары яиц на 2,5 процентном молоке, а также яблоком и чаем без сахара. Обедам 200 граммами тушеной говядины и мисочкой салата из зеленых овощей. Полдничаем нежирным, несладким натуральным йогуртом из ягод. На ужин — грибной суп.
- Среда. На завтрак — 100 грамм сыра «Здоровье», одно авокадо и кофе без сахара. На обед — суп на нежирном курином бульоне со 100 граммами отварной курицы. На полдник — одна небольшая груша. На ужин — тарелка бурого неотшлифованного риса и кусочек запеченной рыбы.
- Четверг. Завтракаем небольшой тарелкой гречневой каши с молоком. Обедаем 250 граммами вареной индейки с овощами. Полдничаем стаканом кефира. Ужинаем тушеной капустой с мясом.
- Пятница. Завтракаем овощным салатом с двумя вареными яйцами и несладким чаем. Обедаем 200-т граммовым кусочком нежирной свинины и капустным салатом с зеленью. Полдничаем двумя небольшими яблоками. Ужинаем 150 граммами отварной рыбы.
- Суббота. Завтракаем тарелочкой творога и черным кофе без сливок и сахара. Обедаем грибным супом. Полдничаем любым небольшим разрешенным фруктом. Ужинаем 150 граммами курятины, посыпанной тертым сыром с овощным салатом.
- Воскресенье. На завтрак — омлет из двух яиц с тушеными грибами и стакан чая без сахара. На обед — салат из морепродуктов, капусты и зелени, а также 100 грамм печеной говядины. Полдник — один грейпфрут. Ужин — тарелочка овощного супа, 100 грамм печеной индейки и 50 грамм твердого сыра.
Полезное видео
Сахарный диабет 2 типа
Жить здорово! Супер-еда против диабета
Вопрос-ответ
Можно ли есть арбуз, гранат, виноград и яблоки при сахарном диабете 2 типа?
Виноград и арбуз — строго запрещены, поскольку содержат много глюкозы и фруктозы. Гранат и яблоки разрешены в ограниченном количестве, не более одного небольшого плода в сутки.
Что показывает таблица хлебных единиц для диабетиков 2 типа?
Таблицы хлебных единиц по продуктам показывают содержание в составе углеводов. ХЕ — условный показатель, эквивалентный десятью их граммам. Используя таблицу можно рассчитать, сколько вы можете употребить пищи без вреда для компенсации углеводного обмена.
Можно ли голодать при сахарном диабете 2 типа?
Нежелательно, поскольку пользы от этого не будет. Лучше сокращайте употребление углеводов и делайте акцент на белковой пище — таким образом, снизите сахар в крови и похудеете.
Можно ли курить при сахарном диабете?
Никотин нелинейно повышает уровень сахара в крови, поэтому табакокурение запрещено при СД 2 типа.
Можно ли рожать при сахарном диабете 2 типа?
Конечно же, можно! Однако в данном случае обязательно сообщите врачу о том, что у вас СД 2 типа — он возьмет будущую мать под особый контроль, чтобы возможные проблемы обошли стороной как представительницу прекрасного пола, так и её плод.
Диабет 2 типа. Какая норма сахара в крови до еды и после?
До еды — норма от 3,3 до 5,5 ммоль/л. После еды (спустя 1–2 часа, при нагрузке в 75 грамм эквивалента глюкозы) — от 5,5 до 7,8 ммоль/л. Подробнее о норме сахара в крови смотрите здесь.
Лучшая диета при сахарном диабете 2 типа
В этой статье вы узнаете:
В большинстве случаев, диета при сахарном диабете 2 типа – это основной фактор, позволяющий снизить уровень глюкозы в крови и улучшить её усвоение клетками организма. В лечении диабета особое место занимают диетические рекомендации.
Вспомним, что данное заболевание, как правило, у людей, имеющих лишнюю массу тела. При этом типе диабета в организме вырабатывается достаточное количество инсулина, но, из-за ожирения, клетки к нему не чувствительны. Это заставляет поджелудочную железу вырабатывать избыток инсулина, что приводит к её истощению и потребности во введении гормона извне.
Кроме этого, лишний вес вызывает повышение артериального давления и уровня холестерина в крови, что плохо сказывается на состоянии сосудов и приводит к развитию атеросклероза. Избыток глюкозы в крови при диабете усугубляет этот процесс, именно поэтому самыми частыми осложнениями диабета являются сосудистые.
Давайте разберёмся, что такое лишняя масса тела. В соответствии с рекомендациями Всемирной Организации Здравоохранения, для этого необходимо рассчитать свой индекс массы тела (ИМТ). Он рассчитывается по формуле:
ИМТ = вес (в кг)/рост2 (в м)
- ИМТ от 18,5 до 25 считается нормой, соответствует нормальной массе тела.
- При ИМТ менее 18,5 существует дефицит веса.
- ИМТ от 25 до 30 говорит об избыточном весе.
- При ИМТ более 30 констатируется ожирение. Ожирение делится на 3 степени:
- ИМТ 30–35 – ожирение I степени.
- ИМТ 35–40 – ожирение II степени.
- ИМТ более 40 – ожирение III степени.
Ежегодно проводимые мировые исследования по лечению сахарного диабета 2 типа доказывают, что соблюдение правильно питания позволяет снизить заболеваемость диабетом на 40–50%, а в сочетании с физическими упражнениями эта цифра достигает 60%.
Рассмотрим основные принципы диеты
1. Уменьшение калорийности пищи
Для эффективного снижения массы тела расход энергии должен превышать его поступление с пищей. Для этого в диете нужно постепенно уменьшать калорийность пищи, достигнув дефицита калорий 500–1000 в сутки.
Однако не следует забывать, что для нормальной жизнедеятельности организму нужна энергия. Поэтому недопустимо употреблять менее 1200 ккал в сутки женщинам и менее 1500 ккал в сутки мужчинам.
Рассчитать суточную потребность в килокалориях можно по следующей таблице.
| Возраст | Женщины | Мужчины |
|---|---|---|
| До 30 лет | (0,0621 *вес (кг) + 2,0357)*240 | (0,0630 *вес (кг) + 2,8957)*240 |
| 30–60 лет | (0,0342 *вес (кг) + 3,5377)*240 | (0,0484 *вес (кг) + 3,6534)*240 |
| Старше 60 лет | (0,0377 *вес (кг) + 2,7545)*240 | (0,0491 *вес (кг) + 2,4587)*240 |
Полученная цифра будет говорить о том количестве килокалорий, которое необходимо употреблять для поддержания веса на одном уровне. Для снижения веса от этой цифры нужно отнять 20%.
Суточная калорийность диеты должна состоять из:
- Белков – 15–20%.
- Жиров – 20–25%.
- Углеводов – 55–65%.
Снижать калорийность пищи нужно за счёт простых углеводов и жиров. При этом нужно знать, что при распаде 1 г белков или углеводов выделяется 4 ккал энергии, а 1 г жира – 9 ккал энергии.

2. Регулярное питание
У больных сахарным диабетом 2 типа из-за повышенного уровня инсулина в крови часто присутствует постоянный голод. Чтобы избежать этого, питание должно быть регулярным, 5–6 кратным, дробными порциями. Ни в коем случае не стоит голодать! Это не приведёт к значительному снижению массы тела, но вызовет резкий подъём уровня глюкозы в крови в ответ.
3. Важен не только количественный, но и качественный состав продуктов
Белки – это строительный материал для организма. Они участвуют в построении клеток, формировании иммунитета, транспорте веществ. Белками являются некоторые гормоны. Из большого количества белка состоят мышцы.
Белки бывают растительные (фасоль, горох, орехи) и животные (мясо, творог, яйца). При сахарном диабете важно употреблять и те, и другие. Но следует немного ограничить животные белки, поскольку они связаны с жирами.
Продукты богатые растительным белкомПродукты богатые животным белкомЖиры – это источник энергии. Именно они способны откладываться «в запас» в жировой ткани. Кроме этого, жиры участвуют в построении клеточных мембран, оболочек, с их участием происходит транспорт витаминов, микроэлементов, питательных веществ в клетку.
Жиры бывают насыщенные (животные) и ненасыщенные (растительные).
Насыщенные жиры твёрдые. Они содержатся в маргарине, сливочном масле, мясе, сале. Насыщенные жиры могут повышать уровень холестерина в крови, участвовать в образовании атеросклеротической бляшки, тем самым ухудшая состояние сосудов. Поэтому рекомендуется ограничить их употребление до 1/3 от общего количества жиров.
Ненасыщенные жиры жидкие. Содержатся в растительных маслах, орехах, семечках, рыбе. Именно ненасыщенные жиры участвуют в построении мембран клетки, образовании гормонов, снижают уровень холестерина в крови и стабилизируют атеросклеротическую бляшку. Все эти полезные свойства жизненно необходимы диабетикам.

Но не стоит забывать о высокой калорийности жиров. Также, не рекомендуется употреблять жиры для жарки продуктов.
Если жиры – это медленные источники энергии, то углеводы – быстрые. Углеводы представлены в продуктах питания в большом разнообразии. По свои свойствам их можно разделить на перевариваемые и неперевариваемые.
Перевариваемые углеводы усваиваются организмом и способны повышать уровень глюкозы в крови. Они бывают:
- Простые – быстро всасываются и резко повышают уровень глюкозы в крови.
- Сложные – медленно расщепляются и постепенно повышают уровень глюкозы в крови
| Простые углеводы | Сложные углеводы |
|---|---|
| Сахар, мёд, ягоды, фрукты, конфеты, варенье, зефир, мороженое, сладкие напитки, соки, кондитерские изделия. | Овощи, макароны из твердых сортов пшеницы, хлеб, крупы, зелень. |
К неперевариваемым углеводам относят клетчатку (пищевые волокна). Клетчатка улучшает работу кишечника, уменьшает голод, способствует снижению уровней глюкозы и холестерина в крови, выводит токсины из кишечника. Содержится в отрубях, кожице фруктов, хлебе грубого помола, бобовых. Растворимая клетчатка (пектин) содержится в яблоках, грушах, цитрусах, овощах.

Больным сахарным диабетом 2 типа рекомендуется резко ограничить употребление простых углеводов, употреблять сложные углеводы и клетчатку с каждым приёмом пищи.
Простые углеводы в виде кусочков сахара, конфет, сока должны быть всегда с собой у диабетика, получающего инсулин, на случай гипогликемии, резкого снижения уровня глюкозы в крови.
Что такое гликемический индекс?
Гликемический индекс – это показатель, отражающий скорость всасывания глюкозы из определённого продукта в кровь. То есть, чем больше гликемический индекс, тем быстрее повысится уровень глюкозы в крови после его употребления. Чем ниже этот индекс, тем на более продолжительное время сохранится ощущение сытости.
Существуют таблицы, содержащие список продуктов и соответствующие им гликемические индексы. Для примера, этот показатель для белокачанной капусты равен 15, для овсяной каши, сваренной на воде – 40, для мёда и батона – 80, а для жареного картофеля – вообще 95!
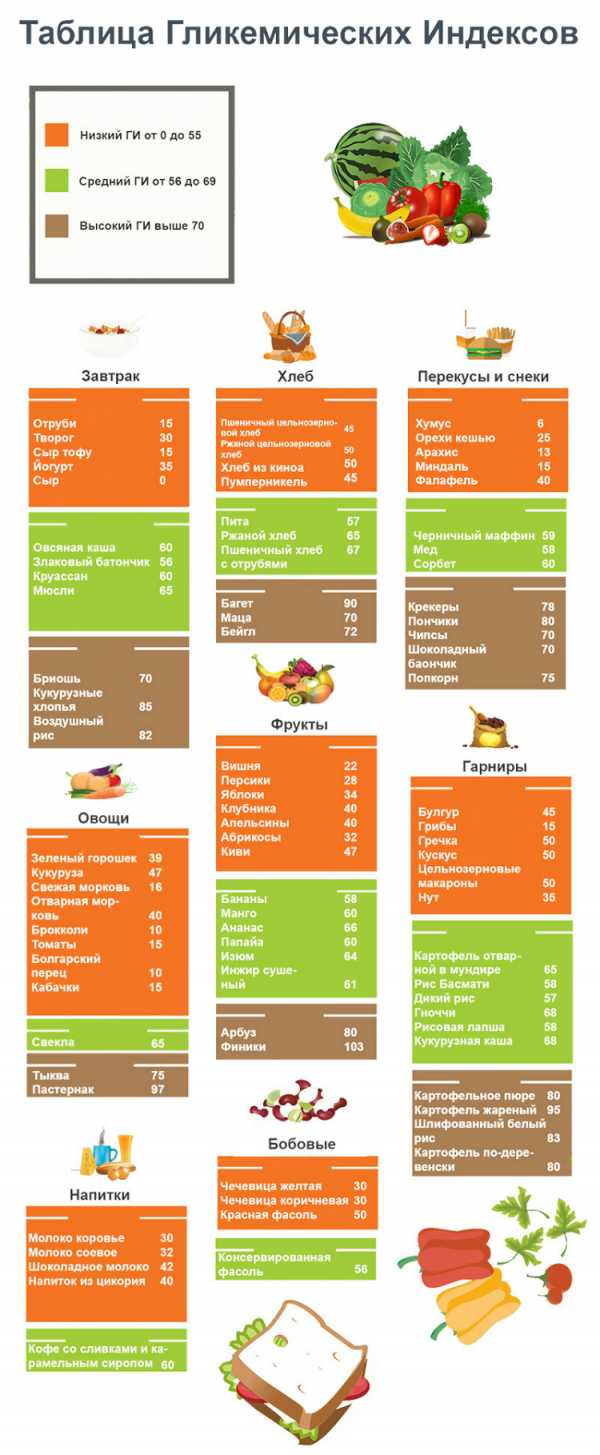
Для больных сахарным диабетом такие огромные гликемические индексы неприемлемы. Необходимо отдавать предпочтение продуктам с низким гликемическим индексом, сочетая их между собой.
Гликемический индекс повышают тепловая обработка (варка, жарка и т. д.), измельчение продуктов в пюре, досаливание, питьё во время еды. Снижают его употребление клетчатки, жиров, замедляющих всасывание, приём термически необработанной и неизмельчённой пищи.
4. Для улучшения свойств пищи можно использовать сахарозаменители
Они бывают натуральные и искусственные (подсластители).
| Натуральные | Искусственные (подсластители) |
|---|---|
| Фруктоза | Аспартам |
| Ксилит | Сахарин |
| Сорбит | Цикламат |
| Мальтитол | Сукралоза |
| Ацесульфам |
Натуральные сахарозаменители содержатся в фруктах и способны повышать уровень глюкозы в крови, но чуть медленнее, чем обычный сахар. После всасывания они транспортируются в печень, где превращаются в глюкозу.
Именно поэтому не стоит считать безвредными, а тем более диетическими продукты на фруктозе, находящиеся на полках для диабетиков в магазинах. Это всего лишь маркетинговый ход. По этой же причине нельзя злоупотреблять мёдом. Он содержит большое количество фруктозы, которая через некоторое время обязательно повысит гликемию.
 Натуральные сахарозаменители
Натуральные сахарозаменителиПодсластители не повышают уровень глюкозы в крови. Они во много раз слаще сахара, поэтому достаточно совсем небольших их количеств. Однако нужно учитывать, что это синтетические вещества, имеющие свои побочные эффекты, и ими нельзя злоупотреблять. Вполне достаточным будет использовать 2–4 таблетки подсластителя в сутки.
Подсластители не рекомендуют использовать беременным женщинам и детям до 3 лет. Сильно ограничить их следует при сердечной и почечной недостаточности, нарушении работы печени.
Как видно из написанного выше, при планировании своей диеты, диабетику нужно будет учитывать множество факторов. Однако, не всё так сложно, как может показаться на первый взгляд. Не стоит слушать народную молву, говорящую о том, что питание при диабете 2 типа – это сплошные ограничения, на самом деле всё достаточно просто. Привычка правильно и здорово питаться сформируется уже в первые две недели.
Для помощи и ориентировки на первых этапах обучения диете рекомендуем вам примерное меню на неделю для больных диабетом 2 типа на неделю. Оно составлено из расчёта около 1500 ккал в сутки. При необходимости можно увеличить объёмы пищи до необходимого индивидуально вам калоража.
Рекомендуемое меню на неделю
Понедельник
Завтрак
Каша овсяная на молоке – 200 гр
Масло сливочное – 10 гр
Яйцо вареное – 1 шт.
2й завтрак
Яблоко – 1 шт.
Обед
Рассольник – 250 гр
Хлеб – 30 гр
Отварное куриное филе – 100 гр
Овощной салат с яблоком и сладким перцем – 200 гр
Полдник
Йогурт обезжиренный – 200 гр
Хлебцы цельнозерновые – 30 гр
Ужин
Ленивые голубцы – 200 гр
Салат из свежей капусты – 150 гр
Вторник
Завтрак
Сырники, запечённые в духовке – 200 гр
Сметана 15% – 20 гр
2й завтрак — Груша – 1 шт.
Обед
Суп рыбный – 250 гр
Хлеб – 30 гр
Макароны из твёрдых сортов пшеницы – 200 гр
Свинина, запеченная в духовке с луком –100 гр
Огурец – 100 гр
Полдник
Томатный сок – 200 гр
Апельсин – 0,5 шт.
Ужин
Цветная капуста, тушеная с морковью – 200 гр
Рыба тушеная – 150 гр
Помидор – 100 гр
Среда
Завтрак
Каша гречневая – 200 гр
Масло сливочное – 10 гр
Яйцо – 1 шт.
2й завтрак
Киви – 2 шт.
Обед
Суп овощной – 250 гр
Хлеб – 30 гр
Голубцы – 200 гр
Сметана 15% – 20 гр
Полдник
Кефир 2,5% – 200 гр
Печенье типа «Мария» — 20 гр
Ужин
Запеканка из творога – 150 гр
Сметана 15% – 10 гр
Четверг
Завтрак
Творог 3% жирности – 200 гр
Хлебец цельнозерновой – 30 гр
Масло сливочное – 10 гр
2й завтрак
Томатный сок – 200 мл
Хлопья из цельной пшеницы – 30 гр
Обед
Борщ вегетарианский – 250 гр
Хлеб – 30 гр
Овощное рагу – 200 гр
Говядина тушеная – 100 гр
Полдник
Йогурт обезжиренный – 200 гр
Клетчатка – 20 гр
Ужин
Перец, фаршированный мясом и рисом – 250 гр
Пятница
Завтрак
Каша перловая – 200 гр
Масло сливочное – 10 гр
Сыр сулугуни – 20 гр
2й завтрак
Яблоко – 1 шт.
Обед
Суп с фасолью – 250 гр
Хлеб – 30 гр
Картофельное пюре – 150 гр
Тефтели из свинины – 100 гр
Полдник
Сырники, запеченные в духовке – 150 гр
Сметана – 20 гр
Ужин
Овощи тушеные – 200 гр
Суфле из курицы – 150 гр
Суббота
Завтрак
Омлет на пару с брокколи и болгарским перцем – 200 гр
Хлеб – 30 гр
2й завтрак
Апельсин – 1 шт.
Обед
Брокколи тушеная – 200 гр
Котлета из курицы на пару – 150 гр
Винегрет – 100 гр
Хлеб – 30 гр
Полдник
Кефир – 200 гр
Печенье типа «Мария» — 20 гр
Ужин
Каша гречневая – 150 гр
Говядина отварная – 100 гр
Салат из огурцов и помидоров, заправленный подсолнечным маслом – 100 гр
Воскресенье
Завтрак
Каша пшённая на молоке – 250 гр
Сыр сулугуни – 20 гр
Масло сливочное – 10 гр
2й завтрак — Хлебец цельнозерновой – 30 гр; Груша -1 шт
Обед
Суп куриный – 250 гр
Хлеб – 30 гр
Овощной салат – 150 гр
Рыба, запечённая в духовке – 150 гр
Полдник
Творог 3% жирности – 100 гр
Сметана – 20 гр
Ужин
Капуста тушеная – 200 гр
Котлета из свинины на пару – 100 гр
Огурец – 100 гр
Как похудеть диабетику на инсулине
Основу лечения диабета 1 типа составляет тандем диеты и физических нагрузок.
Особенно это необходимо больным, имеющим избыточную массу тела.
Лишний вес создает большую нагрузку на сердце, сосуды, суставы, поясницу.
Организму, и без того изнеможенному диабетом, приходится еще труднее.
Правильные продукты для рациона
При составлении диетического меню для больного диабетом 1 типа в первую очередь учитывается наличие попутных заболеваний. Также имеет значение возраст, масса тела, физическая активность. Стоит отметить, что подобрать сбалансированное меню с необходимым количеством витаминов, минералов и калорий могут диетолог и эндокринолог.
Пациентам с диабетом нужно понимать, что их заболевание не означает постоянный голод и не призывает отказывать себе в еде. Более того, питание должно быть достаточно частым: 3 основных приема пищи и 2-3 перекуса.

В основе здорового похудения, не наносящего вреда организму, лежат полноценное усваивание питательных веществ и регулярное выведение ядовитых продуктов распада и токсинов. Обе эти функции в большей степени выполняются в желудочно-кишечном тракте, поэтому поддержание его здоровья очень важно.
Для приведения обмена веществ в норму необходимо включать в ежедневный рацион некоторые продукты:
- Клетчатка. Едва ли можно найти синтетический препарат, который бы так тщательно вычищал кишечник, как клетчатка. Она будто веником смахивает со стенок отложения шлаков и токсинов.
- Фрукты и ягоды с пониженным содержанием сахара. Фруктоза, содержащаяся во фруктах, таит в себе большую опасность для диабетика, чем обычный сахар. Дело в том, что она расщепляется непосредственно в печени, превращаясь в глюкозу и липопротеины низкой плотности, так называемый «плохой холестерин».
- Крупы (за исключением манной и белого шлифованного риса). Крупяные изделия – прекрасный источник углеводов длительного действия. Их расщепление происходит постепенно, в отличие от «быстрых» углеводов, а значит, резкого скачка инсулина не вызовет. Завтрак, состоящий из каши, обеспечит запас энергии на долгое время при умеренном количестве калорий (зависит от выбора крупы).
Среди разрешенных фруктов:
- цитрусовые,
- несладкие яблоки и груши по сезону,
- гранат (при наличии заболеваний желудка от его употребления лучше воздержаться),
- вишня, красная и черная смородина.
В каждый прием пищи необходимо включать овощи. Помимо витаминов и минералов они являются прекрасным источником необходимой клетчатки. Из овощей в приоритете огурцы, помидоры, свекла, кабачок, баклажаны, все разновидности капусты, спаржа, перец.
При выборе каши для завтрака предпочтение лучше отдать гречневой, овсяной. Диабетикам с аллергией на глютен стоит отказаться от последней.
В зависимости от количества лишнего веса врач подсчитывает допустимый дневной калораж. Главным образом урезаются жиры и углеводы. Основу питания составляют белковые продукты.
Запрещенные продукты
При выборе продуктов питания диабетикам 1 типа следует отдавать предпочтение таким, которые не вызывают резкого вброса инсулина в кровь. Таким свойством обладают не только сладости и содержащие сахар блюда. “Красный” список продуктов, которые должны быть исключены из рациона, довольно большой и его необходимо знать каждому диабетику.
Крупы:
- рис,
- манная,
- полбянка,
- булгур,
- пшеничная.
Овощи: все крахмалистые овощи должны быть исключены из рациона. С осторожностью и в небольших количествах можно употреблять морковь.

Ягоды и фрукты:
- бананы,
- виноград, в том числе сушеный,
- черешня,
- хурма,
- любые сухофрукты.
Мясо, птица, рыба:
- жирная свинина и говядина,
- баранина,
- сосиски, сардельки, колбасы,
- все виды копченостей и консервов,
- замороженные полуфабрикаты,
- все жирные сорта рыб, особенно с темным мясом,
- любое красное мясо птицы,
- утка, гусь.
Кофе, чай, какао, газировки, энергетические напитки – под запретом.
В случае, если употребление того или иного продукта вызывает сомнение, лучше от него воздержаться до консультации со специалистом.
Каким бы большим не казался список продуктов, которые диабетику нежелательны, разрешенных блюд – гораздо больше. Не нужно зацикливаться на запретах, ведь то, что нельзя, хочется сильнее всего.
Учет ГИ и ХЕ
При составлении рациона диабетикам необходимо учитывать две характеристики продуктов: гликемический индекс и хлебную единицу.
Гликемический индекс
Гликемический индекс (ГИ) характеризует способность продуктов повышать уровень сахара в крови. При этом сравнение происходит с чистой глюкозой, ГИ которой приравнивается к 100. Чем показатель ниже, тем медленнее происходит процесс усваивания, и, соответственно, сахар в крови будет повышаться степеннее.

На ГИ влияют несколько факторов:
- количество белков, жиров, углеводов,
- вид термической обработки,
- процентное содержание клетчатки.
Также снизить ГИ какого-либо продукта можно, употребив его с белковой и богатой “хорошими” жирами пищей либо заморозив перед употреблением (последнее актуально для овощей и фруктов).
Гликемический индекс бывает низким (55% и менее), средним (от 56% до 70%) и высоким (выше 71%).
Продукты, имеющие высокий ГИ, исключаются из рациона человека, который болен диабетом 1 типа. Продукты со средним индексом можно употреблять в небольших количествах и нечасто, с низким – рекомендуется включать в каждый прием пищи.
Для удобства индексы самых распространенных продуктов питания сводятся в единую таблицу, ее может предоставить врач-эндокринолог или диетолог.
Хлебная единица
Хлебная единица (ХЕ) – это условный показатель, которым пользуются диабетики для подсчета количества углеводов.
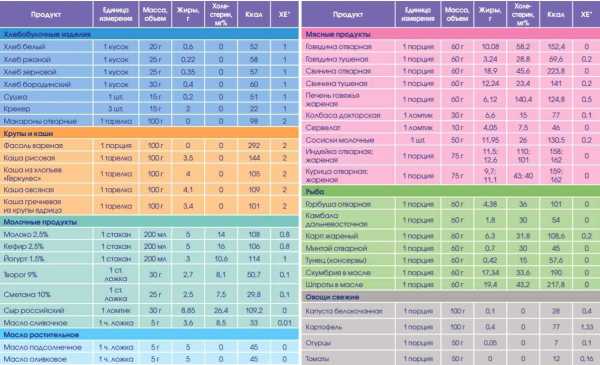
1 хлебная единица — это 10 грамм углеводов. Она увеличивает показатель сахара в крови на 2,7 ммоль/л. Для ее усвоения необходимо 1,4 инсулинемические единицы.
Введение такого показателя значительно упрощает жизнь инсулинозависимым диабетикам. Ведь перед каждым приемом пищи им необходимо сделать инъекцию гормона в таком количестве, которое потребуется для расщепления съеденной пищи.
Для каждого больного врачом устанавливается допустимое суточное количество ХЕ. Как правило, эта цифра не превышает 25. Она может изменяться в меньшую сторону в зависимости от тяжести заболевания, образа жизни пациента, наличия избыточного веса. Дневная норма хлебных единиц делится пропорционально между всеми приемами пищи: по 3-4 ХЕ на основные, по 1-2 ХЕ на перекусы. Более 7 ХЕ в один прием пищи употреблять нельзя.
Также диабетикам необходимо помнить, что большую часть (70-80%) богатой углеводами пищи необходимо съедать до обеда.
Результат классификации продуктов по наличию ХЕ также сводится в таблицу для удобства.
Физические упражнения
Немаловажным фактором успешного лечения диабета являются каждодневные физические нагрузки. Перед выбором вида активности необходимо проконсультироваться с врачом, чтобы избежать ухудшения состояния. Даже если врач запретит заниматься активными видами спорта, можно выбрать езду на велосипеде, йогу, катание верхом или просто ходьбу.
Начинать как раз нужно с самого простого: прогулки на свежем воздухе по несколько раз в день. Пациентам, страдающим от нарушения сна, особенно показаны такие моционы вечером за несколько часов до отхода ко сну.

Постепенно можно увеличивать длительность и темп. Самое главное – это самочувствие. Не нужно переступать зону комфорта. Главное, чтобы физическая нагрузка не была изнуряющей.
Большой популярностью стала пользоваться скандинавская ходьба. Она более энергозатратная, чем обычная. Во время такой ходьбы задействуется большее количество мышц, но человек ощущает такую нагрузку проще.
Чтобы физическая активность не воспринималась, как “навязанная рутина”, нужно подыскать то, что доставляло бы удовольствие. Наконец, можно пригласить с собой родных и друзей, чтобы время, проведенное с пользой, было приятным.
Примерный распорядок дня
Больным диабетом рекомендуется заранее составлять свой график, включающий меню и физкультуру, на неделю вперед. Таким образом, можно будет скорректировать блюда с учетом ГИ и ХЕ, заранее купить необходимые продукты.

Примерное меню и дневной досуг могут выглядеть так:
7:00 — Пробуждение. Сразу рекомендуется выпить стакан теплой (!) воды, чтобы запустить работу организма.
7:20 — Легкая разминка, зарядка.
8:00 — Завтрак: гречневая/овсяная каша с маслом, нежирный (не обезжиренный) творог, цикорий без молока и сахара.
С 8:30 до 11:00 — Свободное время. Предпочтительно включить в него прогулку на свежем воздухе.
10:30 — Перекус: стакан нежирного молока/кефира.
13:00 — Обед: легкие щи на втором овощном бульоне, мясо отваривается отдельно. Предпочтение белому мясу птицы. В качестве десерты –фруктовое желе/смузи.
С 13:30 до 15:00 — Свободное время. Можно заняться разрешенным врачом видом спорта либо снова прогуляться.
15:00 — Перекус: несладкое яблоко/груша.
17:30 — Ужин: порция белой рыбы отваренной либо приготовленной на пару, гарнир из отварной капусты брокколи и/или цветной.
18:30 — Вечерняя прогулка в легком темпе.
19:30 — Перекус: стакан нежирного кефира.
22:00 — Сон.
Разумеется, приведенный распорядок дня очень обобщенный, но его удобно использовать в качестве образца,подстраивая под свою жизнь.
Диабетикам 1 типа не нужно расценивать свое заболевание, как приговор. Качество жизни зависит от самого больного. Ведь соблюдение диеты, спорт, инсулиновая терапия позволят держать тело в тонусе, вес – в норме. Как говорится, спасение утопающих – дело рук самих утопающих.
Тест: на определение риска сахарного диабета 2 типа