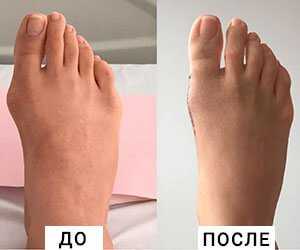
Что такое вальгусная деформация стопы
Hallux valgus — Википедия
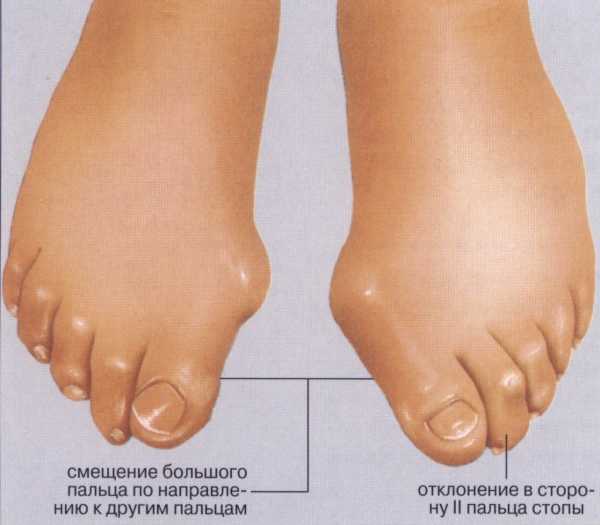
Вальгусная деформация первого пальца стопы (hallux valgus) (hallux abducto valgus, вальгусная деформация первого пальца стопы) — термин, обозначающий деформацию на уровне медиального плюснефалангового сустава с вальгусным (лат. valgus — искривлённый), то есть направленным кнаружи, отклонением первого пальца (лат. Articulatio metatarsophalangealis) стопы.
Вальгусная деформация первого пальца обусловлена длительным нарушением биомеханики первого плюснефалангового сустава, которое может быть связано с поперечным плоскостопием и слабостью связочного аппарата, некоторыми неврологическими нарушениями, врождёнными деформациями и рядом других причин, усугубляясь ношением неудобной обуви[1] (некоторые рассматривают ношение неудобной обуви в качестве главного фактора[2]). Деформация сустава сопровождается прогрессирующим артрозоартритом[3].
В основе искривления лежит поперечное плоскостопие. Неблагоприятными факторами являются ношение узкой обуви, очень высокий/низкий каблук (или полное его отсутствие).
Сильные формы деформации в первую очередь касаются женщин. Это связано с особенностями форм женской обуви, которые способствуют этой негативной тенденции.
Наблюдаются три неблагоприятных фактора форм обуви:
- Высота каблука.
При высоте каблука более 3 дюймов (7,62 см) наблюдается существенно повышенное давление на переднюю часть стопы. С одной стороны, это способствует появлению плоскостопия, а с другой стороны, пальцы ног вдавливаются в обувь.
- Узкий носок обуви.
Если носок у обуви слишком узкий, то у пальцев ног нет необходимой свободы. В результате они вынуждены находиться в плохой позиции, что со временем приводит к постоянной деформации в плюстно-фаланговом суставе 1 пальца
- Слишком короткая обувь.
Если обувь слишком короткая, то пальцы ног вынуждены находиться в неестественной позиции, а это способствует бурситу большого пальца стопы.
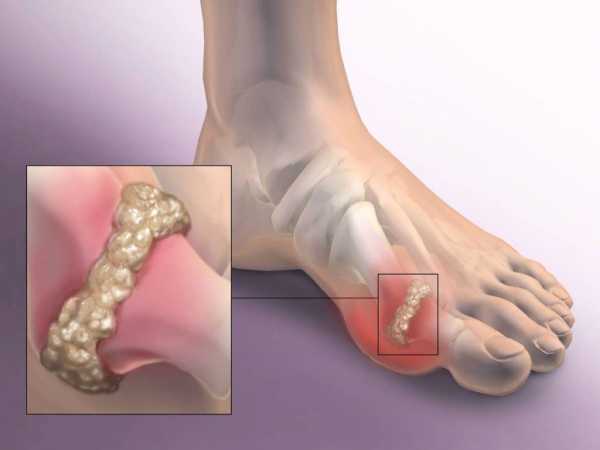
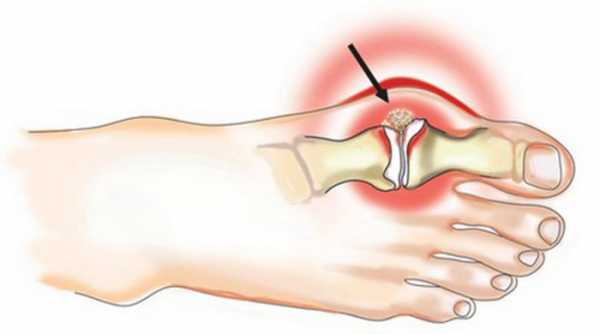
При вальгусной деформации стопы значительно увеличен угол между I и II плюсневыми костями. При этом I-я плюсневая кость начинает смещаться внутрь, а первый палец удерживаемый приводящей мышцей смещается кнаружи. Из за этого её головка начинает образовывать бугорок, который называют «косточкой на ногах». Так как в этом случае большой палец ноги не может по-прежнему «смотреть» внутрь, он начинает постепенно отклоняться наружу.
Вследствие постоянного давления выступ «косточки» воспаляется, так как конфликтует с обувью. Это как правило приводит к бурситу, то есть воспалению синовиальной сумки сустава.
Кроме того, вследствие постоянного давления начинаются изменения кости в районе головки I-ой плюсневой кости. Изменения в кости приводят к припухлости, повышенной чувствительности, болезненности и чрезмерной раздражительности «косточки» на большом пальце.
Неправильные расположение и угол наклона большого пальца ноги приводят к преждевременному износу основного сустава, поражению хряща и значительному увеличению размера костного нарастания на ноге.
Отклонение большого пальца от центральной оси- Боль в суставах стоп;
- Быстрая утомляемость ног;
- Отклонение большего пальца стопы наружу, постепенное увеличение «косточки»
- Молоткообразная деформация остальных пальцев стоп.
В основе заболевания лежит врождённая слабость соединительной и костной тканей, которая приводит к плоскостопию. Развитию деформации способствует неправильно подобранная обувь (высокий каблук, узкий носок обуви), это ведёт к увеличению нагрузки на стопу и её неправильному распределению. Вследствие чего развивается и прогрессирует артроз сустава большого пальца.
- Регулярный осмотр у ортопеда;
- Ношение ортопедических стелек;[4]
- Ношение рациональной обуви (каблук не выше 7 см, обувь без шпилек, острых носов, из натуральных материалов).[5]
- При возможности для профилактики и улучшения кровообращения в стопе ходить по песку и маленьким камням босиком.
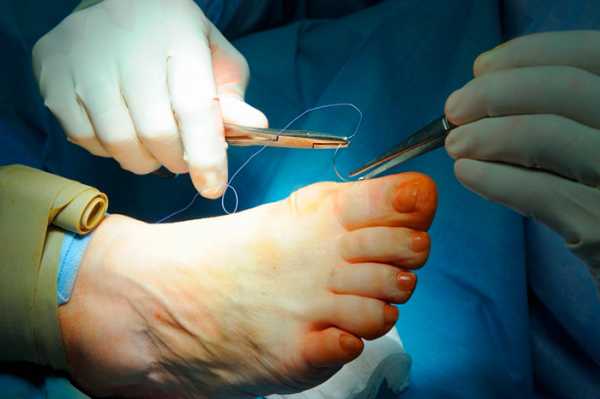
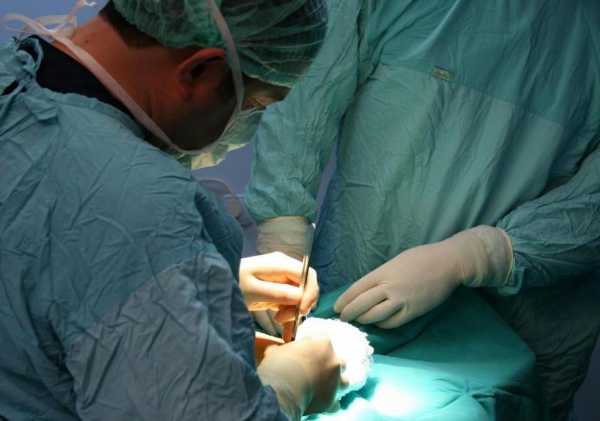
Лечение преимущественно симптоматическое, направленное на устранение болевого синдрома, при выраженных деформациях производится хирургическое вмешательство с целью устранения деформации. В некоторых случаях вальгусная деформация лечится при помощи специализированных мазей. Раннее оперативное лечение ведёт к профилактике артроза в первом плюсне-фаланговом суставе и более благоприятным исходам операции. Современные методы операций не разрушают сустав, сохраняя его подвижность и опороспособность. Широкое распространение нашли корригирующие остеотомии типа Chevron, Skarf или проксимальные остеотомии в различных вариациях (см. Ортопедия). При нестабильности в первом предплюсно-плюсневом суставе имеет смысл артродезирование (замыкание) этого сустава с одновременной коррекцией положения первой плюсневой кости.
Известны более 150 разных методов операционной корректировки возникшей вальгусной деформации стопы. Общая цель этих методов — это уменьшение угла между плюсневыми костями, так как это позволит поставить основание большого пальца ноги в правильную позицию. Немецкие хирурги-ортопеды используют не менее шести различных методов решения этих проблем.
В клиниках Германии операции по коррекции кости большого пальца проводятся:
- По методу Аустина, так называемая шевронная остеотомия .
- Остетомия основания 1 плюсневой кости.
- Остеотомии 1 плюсневой кости с открытым клином.
- Перестановка костей. Например на головке первой плюсневой кости, так называемый метод Ревердин-Грина.
- Коррекция по Айкину, остеотомия основной фаланги большого пальца.
- Удаление аномальных костных разрастаний первой плюсневой кости.
Так как процесс послеоперационного заживления длится от одного до двух месяцев, то в течение 1,5 месяцев специалисты рекомендуют носить ортопедический сапог — вид специализированной ортопедической обуви.
Условно неблагоприятный, состояние является медленно прогрессирующим, в итоге приводящим к инвалидизации, хирургическое лечение не устраняет причины возникновения патологии, а лечение основного заболевания лишь замедляет процесс развития деформации. При адекватно выполненном хирургическом вмешательстве наблюдается относительно длительная компенсация состояния больного.
- Hallux valgus // Краткая Медицинская энциклопедия / Б. В. Петровский (гл. ред.), А. Н. Шабанов (отв. ред.). — М.: Сов. энциклопедия, 1972. — Т. I. — С. 237. — 584 с.
Приобретённые скелетно-мышечные деформации | |
|---|---|
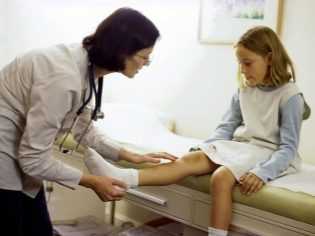
Вальгусная деформация стопы - причины, симптомы, диагностика и лечение
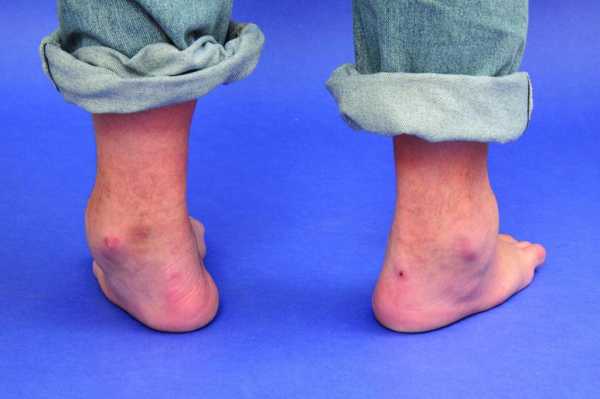
Вальгусная деформация стопы – это патология, сопровождающаяся уплощением стоп и их «заваливанием» кнутри. В области голеностопных суставов и стоп образуется вальгусное (Х-образное) искривление, пятка опирается на поверхность своим внутренним краем. В положении стоя при сведенных вместе выпрямленных ногах пятки располагаются на расстоянии 4 и более сантиметров друг от друга. Диагноз выставляется на основании осмотра, плантографии, рентгенографии и подометрии. Лечение на начальных стадиях консервативное, включает в себя физиотерапию и ношение ортопедической обуви. При выраженном искривлении выполняется хирургическая коррекция.
Общие сведения
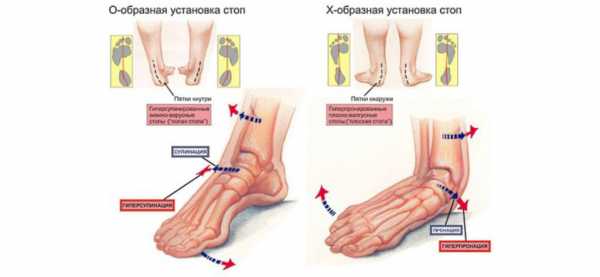
Вальгусная деформация стопы – искривление оси стопы, при котором средний отдел стопы опускается, пятка разворачивается кнаружи, ее внутренний край также опускается. При положении больного стоя со сведенными ногами видна Х-образная деформация в области голеностопных суставов и задних отделов стопы – при соприкасающихся внутренних лодыжках пятки расположены на значительном расстоянии друг от друга. Патология обычно возникает в раннем детском возрасте. У взрослых может развиваться вследствие усугубления плоскостопия, а также под воздействием различных травматических и нетравматических факторов.
Вальгусная деформация стопы
Причины
Основной причиной формирования вальгусной деформации стопы, как правило, становится врожденная дисплазия соединительной ткани. В числе факторов риска – травмы (переломы костей стопы, разрывы и надрывы связок), остеопороз, эндокринные заболевания (диабет, болезни щитовидной железы) и избыточная нагрузка на стопы из-за лишнего веса. Вальгусные стопы также могут являться одним из проявлений нарушенной осанки.
В отдельных случаях (при врожденных аномалиях) деформация стопы выявляется сразу после рождения, но чаще возникает, когда ребенок начинает ходить и усугубляется из-за ношения неправильной обуви, недостаточной физической активности или неграмотно подобранных физических нагрузок. Развитие вальгусных стоп в старшем возрасте, как правило, происходит в период беременности или резкого набора веса на фоне уже существующего плоскостопия. При параличах и скелетной травме стопы вальгусная деформация может формироваться без ранее существовавшего плоскостопия.
Патанатомия
Эволюционно обусловленная форма стопы обеспечивает ее максимальную эффективность при опоре и движениях. Кости предплюсны, плюсны и пальцев удерживаются прочными связками, а вся «конструкция» в целом представляет собой подвижное, устойчивое к нагрузкам образование, обеспечивающее амортизацию при ходьбе и беге. Амортизация становится возможной, благодаря выпуклым сводам стопы: продольному и поперечному. Из-за наличия этих сводов вся основная нагрузка при опоре в норме распределяется между тремя точками: пятой плюсневой костью, пяточной костью и головкой первой плюсневой кости.
Врожденное или приобретенное нарушение формы, размера или функциональных способностей отдельных элементов (костей, мышц, связок) оказывает влияние все на остальные отделы стопы. Соотношение между анатомическими образованиями нарушается, происходит перераспределение нагрузки. В ряде случаев свод стопы уплощается, что ведет к дальнейшему усугублению патологических изменений. По мере прогрессирования плоскостопия кости плюсны, предплюсны и голени все больше смещаются по отношению друг к другу, формируется вальгусная деформация стопы.
Классификация
В зависимости от причины развития специалисты в области ортопедии и травматологии выделяют следующие виды вальгусных стоп:
- Статическая. Является одним из проявлений нарушений осанки.
- Структурная. Возникает при врожденной патологии – вертикальном расположении таранной кости.
- Компенсаторная. Формируется при укороченном ахилловом сухожилии, «скручивании» большеберцовой кости кнутри и косом расположении голеностопного сустава.
- Паралитическая. Является последствием перенесенного энцефалита или полиомиелита.
- Спастическая. Возникает при малоберцово-экстензорных мышечных спазмах.
- Гиперкоррекционная. Формируется при неправильном лечении косолапости.
- Рахитическая. Наблюдается при рахите.
- Травматическая. Развивается после переломов костей стопы, надрывов и разрывов связок. При перераспределении нагрузки и нарушении оси конечности может компенсаторно возникать после тяжелых травм вышележащих отделов (переломов голени, переломов бедра и повреждений коленного сустава).
С учетом тяжести выделяют три степени вальгусных стоп:
- Легкая. Высота продольного свода – 15-20 мм, угол наклона пятки – до 15 градусов, угол высоты свода – до 140 градусов, передний отдел стопы отведен на 8-10 градусов, задний отдел находится в вальгусном положении с углом до 10 градусов.
- Средняя. Высота свода – до 10 мм, угол наклона пятки – до 10 градусов, угол высоты свода – 150-160 градусов, задний отдел стопы находится в вальгусном положении, передний отведен до 15 градусов.
- Тяжелая. Высота свода – 0-5 мм, угол наклона пятки 0-5 градусов, угол высоты свода 160-180 градусов, отведение переднего и вальгусное положение заднего отделов стопы более 20 градусов. Постоянные боли в области сустава Шопара. Деформация не поддается консервативной коррекции.
Симптомы вальгусной стопы
Пациента беспокоят боли после ходьбы или статической нагрузки, особенно выраженные при использовании неправильной обуви. Возможны также напряжение, боли в мышцах голени и нарушения походки. В тяжелых случаях болевой синдром становится практически постоянным. При внешнем осмотре выявляется ряд типичных изменений: больной опирается на пол не наружным краем стопы, а всей поверхностью, обнаруживается тыльное сгибание переднего отдела по отношению к заднему.
Ниже внутренней лодыжки определяется выпячивание, образовавшееся вследствие смещения головки таранной кости. В отдельных случаях под этим выпячиванием появляется еще одно – выстоящий рог ладьевидной кости. Передний отдел отведен по отношению к заднему. Продольная ось стопы искривлена. Пятка отклонена кнаружи и опирается на пол не срединной частью, а внутренним краем. Наружная лодыжка сглажена, внутренняя выступает.
В положении пациента стоя со сведенными вместе ногами пятки расположены на расстоянии друг от друга. Отвес, опущенный от средней части икроножной мышцы, располагается кнутри от пятки. При пальпации выявляются болезненные точки по внутреннему краю подошвенного апоневроза, под ладьевидной костью и чуть выше верхушки наружной лодыжки. Нередко также отмечается диффузная болезненность мышц голени, особенно выраженная по задней поверхности голени над пяткой (в нижней части икроножной мышцы), по внутренней поверхности голени и в области переднего гребня большеберцовой кости. Боли в мышцах обусловлены повышенной нагрузкой и постоянным напряжением из-за нарушения нормальной функции стопы.
Обычно патология возникает в детском возрасте. При отсутствии лечения или недостаточном лечении деформация сохраняется в течение всей жизни, однако, до возникновения функциональных нарушений больные не обращаются к врачам. Рецидив может развиться в любом возрасте. У подростков и молодых людей, наряду с появлением болей, возможно усугубление вальгусной деформации.
У пациентов зрелого и пожилого возраста морфологические изменения, как правило, не усугубляются, отмечается преобладание функциональных расстройств. Болевой синдром при вальгусной деформации стопы во взрослом возрасте чаще появляется на фоне повышенных нагрузок и изменения общего состояния организма: на последних месяцах беременности, при быстром наборе веса, в климактерическом периоде, а также после длительной гиподинамии, обусловленной изменениями условий жизни или приковывающими к постели тяжелыми заболеваниями.
Диагностика
Диагноз вальгусная деформация стопы выставляется на основании внешних признаков и данных инструментальных исследований. При внешнем осмотре врач обращает внимание на уплощение сводов стопы, выпячивание внутренней и сглаживание наружной лодыжки, а также отклонение пятки кнаружи. Для подтверждения диагноза и определения степени деформации выполняется плантография, рентгенография стоп и подометрия.
На рентгенограммах выявляется уменьшение высоты свода стопы, нарушение взаиморасположения переднего, среднего и заднего отделов стопы, а также отдельных костей в суставах предплюсны. Подометрия используется для оценки распределения нагрузки на стопу. Компьютерная плантография применяется для расчета углов, параметров и индексов, позволяющих определить наличие и тип плоскостопия.
Больных со спастической и паралитической деформацией направляют на консультацию к неврологу или нейрохирургу. При подозрении на болезни эндокринной системы назначают консультацию эндокринолога. При подозрении на остеопороз необходима денситометрия, двойная рентгенографическая абсорбциометрия или фотонная абсорбциометрия. Если причиной остеопороза является климактерический синдром, пациентке показана консультация гинеколога.
Лечение вальгусной деформации стопы
Лечение осуществляется травматологами-ортопедами. При вальгусной деформации стопы у детей эффективна консервативная терапия, включающая в себя ношение ортопедической обуви, массаж, озокерит, парафин, лечебные грязи, магнитотерапию, диадинамотерапию, электрофорез и ЛФК. Хирургические вмешательства требуются редко и, как правило, проводятся при врожденном вертикальном расположении таранной кости или укорочении ахиллова сухожилия.
Кроме того, при вертикальном таране применяется комбинированная методика Доббса: вначале стопу выводят в правильное положение, используя этапные гипсовые повязки, а затем фиксируют таранно-ладьевидный сустав при помощи спицы Киршнера и выполняют полную чрезкожную ахиллотомию. Потом накладывают гипс на 8 недель, в последующем назначают ношение брейсов, а затем – ортопедической обуви.
Возможности консервативного лечения взрослых пациентов ограничены, при выраженной вальгусной стопе требуется оперативное вмешательство. В зависимости от типа и степени плоскостопия могут быть проведены резекция таранно-пяточного сустава, артродез таранно-пяточного сустава, пересадка сухожилия длинной малоберцовой мышцы и другие артропластические операции.
Вальгусная деформация стопы у взрослых лечение гимнастика
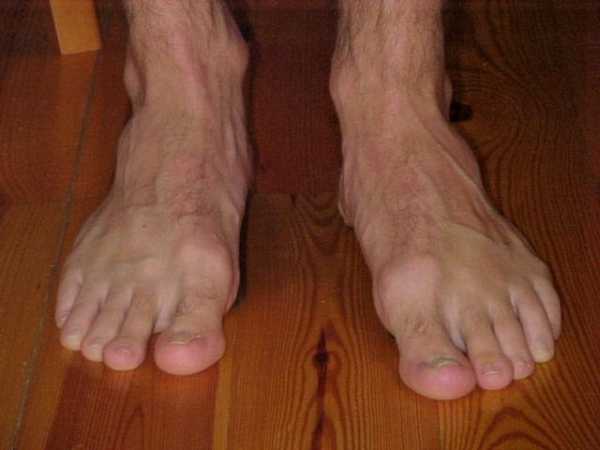
Hallux Valgus или вальгусная деформация первого пальца на ноге — отклонение его относительно других вовнутрь. Тогда как сустав у основания пальца увеличивается и воспаляется, начинает выпирать наружу. Образовавшаяся вальгусная деформация стопы у взрослых, шишка на ноге — одна из распространенных жалоб на сегодняшний день среди пациентов хирургов и ортопедов.
Обладателя шишки тревожит не только боль, но и сильный дискомфорт. Проблематичным становится подбор обуви. Поэтому вопрос — почему на ноге появилась шишка вызывает беспокойство. Так и лечение вальгусной деформации большого пальца без операции для многих актуален.
Лечение по народным рецептам приносит небольшое облегчение. Кремы, мази для этого могут снять боль ненадолго. Но ощутимого результата вы добьетесь при помощи ортопедических приспособлений.
Почему на ноге появилась шишка
Помимо распространенного продольного плоскостопия стопы, существует поперечное плоскостопие. Оно чаще всего и служит причиной изменения формы у большого пальца, вырастанию шишки. Косточки на ноге начинают беспокоить не сразу. Но по мере прогрессирования деформации.
Данный дефект называют — вальгусная деформация стопы или Халлюс вальгус. Провисание поперечного свода стопы мы не можем заметить, как продольное плоскостопие. Пока оно не начнет себя проявлять искривлением пальцев, шишкой большого пальца.
Также появляются боли чуть выше пальцев по подошве ноги у основания плюсневой кости стопы (так называемые натоптыши). Дело в том, что мышечная тетива постепенно ослабевает, свод стопы опускается. Амортизация стопы слабеет. Поэтому стопа как будто ищет дополнительные точки опоры и пальцы искривляются.
Поэтому первый палец отклоняется во внешнюю сторону, второй и третий пальцы приподнимаются в суставах. Таким образом распределяя нагрузку на стопу. То есть становятся молоткообразными или когтеобразными.
Боли в пальцах ног — это не только следствие поперечного плоскостопие. Но также могут провоцировать неприятные ощущения и обменные нарушения. В таком случае может диагностироваться подагра. Большой палец при подагре опухает и болит нестерпимо.
Причины вальгусной деформации стопы
▣ Наследственность. Если ваши родственники страдали от косточки на ноге, то высока вероятность, что она будет и у вас.
▣ Неудачный подбор обуви либо высокий каблук. Слишком узкие туфли сдавливают кости стопы и пальцев. При высоком каблуке нагрузка перераспределяется на передний отдел стопы — плюсневые кости. Что противоречит анатомически правильной установке ноги.
▣ Особенности строения соединительной ткани. Это определяет повышенную подвижность суставов. Что постепенно ведет к их деформации.
▣ Лишний вес способствует большой нагрузке на ноги, страдают все суставы. Значит риск вальгусной деформации или шишки высок.
▣ Нарушение в обменных процессах организма. Из-за артрита, подагры воспаляется суставная сумка пальца. Со временем сустав изменяется, образуется «шишка».
Лечение вальгусной деформации стопы
К сожалению, огромное количество людей, не смотря на обилие информации, до сих пор находится в заблуждении относительно причины вырастания косточки около первого пальца. Лечения халюс вальгуса стоп подразумевает несколько способов.
Шишка — это не нарост около пальца, который пытаются свести. Она не отпадет при лечении народными средствами. Это отклонение одной кости в суставе фаланги пальца относительно другой. Исправить, лечить вальгусную деформацию может только ортопед или хирург.
Операция по удалению шишки на ноге
Операция на «косточку» у большого пальца требует реабилитации после процедуры. Возможны несколько вариантов оперций с удалением кости, фаланги, плюсневой головки. Часто приходится формировать поперечный мышечный свод стопы. Чтобы эффект от хирургического вмешательства был долгим. И шишка не образовалась вновь.
После операции носят специальную обувь — ботинок Барука.

Специальная обувь с разгрузкой переднего отдела облегчит реабилитацию после операции. Опоры при ходьбе на область пальцев в такой обуви не происходит. Поэтому восстановление после операции происходит быстро.
Мазь от косточки на большом пальце ноги
Примочки, натирания, мази, травы и прочее просто снимут воспаление с шишки и уменьшат боль. Этого бывает достаточно для тех, кто страдает от болевых ощущений. Ведь приходится ограничивать передвижение.
Однако в размере вальгусная шишка не уменьшится от втираний. Домашними средствами можно снять воспаление сустава и боль. Но исправить искривление пальцев можно только используя ортопедические приспособления.
Поэтому начинать следует с ортопедического лечения. Ведь с операцией можно повременить.
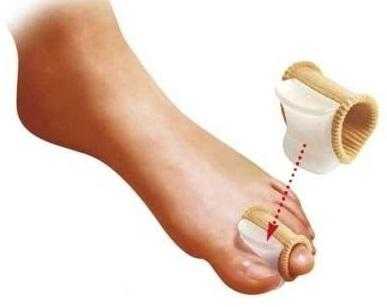
Ортопедические вставки между пальцами ног
Стопы без нужных супинаторов и стелек подвергаются неправильной нагрузке.Но с помощью ортопедических изделий вы сможете приостановить вальгусную деформацию пальцев. Шишка уменьшится и со временем совсем пропадёт. Благодаря фиксаторам можно добиться правильного положения большого пальца ноги.
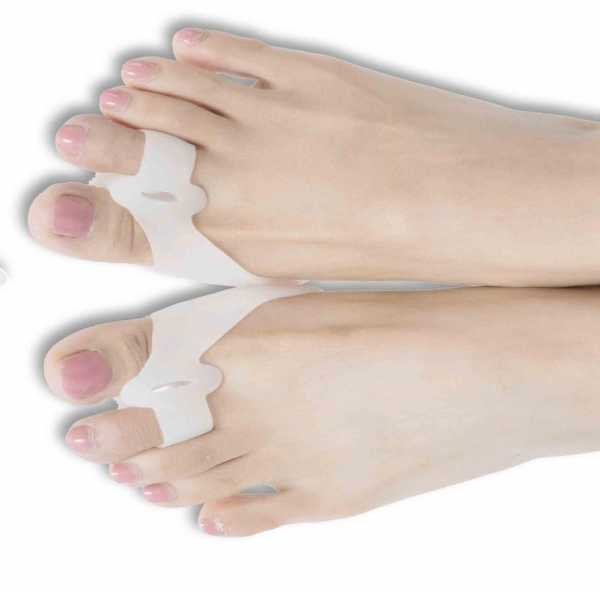
Лучше использовать несколько изделий, чтобы лечение было последовательным. Какие лучше подобрать приспособления для лечения шишки у большого пальца на ранних стадиях.
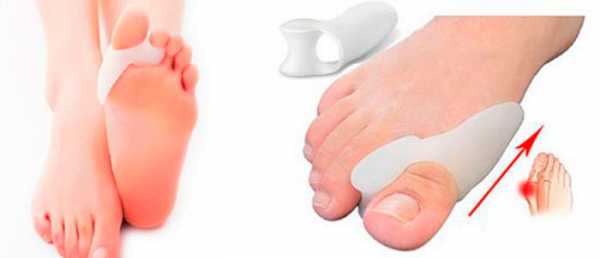
■ Корригирующий бандаж на палец
■ Силиконовые вставки между пальцами
■ Бурсопротектор защищающий
■ Бурсопротектор с вставкой
Что делать при вальгусной деформации стопы
Даже если вы заметили незначительную по размеру «косточку» и она пока не болит, проверьте стопы. Всегда легче исправить проблему на раннем этапе. Не дожидайтесь прогрессирования роста шишки.
▩ Обратитесь к ортопеду. Следуйте советам специалистов, чтобы приостановить деформацию. Чем быстрее вы сделаете это, тем в более полной мере приостановите проблему.
▩ Желательно проверить ноги на падометре или плантоскопе. Возможно обнаружится комбинированное плоскостопие. А может и незначительная разница в длине ног. Что тоже ведет к разного рода патологиям стоп.

▩ Приобретите ортопедическую обувь. Комфортная правильная обувь позволит чувствовать удобство самой проблемной ноге. Очень много обуви ортопедической модной и современной. При этом никто не заставляет дам совсем отказаться от каблуков. Но пусть они останутся в вашей жизни только для случая «выхода в свет» и только со специально подобранными супинаторами или ортопедическими полустельками.
▩ Надевайте на ночь отводящий ортез или корригирующее приспособление. 6 месяцев минимум каждую ночь вы должны спать в нём.
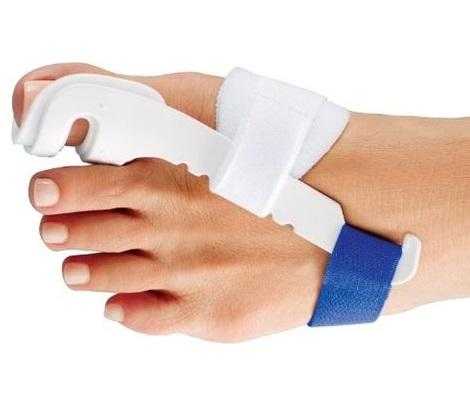
В половине случаев деформация приостановиться, если она сильная. Либо исправиться до прежнего нормального положения, если средняя. Но результата быстрого ждать не стоит.
Вставая ночью, снимайте приспособление, иначе можете поскользнуться и сломать его. Возможны болевые ощущения, так что можете смазать шишку любым кремом для суставов.
▩ Закрепим результат ночной коррекции дневным приспособлением. Это вставка чаще силиконовая между 1-м и вторым пальцем ноги. Вставленная, она препятствует обратному неверному отклонению пальца. Дискомфорта скорее всего не доставит. Материал для вставки используется мягкий.
Ошибочно надеется, что только дневная межпальцевая вставка исправит шишку. Этого, к сожалению, недостаточно. Только комплексное использование всех изделий поможет убрать деформацию.
◩ Также всегда носите ортопедические стельки. Определить подходящую вам поможет специалист ортопедического салона или врач. Назначена может быть универсальная каркасная стелька с поперечным и продольным супинаторами. Или понадобиться индивидуальные ортопедические стельки, что несколько дороже.
◩ Не лишне к перечисленным средствам добавить массаж стоп. Это снимет напряжение, боль, улучшит циркуляцию крови. Хорошо если он будет ручным, но использовать удобно и массажные коврики. Аппаратные массажёры с несколькими режимами будут также удобны.
Не затягивайте с лечение шишек пальцев. Ведь вальгусная деформация хорошо поддаётся коррекции. При таком обилии ортопедических приспособлений легко вылечить косточку большого пальца.
Но прежде, чем начать лечение вальгусной деформации без операции самостоятельно, проверьте ноги у ортопеда.
вальгусная деформация стопы у детей, плоскостопие и плосковальгусные стопы
Первые шаги ребенка родители воспринимают как очень радостное семейное событие. Но оно может быть омрачено выявлением такой ортопедической патологии, как вальгусная деформация стоп. Это нарушение, обычно, становится очевидным как раз к моменту начала хождения и спустя некоторое время. О причинах проблемы и о том, что делать в этой ситуации, рассказывает известный детский врач и автор книг о детском здоровье Евгений Комаровский.

О заболевании
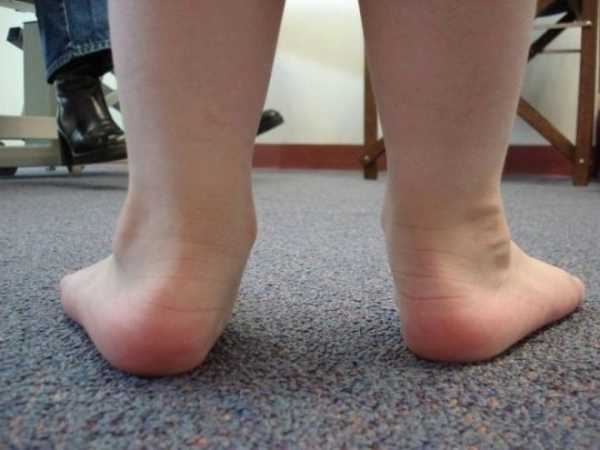
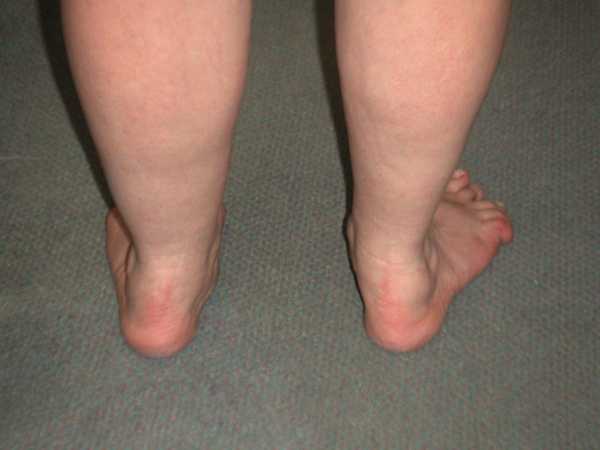
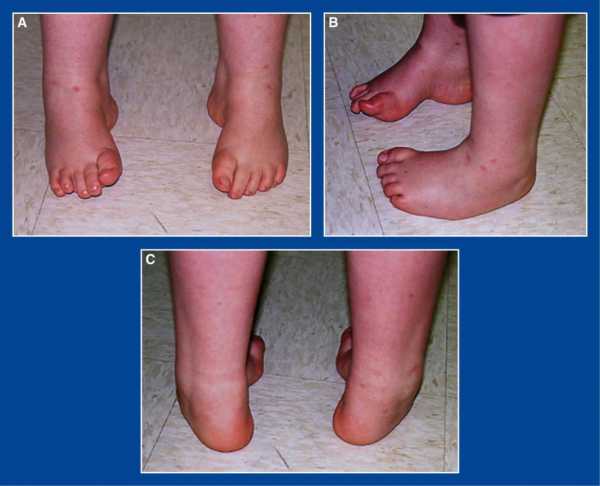
Вальгусной в медицине называется такая деформация стоп, при которой они находятся в крестообразном положении по отношению друг к другу, напоминают латинскую Х. Чаще всего, заметной патология становится, когда ребенок пытается наступать на ножки и делать первые шаги - патология выражается в том, что при ходьбе опирается кроха на внутреннюю часть стопы.
Шаги такому малышу даются чрезвычайно трудно — он быстро устает, иногда испытывает боль, сами шаги шаткие и неуверенные. Ортопеды описывают это состояние с точки зрения процессов, происходящих в стопах — пальчики и пяточки развернуты наружу, средняя часть стопы несколько опущена. Если ножки выпрямить и прижать друг к другу в коленной области, расстояние между косточками лодыжек будет более 3-4 сантиметров. Если при этом будет существенно снижена высота свода стопы, то ортопеды будут говорить уже о том, что у ребенка плосковальгусные стопы. Вальгусное плоскостопие считается самым часто встречающимся диагнозом в детской ортопедии.
Такое искривление стоп, бывает двух видов: врожденное и физиологическое (приобретенное). В первом случае - ножки искривляются еще в период внутриутробного развития плода под воздействием неких факторов, о которых медицина знает еще не так много. Врожденные патологии стопы обычно бывают довольно тяжелыми, и разглядеть их возможно в первые 2-3 месяца самостоятельной жизни ребенка.
Приобретенная деформация часто связана с ошибками в развитии и функционировании опорно-двигательной системы, связочного аппарата, сухожилий. Именно такие нарушения становятся очевидными ближе к годовалому возрасту. В группе риска - крохи с ослабленными мышцами, недоношенные дети, страдающие рахитом, перенесшие частые и тяжелые вирусные инфекции в первый год жизни. Ножки рискуют искривиться у деток, страдающих ожирением, так как нагрузка на нижние конечности при лишнем весе весьма значительна.
Иногда родители сами виноваты в возникновении патологии. Так, слишком ранняя постановка малыша на ноги вполне может «запустить» механизм деформации стоп, а недостаточная нагрузка на стопу, хождение исключительно по ровному полу могут стать причиной приобретенного плоскостопия или плосковальгусной стопы.

Плоскостопие пугает родителей ничуть не меньше. Однако Комаровский советует не паниковать, ведь с рождения абсолютно все дети имеют плоские стопы, это особенность младенцев. Свод стопы будет формироваться постепенно, по мере роста, нагрузок на ножки, и тут все в руках родителей, за исключением врожденных плоских стоп, которые можно исправить только хирургическим путем.

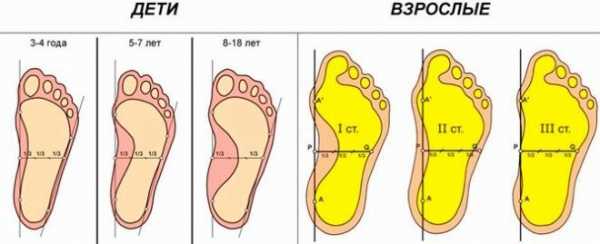
Степени патологии
Различают четыре основных степени вальгусного недуга по выраженности дефекта и тяжести протекания:
- Первая степень. Угол отклонения от нормы не превышает 15 градусов. Патология хорошо поддается коррекции консервативными способами.
- Вторая степень. Угол отклонения — не более 20 градусов. Такое состояние тоже успешно лечится упражнениями, массажем и физиотерапией.
- Третья степень. Угол отклонения — не более 30 градусов. Патология с трудом поддается коррекции, лечение длительное, но при должном терпении и настойчивости со стороны родителей и докторов, прогноз очень благоприятный.
- Четвертая степень. Угол отклонения от нормальных значений - более 30 градусов. При неэффективности консервативного лечения назначают хирургическую операцию.
Плоскостопие тоже имеет несколько степеней, которые аналогичным образом классифицируются по градусу отклонения свода стопы от нормы. Как и в случае с вальгусной деформацией, первая и вторая степени обычного плоскостопия лечатся довольно просто и достаточно быстро. С третьей и четвертой будет сложнее.
Диагностика
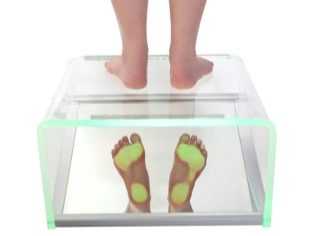
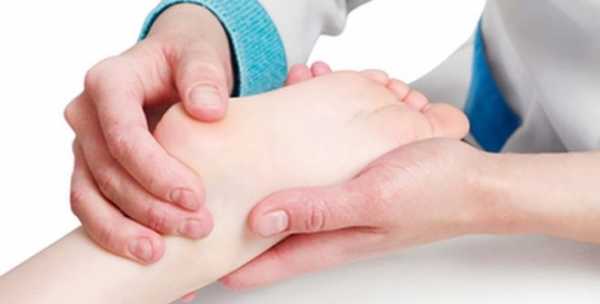
Диагноз ставит ребенку врач-ортопед. Делается это на основании визуального осмотра и назначенных дополнительных исследований, к которым относится рентгенография стоп, компьютерная плантография, подометрия. Если такие исследования не назначены, а врач ставит вам соответствующий диагноз, следует обратиться к другому врачу. Довольно часто маленьким пациентам с подтвержденной вальгусной патологией рекомендуется посетить врача-невролога, чтобы исключить проблемы с периферической и центральной нервными системами.
Как только будут выявлены причины, которые лежат в основе видоизменения стоп, доктор установит тип поражения по этиологии:
- Статическая деформация. Такая проблема обнаруживается, если к искривлению причастна неправильная осанка.
- Структурная деформация. Искривление стоп, имеющее врожденные причины. Как правило, таранная кость при такой деформации расположена неправильно с отклонением в ту или иную сторону.
- Компенсаторная деформация. Если у ребенка укороченное ахиллесово сухожилие, скошенные голени, стопа при ходьбе будет деформироваться функционально.
- Коррекционная деформация. Такое искривление наступает в том случае, если ребенку совершенно неправильно лечили или вообще не лечили обычное косолапие.
- Спастическая нервная деформация. Причина такого искривления — в неправильном функционировании коры головного мозга, в результате которого часто возникают спазмы конечностей.
- Паралитическая деформация. Обычно является следствием перенесенного в раннем возрасте энцефалита или осложненного полиомиелита.
- Рахитичная деформация. Возникает при рахите.
- Последствия травмы. К патологии могут привести разрывы связок, переломы костей стопы, голеностопа, травмы бедра и тазобедренного сустава.
При диагностике плоскостопия используются те же приемы и способы исследования.
Лечение
Окончательно стопа ребенка формируется только к 12 годам, поэтому многие проблемы, найденные специалистами и самими родителями в более нежном возрасте можно и нужно исправить именно до этого момента, говорит доктор Комаровский.
Обычно лечение как плоскостопия, так и вальгусного искривления, направлено на то, чтобы укрепить связочный аппарат, мышцы стопы, сформировать свод. Для этого назначают ножные ванны, лечебный массаж, магнитотерапию, электрофорез, плавание, лечебную физкультуру. При врожденной патологии иммобилизируют нижние конечности при помощи гипса. При отсутствии желаемого эффекта от всех этих мер, ребенку может быть рекомендовано хирургическое вмешательство.
Если дефект не лечить и не корректировать, в случае с тяжелой деформацией ребенку грозит последующая инвалидность, так как усиленная нагрузка на коленные и тазобедренные суставы вызывает деформацию и разрушение их, что приводит к необратимым изменениям функций опорно-двигательного аппарата.
Прогнозы
Чем раньше будет выявлена патология, тем легче будет ее исправить. Медицинская статистика показывает, что вальгусное искривление стоп и голеней, выявленная в годовалом возрасте и чуть старше при соответствующей терапии имеет весьма благоприятные прогнозы — вероятность устранить проблему полностью и навсегда приближается к ста процентам.
Если заболевание выявлено поздно или ребенку по ряду причин не было оказано необходимой медицинской помощи и болезнь является запущенной, в подростковом возрасте очень высока вероятность развития проблем с позвоночником. Чем больше времени с момента начала искривления прошло до начала лечения, тем меньше шансов на полное успешное выздоровление.

Обувь
Довольно часто родители склонны винить себя в проблемах со стопой у ребенка. Мамы испытывают чувство вины за то, что они, возможно, выбирали чаду неправильную обувь, которая и стала причиной нарушение анатомии стопы. Евгений Комаровский успокаивает родителей — деформация ножек ни в коей степени не зависит от обуви. Поскольку человек изначально появился на тот свет без обуви, она не является столь уж необходимой ему с биологической и физиологической точки зрения.
Однако с помощью специальной, ортопедической обуви можно исправить некоторые патологические изменения в стопе. Хотя уповать целиком и полностью на целебные свойства дорогих ортопедических ботиночек Комаровский не советует. Они могут оказать вспомогательное влияние, но лечить нужно иными способами, а профилактировать через активный образ жизни, хождение босиком по неровным поверхностям, бегом и прыжками. Чем активнее ребенок — тем меньше вероятность приобретенного искривления стоп или плоскостопия.


Большинство родителей интересуются, когда можно начинать одевать обувь ребенку. Комаровский говорит, что делать этого сразу после первых шагов нет никакого смысла. Пусть малыш как можно дольше ходит босиком — по дому, на улице, если позволяет возможность. Естественно, в детский сад или на прогулку в парк нужно обуть чадо.
При выраженной вальгусной симптоматике часто рекомендуют покупать стельки с супинаторами, которые не дают стопе «заваливаться» внутрь. У таких ботиночек обычно жесткие боковинки, которые фиксируют стопу в правильном положении, твердый фиксатор пятки. Чаще всего приходится изготавливать такую обувь на заказ, с учетом градуса отклонения от нормы, который измеряет и описывает ортопед.


Не стоит покупать ортопедическую обувь малышу просто так, для профилактики, только потому, что маме показалось, что ножки крохи расположены не так.
В выборе обычной повседневной обуви Комаровский советует придерживаться основных правил:
- Ботиночки должны быть по размеру, не малы и не велики, ребенку должно быть удобно и комфортно.
- Покупать обувь «на вырост» не имеет смысла, поскольку геометрия стопы меняется в ходе роста ножки.
- Желательно, чтобы обувь не была пошита из синтетических материалов, ножка должна «дышать».
- Острые носы и каблук в моделях детской обуви недопустимы.

Практические советы
Лучшая профилактика проблем со стопами — возможность давать ребенку чаще ходить босиком, причем не только по ровной поверхности, которой является наш пол в квартире, но и по «пересеченной» местности. Если нет собственного двора, куда можно выпустить босого ребенка побегать по земле, траве и разным кочкам, то идеальным вариантом станет шведская стенка, которую родители могут купить и смонтировать в детской комнате ребенка. При лазании и хождении по ней у ребенка будут «работать» мышцы стопы, и никакого плоскостопия и вальгусного искривления не будет.
Отличный способ профилактики функционального (приобретенного) плоскостопия или искривления стоп — детские коврики на пол с выпуклыми элементами («ракушки», «камни» и т. д.). Они продаются в любом крупном детском магазине, а также в ортопедических салонах.

Ранняя постановка на ножки недопустима. Несмотря на то, что среднестатистические медицинские стандарты указывают на примерный возраст начала хождения 9-15 месяцев, не стоит торопить ребенка, считает Комаровский. Не надо насильно ставить его на ножки, если он сам пока не предпринимает попыток стоять и ходить, не надо «запихивать» чадо в ходунки, поскольку ранняя вертикализация может быть причиной проблем не только с анатомией стопы, но и с позвоночником, что гораздо страшнее и серьезнее.
Если по случаю выявленной вальгусной патологии стоп или плоскостопия доктор назначил лечебный массаж, приготовьтесь к тому, что процедуры будут довольно длительными.
Чтобы не тратить лишних денег, попросите массажиста обучить вас технике выполнения всех воздействий. Обычно массаж при таком недуге включает в себя массаж крестцово-поясничной зоны, ножек, голеней, стоп. Делать приемы следует в строго определенной последовательности.
Нескольких сеансов с привлечением специалиста будет вполне достаточно, чтобы освоить массаж самостоятельно.
Что такое плоскостопие, какие факторы к нему приводят и как его предотвратить - расскажет доктор Комаровский в видео ниже.
Вальгусная деформация большого пальца стопы: причины, симптомы и лечение
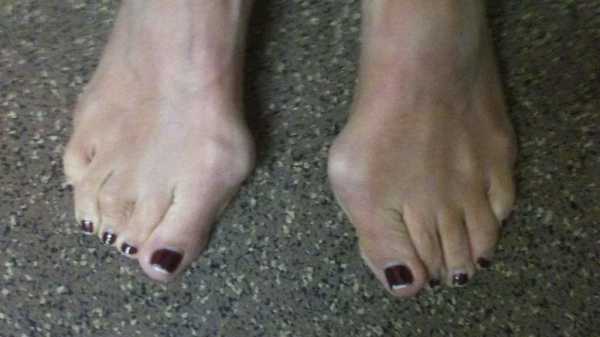
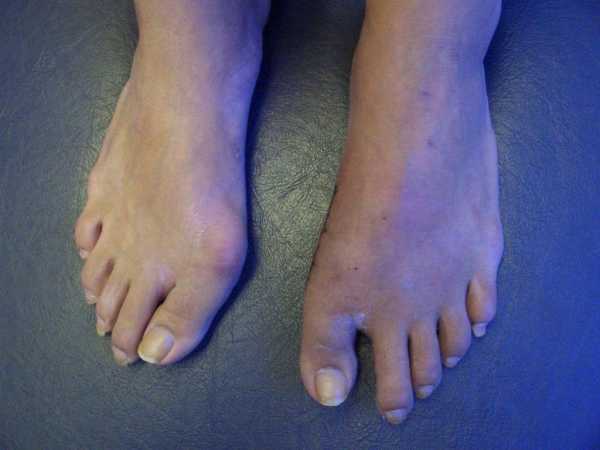
Многие сталкиваются с такой проблемой, как выросшая косточка сбоку стопы. При этом большой палец отклоняется от своего нормального положения, наклоняясь ближе к остальным пальцам, а косточка выпирает на наружную часть стопы. Такой недуг называется вальгусная деформация первого пальца стопы (или hallux valgus), он чаще других встречается среди всех болезней, связанных со стопой.
Из-за вальгусной деформации человек испытывает большие неудобства – во время ходьбы, обувания, даже находясь без движения: искривленные суставы вызывают болезненность.
10 мифов о вальгусе и его лечении
Мы решили разобраться с этой проблемой самостоятельно. Что же делать, если все рекомендации специалиста... Читать полностью
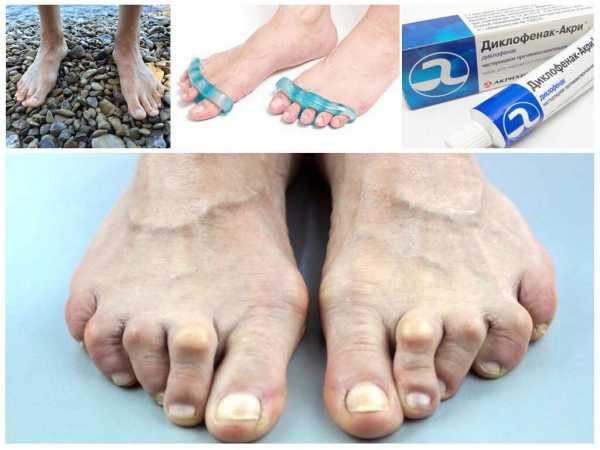 Молоткообразные пальцы на ногах
Молоткообразные пальцы на ногахЕсли сразу не получить квалифицированную медицинскую консультацию, то данный недуг перерастет в более серьезные болезни – артрозы, артриты.
По каким причинам появляется вальгусная деформация
Вальгусная деформация, меняющая форму пальцев ног, в просторечье называется шишка на ноге. Провоцируется несколькими причинами, которые условно можно распределить на две группы:
- Наличие причин 1-й группы не обязательно ведёт к появлению вальгуса. Они проявляются лишь в определенных ситуациях, а именно:
- Тесная обувь, каблуки выше 6 см. Длительное пребывание ноги в неудобной, не свойственной ей позе вызывает стойкие искривления, которые и становятся причинами вальгусной деформации основания 1-го пальца стопы;
- наследственность;
- специфика физиологии стоп;
- преклонный возраст;
- поперечное плоскостопие;
- большой вес, оказывающий значительную нагрузку на стопу;
- заболевание артритом.
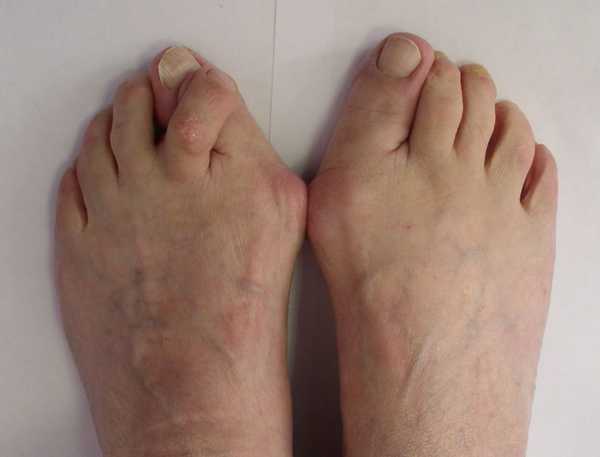 При артрите развиваются деформации пальцев
При артрите развиваются деформации пальцев- Вторая группа причин непосредственно приводит к патологии первого пальца на ноге. Ими является нарушенный обмен веществ, ослабленные суставы стоп. Все это ведет к неправильному расположению плюсневых костей и выпиранию шишки наружу.
По данным статистики, большинство пациентов, которым диагностируют вальгус, – женщины. Причины кроются в ношении обуви на высоком каблуке. В основном, патология встречается у людей из развитых стран, сопутствующими причинами являются недостаточная физическая активность и употребление в пищу «вредных» продуктов.
Как проявляется вальгус
Выяснив, что же такое вальгус, разберёмся, какими симптомами сопровождается его развитие.
Основным проявлением данного состояния является вырастающая косточка возле основания большого пальца на ноге. Вначале она едва заметна и не доставляет неудобств. С течением заболевания проявляются другие симптомы.
 Вальгусная деформация большого пальца стопы (hallux valgus)
Вальгусная деформация большого пальца стопы (hallux valgus)- Выпячивание косточки на боковой поверхности стопы становится все заметнее.
- Появляется боль, отечность, краснота вокруг шишки.
- Происходит valgus (отклонение) первого пальца от его нормального положения в сторону, уменьшается его двигательная активность.
- Возникают мозоли.
- Присутствуют некомфортные ощущения во время движения.
Формы
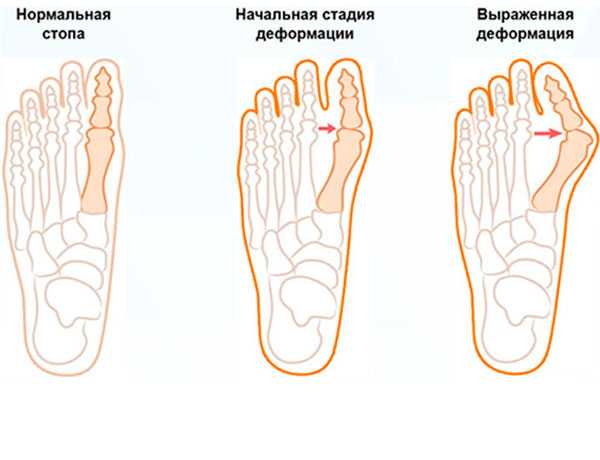
Первая фаланга стопы при этой болезни деформируется постепенно, проходя несколько стадий. Учитывая это, valgus разделяют по степеням, которые различаются между собой углом наклона кости вбок. Выделяют 4 степени вальгусной деформации большого пальца стопы.
- Начальная стадия, при которой не чувствуется никаких неприятных ощущений, палец отклоняется на 15 градусов.
- Отклонение пальца составляет больше 20 градусов, визуально видны признаки деформации, появляется боль.
- Угол отклонения свыше 30 градусов. Расположенные рядом пальцы также подвергаются искривлению. Движения становятся ограниченными.
- Фаланги поворачиваются на 50 градусов. Изменения захватывают всю стопу, боли присутствуют постоянно.
 Ортопедический бандаж для косточки на большом пальце ноги
Ортопедический бандаж для косточки на большом пальце ногиПри двух первых степенях помогут интенсивные профилактические мероприятия. На последующих стадиях требуется безотлагательное лечение.
Вальгусная деформация стопы в детском возрасте
Вальгусная деформация первого пальца стопы у детей выражается плоскостопием. К признакам, указывающим на недуг, относится отказ от активных игр, быстрая усталость, боли в ножках при прогулках на большие расстояния, выворачивание пятки к наружной стороне стопы. Важно вовремя заметить эти признаки и начать лечение по рекомендациям врачей.
При вальгусной деформации нужно показать детям, как правильно стоять, – для этого следует держать ноги вместе, тогда стопа не будет перегружена. Гулять в это время стоит меньше. Для исправления положения ног детей привлекают к активным занятиям: плаванию, футболу, катанию на велосипеде. Можно предложить походить босиком по разнообразной поверхности (трава, песок, мелкие камешки).
Врач предписывает ортопедическую обувь, специальный массаж стоп, ЛФК. Все указания доктора нужно выполнять систематически. Если эти меры не помогают, тогда проводят хирургическое вмешательство.
 Гимнастика и упражнения при вальгусной деформации стопы у детей
Гимнастика и упражнения при вальгусной деформации стопы у детейКак развивается вальгус
Развитие болезни характеризуется все большим промежутком между плюсневыми костями. Деформация большого пальца на ноге вызывается сдвигом первого плюсневого сустава в сторону. Внешне valgus выглядит как поворот пальца в сторону близлежащих суставов, а снаружи увеличивается шишка. Она мешает носить обувь, которая сдавливает нарост, сопровождающийся воспалением в суставе плюсны.
Испытывая регулярное сдавливание, изменяются и костные ткани вокруг головки косточки: они отекают, болят, чутко реагируют на прикосновения.
Ненормальное размещение косточек пальца приводит к раннему истиранию суставов, повреждению хрящевидной ткани, увеличению в размерах костной субстанции. Постоянный рост косточки большого пальца ноги вызывает все большее её травмирование и усугубление недуга.
 Упражнения для стоп при вальгусной деформации
Упражнения для стоп при вальгусной деформацииК кому обратиться за помощью
При выявлении вальгусной деформации стоит посетить врача, который назначит подходящий метод лечения, чтобы исправить valgus. В домашних условиях справиться с этой проблемой не получится. Проконсультироваться необходимо у ортопеда, травматолога или хирурга. Также нужно побывать у терапевта, который поможет разобраться в причинах заболевания.
Такой комплексный подход – это шаг к успешному исходу в борьбе с недугом и избавлению от дискомфорта.
Как диагностируют заболевание
Для диагностики вальгусной деформации проводят осмотр пациента, беседуют с ним, назначают дополнительное обследование.
В ходе опроса подробно выясняют, что беспокоит больного. Ведь болезненность в области большого пальца может возникать не только при данной патологии. Уточняют моменты, когда именно возникают боли, были ли травмы стопы, есть ли генетическая предрасположенность, другие заболевания.
 Вальгусной деформации стопы, ортопедические стельки по уходу за ногами
Вальгусной деформации стопы, ортопедические стельки по уходу за ногами При осмотре особый акцент делается на походке человека, определяется размещение первого пальца относительно соседних. Осмотру подвергают всю стопу, поверхность кожи. Определяются двигательные возможности больного пальца.
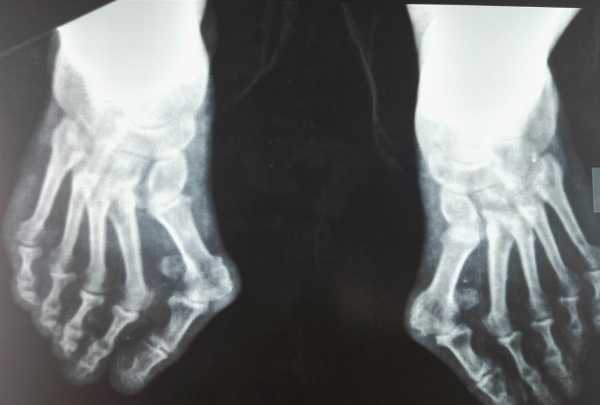
Дополнительно назначают проведение рентгеновского исследования. Его результаты позволяют увидеть имеющиеся патологии на стопе, выяснить стадию искривления. Также может понадобиться проведение УЗИ, чтобы проверить систему кровотока стопы. При необходимости операции потребуются анализы мочи и крови.
Лечение деформаций пальцев стоп
Если возникает вопрос, как лечить вальгусную деформацию большого пальца на стопе, то нужна консультация врача. Только он, учитывая все обстоятельства заболевания, может выбрать правильный курс терапии. Лечение вальгусной деформации большого пальца стопы зависит от степени выраженности патологии, состояния больного и некоторых других факторов. Оно может быть как консервативным, так и оперативным.
Консервативные методы
На самых первых стадиях возможна консервативная терапия деформированного большого пальца. Данные методы лечения нацелены на фиксирование ноги в ее нормальном положении, устранение сбоев в кровообращении суставов, укрепление мышц и связок стопы. К консервативной группе методов относятся следующие:
- применение массажей;
- ношение ортопедических приспособлений;
- выполнение лечебных процедур;
- применение ванночек;
- употребление лекарственных средств для снятия воспалений;
- поддержание здорового способа жизни.
Наибольший результат из этих методов оказывают специальные приспособления, при помощи которых проводят коррекцию деформированных суставов. Чаще других используются ортопедические шины, супинаторы, корректоры для пальцев, стяжки.
 Боли в большом пальце ноги могут быть вызваны разными причинами
Боли в большом пальце ноги могут быть вызваны разными причинамиДополнением к основному консервативному лечению могут стать рецепты народной медицины. Но об их применении нужно проинформировать лечащего врача. Косточку на ноге сбоку лечат компрессами с медом, примочками с использование разнообразных лекарственных трав, скипидаром, йодом.
Медикаментозное лечение
При вальгусной деформации применяют и лекарственные средства. Чтобы убрать воспалительный процесс, пользуются нестероидными противовоспалительными медикаментами. Обезболиванию способствуют анальгетики. Гормональные средства вводятся внутрь с помощью инъекций – такое лечение воспалений действует гораздо эффективнее.
Лечение без операции
На 1-й и 2-й стадиях вальгусной деформации для исправления косточек большого пальца на ноге можно обойтись без оперативного вмешательства. Но лечение без операции возможно только в том случае, если отсутствуют сопутствующие заболевания или осложнения, а также угол уклона не слишком велик.
 При вальгусной деформации применяют и лекарственные средства
При вальгусной деформации применяют и лекарственные средстваВ таких случаях помогают справиться с деформированными суставами лечебные гимнастические упражнения, избавление от избыточного веса, ходьба в ортопедической обуви.
Большую массу тела при вальгусном заболевании обязательно нужно снижать, так как сильное давление на конечности усугубляет течение патологии. Следует придерживаться правильного питания и вести активный образ жизни.
Лечение с помощью операции
Вальгусная деформация пальцев стопы на поздних стдаиях излечивается лишь с помощью хирургической операции. Существует много разных оперативных методов, которые дают желаемый результат и при этом проходят безопасно и без осложнений.
Проксимальная остеотомия
Проксимальная остеотомия проводится с разрезанием вдоль расположения больного пальца. Производится иссечение слизистой сумки, отделяется сухожилие, которое крепится к проксимальной фаланге. На кости вырезают клиновидную часть, чтобы выровнять фалангу и расположить в правильном положении. Кость фиксируют при помощи пластин, винтов для прочного сращения. После проведения операции стопу закрепляют специальными повязками для избегания нагрузок.
 Упражнения для стоп при вальгусной деформации: комплексы и правила
Упражнения для стоп при вальгусной деформации: комплексы и правилаДистальная остеотомия
При дистальной остеотомии угол между костями сокращают, выполняя разрез кости в виде буквы «V». Конец фаланги размещают сбоку. Закрепляют металлическими винтами или шипами. После сращивания металлические части вынимают. Операция малоинвазивная, делается всего лишь несколько небольших надрезов.
Удаление «нароста»
В запущенных случаях, когда не помогают другие средства, производят резекцию костного нароста. Методика операции состоит в иссечении среднего участка кости или головки основного пальца. Такие действия убирают лишнюю костную субстанцию и одновременно выравнивают деформированные части.
Реабилитация
После операционного вмешательства больной может сначала только выполнять движения пальцами, вставать на ноги спустя 10 суток, при этом не наступать на прооперированную часть. Для ходьбы необходимо в это время пользоваться туфлями Барука.
Через 2-3 дня прооперированного по поводу вальгусной деформации выписывают. Если накладывались швы, которые не рассасываются, то их снятие проводят через 2 недели.
В повседневной жизни после операции пациенту для ходьбы необходимо пользоваться ортопедическими стельками не менее 3 месяцев. Высокий каблук (здесь есть строгое ограничение до 6 см) в первое время носить запрещено, не менее, чем полгода.
Профилактика
Важную роль играет профилактика вальгусной деформации стопы
- В первую очередь нужно заботиться о комфортной обуви, не лишним будет использование ортопедических стелек.
- Необходимо следить за сбалансированностью питания, поддерживать вес в норме.
- Выполнять цикл гимнастических упражнений для повышения тонуса в конечностях.
- Обращать внимание на первые проявления вальгуса и не медлить с посещением врача.
Все эти простые правила помогут предотвратить развитие болезни.
Все еще кажется, что избавиться от косточки на ноге тяжело?
Перепробовали много средств для лечения косточки на ноге и уже всерьез задумывались об операции? Не стоит спешить с хирургическим вмешательством. Медицина в последние годы сделала уверенный рывок в области лечения вальгусной деформации.
| Valgulex | Народные средства | Операция | |
|---|---|---|---|
| Эффективность | высокая | низкая | очень высокая |
| Безопасность метода | безопасно | небезопасно | есть риск осложнений |
| Продолжительность лечения | видимый результат уже через 14 дней |
от 60 дней зависит от метода |
2-5 дней в стационаре + профилактика |
| Цена | от 10$* | бесплатно | от 4000$ |
* Сейчас действует специальная скидка для жителей России и Украины.
Особой популярностью пользуется крем Valgulex на основе трав и природных компонентов:
- уменьшает вальгусную деформацию стопы
- снимает боль и воспаление
- размягчает хрящевые наросты
Этот уникальный крем помог уже многим людям избавиться от такой проблемы как косточка на ноге. Valgulex можно использовать как для снятия воспалиения, так и для профилактики вальгусной деформации.
Официальный поставщик Valgulex >>>
Плоско-вальгусная деформация стопы у пожилых людей: упражнения и операция
Вальгусная деформация стопы у взрослых — как бороться?
С проблемой вальгусной деформации ног сталкивается больше 25% населения.
В зависимости от формы тяжести заболевания, синдром бурсита лечится консервативными и хирургическими методами лечениям.
Что такое вальгусная деформация стопы?
Вальгусная деформация стопы у взрослых – это распространённая ортопедическая патология, проявляющая в искривлении первого пальца ноги и оси ступни вовнутрь.
При таком недуге голеностопные суставы приобретает Х-образное искривление.
Внешне патология проявляется выворачиванием пальца по направлению к мизинцу, а на тыльной стороне стопы выступает сустав, который в народе называют «косточкой».
Также выворачивается пятка. При выпрямленных и сведённых вместе ногах пятки находятся на расстоянии 4 и более сантиметров.
Данное отклонение влияет на состояние сухожилий, связок, суставов и костей нижних конечностей.
Подобная патология возникает по многим причинам, одна из которых генетическая предрасположенность. Также она может возникать из-за особенностей строения ступни на анатомическом уровне.
С данной проблемой в основном сталкиваются женщины в возрасте после 30 лет.
Основная причина появления этой ортопедической патологии у представительниц прекрасного пола – это увлечение обувью на каблуках.

Причины возникновения вальгусной деформации
Также данный недуг может возникать, если человек использует узкую или маленькую по размеру обувь, которая заставляет пальцы на ногах загибаться.
Длительное время ношения такой обуви провоцирует артроз суставов.
Вальгусная деформация стопы может появиться из-за остеопороза. При данном заболевании наблюдается дефицит кальция в костной системе, поэтому кости человека слабеют и быстрее подвергаются искривлению.
Люди с избыточной массой тела также часто сталкиваются с такой проблемой. Из-за тяжести тела увеличивается нагрузка на стопу, вследствие этого развивается плоскостопие, которое в дальнейшем спровоцирует бурсит.
Сталкиваются с этой проблемой и беременные женщины. Во время периода вынашивания ребёнка, в женском организме происходит гормональный сбой, провоцирующий ослабление связочного аппарата.
Также вальгусная деформация стопы может появиться из-за травм ноги.
Другие причины:
- Воспаление в связках.
- Косолапость.
Часто вместе с вальгусной деформацией большого пальца стопы возникают такие сопутствующие заболевания, как:
- Артроз плюснефаланговых суставов.
- Плоскостопие.
- Экстоз головок плюсневых косточек.
Причины появления вальгусной деформации стопы у пожилых
У пожилых людей бурсит первого пальца ступни появляется по причине нарушения обменных процессов и заболеваний сердечно-сосудистой системы.
Также причиной появления отклонения может стать дисплазия соединительных тканей.
Стадии развития вальгусной деформации
Существует 4 стадии бурсита первого пальца. Они отличаются углом отклонения пальчика.
Первая стадия характеризуется выкручиванием на 15 градусов. При второй степени развития заболевания угол отклонения равен 20 градусам.
Если у человека наблюдается смещение на 30 градусов, то это свидетельствует о третьей стадии вальгусной деформации.
При четвёртой степени палец выворачивается больше чем на 30 градусов.
Если у человека первая или вторая степень развития недуга, то ему не стоит предпринимать кардинальных мер.
Стадии развития вальгусной деформации
Данная патология редко вызывает болевые ощущения, а приносит лишь косметический дискомфорт. При третьей и четвёртой стадии человек испытывает боль и неприятные ощущения при ходьбе.
Лечить такие степени бурсита нужно обязательно, ведь если этого не делать, то могут появиться негативные последствия в виде:
- Атрофии пальцев при ходьбе.
- Вросшихся ногтей.
- Натирания мозолей.
- Остеомиелита.
Последний недуг крайне опасен для человеческого здоровья. Остеомиелитом называется гнойно-некротический процесс, который развивается в костной системе человека. Последствиями от данного заболевания может стать разрушение всех компонентов костей ступни.
Искривление ступней бывает 3 видов. Лёгкая форма характеризуется высотой продольного свода от 15 до 20 мм, при этом угол наклона пяточки достигает 15 градусов.
При средней степени высота свода не превышает 10 мм, а угол наклона 10 градусов.
Тяжёлая форма деформации обуславливается высотой свода от 0 до 5 мм, а угол наклона не больше 5 градусов.
Лечение деформации большого пальца на стопе
Для лечения вальгусной деформации стопы у взрослых стоит посетить ортопеда – травматолога или хирурга. Не лишним будет консультация эндокринолога.
Данный врач обследует стопы, проведет ряд необходимых анализов и исключит или подтвердит вероятность появления данной проблемы по причине эндокринных нарушений в организме человека.
Сегодня медики для устранения проблемы используют консервативные способы и операции.
Лечение вальгусной деформации стопы без операции возможно только в том случае, когда у человека первая и вторая стадия развития недуга.
Консервативный метод лечения менее эффективный по сравнению с хирургическим, но легче переносится больными.
Поэтому если есть возможность исправить отклонение без операции, медики назначают ношение фиксаторов, гимнастику и комплексную терапию медикаментами.
Если причиной появления данного ортопедического недуга является излишнее давление на ступни из-за избыточной массы тела, то врачи рекомендуют человеку похудеть. При этом назначается диета.
Специальные упражнения
Гимнастика при вальгусной деформации стопы у взрослых включает в себя комплекс упражнений, которые нужно повторять ежедневно.
Изначально медики рекомендуют растягивать голеностоп. Человеку нужно сесть на пол, вытянуть ноги и натягивать на себя носочки. Также рекомендуется делать подъёмы на носках, стоя на возвышенности.
Одним из самых эффективных упражнений при вальгусной деформации стопы у взрослых является «велосипед».
Специальные упражнения при вальгусной деформации
Для выполнения человек ложится на ровную поверхность, немного приподнимает ноги и поочерёдно делает движения ногами в воздухе, напоминающими езду на велосипеде.
Также можно выполнять такое упражнение: человек присаживает на пол, не опираясь спиной на поверхность. Ноги находятся в ровном положении. Поочерёдно разводятся носки в разные стороны. Делать минимум 10 раз.
Для приведения в тонус суставов рекомендуется активно сжимать и разжимать пальцы на ногах.
Если у человека есть специальный мяч-эспандер, то он зажимается между двумя выпирающими «косточками». Ногами мяч сдавливается как можно сильнее.
Фиксаторы
Если у человека первая или вторая стадия развития патологии, то ортопеды назначают ношение фиксаторов.
Фиксаторы для лечения вальгусной деформации
Это специальные приспособления, которые надеваются на ногу для коррекции отклонения большого пальца. Фиксаторы нужно надевать лишь на ночь и снимать утром.
Медикаментозная терапия
Медикаментозное лечение подразумевает под собой применение нестероидных противовоспалительных препаратов, предназначенных для хрящевой и соединительной ткани.
Данные препараты выпускаются в разных формах. Но чаще всего врачами выписываются лекарства в виде инъекционных средств для внутрисуставного введения, гели и мази.
Самые популярные нестероидные противовоспалительные препараты:
- «Диклофенак».
- «Вольтарен».
- «Наклофен».
- «Олфен».
- «Диклак».
- «Индометацин».
- «Пироксикам».
- «Лоракам».
- «Ксефокам».
- «Нимесулид».
- «Ремесулид».
- «Целекоксиб».
- «Зеродол».
- «Рокококсио».
- «Ацеклофенак».
Наряду с нестероидными противовоспалительными средствами для лечения применяются кортикостероиды.
Данные препараты ускоряют регенерацию соединительной ткани и регулируют белковый и водно-солевой баланс.
Это синтетические стероидные гормоны, которые влияют на человеческий организм как натуральные.
Кортикостероидные препараты:
- «Целестон».
- «Гидрокортизон».
- «Дипроспан».
- «Преднизолон».
- «Лоринден».
- «Фторокорт».
- «Тридерм».
- «Кловейт».
- «Эколом».
- «Целестодерм».
Массаж
Массаж при вальгусной деформации стопы у взрослых крайне не рекомендуется делать самостоятельно.
Его лучше доверить специалистам. Для улучшения состояния понадобится не меньше 20 процедур.

Массаж при вальгусной деформации стопы
На наружной части голени массаж делается мягкими круговыми движениями, а внутренняя сторона массируется интенсивно.
Данная техника расслабляет наружные и внутренние мышцы стопы.
Ванночки и компрессы с травами
При выпирании косточки рекомендуется делать солевые ванночки. 30 г соли разводится в 2 л воды.
Смесь выливается в тазик с тёплой водой, где потом парятся ноги на протяжении 15 минут. Процедура проводится на протяжении 15 дней ежедневно перед сном.
При данном ортопедическом отклонении можно делать компрессы. Возьмите 2 листка лопуха, предварительно смазанные скипидаром и приложите к косточке.
Сверху компресс нужно замотать полиэтиленовой плёнкой и бинтом, затем надеть хлопчатобумажные носки.

Ванночки и компрессы с травами
Держать листы нужно не больше 20 минут. Компрессы делаются ежедневно перед сном на протяжении 2 месяцев.
Избавиться от выступившего сустава можно при помощи глины. Способ приготовления: 50 г красной глины смешивается с 1 ст. л. морской соли, 5 каплями скипидара и 200 мл кипячёной воды. Готовая смесь выкладывается на ногу и оставляется до полного затвердевания. Затем смывается тёплой водой.
Также рекомендовано делать компрессы из отвара красильной марены. Трава заливается небольшим количеством воды, доводится до кипения и остужается.
В жидкости смачивается кусочек марли и прикладывается к поражённому участку.
Хирургический метод лечения
При третьей и четвёртой степени тяжести бурсита применяется оперативное вмешательство.
Одной из методик хирургического лечения является мини-инвазивная коррекция. Она заключается в разрезе двух отверстий в пальце по бокам, через которые при помощи фрезов выравнивается фаланг большого пальчика.
Если у человека наблюдается изгиб не более чем на 17 градусов, но болезнь продолжает прогрессировать, то применяется метод шеврон-остеомии. Это операция по иссечению наростов на суставе.
Хирургический метод лечения
Также фиксируется фаланг первого пальца ноги титановой проволокой и винтом. Данная конструкция устанавливается на время. Когда палец выравнивается, винт и проволока изымается с ноги.
При второй и третьей стадии развития ортопедической патологии рекомендовано применять операцию под названием шарф-остеомия. Хирургическое вмешательство заключается во введении двух титановых винтов для фиксации фаланга.
Также в ряде случаев применяется экзостэктомия ( иссечение части головки плюсневой косточки) и остеотомия (удаление части фаланга пальца).
Если сустав сильно поражён, то его заменяю на имплантат.
Послеоперационный уход
Сразу же после хирургического вмешательства запрещается двигать стопой.
Шевелить пальцами можно только на второй день. Встать на ногу разрешается не раньше чем, через 10 дней.
После проведения операции человеку рекомендуется на протяжении 3 – 4 недель носить специальную обувь. На ночь желательно надевать корректирующие шины.
Во время реабилитации обязательно принимаются противовоспалительные препараты и выполняется лечебная гимнастика.
Заключение
Если вовремя заметить бурсит первого пальца ноги, то развитие недуга можно предотвратить посредством ношения ортопедической обуви.
Видео: Вальгусная деформация стопы, на ногах растут шишки
причины, симптомы и лечение :: SYL.ru
Вальгус - это деформация большого пальца стопы в суставе. Характерно, что большой палец выпирает наружу. Тогда возникают проблемы с обувью, трение вызывает воспаление в суставе, часто сопровождаемое дополнительным отеком. Вальгусная деформация стопы имеет свои причины и симптомы появления. Рассмотрим их, изучим методы лечения данного заболевания.
Диагноз вальгусной деформации стопы - самое распространенное изменение на передней части стопы и пальцев ног. 23% людей в возрасте от 18 до 65 лет и более 35% тех, кто старше 65 лет, имеют данный диагноз. Большой палец выходит за внешний край стопы, выпячивается, надавливая на ботинок.
Описание заболевания
Вальгусная деформация стопы почти всегда проявляется отклонениями к внешнему краю стопы. Таким образом, сухожилие в большом пальце ноги больше не проходит параллельно. Вместо этого развивается отклонение от нормы. Это вызывает нарастающее и обычно болезненное воспаление в виде выпячивания сустава.
Плоско-вальгусная деформация стоп – это разновидность деформации со смещением средней части стопы. При этом отмечается поворот пятки наружу.
Разновидности болезни
Диагноз вальгусной деформации стопы может проявляться в разной степени:
- Скошенный носок, буйон - большой палец изогнут, указывая на внешний край стопы.
- Экзостоз (ганглий) - это выступ сустава, который заставляет его проталкиваться от внутреннего края башмака.
- Плоскостопие - это падение передней арки стопы (поперечная арка).
- Метатарзалгия - это метатарзальная боль, которая развивается из-за смещения веса с большого пальца ноги на перенапряженные пальцы при ходьбе.
Косметическая или медицинская проблема
На ранних стадиях многие считают вальгус просто косметической проблемой. Со временем деформация усиливается. Но повреждение сустава и передней части стопы продолжает увеличиваться. Поэтому лечение вальгусной деформации стопы заключается в ранней коррекции положения большого пальца ноги с использованием упражнений на ногах, шипов или хирургии.
Многие из тех, кто страдает - по крайней мере, на ранней стадии - считают это косметической проблемой, которая становится заметной при ношении обуви с открытым носком. Вальгус не должен влиять на повседневную жизнь.
Как развивается вальгус
Часто проблемы вызваны ношением обуви с высокими каблуками. Они смещают всю массу тела на переднюю часть стопы, усиливая давление на суставы. Передняя арка стопы (поперечная арка) падает. Концы пальцев ног лежат на земле. Пальцы имеют перекошенную наружную позицию. Растяжение сухожилий приводит к тому, что большой палец выходит из сустава - точно так же, как лук, изогнутый тесьмой - внутрь, к другим пальцам.
Прилегающие пальцы вытесняются большим пальцем, который устремляется вовнутрь, а затем деформируется в результате вальгуса. Сухожилие большого пальца ноги располагается под углом к метатарсофаланговому суставу. Сесамовидные кости, которые управляют сухожилиями пальцев ноги, размещаются несимметрично большому пальцу, а заметно сдвигаются. Носок вращается из метаартофалангового сустава, точно так же, как лук все больше напрягается струной.
Деформацию вызывают признаки износа в метаартофаланговом суставе: изменения расположения большого пальца ноги могут привести к артриту и болезням метаартофалангового сустава (hallux rigidus). Вальгусная деформация часто сопровождается болезненным бурситом и артритом. Появляется горб на внутренней стороне стопы, он сильно выступает в метаартофаланговом суставе.
Роль сесамовидных костей
Вальгусная деформация большого пальца стопы приводит к изменениям стопы. Деформация в сесамовидных костях также весьма заметна. Эти крошечные кости свободно подвешены несколькими сухожилиями и образуют опору для них. Сесамовидные кости, расположенные ниже метатарзофалангового сустава, обычно удерживают изгиб стопы между ними. В случае вальгуса эти кости смещены в сторону. Чем больше они сдвинуты, тем более выражена деформация вальгуса.
Если эти сесамовидные кости больше не функционируют в сухожилиях большого пальца ноги, нормальный процесс движения большого пальца во время ходьбы нарушается. Все больше и больше нагрузки приходится на другие пальцы. Этот сдвиг в весе от большого пальца ноги в результате вальгуса может вызывать метатарзальную боль, так называемую переносную метатарзальгию.
Причины вальгуса: травмы, модная обувь и слабая соединительная ткань. Образ жизни или природа? Около 90% всех пациентов получили эту болезнь по наследству. И все же причина не просто врожденная.
Врожденная слабость соединительной ткани также влияет на сухожилия. Изменения в строении стопы, возникающие после случайных и других травм стопы, например, переломов, могут также способствовать деформации. Даже воспалительные изменения в суставах (артрит) могут быть причиной для вальгуса. Женщины чаще всего страдают из-за более слабой соединительной ткани. Искривление осанки также приводит к появлению такого недуга, как и травмы. Некоторые неврологические расстройства также приводят к заболеванию.
Другие факторы, связанные со стрессом, способствуют развитию вальгуса - наличие избыточного веса. Скорость развития вальгуса заметно возрастает с возрастом. Тем не менее, у некоторых очень молодых женщин, а также у мужчин есть этот недуг. Тогда причина болезни определяется не перегрузкой ног, а генетикой.
Особенности диагностики и лечения
Операция при вальгусной деформации большого пальца стопы будет назначена после проведения диагностики. Рентгеновский снимок показывает патологию костей, которые больше не удерживают большой палец между ними, а вместо этого лежат рядом. Ортопед обычно распознает деформацию вальгуса при визуальном осмотре ноги. Вальгус часто характеризуется заметно увеличенным углом в метаартофаланговом суставе. У пациентов с вальгусом hallux обычно возникают сопутствующие деформации стопы.
Первое, что нужно определить, - это угол перекошенности ноги: дефект продольной арки стопы. Здесь врач идентифицирует X-положение пятки, при этом подошва стопы лежит на полу. Врач спрашивает о членах семьи, есть ли случаи вальгуса.
Рентгенограмма стопы обеспечивает дополнительную уверенность в диагностировании. Он показывает точную степень деформации вальгуса.
МРТ позволит обнаружить повреждение. Положение большого пальца ноги под углом до 10° считается нормальным. Дефектом является угол, который составляет 16-20°. Умеренная деформация вальгуса - это отклонение от 16 до 40°.
Лечение на ранней стадии
Можно ли переместить большой палец в его нормальное положение после деформации вальгуса? Прогноз варьируется в зависимости от стадии заболевания и возрастной группы пациентов. У молодых пациентов можно поднять арку и исправить положение пальца путем физиотерапевтических упражнений и консервативного лечения.
У пожилых пациентов деформация требует хирургического вмешательства. Тогда намечаются хорошие перспективы для улучшения.
Оперативное вмешательство
Люди не спешат соглашаться на радикальные меры. Операция является самым простым методом для пациента: разрезы кожи, рубцы и использование имплантатов сводят к минимуму развитие вальгуса.
Прогрессивный курс лечения вальгусной деформации стопы при постоянно увеличивающейся деформации делает целесообразным консервативный или хирургический методы выпрямления большого пальца ноги.
Чем позже исправляется положение большого пальца ноги, тем тяжелее осложнения, которые наблюдаем в суставе большого пальца стопы и передней части стопы (обычно у женщин).
Оставшийся без лечения, вальгус вызывает постоянное раздражение кожи, бурсы и появление суставной капсулы. Раздражение, отек, небактериальный и бактериальный бурсит и истончение капсулы могут привести к дальнейшим проблемам. Также это может привести к вытеснению, перекрытию или деформированию смежных пальцев.
Какое лечение подходит для каждого пациента, хирург-ортопед будет решать с учетом индивидуальных особенностей.
Требуется хирургическое вмешательство, когда присутствует:
- Сильная боль в ногах, ограничивающая подвижность.
- Хроническое воспаление, которое распространяется и на маленькие пальцы ног.
- Увеличенная жесткость большого пальца ноги с деформацией (называемая «сокращением»).
Какой из хирургических методов выбрать? Можно ли восстановить нормальное состояние? Современная ортопедия предлагает несколько эффективных вариантов.
Лечащий ортопед должен обсудить с пациентом, какой хирургический метод будет использоваться в конкретном случае. Однако практически все методы оперативного вмешательства определяются по принципу: корректируются сухожилия и суставная капсула, чтобы можно было выпрямить большой палец.
Остеотомия
Процедура заключается в выпрямлении пальца вперед. Коррекция вальгусной деформации пальца стопы направлена на предотвращение износа (артрита) в метаартофаланговом суставе и проблемы в передней части стоп. Остеотомия (репозиционирование кости) выполняется путем разреза до кости.
Хиэлектомия
Хиэлектомия - совместное сохранение артроскопии от метаартофалангового сустава, если сустав составляет более 50% хряща. Может быть выполнена совместная минимально инвазивная артроскопия метатарсофалангового сустава. Любые костные шпоры, которые присутствуют, удаляются. Перспектива хиэлектомии иногда может устанавливаться в ходе операции, после прямого просмотра сустава. Если повреждение уже слишком тяжелое, эта процедура не может обеспечить никакого облегчения проблем.
Артедодис
Артедодис – это фиксация метатарсофалангового сустава. У пациентов с тяжелой деформацией вальгуса и артритом метатарсофалангового сустава большой палец должен полностью удаляться и фиксироваться. Эта фиксация выполняется путем слияния соседних пальцев.
Передовые технологии
В медицинских исследованиях было разработано множество различных хирургических методов вальгуса. В последние годы была разработана вальгусная хирургическая техника, которая доказана на международном уровне, но пока она проводится только небольшим количеством клиник Германии: так называемая минимально инвазивная хирургия вальгуса.
Используются крошечные инструменты размером всего 2 мм, похожие на стоматологические. С их применением травматизм мягких тканей во время хирургии может быть значительно снижен. Это уменьшает время заживления и развитие осложнений, а восстановление раны ускоряется из-за незначительной травмы мягких тканей.
Особенности заболевания у детей
Вальгусная деформация стопы у детей выражается в наличии косолапости. Это врожденное состояние, которое поражает новорожденных. Отклонение было описано в медицинской литературе со времен древних египтян. «Врожденное» означает, что состояние присутствует при рождении и происходит во время развития плода. Оно - не редкость, и заболеваемость сильно различается среди разных рас.
В кавказской популяции около одной тысячи детей рождаются с косолапостью. В Японии цифры составляют одну из двух тысяч, а в некоторых странах южной части Тихого океана болеют семь младенцев из тысячи.
Вальгусная деформация стопы у детей затрагивает обе ноги примерно у половины младенцев, родившихся с косолапостью. Косолапость поражает вдвое больше мужчин, чем женщин.
Тарсальные кости - это семь костей, которые составляют пятку и середину стопы. Метатарзалы и фаланги соединены с тарталами и образуют переднюю часть стопы. Косолапость в первую очередь поражает три кости. Другие кости могут быть вовлечены, поскольку деформация может в некоторой степени повлиять на рост всей ноги.
Причины косолапости
За девять месяцев беременности плод претерпевает значительные изменения. В скелете эти изменения включают разделение каждой отдельной кости в теле от одной массы костного материала. В некоторых случаях этот процесс отклоняется от нормы. Косолапость возникает, когда происходит разрушение в костях стопы.
Нога - невероятно сложная структура. Чтобы расти и развиваться правильно, все кости стопы должны нормально перемещаться друг относительно друга. Если движение между двумя костями является ненормальным, при отсутствии лечения со временем это приводит к большей деформации стопы.
Диагностика и лечение косолапости
Косолапость может быть диагностирована с рождения с помощью ультразвука. Поскольку она связана с другими серьезными врожденными и генетическими аномалиями, акушер может рекомендовать амниоцентез для поиска генетических проблем у плода.
Амниоценты - это тест, при котором игла вводится в матку и удаляется небольшое количество жидкости. Эта жидкость отправляется в лабораторию для анализа. Если обнаружены доказательства серьезных генетических или врожденных аномалий, тогда существует возможность прекращения беременности. Х-лучи полезны при определении тяжести состояния. Эта информация может стать важной позже, чтобы решить, какое лечение лучше всего рекомендовать.
Как правило, никаких других исследований в области визуализации не требуется. Лечение косолапости обычно начинается с рождения. Лечение у большинства младенцев потребует как нехирургического лечения, так и хирургического вмешательства:
- Нехирургическое лечение. Наиболее часто используемым лечением у новорожденных и младенцев является растягивание и ослабление плотных структур. Затем ногу удерживают в скорректированном положении. Это повторяется каждые 1 или 2 недели, пока не будет исправлена деформация или операция не выполнена. Техника используется для возвращения стопы к нормальному выравниванию. Без этого нога будет деформироваться, состояние может ухудшиться.
- Операция при плоско-вальгусной деформации стопы у детей будет рекомендована хирургом, если предыдущий метод не дал результатов. Главный вопрос - когда выполнять операцию. Чем раньше это сделать, тем лучше. Операция намного сложнее, и риск повреждения нервов, кровеносных сосудов и костей намного выше. Большинство хирургов рекомендуют ждать, пока нога будет длиной около восьми сантиметров. Обычно операция при вальгусной деформации стопы происходит, когда ребенку около девяти месяцев. Большинство хирургов согласны с тем, что идеальный вариант для операции и лечения - до того, как ребенок начнет пытаться ходить.
Операция у детей
Хирургическая процедура утомительна и сложна, но цели всегда одинаковы. Хирург найдет и вырежет все связки, которые слишком плотные. Связки - соединительные ткани, которые соединяют кости. Когда они вырезаются, они в конечном итоге восстанавливают рубцовую ткань. У растущего младенца эта рубцовая ткань сможет образовать новые связки, которые не так плотны.
Как только связки будут ослаблены, ваш хирург может выровнять кости стопы нормально. Лечение вальгусной деформации стопы у детей требует использования штифтов. Металлические штыри обычно используются для удержания костей в правильном положении. Металлические штифты выпирают через кожу и удаляются через три-шесть недель после завершения операции.
Сопутствующие методы лечения
Благодаря упражнениям, которые способствуют свободному движению большого пальца, появление деформации стопы может быть эффективно предотвращено. Но очень немногие дети проводят такие профилактические упражнения до подросткового возраста. Консервативная терапия может только облегчить симптомы.
Эффективным для профилактики болезни является массаж при вальгусной деформации стопы. Процедура заключается в использовании растирания, разминаний и вибрации. Курс составляет от десяти дней до двух недель. Понадобится перерыв на десятидневный срок. Мама самостоятельно может разминать стопы малыша, или обратиться к услугам профессиональных массажистов.
Предотвращение вальгуса
Чтобы избежать вальгусной деформации стопы у взрослых, не носите туфли на высоком каблуке каждый день. Как можно чаще ходите босиком. Делайте упражнения для ног и укрепляйте ножные мышцы.

Подведем итоги
Диагноз вальгусной деформации стопы - самое распространенное изменение на передней части стопы и пальцев ног. Он может быть врожденным или приобретенным. Для устранения проблемы используется оперативное вмешательство. Безоперационная коррекция действенна только для детей, но не во всех случаях.
Для предупреждения развития деформации младенцам назначают массаж стопы. Своевременная диагностика и лечение помогут избежать серьезных проблем в будущем. Уделяйте себе и своим детям больше внимания и будьте здоровы!
Вальгусная деформация стопы у детей и взрослых: причины, фото, лечение
Когда в семье рождается ребенок, родители с большим вниманием следят за тем, как он растет и развивается. Разглядывая его ножку, они не замечают на ней продольного свода – характерной выемки, идущей по внутренней стороне стопы от большого пальца к пятке, и это их сильно тревожит. Родители боятся, что у малыша плоскостопие. Но тревожиться не стоит: на первом году жизни сама природа, оберегая ступню новорожденного от возможных травм, обеспечивает ее жировой подушечкой-супинатором, прикрывающей детскую подошву. Определить, есть ли у младенца предпосылки к развитию плоскостопия, можно будет, когда он начнет ходить, и нагрузка на ноги увеличится.
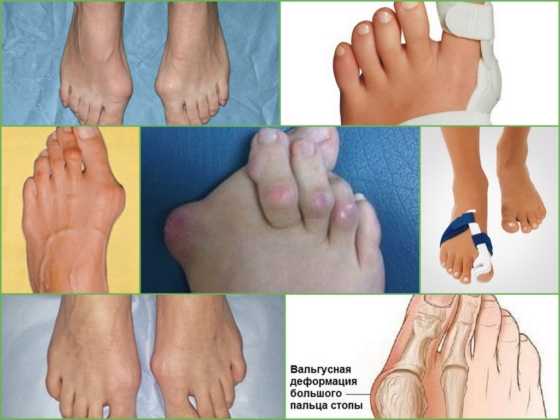
Проявление вальгусной деформации стопы
Что такое вальгусная стопа
ПВДС, или плосковальгусная деформация стоп у детей является наиболее часто встречающейся ортопедической патологией: по данным Всемирной организации здравоохранения, она составляет более 40% от общего числа подобных патологий у детей в возрасте до трех лет. Вальгусная стопа у ребенка может быть обусловлена нарушением внутриутробного развития, приводящим к нарушению структуры мышц и связок и неправильному развитию костей. Иногда вальгусная деформация стопы у детей диагностируется вскоре после появления на свет, еще в родильном доме, и поставить такой диагноз сможет только опытный детский хирург-ортопед. Но гораздо чаще дефект возникает под воздействием возрастающих нагрузок на фоне естественной слабости мышечно-связочного аппарата младенческой стопы.
Признаки вальгуса стопы у детей выглядят следующим образом:
- Снижается высота свода стопы, промежуток между стопой и опорой, на которой стоит нога, уменьшается;
- Искривляется ось стопы, соединяющая ее с голенью, в нормальном положении представляющая собой строго вертикальную линию. При вальгусной установке стоп у детей развивается явление девиации (отклонения): вертикаль, переходя на голеностопный сустав, отклоняется наружу;
- Аналогично поворачивается пяточная кость (образуется вальгусная пятка) и пальцы, а середина ступни прогибается вовнутрь. Это хорошо видно на фото вальгусной деформации стопы у детей, сделанном из позиции сзади;
- При взгляде на параллельно поставленные ножки ребенка сверху, заметно, что очертания контура расположения стоп напоминают букву Х – возникает вальгусная установка стоп у детей, то есть икс-образное плоскостопие.
Если такая симптоматика проявляется в раннем возрасте, до достижения ребенком восьми месяцев, особых причин для беспокойства нет. В этот период стабильная нагрузка на нижние конечности еще отсутствует, а костно-мышечная система находится в стадии активного формирования. Организм в состоянии скорректировать слабо выраженные симптомы вальгуса стопы у детей, но ему нужна помощь.
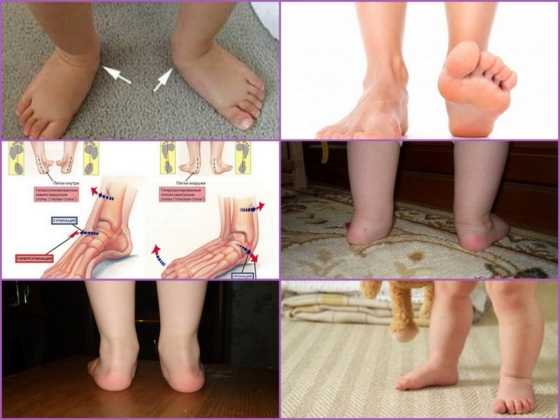
Признаки вальгусной деформации стопы
Необходимы процедуры, способствующие укреплению мышечно-связочного аппарата и косточек детского скелета – массаж, гимнастика. Это поможет подготовить ребенка к ходьбе и связанному с этим увеличению нагрузок. Рекомендации по поводу того, какие именно упражнения нужны для укрепления мускулов и связок, даст педиатр, наблюдающий ребенка. Родители могут самостоятельно заниматься с малышом в домашних условиях.
Важно!
Когда ребенок делает первые в своей жизни шаги, слабо развитая мускулатура не обеспечивает правильную постановку ног при стоянии и ходьбе. Попытки удержать равновесие заставляют малыша инстинктивно ставить ноги пошире, из-за чего усиливается нажим на внутренний край стопы – такая поза и создает предпосылки для развития вальгусного искривления ног у ребенка.
Ортопеды относят это заболевание к одной из форм плоскостопия, у которой есть собственный код по МКБ 10 – Международной классификации болезней десятого пересмотра. В этом документе каждой патологии присвоено буквенно-цифровое обозначение, что сделано в целях систематизации диагнозов и удобства хранения данных. Код вальгусного плоскостопия – M 21.0.
Причины развития патологии
Согласно многолетним наблюдениям детских врачей, вальгус стопы у детей может иметь несколько причин. Наиболее частыми из них являются:
- Врожденная слабость соединительных и костных тканей, обусловленная наследственной предрасположенностью – иногда такой вид патологии, передается от родителей к детям на протяжении многих поколений;
- Развитие рахита. Многие родители считают, что этот недуг остался далеко в прошлом, в голодном послевоенном детстве прадедушек и прабабушек. Но это не совсем так, а точнее, совсем не так. Тяжелые формы рахита, в виде сильно искривленных ног и выпяченного живота, сейчас уже не встречаются, но врачам по-прежнему приходится сталкиваться с его более слабо выраженной симптоматикой, приводящей к слабости и хрупкости скелета. Причина заболевания – несбалансированное питание, нехватка в детском рационе микроэлементов и витаминов, в особенности витамина D, способствующего усвоению кальция;
- То, что ребенок слишком рано и резко встал на ножки. Некоторым родителям кажется, что, если ребенок начал ходить до года, это говорит о его хорошем здоровье, они даже поощряют к этому свое чадо и гордятся таким фактом. Но в природе всему свое время, и «нарушение графика» в любую из сторон – как с отставанием, так и с опережением, – нежелательно. Не пройдя предварительной подготовки в виде ползания на четвереньках и различных упражнений (приседаний, перетаптываний) у «балетного станка», в роли которого может выступать любая мебель, от дивана до табурета, детский скелет и мускулатура не получает необходимой предварительной закалки, а это чревато последствиями;
- Лишний вес. От тех же самых прабабушек и прадедушек, чье детство пришлось на военные голодные годы, к нам пришло убеждение, что худоба – признак нездоровья и недоедания, а здоровый ребенок должен хорошо кушать и быть толстеньким, пухленьким и в «перевязочках». Современным детским медикам приходится часто сталкиваться с проблемой перекармливания, когда дети, не успев пройти до конца первый год своей жизни, порой набирают вес до 12-15 кг, что является нарушением всех биологических норм;
- Неправильный подбор обуви. Многие родители обувают малышей в пинетки – ботиночки без подошвы, напоминающие носочки. Но так можно делать лишь до тех пор, пока дети не начинают вставать на ножки. С этого времени их обувь должна иметь легкую и гибкую, но не мягкую подошву, устойчивый каблук высотой от 0,5 до 1 см, высокий упругий задник и бортики, создающие надежную опору для голеностопного сустава. Его фиксация в правильном положении обеспечивается шнуровкой, застежкой или надежной «липучкой» – это также необходимая деталь малышовой обувки, предохраняющая стопу от развития деформации.
Внимание!
Когда детский хирург-ортопед ставит малышу диагноз «вальгусня деформация стоп», родителям не нужно отчаиваться: в детском возрасте, благодаря пластичности и гибкости костно-мышечной системы, оно поддается корректировке в подавляющем большинстве случаев. Главное – проявить терпение и настойчивость, будучи готовыми к тому, что исправить вальгусную деформацию стопы за пару месяцев не удастся, но помня и о том, что детское плоскостопие не относится к числу неизлечимых болезней.
Диагностика и лечение вальгусной деформации стоп
Диагностика вальгуса стопы у детей начинается с внешнего осмотра. Ортопеды различают три стадии вальгусного плоскостопия, исходя из степени выраженности морфологических изменений стопы:
- Легкая – высота продольного свода стопы уменьшена до 15 мм, угол наклона продольного свода составляет 140 градусов, а угол наклона пятки – 15 градусов; отведение заднего отдела – 10 градусов, переднего – 8-10 градусов;
- Средняя – свод стопы понижен до 10 мм, наклон продольного свода и пятки равен 160 и 10 градусам соответственно, отклонение переднего и заднего отделов – 15 градусов;
- Тяжелая – продольный свод опускается до 5 мм и ниже, наклон свода и пятки достигает 180 и 5 градусов соответственно, вальгус переднего и заднего отделов – 20 градусов.
При легкой и средней стадиях вальгусная деформация стопы незаметна или малозаметна, для тяжелой характерны устойчивые изменения костного каркаса. Такая девиация (отклонение от нормы) ведет к нарушению походки и возникновению болевого синдрома.
Для установления точного диагноза данные внешнего осмотра должны быть подтверждены и уточнены другими диагностическими методами:
- Плантографией – снятием отпечатка стопы: кожу стопы смазывают люголем и ставят ногу на лист белой бумаги. Получившийся отпечаток наглядно демонстрирует, насколько велико отклонение от нормы;
- Компьютерной и магнитно-резонансной томографией, позволяющими увидеть степень деформации мышц и костей на экране монитора;
- Рентгеновским обследованием. Снимки стопы делаются сразу в двух проекциях, позволяя ортопеду определить степень деформации по состоянию и расположению костей стопы.
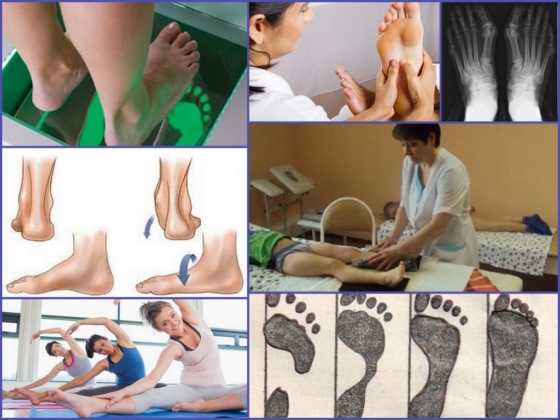
Диагностика и лечение вальгусной деформации стопы
После уточнения диагноза врач принимает решение о том, какой должна быть тактика и стратегия лечения вальгусной деформации стопы. Коррекция плосковальусных стоп у детей начинается с использования консервативных методик. Наиболее часто применяемыми способами такой коррекции являются:
- Массаж и мануальная терапия – помогают повысить тонус мышц, укрепляя свод стопы. Курс лечебного массажа должен включать не менее 15-20 сеансов и повторяться каждые три месяца. В промежутках между посещением профессионального массажиста рекомендуется ежедневно массировать стопы самостоятельно;
- Физиотерапия, разогревающая мышцы и связки и делающая их более эластичными, предполагает накладывание на стопы аппликаций из парафина, озокерита, лечебной грязи;
- Лечебная гимнастика: хождение босиком на цыпочках и на пятках, преодоление горки – уложенной наклонно доски с ребристой поверхностью, поднимание пальцами ног мелких предметов с пола, катание по полу гимнастической палки ногами. Эта методика подходит и для профилактики любых форм детского плоскостопия;
- Хороший терапевтический эффект дает плавание, при котором синхронно работают все мышцы ног, включая стопные;
- Помимо перечисленных, народные целители считают контрастные ножные ванны с морской солью – отличным средством укрепления ног при плоскостопии;
Важно!
Все методы необходимо применять в комплексе, совмещая с ношением специальной ортопедической обуви и стелек, рекомендации по подбору которых даст ортопед. Если с их помощью не удается вылечить вальгусную деформацию стопы, врачи могут предложить пациенту в качестве способа исправления деформации наложение гипсовой повязки либо хирургическую операцию.
Шансы избавить от вальгусного плоскостопия ребенка достаточно высоки – успешным является лечение более чем в 80% случаев. Прогнозы лечения вальгусной деформации стопы у взрослых не столь оптимистичны. После наступления половозрелости и начала процесса окостенения скелета консервативные методики уже не дают значительного эффекта, но массаж, гимнастика и ношение ортопедических стелек позволяют рассчитывать на облегчение симптоматики. Оперативный способ решения проблемы врачи рекомендуют взрослым лишь в случае, когда деформация ступней причиняет человеку серьезный дискомфорт.
лечение – гимнастика и упражнения, операция, массаж, стельки
Вальгусная деформация стопы – одна из самых неприятных и болезненных проблем человечества. Люди уже на протяжении многих лет пытаются побороть этот недуг и найти универсальный способ его лечения.

Помимо эстетической проблемы, человек испытывает боли в ногах, ему становится сложно подобрать удобную для него обувь, а в процессе ходьбы переживает тягостные ощущения.
Что такое вальгусная деформация стопы?
С научной точки зрения — это образование наростов на ногах, а точнее у основания большого пальца. Со временем подобное явление начинает «идти рука об руку» с болевыми ощущениями и препятствует нормальному передвижению человека.
Как показывает многолетняя практика, болезнь «застает врасплох» в основном представительниц слабого пола
При возникновении этой патологии поражаются такие структуры человеческого организма, как:
- сухожилия;
- кости;
- связки;
- суставы.
Следует отметить, что образовавшиеся искривления на ноге – это не единственные проблемы, с которыми приходится сталкиваться человеку.
Помимо всех этих неприятностей, возможно, развитие и таких болезней, как:
- хронические бурситы;
- внутренние сдвиги правой плюсневой кости;
- деформирующие артрозы;
- плоскостопие поперечного или комбинированного характера.
Деформирование стопы может быть унаследованной аномалией и лечению она поддается крайне сложно.
Однако медицина в силах предложить пациенту консервативные методы устранения этой проблемы, а при отсутствии положительных результатов ортопедами достаточно успешно проводятся хирургические вмешательства.
Причины возникновения
Немалое количество факторов становятся причиной отклонения от нормы, и среди них стоит выделить следующие:
- Наследственность. Мышечно-связочный аппарат может быть слабо развит с самого рождения. Отсюда возникает плоскостопие, вследствие которого и деформируется стопа.
- Наличие избыточных килограммов также может спровоцировать патологию стоп, так как ноги при этом испытывают очень сильную нагрузку.
- Остеопороз – заболевание, приводящее к изменению структуры кости.
- Плоскостопие. Почти что у каждого пациента, у которого обнаруживается плоскостопие, в дальнейшем выявляется и вальгусная деформация стопы.
- Ношение дискомфортной обуви. Многие женщины предпочитают носить красивую, пусть даже неудобную обувь, совсем не задумываясь о последствиях. А ведь именно такие действия могут спровоцировать развитие недуга.
- «Помехи» в эндокринной системе организма. С подобным состоянием нередко сталкивается человек в период резких гормональных изменений.
К примеру, такое зачастую случается с женщинами, которые находятся в интересном положении, в период климакса или колебаний менструального цикла.
Группы риска
 Нынче плоскостопие – общеизвестный недуг, способный существенно изменить жизнь человека в худшую сторону.
Нынче плоскостопие – общеизвестный недуг, способный существенно изменить жизнь человека в худшую сторону.
Самый прискорбный и тягостный итог этой болячки – аномалия стопы и с ней может встретиться «лицом к лицу» человек в любом возрасте.
Однако согласно мнению ведущих специалистов существует определенная группа людей, которые более всего подвержены этому заболеванию.
Это женщины до 30 лет и люди, являющиеся представителями следующих профессий:
- учителя;
- продавцы;
- фотомодели;
- манекенщицы;
- рабочие, стоящие за станками;
- хирурги;
- парикмахеры;
- спортсмены, чья деятельность связана с прыжками и бегом.
Степени деформации стопы
Различают 3 степени:
- Первая степень. Для этой стадии характерно не ярко выраженное поперечное плоскостопие. Происходит искажение сустава, при котором угол изменения большого пальца стопы будет не менее 20 градусов.
- При второй степени поперечное плоскостопие приобретает более значимый характер. Происходит дальнейшее смещение сухожилий и угол деформации большого пальца равен 25-30 градусам.
- Третья степень заболевания характеризуется явным плоскостопием, и угол деформации пальца стопы превышает 35 градусов.
Опасность патологии
Как уже было упомянуто раннее, искажение стопы зачастую сопровождается рядом иных небезопасных заболеваний. Вследствие этого при возникновении любых, даже самых незначительных симптомов нужно обращаться к врачу.
При отсутствии соответствующей терапии стопа уже не будет справляться со своими основными функциями, что в дальнейшем чревато нарушением деятельности всего опорно-двигательного аппарата. В таком случае поражается позвоночник, тазобедренный и голеностопные суставы.
К самым распространенным трудностям, с которыми, возможно, человеку придется вести неустанную борьбу, следует отнести:
- варикозное расширение вен;
- артроз;
- сколиоз;
- сильные головные боли;
- возникновение пяточных шпор;
- разлад внутренних органов;
- поражения суставов;
- искажение пальцев.
Нужно заметить, что самое опасное последствие описываемого недуга – это невозможность нормально передвигаться и даже инвалидность
Симптомы
Клиническая картина при вальгусной деформации стопы достаточно явная и не заметить появившиеся признаки невозможно, поэтому при их обнаружении есть смысл сразу же обратиться за помощью к специалисту.
Итак, признаки заключаются в следующем:
- явные болезненные ощущения при ходьбе;
- отечность ног;
- ощущение усталости в ногах;
- боли в спине;
- нарушения осанки;
- появление натоптышей и мозолей;
- изменение положения суставов большого пальца;
- боли в коленях;
- наличие припухлости и покраснения в районе большого пальца;
- нарушения в походке;
Диагностика
На первоначальном этапе диагностики предусматривается осмотр врача и установление стадии заболевания.
Врачебное исследование позволяет установить:
- состояние сосудов;
- упругость ступни в верхней области;
- состояние подошвенной поверхности;
- чувствительность ног;
- функциональность основной фаланги.
К диагностическим методам также относятся:
- рентгенография, определяющая произошедшие перемены в костной ткани;
- плантография – оценка всей ступни;
- компьютерный анализ.
Лечение у взрослых
Успешная терапия полностью зависит от правильно поставленного диагноза, поэтому очень важно обратиться к квалифицированному и очень грамотному специалисту.
Уже после постановления диагноза начинается лечение, которое потребует очень много времени, а пациент должен быть готов к соблюдению всех предписанных рекомендаций.
В данном случае предполагается 2 способа лечения:
- консервативное;
- хирургическое.
Первый метод включает в себя:
- Ношение пациентом индивидуальной ортопедической обуви, применение супинаторов, особых стелек и шин. Что касается ортопедической обуви, то здесь она играет немаловажную роль.
Следует подчеркнуть, что она должна быть мягкой, с широким носком и иметь каблук не более 4 см. - Регулярное соблюдение всех прописанных физиотерапевтических процедур.
- Медикаментозное лечение, предусматривающее введение гормональных средств в суставную полость. Этот метод помогает устранить воспалительный процесс.
Ортопедические стельки
 С помощью таких приспособлений, как ортопедические стельки, налаживается походка, исчезают болевые ощущения и значительно приостанавливается развитие патологического процесса.
С помощью таких приспособлений, как ортопедические стельки, налаживается походка, исчезают болевые ощущения и значительно приостанавливается развитие патологического процесса.
Особо высокий результат стельки дают на раннем этапе заболевания. Однако помимо стелек в обувь устанавливается и супинаторы, основное действие которых направлено на исправление положения стопы.
Массаж
Массаж можно проводить и самому, но это не гарантирует получение скорого и результативного исхода. Для этого лучше обратиться к профессионалам, которые выполнят свою работу грамотно и успешно. Курс массажа в основном состоит из 10 сеансов, который желательно проводить один раз в несколько месяцев.
Гимнастика
Провести коррекцию стопы можно и при помощи специальной гимнастики, включающей в себя выполнение следующих несложных упражнений:
- ходьба на полупальцах;
- хождение по неровной поверхности;
- ходьба на внешней стороне стоп.
Физиотерапия
При проведении физиотерапевтических процедур результат дает ударно-волновая терапия. Она помогает улучшить циркуляцию крови на месте поражения, снять отечность и уменьшить боль.
Физиотерапевтические мероприятия лучше проводить совместно с массажем и гимнастикой для достижения эффекта
Операция
Если деформация стопы прогрессирует, а вышеуказанные методы лечения не помогают, тогда возможен иной способ борьбы с недугом – это хирургическое вмешательство.
Оперативное вмешательство включает следующие способы:
- удаление нароста;
- фиксация сустава;
- пересадка сухожилий;
- имплантация суставов.
Народное лечение
Коррекция вальгусной деформации стопы возможна и в домашних условиях, не прибегая к применению медикаментов или особых процедур.
Среди народных средств лечения выделяют:
- Одуванчик. Его хорошо высушивают, а после заливают йодом в небольшом количестве. В таком виде средство должно настаиваться 3 дня, после чего наносится на пораженный участок.
- Прополис. Берется небольшой кусочек средства и наносится на косточку, после чего фиксируется повязкой.
Помимо этого к средствам народного лечения, не имеющих никаких противопоказаний и побочных эффектов, относят:
- обычная соль;
- морская соль;
- мед.
Профилактика
Патологического развития стопы можно избежать, если соблюдать несколько простых правил:
- Носить правильную и удобную обувь.
- Давать возможность как можно чаще отдыхать своим ногам.
- В летнюю пору ходить босиком по траве, гальке и песку.
- Соблюдать сбалансированное питание.
Вальгусная деформация стопы – это вовсе не конец света и даже если пациент услышал этот неприятный диагноз, не стоит отчаиваться и впадать в панику.
Нужно просто следовать предписаниям доктора и соответствующим правилам, тогда болезнь будет проявляться в меньшей степени и даст возможность наслаждаться жизнью.
определение стадии на рентгене и у детей
Вальгусная деформация стоп развивается постепенно: вначале пациент жалуется на то, что болят ноги при длительном хождении, особенно на каблуках, начинает воспаляться сустав большого пальца, где со временем образуется шишка, затем очень трудно становится подобрать обувь, искривляется большой палец и передний отдел стопы. На подошве нарастает уплотнение – натоптыши или мозоли, второй палец поднимается к верху и обретает форму молотка, он согнут и не разгибается. Нарушается кровоснабжение сустава, сопровождающееся сильными болями при хождении, впоследствии грозит инвалидностью.
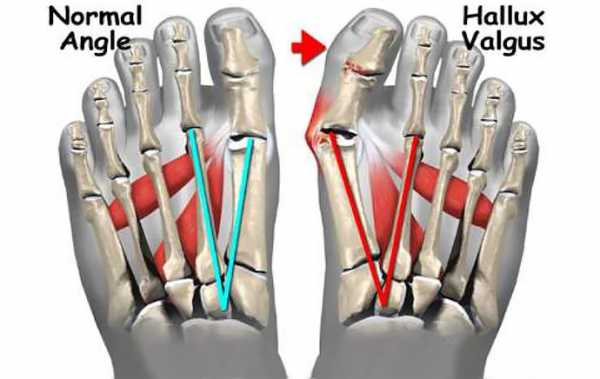
Вальгусная деформация стопы имеет большое распространение среди женщин после 40, а также среди младенцев в период с 9 месяцев до 1,5 лет, когда формируется навык ходьбы. Патология представляет собой внутреннее и внешнее изменение костной ткани ступни, вызванное негативным внешним воздействием, сопровождающееся болезненными ощущениями, выявлением «шишечки» возле большого пальца ноги и его искривления. Образуется от неправильной нагрузки на внутреннюю часть стопы, за счет чего ее внешняя часть и мизинец чуть приподняты.
Запущенное состояние болезни имеет крайне негативные последствия: режущие боли, чрезмерная нагрузка на позвоночник, его искривление, появление артрита и артроза, косолапость, бурсит. Необходимо правильное своевременное лечение, а также использование индивидуально подобранной ортопедической обуви.
Причины болезни и hallux valgus степени
Основные причины деформации стопы:
- поперечное плоскостопие,
- наследственность,
- эндокринные заболевания,
- остеопороз.
Болезнь также могут вызвать варикоз, плоскостопие, врожденные дефекты, травмы, интенсивная подвижность суставов и другие.
Даже неудобные туфли или сапоги благоприятствуют возникновению косточки на ноге, однако не являются первопричиной. Деформация образуется от неправильной нагрузки на внутреннюю часть стопы, за счет чего ее внешняя часть и мизинец чуть приподняты. Происходит нарушение работы соединительной ткани (связочного аппарата).
Главное, что мы можем сами предупредить заболевание подобрав правильную обувь или же применив ортопедическую стельку вовремя, не упуская время.
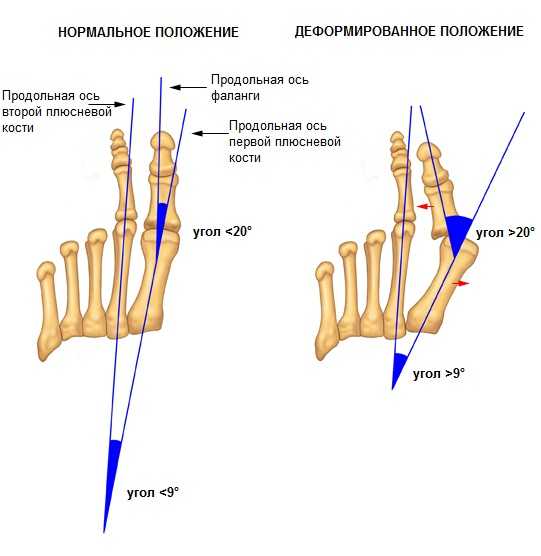
Халюс вальгус (hallux valgus) степени измеряются при помощи нижеприведенных величин:
- углом между I и II плюсневыми костями;
- углом отхождения большого пальца ноги от I плюсневой кости.
Итак, имеется несколько степеней вальгусной деформации большого пальца стопы:
- Вальгусная деформация стопы 1 степени: характеризуется наличием угла размером менее 12° между 1 и 2 плюсневыми костями, и отклонением первого пальца менее 25°.
- Вальгусная деформация стопы 2 степени представляет собой угол отклонения между плюсневыми костями менее 18 градусов, и угол отклонения большого пальца более, чем 25°.
- Вальгусная деформация 3 степени, она же заключительная, имеет угол отклонения более 18° первого критерия и угол более 35° второго критерия.
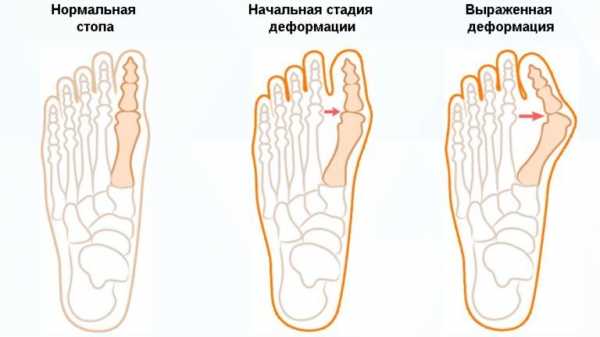
Правильно поставить диагноз, выявив стадию развития болезни может только квалифицированный специалист. Чем быстрее будет проведено обследование и назначено лечение, тем больше шансов вернуть здоровье вашим ногам.
Причины болезни у детей и степени Халюс Вальгус
Данное заболевание у детей может быть врожденным или приобретенным. Однако первый вид болезни встречается очень редко, тогда как причинами второго являются чаще всего дисплазия соединительной ткани, что приводит к ослабеванию связок, которые не могут выдержать чрезмерного давления позвоночника. Кроме того, неверно подобранная детская обувь, плохая экология, избыточный вес, генетическая предрасположенность также способствуют развитию этой болезни.

В медицине принято выделять четыре hallux valgus степени болезни:
- Наклон пяточной части не превышает 15°. При этом достаточно профилактических мер для устранения причин заболевания.
- Отклонение от нормы до 20°. В данном случае помогут несложные физические процедуры.
- Угол отклонения не превышает 30°. Для его устранения рекомендуется интенсивное и продолжительное лечение, однако хирургического вмешательства можно избежать.
- Угол наклона более 30°, являющийся критическим показателем, при котором необходимо хирургическое вмешательство.
Обращаем ваше внимание, что для определения степени деформации необходимо обратиться к квалифицированному специалисту, который выявив на рентгене степень вальгусной деформации, назначит эффективное лечение.
"Врачи скрывают правду!"
Даже "запущенную" косточку можно вылечить дома. Просто не забывайте один раз в день...
>
Симптомы вальгусной деформации
Каким же образом мы можем распознать наличие данного недуга?
Во-первых, пациентов беспокоит боль в ступнях, а именно в области I плюсневой кости. Она проявляется после длительной ходьбы либо нагрузок на ноги. Проявление вальгусной деформации стоп в зависимости от ее степени деформации и стадии отличается по характеру и силе – от дискомфорта до острой и ноющей боли.
Во-вторых – это визуальная деформация большого пальца стопы. Как показано на фото, сама ступня теряет нормальную форму, развивается костный экзостос (уплотнение костной ткани – «шишка»), а большой палец со временем начинает отклоняться от своей оси и придвигается к остальным, ложась на второй палец.
Кроме того, под фалангами второго и третьего пальцев появляются натоптыши, чувствительность ступни снижается, наблюдается отечность и покраснение кожного покрова.
Плосковальгусная деформация стоп, как указано выше, представляет собой патологическое нарушение положения ступни. Тяжесть давления искривляется, высота снижается, а ее функционирование протекает неестественным образом. Характерные симптомы:
- Ярко выраженная деформация стопы. Ее ось резко смещается в бок, расстояние между лодыжками увеличивается в положении стоя. Обратите внимание: ноги и стопы на этой стадии имеют х-образную форму.
- Явные косметические дефекты сопровождаются дискомфортом при ходьбе, неудобством при выборе обуви. Кроме того, вальгусная деформация способствует развитию патологий: плоскостопия, артроза и других болезней, ввиду неправильной работы сустава.
Все эти симптомы позволяют сделать вывод о наличии отклонений, но для достоверности информации необходим рентген и иные процедуры.
Диагностика вальгусной деформации
На начальном этапе необходимо тщательное обследование пациента специалистом, осмотр стопы, костей. Своевременное обращение может являться главным фактором при назначении лечения. Рентгеновский снимок покажет какая из стадий имеется у пациента. Учитывая, что данный недуг провоцирует развитие сопутствующих заболеваний, после проведения вышеуказанных процедур картина прояснится.

Диагностика вальгусной деформации стопы у детей проходит несколько сложнее. Для полного исследования, выявления наличия, причин и осложнений болезни рекомендовано обращение к нескольким специалистам: детскому ортопеду, неврологу и хирургу. В зависимости от внешних проявлений врач назначает:
- проведение рентгенограммы;
- УЗИ диагностика суставов и связочного аппарата;
- Компьютерная плантография.
Внимание!
Заметив симптомы вальгусной деформации стопы у ребенка, ни в коем случае не проводите самостоятельное лечение, так как это может поспособствовать не только прогрессу болезни, но и привести к осложнениям.Лечение вальгусной деформации стопы
Данная болезнь поддается щадящим методам лечения в большинстве случаев. Основными способами борьбы с вальгусной деформацией большого пальца стопы являются:
- Регулярное ношение специально подобранной ортопедической обуви с корректирующими стельками.
- Занятия спортом (спортивной ходьбой, бегом, гимнастикой).
- Использование разделяющих пальцы ног прокладок.
- Применение ортезов для сустава первого пальца.
- Назначение массажей определенных участков ног.
Данные методы лечения также показаны при вальгусной деформации стопы у детей. Опытным врачом могут быть назначены электрофорез, электрическая или магнитная стимуляция мышц, полезными будут парафинотерапия и плавание.
В зависимости от стадии искривления, применяются разные способы выпрямления.
- При начальной степени, когда начинает воспаляться косточка, необходимо поднять свод стопы с помощью стельки с поперечным бугорком. Затем компресс с димексидом, ванночки солевые, физиотерапевтические процедуры, массаж. Но самое главное — правильная обувь.
- При второй степени, когда небольшая деформация переднего пальца стопы: обязательно стелька, применение силиконовых вставок между большым и вторым пальцем, или применение вальгусной шины для отведения большого пальца. Физиопроцедуры, массаж, народные методы снятия воспаления сустава.
- При наиболее тяжелой последней степени деформации стопы применение народных методов, физиотерапевтического лечения не принесет нужного результата. Необходимо хирургическое вмешательство.
При запущенной 3 степени болезни может потребоваться крайняя мера – операция. Подразделяется на несколько видов:
- метод Доббса, состоящий из 6 сеансов коррекции стопы с дальнейшим наложением гипса;
- артодезирующие операции, связаны с увеличением работы и усилением мышц стопы, вместе с тем такой метод сопровождается длительными болями, а потому применяется не часто;
- малоинвазивные операции позволяют увеличить натяжение связочного аппарата, за счет изменения угла между костями.
Как следует из изложенного, плосковальгусная деформация стопы встречается довольно часто, особенно у женщин. Хорошо поддается эффективному лечению, как у взрослых, так и у детей. Своевременное выявление и правильная терапия воспрепятствуют ее развитию и осложнениям. Следите за здоровьем своих ног, и они будут вас радовать своей силой, красотой, выносливостью на протяжении долгих лет.