Что такое сердечная недостаточность и как она проявляется
Сердечная недостаточность: симптомы, причины, лечение
Сердечная недостаточность связана со снижением функции сердца. Сердечная мышца не может выработать энергию, необходимую для прокачки необходимого количества крови по всему организму.
Только в России около 7 миллионов человек страдают сердечной недостаточностью. У людей старше 70 лет страдает каждый четвертый человек, причем мужчины, как правило, поражаются в значительно более молодом возрасте, чем женщины. Риск для мужчин примерно в полтора раза выше, чем для женщин. В России болезни системы кровообращения являются самой распространенной причиной смерти.
Что такое сердечная недостаточность?
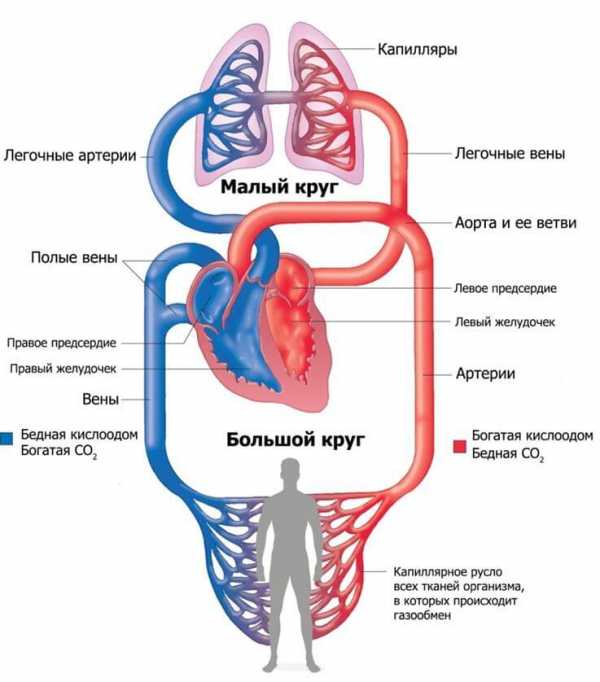
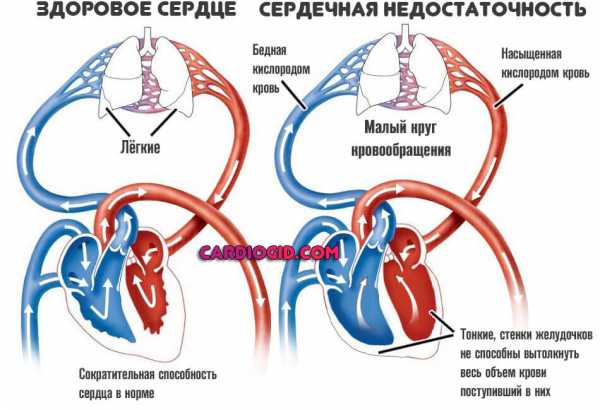
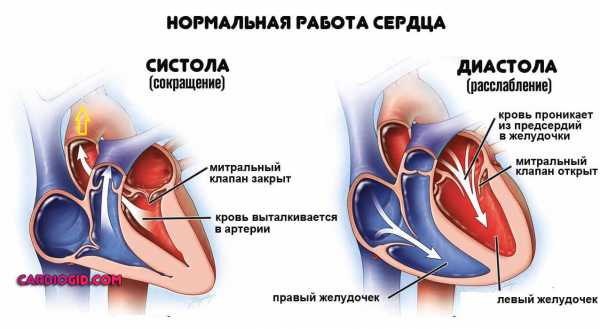
Со здоровым сердцем богатая кислородом кровь из левого желудочка перекачивается через тело к органам, обеспечивая их кислородом и питательными веществами. После снабжения органов кровь с низким содержанием кислорода возвращается из организма в правую часть сердца, откуда она транспортируется в легкие. В легких кровь обогащается кислородом, так что она снова может перекачиваться по всему телу через левый желудочек.
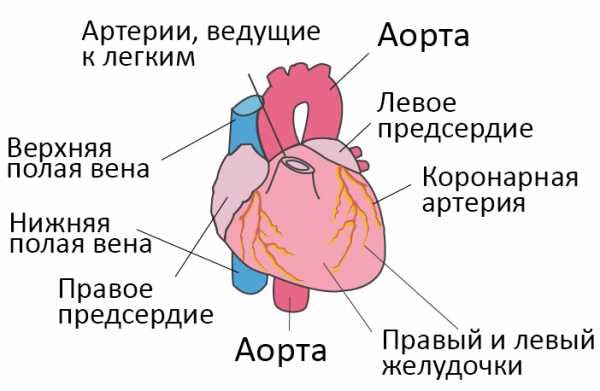
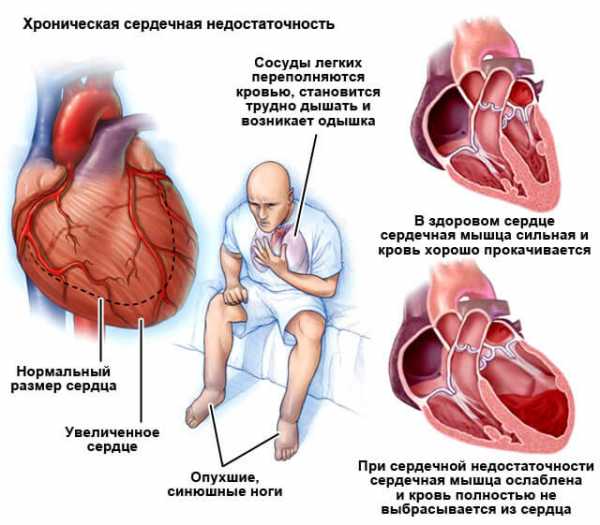
Сердечная недостаточность – это ослабление насосной функции сердца. Как правило, поражается либо правая сторона сердца (правосторонняя сердечная недостаточность), либо левая сторона сердца (левосторонняя сердечная недостаточность). При прогрессирующей сердечной недостаточности могут быть затронуты обе стороны сердца (глобальная сердечная недостаточность). Сердечная недостаточность также может быть хронической или острой по своей природе. Хроническая сердечная недостаточность встречается чаще острой сердечной недостаточности, которая возникает внезапно и неожиданно. Острая сердечная недостаточность может возникнуть внезапно на фоне острой сердечно-сосудистой катастрофы и/или декомпенсации сердечной недостаточности.
 Что вызывает сердечную недостаточность?
Что вызывает сердечную недостаточность?
Сердечная недостаточность вызвана болезнями, которые затрагивают или повреждают сердечную мышцу. Наиболее распространенной причиной хронической сердечной недостаточности является заболевание коронарной артерии.
Ишемическая болезнь сердца (ИБС) вызывается сужением коронарных сосудов (коронарных артерий), чаще всего из-за атеросклероза. Коронарные артерии – это сосуды, которые обеспечивают сердце кислородом и другими важными питательными веществами. Прогрессирующее сужение (также называемое стенозом) артерий приводит к нарушениям кровообращения сердечной мышцы. ИБС часто диагнастируется, когда присутствует стенокардия (боль и напряжение в груди), но в остальном она остается незамеченной.
Инфаркт происходит из-за уменьшения циркуляции крови, богатой кислородом, к сердечной мышце, что приводит к необратимой гибели ткани. Это повреждение влияет на насосную функцию сердца, приводя к сердечной недостаточности. Большая часть пациентов также страдает от высокого кровяного давления, что дополнительно усугубляет ситуацию.
Высокое кровяное давление (гипертония) является единственной причиной сердечной недостаточности у почти 20% людей, что делает его второй наиболее распространенной причиной этого заболевания. Высокое кровяное давление заставляет сердце постоянно работать сильнее. Сердце не может работать под дополнительной нагрузкой в течение длительного периода времени, и поэтому деградирует.
Подобный эффект может быть вызван проблемой с сердечным клапаном. При суженных или протекающих аортальных клапанах сердце должно работать сильнее или биться чаще, что также ведет к увеличению нагрузки.
Брадикардия – нарушения сердечного ритма при котором снижена частота сердечных сокращений также может быть причиной сердечной недостаточности, поскольку циркулирует слишком мало крови. Слишком быстрое сердцебиение (тахикардия) связано с уменьшением ударного объема и, следовательно, может также привести к сердечной недостаточности.
Наследственные заболевания сердца, беременность, аутоиммунные расстройства, алкоголь, наркотики или злоупотребление медикаментами, гиперактивность щитовидной железы и нарушения обмена веществ (сахарный диабет) могут быть причинами сердечной недостаточности.
Какие виды сердечной недостаточности и каковы их симптомы?
Сердечная недостаточность подразделяется на следующие виды:
Каждый тип сердечной недостаточности имеет разные симптомы, и симптомы могут различаться по интенсивности. Тем не менее, основным симптомом сердечной недостаточности является затруднение дыхания при физической нагрузке или в покое. Предупреждающие признаки могут включать потоотделение при легкой физической нагрузке, неспособность лежать ровно, стеснение в груди или наличие отечности ног.
Левосторонняя сердечная недостаточность
Левая сторона сердца отвечает за перекачку богатой кислородом крови по всему телу к органам. При левосторонней сердечной недостаточности насосная функция левого желудочка ограничена, что приводит к недостаточному количеству крови, обогащенной кислородом, для прокачки по всему организму. Вместо этого кровь остается в легочной циркуляции, что может привести к образованию жидкости в легких (отек легких), затрудненному дыханию, раздражению горла, «дребезжащему» звуку при дыхании, слабости или головокружению.
Это чаще всего вызвано ишемической болезнью сердца (ИБС), высоким кровяным давлением или сердечным приступом и реже – нарушением сердечной мышцы или сердечных клапанов.
Левосторонняя сердечная недостаточность может проявляться остро или развиваться со временем. Обычно впервые замечают по одышке от физической активности. При тяжелом состоянии это может даже привести к гипотонии (низкому кровяному давлению) в состоянии покоя.
Правосторонняя сердечная недостаточность
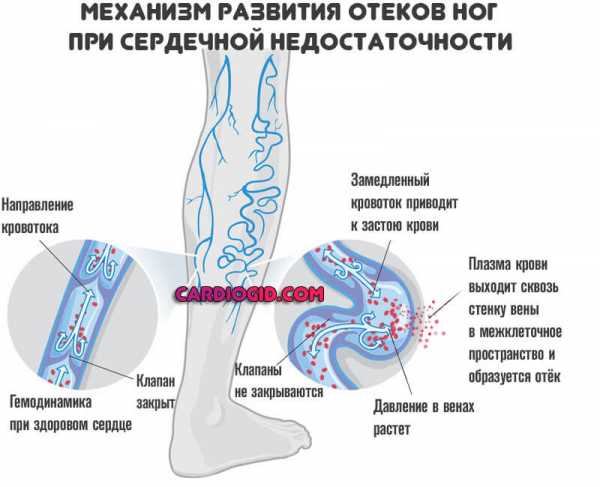
Правая сторона сердца отвечает за возврат крови с низким содержанием кислорода обратно в легкие. При правосторонней сердечной недостаточности правый желудочек не работает должным образом. Это вызывает повышенное давление в венах, вытесняя жидкость в окружающие ткани. Это приводит к отекам, особенно в ступнях, пальцах ног, лодыжках и голенях. Это также может привести к острой необходимости мочиться ночью, когда почки получают лучшее кровообращение.
Причиной чаще всего является острое или хроническое увеличение сопротивления легочного кровообращения. Обусловлено легочными заболеваниями, такими как легочная эмболия, астма, выраженная эмфизема, хроническое обструктивное заболевание легких (ХОЗЛ, чаще всего вследствие употребления табака) или левосторонней сердечной недостаточностью. Редкие причины включают проблемы с сердечным клапаном или заболевания сердечной мышцы.
Глобальная сердечная недостаточность
Когда поражены как левая, так и правая стороны сердца, это называется глобальной сердечной недостаточностью. Присутствуют симптомы левой и правой сердечной недостаточности.
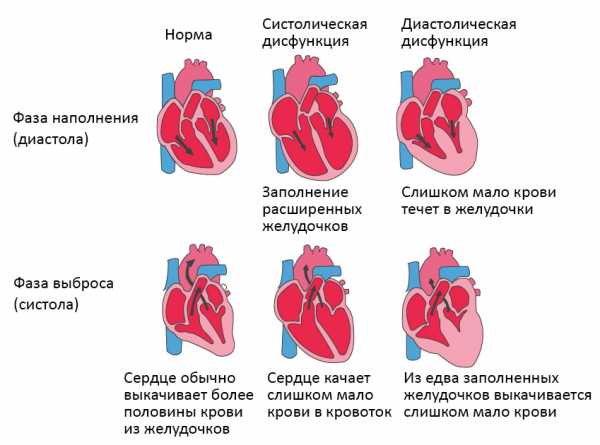
Систолическая и диастолическая сердечная недостаточность
Систолическая сердечная недостаточность связана с потерей нормального функционирования клеток сердечной мышцы или внешних нарушений насосной функции. Кровь попадает в легкие, а органы не получают достаточного количества кислорода.
При диастолической сердечной недостаточности теряется эластичность желудочка, из-за чего он не расслабляется и не наполняется соответствующим образом. Одной из наиболее распространенных причин диастолической дисфункции является высокое кровяное давление. Из-за повышенного сопротивления в артериях сердце должно работать сильнее. Эластичность сердечной мышцы снижается, и между сокращениями из желудочков в организм может перекачиваться меньше крови. Это приводит к тому, что организм не получает достаточного количества крови и питательных веществ.
Болезнь клапана сердца также может привести к утолщению сердечной мышцы. Мускулатура сердца становится более жесткой и менее эластичной из-за накопления белков. Симптомы от кашля до одышки.
Хроническая и острая сердечная недостаточность
Хроническая сердечная недостаточность – это прогрессирующее заболевание, которое развивается месяцами или годами и встречается чаще, чем острая сердечная недостаточность. При хронической сердечной недостаточности симптомы часто не воспринимаются всерьез, поскольку организм способен компенсировать это в течение длительного периода времени или симптомы связывают с увеличением возраста. Симптомы отражают либо левую, либо правостороннюю сердечную недостаточность.
Острая сердечная недостаточность возникает внезапно, через несколько минут или часов, после сердечного приступа, когда организм больше не может это компенсировать. Некоторые симптомы включают в себя:
- Сильные затруднения дыхания и / или кашля;
- Булькающий звук при дыхании;
- Нарушение сердечного ритма;
- Бледность;
- Холодный пот.
На какие классы делится сердечная недостаточность?
Существует несколько классификаций сердечной недостаточности:
- Классификация по В. Х. Василенко, Н. Д. Стражеско, Г. Ф. Ланга;
- Классификация острой сердечной недостаточности по шкале Killip;
- И самая распространенная, классификация Нью-Йоркской кардиологической ассоциации.
Согласно функциональной классификации Нью-Йоркской кардиологической ассоциации (NYHA), сердечная недостаточность подразделяется на классы I-IV в зависимости от выраженности симптомов и ограничения физической активности.
Сердечная недостаточность делится на четыре класса в зависимости от выраженности симптомов:
- NYHA I: болезнь сердца без каких-либо ограничений физической активности. Нормальная активность не вызывает повышенного утомления, сердцебиения или затруднения дыхания.
- NYHA II: болезнь сердца, вызывающая умеренное ограничение в повседневной деятельности. Никаких симптомов в состоянии покоя.
- NYHA III: болезнь сердца, вызывающая заметное ограничение в повседневной деятельности. Простые действия, такие как чистка зубов, прием пищи или разговор, вызывают утомление, сердцебиение или затруднение дыхания. Симптомов в покое нет.
- NYHA IV: сердечные заболевания, вызывающие симптомы в состоянии покоя (и при любой степени легкой физической активности).
Сердечная недостаточность значительно снижает качество жизни. Больные часто испытывают большое разочарование в связи с физическими ограничениями и имеют тенденцию уходить из общественной жизни. По этой причине психологические расстройства, такие как депрессия, часто присутствуют в дополнение к ожидаемым физическим симптомам.
Как диагностируется сердечная недостаточность?
Диагностика начинается с комплексной оценки истории болезни человека, уделяя особое внимание симптомам (начало, продолжительность, проявление). Это помогает классифицировать тяжесть симптома. Сердце и легкие обследуются. Если есть подозрение на сердечный приступ или нарушение ритма, выполняется ЭКГ покоя с 12 отведениями. Кроме того, эхокардиография и общий анализ крови. Необходимость в катетеризации определяется индивидуально.
Как лечится сердечная недостаточность?
При хронической сердечной недостаточности применяются медикаменты (такие как ингибиторы АПФ, бета-блокаторы и диуретики). Лекарства используются для предотвращения осложнений и улучшения качества жизни. Ингибиторы АПФ и бета-блокаторы могут продлевать жизнь, но для достижения положительного эффекта их следует принимать регулярно.
Кроме того, используются ритм-терапии (для лечения нарушений ритма сердца), имплантация трехкамерного кардиостимулятора. Последнее обеспечивает своевременную активацию предсердий и обоих желудочков. Дефибриллятор также часто имплантируется как часть кардиостимулятора для противодействия опасным нарушениям сердечного ритма в условиях тяжелой сердечной недостаточности. Это лечение также известно как ресинхронизационная терапия. Важной частью успешного лечения является физиотерапия.
Каковы шансы на выздоровление от сердечной недостаточности?
Сердечная недостаточность не может быть «излечена». Тем не менее, ожидаемая продолжительность жизни пациента может быть значительно увеличена. Это зависит от типа сердечной недостаточности, а также от возраста, сопутствующих заболеваний и образа жизни человека. Если лечить сопутствующие заболевания (например, высокое кровяное давление), вести здоровый образ жизни и соблюдать рекомендации врача, возможен хороший долгосрочный прогноз.
Записаться к кардиологу
Что такое сердечная недостаточность и как ее лечить?
Сердечная недостаточность – это состояние, при котором сердце не способно перекачивать достаточный для потребностей организма объем крови. В некоторых случаях сердце просто не полностью заполняется кровью, в других случаях – не может выталкивать кровь с достаточной силой. Некоторые больные страдают от обеих проблем одновременно.
При первом проявлении симптомов это нарушение считается острым, но затем болезнь с высокой долей вероятности переходит в хроническую форму.
Симптомы сердечной недостаточности могут включать:
- Одышку, когда человек лежит или подвергается физическим нагрузкам,
- Усталость и слабость,
- Отек ног, включая лодыжки и ступни,
- Аритмию,
- Снижение способности к физическим нагрузкам,
- Постоянные хрипы или кашель с выделением белой или розовой мокроты с кровью,
- Участившиеся ночные мочеиспускания,
- Отечность в животе (асцит),
- Очень резкую прибавку в весе из-за задержки жидкости в организме,
- Потерю аппетита и тошноту,
- Трудности с концентрацией внимания,
- Резкую, крайне сильную одышку или выкашливание розовой пенистой слизи,
- Боль в грудной клетке, если недостаточность вызвана сердечным приступом.
Какие причины сердечной недостаточности?
Зачастую это состояние развивается из-за наличия других нарушений, которые повреждают или ослабляют сердце. Однако для появления недостаточности необязательно, чтобы сердце было ослаблено, ведь эта патология развивается и в том случае, если сердечная мышца становится слишком жесткой.
При сердечной недостаточности основные насосные камеры сердца (желудочки) могут затвердевать и не заполняться кровью должным образом в промежутках между ударами. В некоторых случаях сердце повреждается и ослабевает, при этом желудочки растягиваются до такой степени, что сердце теряет способность эффективно перекачивать кровь по всему организму.
Важным показателем работы сердца является фракция выброса (ФВ). Она помогает оценить, насколько хорошо сердечная мышца перекачивает кровь и используется для определения типа сердечной недостаточности, а также подбора тактики лечения. У здорового сердца фракция выброса составляет 50 или более процентов. Это означает, что с каждым ударом сердца выталкивается больше половины крови, которая заполняет желудочек.
Хроническая сердечная недостаточность может развиваться и при нормальном показателе фракции выброса. Такое происходит в том случае, если сердечная мышца затвердевает из-за такого состояния, как высокое кровяное давление.
Данная патология способна затронуть левый желудочек, правый желудочек или сразу обе стороны сердца. Как правило, болезнь сначала затрагивает левую сторону, в частности – левый желудочек, так как последний является основной насосной камерой.
Тип сердечной недостаточности | Характеристика |
Левосторонняя | Жидкость может скапливаться в легких и вызывать одышку |
Правосторонняя | Жидкость может накапливаться в животе, ногах и стопах, вызывая отечность |
Систолическая | Левый желудочек неспособен сокращаться резко, что указывает на проблему с перекачиванием крови |
Диастолическая | Левый желудочек неспособен расслабиться или полностью наполниться кровью, что указывает на проблему с наполнением |
Факторы риска развития недостаточности:
- Высокое кровяное давление. Если давление повышено, сердцу приходится работать тяжелее, чем нужно.
- Ишемическая болезнь сердца. Суженные сердечные артерии не могут обеспечить сердце необходимым количеством обогащенной кислородом крови, что делает вклад в ослабление сердечной мышцы.
- Сердечный приступ. Это последствие ишемической болезни сердца, которое повреждает сердечную мышцу. После сердечного приступа сердце уже неспособно перекачивать кровь так же хорошо, как раньше.
- Тяжелая болезнь легких. Когда легкие работают не в полную силу, сердцу приходится тяжелее работать, чтобы доставить весь доступный кислород в клетки тела.
- Сахарный диабет. Данное заболевание повышает риск развития гипертонии и ишемической болезни.
- Прием отдельных лекарств от диабета. У некоторых больных препараты розиглитазон и пиоглитазон повышают риск развития сердечной недостаточности. Если больной их принимает, лучше обсудить с врачом возможность их замены на альтернативные препараты.
- Другие препараты. Среди медикаментов, которые способны провоцировать проблемы с сердцем – нестероидные противовоспалительные препараты, некоторые анестезиологические лекарства, отдельные противогипертонические и противоаритмические средства, некоторые препараты для лечения рака, болезней крови, неврологических и психических заболеваний, болезней легких и других патологий.
- Апноэ во сне. Неспособность правильно дышать во время ночного сна снижает уровень кислорода и повышает риск развития аритмии. Обе этих проблемы могут ослабить сердечную мышцу.
- Врожденные пороки сердца. Некоторые люди, у которых развивается хроническая сердечная недостаточность, родились со структурными дефектами сердца.
- Клапанная болезнь сердца.
- Аритмия – нерегулярный сердечный ритм, особенно очень частый и быстрый, способен ослабить сердце и привести к недостаточности.
- Вирусные инфекции, которые способны повредить сердечную мышцу.
- Злоупотребление алкоголем, курение, ожирение.
Если человеку диагностировали сердечную недостаточность и его симптомы внезапно усилились или появились новые, это указывает на то, что болезнь либо усугубляется, либо не реагирует на лечение. Такое иногда происходит, если больной за несколько дней набирает несколько килограмм веса. В любом случае при ухудшении состояния необходимо сразу обратиться к врачу.
Лечение сердечной недостаточности
Как уже говорилось, это хроническое заболевание, которое требует непрерывного лечения. Благодаря постоянной терапии симптомы болезни могут ослабевать, а в некоторых случаях удается укрепить сердечную мышцу. Соответствующее лечение продлевает жизнь и снижает риск внезапной смерти.
Иногда удается облегчить состояние больного за счет лечения первопричины. Например, восстановление сердечного клапана или контроль аритмии способно полностью избавить человека от недостаточности. Но для большинства лечение сердечной недостаточности требует комбинирования подходящих медикаментов, а в некоторых случаях – использования девайсов, которые помогают сердцу сокращаться должным образом.

Обычно врачи назначают комбинацию лекарств от сердечной недостаточности. Выбор конкретных препаратов зависит от типа болезни и ее симптомов. Эти медикаменты включают:
- Ингибиторы ангиотензинпревращающего фермента. Этот класс препаратов помогает людям с систолической формой болезни лучше себя чувствовать и прожить более долгую жизнь. Это сосудорасширяющие средства, которые снижают кровяное давление, улучшают кровоток и снимают с сердца нагрузку.
- Блокаторы рецепторов ангиотензина II. Эти препараты схожи по действию с предыдущим классом лекарств, но назначаются больным, которые не могут принимать ингибиторы ангиотензинпревращающего фермента.
- Бета-блокаторы. Этот класс лекарств от сердечной недостаточности замедляет частоту сердцебиений и снижает давление. Также бета-блокаторы помогают снизить повреждение сердца при систолической форме нарушения. Среди других эффектов – снижение риска развития аритмии и наступления внезапной смерти. Бета-блокаторы могут смягчить симптомы сердечной недостаточности, улучшить функцию сердца и в конченом итоге – увеличить продолжительность жизни.
- Мочегонные средства (диуретики). Эти препараты выводят жидкость из организма, заставляя человека часто бегать в туалет. Некоторые диуретики выводят жидкость из легких, благодаря чему становится легче дышать.
- Антагонисты альдостерона. Это класс диуретиков, которые не позволяют организму терять калий, а также помогают продлить жизнь при систолической форме болезни. В отличие от некоторых других мочегонных, антагонисты альдостерона спиронолактон и эплеренон могут повысить уровень калия до опасного уровня. Это необходимо учитывать и ни в коем случае не заниматься самоназначением препаратов.
- Инотропы. Эти препараты вводятся внутривенно и назначаются больным с тяжелой формой болезни. Инотропы улучшают насосную функцию сердца и поддерживают кровяное давление.
- Дигоксин (ланоксин). Данный препарат усиливает сокращение сердечной мышцы и способен замедлять частоту сердцебиения. При систолической форме нарушения дигоксин помогает ослабить симптомы. Также этот препарат могут назначать людям с фибрилляцией предсердий.
Лечение сердечной недостаточности редко требует хирургического вмешательства. Но если врач обнаружил проблему, которую можно исправить, например, дефект в сердечном клапане или заблокированную коронарную артерию, в этом случае пациенту рекомендуют операцию.
Не ставьте свое здоровье на последнее место, лучше прямо сегодня начните делать маленькие шаги в направлении здорового образа жизни. Отказывайтесь от вредных привычек, больше двигайтесь и следите за тем, что вы едите. И, конечно же, не помешает хотя бы изредка проходить комплексное обследование организма. Будьте здоровы!
Источники:
- Heart failure, Mayo Clinic,
- Heart Failure, American Heart Association,
- Heart failure, Heart and Stroke Foundation of Canada.
Сердечно-легочная недостаточность - причины, симптомы, диагностика и лечение
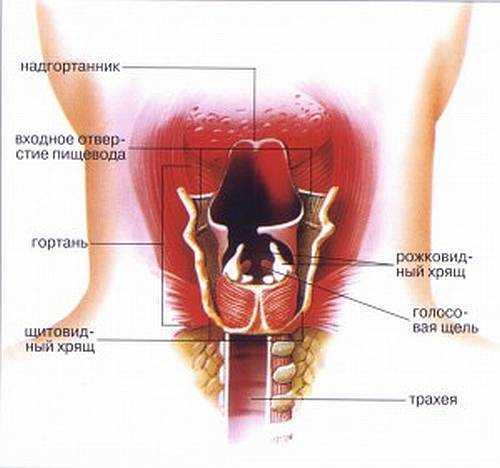
Сердечно-легочная недостаточность – декомпенсированная стадия легочного сердца, протекающая с острой или хронической правожелудочковой сердечной недостаточностью. Характеризуется одышкой, тахикардией, болью в области сердца, периферическими отеками, гепатомегалией, синюшным окрашиванием кожи, набуханием вен шеи. Инструментальная диагностика основана на оценке рентгенологических, электрокардиографических и эхокардиографических данных. Лечение сердечно-легочной недостаточности включает терапию тех заболеваний, которые вызвали развитие синдрома, применение вазодилатирующих, антигипертензивных, мочегонных средств, оксигенотерапии.
Общие сведения
Сердечно-легочная недостаточность (СЛН) – клинический синдром, в основе которого лежит легочная гипертензия, гипертрофия либо дилатация правого желудочка с явлениями недостаточности кровообращения. Развивается при патологии бронхолегочной системы, легочных сосудов и торакодиафрагмальной области. В пульмонологии сердечно-легочную недостаточность, иногда обозначают термином «легочное сердце» (ЛС), однако эти понятия не являются тождественными. Под сердечно-легочной недостаточностью следует понимать лишь декомпенсированную фазу легочного сердца (III стадию легочной гипертензии). I стадия (доклиническая) и II стадия (стабильная) легочной гипертензии протекают без признаков правожелудочковой недостаточности, поэтому расцениваются как компенсированное легочное сердце.
Сердечно-легочная недостаточность
Причины
В основе формирования сердечно-легочной недостаточности лежит стойкая легочная гипертензия, на определенном этапе вызывающая срыв компенсаторных механизмов, в результате чего гипертрофированный правый желудочек перестает справляться с перекачиванием поступающей в него венозной крови. Правожелудочковая дисфункция может быть вызвана тремя группами причин: бронхолегочными, васкулярными, торакодиафрагмальными.
Первая группа причин включает более 20 известных нозологий, на ее долю приходится 80% всех случаев легочного сердца. Наиболее частые среди них – это заболевания, нарушающие воздухонаполнение альвеол: обструктивный бронхит, БЭБ, бронхиальная астма, крупозная пневмония, фиброзирующий альвеолит, туберкулез легких, пневмокониозы, пневмосклероз, саркоидоз Бека, муковисцидоз, поликистоз легких. Развитие сердечно-легочной недостаточности бронхолегочного генеза возможно при коллагенозах (системной красной волчанке, системной склеродермии, дерматомиозите и др.). В некоторых случаях причиной декомпенсации легочного сердца выступают обширные резекции легкого.
Вторая группа факторов затрагивает поражение легочного сосудистого русла. В большинстве случаев формированию сердечно-легочной недостаточности предшествует ТЭЛА, сдавление легочных вен и легочной артерии опухолевыми образованиями, легочные васкулиты, серповидно-клеточная анемия.
К третьей группе причин относятся состояния, сопровождающиеся ограничением подвижности грудной клетки и диафрагмы. В их числе – различные деформации грудной клетки и искривление позвоночника (кифоз, кифосколиоз), массивные плевриты, множественные переломы ребер, анкилозирующий спондилоартрит, синдром Пиквика (с-м ожирения-гиповентиляции). Нарушения подвижности диафрагмы характерны для хронических нервно-мышечных заболеваний (миастении, полиомиелита), ботулизма, пареза и паралича диафрагмы. Заболевания второй и третьей групп суммарно становятся причиной легочного сердца в 20% случаев.
Классификация
Сердечно-легочная недостаточность может носить острое, подострое и хроническое течение. Так, острое легочное сердце всегда имеет декомпенсированный характер, подострое и хроническое – может протекать как с наличием правожелудочковой недостаточности, так и без нее.
Развитие острой сердечно-легочной недостаточности обычно происходит на фоне массивной тромбоэмболии легочной артерии, клапанного пневмоторакса, эмфиземы средостения, астматического статуса. Острое ЛС формируется в течение нескольких часов вследствие резкого и внезапного увеличения давления в легочной артерии, сопровождается расширением полости (дилатацией) правого желудочка, истончением его стенок. Подострая и хроническая форма характерны для других васкулярных, бронхолегочных и торакодиафрагмальных поражений. В этих случаях хроническое ЛС развивается в течение нескольких месяцев и даже лет и сопровождается выраженной гипертрофией миокарда правого желудочка.
Сердечно-легочная недостаточность может протекать в различных клинических типах: по респираторному, церебральному, ангинозному, абдоминальному, коллаптоидному варианту с преобладанием тех или иных симптомов. В клинике респираторной формы декомпенсированного ЛС преобладают одышка, эпизоды удушья, кашель, хрипы, цианоз. При церебральном варианте на первый план выходят признаки энцефалопатии: возбудимость, агрессивность, эйфория, иногда – психозы или, напротив, - сонливость, вялость, апатия. Могут беспокоить головокружения и упорные головные боли; в тяжелых случаях возникают обмороки, судороги, снижение интеллекта.
Ангинозный тип сердечно-легочной недостаточности напоминает клинику грудной жабы с характерными сильными болями в области сердца без иррадиации и удушьем. Абдоминальный вариант декомпенсированного ЛС протекает с болями в эпигастрии, тошнотой и рвотой, иногда – развитием язвы желудка, обусловленными гипоксией органов ЖКТ. Для коллаптоидного варианта типичны преходящие эпизоды артериальной гипотонии, сопровождающиеся резкой слабостью, бледностью, профузным потоотделением, похолоданием конечностей, тахикардией и нитевидным пульсом.
Симптомы сердечно-легочной недостаточности
Острая сердечно-легочная недостаточность характеризуется внезапным началом и резким ухудшением состояния больного буквально за несколько минут или часов. Возникают боли в области сердца, которые сопровождаются выраженной одышкой, ощущением удушья и страхом смерти. Характерен цианоз, артериальная гипотония. Перечисленные симптомы усиливаются в положении стоя или сидя, что связано с уменьшением притока крови к правой половине сердца. Смерть может наступить в считанные минуты от фибрилляции желудочков и остановки сердца.
В других случаях картина острой сердечно-легочной недостаточности может разворачиваться не столь бурно. К одышке присоединяются боли в груди, связанные с дыханием, кровохарканье, тахикардия. При прогрессирующей правожелудочковой недостаточности возникают выраженные боли в правом подреберье, обусловленные увеличением печени и растяжением ее фиброзной оболочки. Вследствие повышения центрального венозного давления появляется набухание шейных вен.
Хроническая сердечно-легочная недостаточность развивается исподволь и является отражением застоя крови в системе вен большого круга кровообращения. Снижается толерантность к физической нагрузке, одышка носит постоянный характер. Обращает внимание синюшность носогубного треугольника, кончика носа, подбородка, ушей, кончиков пальцев. Возникают приступы загрудинных болей (легочная «грудная жаба»), не купируемые приемом нитроглицерина, но уменьшающиеся после введения эуфиллина.
Больные с хронической сердечно-легочной недостаточностью отмечают усталость, быструю утомляемость, сонливость. При физической нагрузке могут возникать обмороки. На декомпенсацию хронического ЛС также указывают тяжесть и болезненность в правом подреберье, никтурия, периферические отеки. В поздних стадиях выявляется отечный синдром, гидроторакс, асцит, сердечная кахексия.
Диагностика
Диагностический поиск при развитии сердечно-легочной недостаточности направлен на выявление основного заболевания, а также оценку степени декомпенсации. Для правильной интерпретации физикальных и инструментальных данных больной нуждается в осмотре пульмонолога и кардиолога. При объективном обследовании у больных с сердечно-легочной недостаточностью отмечается бочкообразная деформация грудной клетки, гепатомегалия, пастозность стоп и голеней. При пальпации прекардиальной области определяется сердечный толчок, при перкуссии - расширение границ относительной тупости сердца. Типично снижение АД, частый аритмичный пульс. Аускультативные данные характеризуются приглушением тонов сердца, акцентом II тона над легочной артерией, расщеплением или раздвоением II тона, появлением патологических III и IV тонов, систолическим шумом, указывающим на трикуспидальную недостаточность.
Наиболее ценными лабораторными критериями сердечно-легочной недостаточности являются показатели газового состава крови: снижение р02, повышение рС02, респираторный ацидоз. Рентгенография органов грудной клетки позволяет обнаружить не только поражение легких, но также признаки кардиомегалии и легочной гипертензии. Ангиопульмонография и вентиляционно-перфузионная сцинтиграфия легких показаны при подозрении на ТЭЛА.
Исследование ФВД при сердечно-легочной недостаточности применяется для оценки характера и выраженности нарушений вентиляции, выявления бронхоспазма. Электрокардиогарфия при остром ЛС позволяет достоверно определит признаки перегрузки правых отделов сердца, а при хроническом ЛС – выявить прямые и косвенные маркеры гипертрофии правого желудочка.
ЭхоКГ служит основным неинвазивным методом, позволяющим оценить внутрисердечную гемодинамику, определить размеры полостей сердца и стенки правого желудочка, установить степень легочной гипертензии. В отдельных случаях, при невозможности установить факт повышенного давления в легочной артерии, прибегают к катетеризации правых отделов сердца. Иногда для верификации генеза сердечно-легочной недостаточности проводится трансбронхиальная или трансторакальная биопсия легких.
Декомпенсацию ЛС следует дифференцировать с пороками сердца, кардиосклерозом, дилатационной кардиомиопатией и другой кардиологической патологией.
Лечение сердечно-легочной недостаточности
Терапия острой сердечно-легочной недостаточности, обусловленной ТЭЛА, осуществляется в условиях ОРИТ. Важнейшими составляющими лечения служат оксигенотерапия, купирование болевого приступа, проведение тромболитической терапии (урокиназа, стрептокиназа, тканевой активатор плазминогена), антикоагулянтной (гепарин, варфарин) и антиагрегантной терапии (пентоксифиллин). В некоторых случаях показана хирургическая тактика – тромбоэмболэктомия из легочной артерии.
При сердечно-легочной недостаточности, развившейся на фоне бронхолегочной патологии, принципы терапии определяются основным заболеванием. Так, в случае ХОБЛ и бронхиальной астмы применяются бронхолитические, муколитические, отхаркивающие средства; при туберкулезе легких – специфические противотуберкулезные антибиотики; при интерстициальных болезнях легких — глюкокортикоиды, цитостатики, интерферон и т. д.
На всех этапах терапии сердечно-легочной недостаточности осуществляются ингаляции кислорода. С целью снижения легочного сосудистого сопротивления и давления в легочной артерии используются вазодилататоры (теофиллин, антагонисты кальция, нитраты, ингибиторы АПФ). Пациентам с отечным синдромом назначаются диуретики под контролем водно-электролитного равновесия и КЩС. Вопрос о целесообразности назначения сердечных гликозидов при сердечно-легочной недостаточности остается спорным. В качестве паллиативной меры используются повторные кровопускания, на время улучшающие состояние больного.
Больным с рефрактерной к консервативному лечению легочной гипертензией могут выполняться оперативные вмешательства: баллонная предсердная септостомия, симпатэктомия, редукция легочной ткани, трансплантация легких или комплекса «сердце-легкие».
Прогноз и профилактика
Прогноз при развитии сердечно-легочной недостаточности очень серьезен. Острое легочное сердце представляет непосредственную угрозу жизни больного. Хроническая сердечно-легочная недостаточность носит прогрессирующий характер. Продолжительность жизни пациентов с хроническим ЛС в стадии декомпенсации не превышает 2,5–5 лет. После трансплантации легких 3-летняя выживаемость составляет 55-60%. Первичная профилактика сердечно-легочной недостаточности состоит в своевременном распознавании и лечении причинных заболеваний, отказе от курения, исключении факторов риска, способствующих обострению ХНЗЛ.
причины, виды и стадии, симптомы, диагностика, лечение, профилактические меры
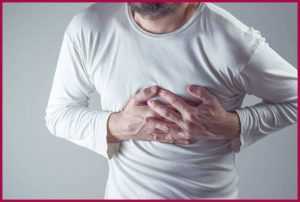
Острая сердечная недостаточность является опасной проблемой, которая при отсутствии помощи приводит к смерти человека. Сердце теряет способность перекачивать кровь, что подталкивает к различным осложнениям. Больной в этой ситуации требует срочной помощи медиков в условиях кардиологической реанимации.
Особенности заболевания
Сердечная недостаточность является острым или хроническим состоянием, при котором слабеют сократительные манипуляции мышцы и в кругах кровообращения развиваются застойные процессы.
При этом человек при незначительных нагрузках и в состоянии покоя ощущает одышку, быстро устает, страдает от посинения ногтей и области носогубного треугольника.
При острой сердечной недостаточности развивается отек легких, кардиогенный шок. Хроническая форма недуга опасна появлением кислородного голодания органов и тканей. Данное заболевание является самой частой причиной смерти людей.
Снижение сократительных функций приводит к тому, что сердце не может удовлетворять потребность организма в крови.
Патология беспокоит в результате пороков, кардиомиопатии, ишемии, гипертензии и других недугов.
Основные причины
Развитие острой формы происходит под влиянием:
- Заболеваний, которые снижают сократительные способности сердечной мышцы, повреждая или оглушая ее. Это происходит при инфаркте миокарда, когда нарушение притока крови к участку сердца вызывает гибель клеток, при воспалениях сердечной мышцы, а также после оперативных вмешательств на сердце или в результате применения аппарата искусственного кровообращения.
- Декомпенсации хронической недостаточности, по итогам которой сердце не может обеспечить органы достаточным количеством крови.
- Нарушения целостности клапанов и камер.
- Скопления жидкости между листами околосердечной сумки, делающим невозможным нормальное сокращение сердца из-за сдавливания сердечных полостей.
- Утолщения стенок сердечной мышцы.
- Гипертонического криза. При этом показатели артериального давления значительно превышают норму.
- Патологий малого круга кровообращения. Острую недостаточность может спровоцировать закупорка легочной артерии тромбами, которые обычно формируются в нижних конечностях или тазу, острые патологии легких вроде бронхита или пневмонии, ускорение или замедление ритма сердца.
Существуют также внесердечные причины болезни. Острая сердечно-сосудистая недостаточность может быть вызвана:
- инфекционными процессами;
- развивающимся нарушением кровообращения в головном мозге, при котором ткани подвергаются повреждению, и функции органа нарушаются;
- обширными оперативными вмешательствами;
- тяжелыми травмами головного мозга;
- токсическим воздействием на сердечную мышцу лекарственными препаратами или спиртными напитками;
- электроимпульсной терапией, повреждениями в результате воздействия на организм электрического тока.
Виды и стадии
Существует несколько вариантов течения недуга.
Если движение крови проходит по застойному типу, то наблюдают развитие:

Для гипокинетического типа гемодинамики наблюдается развитие:
- Кардиогенного шока. При этом резко снижаются сократительные способности миокарда, и прекращается поступление крови ко всем органам и тканям.
- Аритмического шока, связанного с нарушением биения сердца.
- Рефлекторного шока. Он возникает в результате сильной боли и быстро устраняется обезболивающими средствами.
- Истинного кардиогенного шока. Проблема наблюдается, если поражена половина мышц левого желудочка. Обычно, это происходит у людей после 60 лет при повторном инфаркте и при наличии гипертензии и сахарного диабета.
Также может произойти резкое ухудшение течения хронической недостаточности сердца. При этом адекватное кровоснабжение органов и тканей становится невозможным.
Характерные симптомы
Симптомы острой сердечной недостаточности связаны с нарушением функций левого или правого желудочков.
Развитие левожелудочковой недостаточности наблюдается при патологиях, повышающих нагрузку на левые отделы сердца. Это возможно, если человек страдает артериальной гипертензией, аортальным пороком, перенес инфаркт миокарда.
 Если левый желудочек не может выполнять свои функции, то происходит повышение давления в крупных и мелких сосудах легких, их проницаемость увеличивается, из-за чего жидкая часть крови протекает через их стенки. Развивается интерстициальный, а постепенно и альвеолярный отек.
Если левый желудочек не может выполнять свои функции, то происходит повышение давления в крупных и мелких сосудах легких, их проницаемость увеличивается, из-за чего жидкая часть крови протекает через их стенки. Развивается интерстициальный, а постепенно и альвеолярный отек.
Клиническая картина этого состояния представлена сердечной астмой и альвеолярным отеком легких. Приступ появляется, если человек подвергается физическим или эмоциональным нагрузкам. От резкого удушья больные, как правило, страдают ночью, что заставляет их просыпаться.
Для сердечной астмы характерно появление чувства нехватки воздуха, учащенного сердцебиения, кашля с мокротой, сильной слабости, холодного пота. Приступ вынуждает человека присесть и опустить ноги.
Осмотр показывает побледнение кожи, посинение носогубного треугольника, сильную одышку. Пульс будет слабым, часто наполненным, аритмичным, границы сердца расширяются влево, сердечный тон глухой. Артериальное давление постепенно снижается. Дыхание становится жестким, слышны единичные сухие хрипы.
С развитием застоя в малом круге кровообращения прогрессирует отек легких. Во время резкого удушья больной начинает кашлять и выделяется пенистая розовая мокрота, это связано с появлением в ней примесей крови.
Пациент дышит, как кипящий самовар, находится в сидячем положении с опущенными вниз ногами, лицо синеет, шейные вены набухают, кожа покрывается холодным потом.
При наличии отека легких необходимо срочно доставить больного в отделение интенсивной терапии и оказать медицинскую помощь, так как вероятность летального исхода очень высока.
Левопредсердную недостаточность встречают при митральном стенозе. Клинические проявления имеют сходство с патологией левого желудочка.
 Развитие правожелудочковой недостаточности происходит в связи с закупоркой тромбом крупных ветвей легочной артерии.
Развитие правожелудочковой недостаточности происходит в связи с закупоркой тромбом крупных ветвей легочной артерии.
Происходит развитие застоя в большом круге кровообращения, из-за чего отекают нижние конечности, болит справа под ребрами, распирают и пульсируют вены на шее, возникает одышка, синеет поверхность кожного покрова, появляются давящие боли в области сердца.
Также происходит ослабление периферического пульса, резкое снижение артериального давления.
Если правожелудочковая патология развивается в стадии декомпенсации, то признаки появляются раньше, чем при острой недостаточности левого желудочка. Это связано с тем, что последний обладает большим набором компенсаторных возможностей, так как является самым мощным отделом сердца.
Диагностирование
Признаки острой сердечной недостаточности являются показанием для срочной госпитализации. В ходе диагностики:
- Анализируют анамнеза болезни и оценки жалоб пациента.
- Анализируют жизненного анамнеза. Это позволит выявить возможные причины развития патологического состояния.
- Определяют наличие подобных проблем у ближайших родственников.
- Проводят врачебный осмотр. Проводиться определение хрипов в легких, шумов в сердце, измерение артериального давления, определение стабильности гемодинамики (особенностей движения крови по сосудам). Поддерживают адекватный уровень АД и пульса.
- Выполняют электрокардиографию. В ходе исследования выявляют увеличение размера левого желудочка, признаки перегрузки и другие специфические особенности нарушения притока крови к сердечной мышце.
- Назначают общее исследование крови. Процедура выявляет наличие воспалительного процесса по повышению уровня лейкоцитов, увеличению скорости оседания эритроцитов.
- Проводят общей анализ крови. Если в моче появляется белок, лейкоциты и эритроцитов, это говорит о заболеваниях, являющихся осложнением недостаточности сердца.
- Выполняют биохимическое исследование крови для определения уровня холестерина, триглицеридов, глюкозы.
- Проводят эхокардиографию. Это ультразвуковое исследование сердца, которое применяют, чтобы оценить и контролировать локальные и общие функции желудочков, клапанов, выявить патологические процессы в перикарде, механические осложнения после инфаркта миокарда, новообразования в сердце и другие особенности.
- Определяют уровень биомаркеров являющихся специфическими признаками поражения миокарда.
- Назначают рентгенографию грудной клетки. В ходе процедуры оценивают размеры и четкость тени сердца, а также выраженность застойных процессов в легких. Рентген позволяет подтвердить диагноз и оценить эффективность терапии.
- Определяют газовый состав крови.
- Назначают коронароангиографию. Это рентгеноконтрастная методика исследования венечных сосудов, обеспечивающих поступление крови к сердцу. Процедура помогает выявить, в каком месте и насколько сильно сужена артерия.
- Выполняют мультиспиральную компьютерную томографию с применением контрастного вещества. Во время исследования вводят контрастное вещество, позволяющее увидеть изображение сердца и создать его трехмерную модель. Метод необходим для выявления возможных дефектов в стенках сердца, клапанах, проверить их работу и выявить сужение сосудов сердца.
- Проводят катетеризацию легочной артерии для определения острой формы сердечной недостаточности.
- Назначают магнитно-резонансную томографию для получения точного изображения органа.
- Определяют натрийуретический пептид. Повышение его уровня происходит в зависимости от степени сердечной недостаточности.
Методы лечения
Острая сердечная недостаточность – это состояние, угрожающее жизни человека.
Терапия болезни после первой помощи зависит от основной причины:
- Если нарушение вызвано аритмией, то чтобы стабилизировать состояние больного и наладить кровообращение, восстанавливают нормальную частоту сокращений.
- При наличии инфаркта миокарда для восстановления нормального тока крови применяют системный тромболизис, то есть с помощью тромболитических препаратов растворяют тромбы. Лекарства вводят внутривенно.
- Если острая недостаточность возникает при травмах, разрыве миокарда, повреждения клапана, необходимо срочно госпитализировать больного и оказать ему хирургическую помощь.
Острую застойную правожелудочковую недостаточность лечат методом коррекции состояний, которые ее вызвали, то есть устраняют тромбоэмболию, астматический статус.
Непосредственно сердечную недостаточность устраняют:
- Кислородотерапией.
- Седацией. Медикаментами вызывают сон, от которого пациента можно разбудить в любое время.
- Обезболивающими средствами.
- Сердечными глюкозидами, которые оказывают стимулирующее влияние на сердце.
- Кардиотониками для увеличения сократимости сердечной мышцы.
- Диуретиками для выведения лишней жидкости из организма.
- Сосудорасширяющими препаратами.
- Дезагрегантами для снижения склеивания тромбоцитов.
Осложнения и прогноз
Если вовремя больному не будет оказана медицинская помощь, то наступает смерть.
Профилактика
Чтобы избежать острой формы сердечной недостаточности, необходимо:
- посещать врача не реже двух раз в год, особенно если имеются хронические болезни сердечно-сосудистой системы;
- отказаться от курения и злоупотребления спиртными напитками;
- избегать психоэмоциональных нагрузок;
- поддерживать оптимальную массу тела;
- обеспечить себе регулярные физические нагрузки;
- контролировать показатели артериального давления;
- рационально и сбалансировано питаться, употреблять продукты, в составе которых больше клетчатки, отказаться от жареных продуктов, горячего и острого;
- контролировать показатели холестерина.
Соблюдение этих рекомендаций позволит снизить вероятность развития острой недостаточности сердца.
Симптомы сердечной недостаточности у мужчин и как ее распознать
Дисфункция кардиальных структур встречается в практике профильных специалистов в 15-17% случаев от всех обращений пациентов, независимо от пола.
Многие ситуации фиксируются «в зародыше», хотя сам человек и не подозревает о проблеме.
Симптоматика скудная или отсутствует вообще, обнаружить расстройство можно только посредством ЭКГ и эхокардиографии, плюс на выручку приходит рутинное первичное обследование прямо в кабинете кардиолога.
Острая сердечная недостаточность встречается, преимущественно, у мужчин старшей возрастной группы, что связано с конституциональными особенностями тела, гормональным фоном, вредными привычками, тяжелой работой (не всегда), накопленным грузом соматических заболеваний, невнимательным отношением к здоровью.
Симптомы сердечной недостаточности у мужчин нетипичны, развиваются постепенно, если речь не идет об остром типе, когда счет на минуты.
Патологический процесс формируется годами, расстройства самочувствия наслаиваются поэтапно.
Усредненные показатели нужно пропускать через призму конкретного случая, расценивать как ориентир для анализа собственных ощущений.
Если присутствует хотя бы один признак или нечто, отдаленно его напоминающее, нужно обращаться к врачу-кардиологу как можно быстрее.
Симптомы хронической СН
Расстройство встречается у мужчин старше 40 лет. На долю пациентов этой группы приходится до 70% всех описанных клинических случаев.
Оставшиеся 30% — это молодые больные, от 25 до 35 лет, по объективным причинам их несколько меньше.
Типичная характеристика симптоматического комплекса — вялое, поступательное, а не одномоментное развитие, возможность подразделения на 3 стадии, которые, однако, смазаны и не имеют четких границ и критериев.
Общая астения, слабость, усталость
Относится к смешанным, кардиально-неврологическим явлениям и является первым признаком недостаточного кровообращения в организме. Причина примерно одна и та же всегда.
По мере прогрессирования патологического процесса, сердечной недостаточности, мышечный орган утрачивает нормальную насосную функцию.
Падение сократительной способности структуры обуславливает слабый выброс крови в аорту и соответственно большой круг. Откуда она поступает ко всем тканям и системам. В частности, страдает и головной мозг.
Поскольку трофика ослабевает, нервные волокна (которые, к слову, особенно требовательны к питанию и чрезвычайно «прожорливы»), переходят в «экономный» режим. Что и приводит к снижению продуктивности мышления, общему падению активности.
Человек не в силах выполнять действия, требующие длительной концентрации. А затем и повседневные заботы становятся непосильными.
Купировать расстройство самочувствия можно только в рамках систематического лечения. Отдельно влиять на признак смысла нет.
Одышка, снижение толерантности к физической нагрузке
Имеет выраженную корреляцию с тяжестью общего состояния больного. На ранних стадиях, когда человек еще относительно здоров и нормально себя чувствует, обнаружить снижение способности выполнять физическую работу непросто.
Большая часть пациентов не доходят до того пика, когда симптом проявляется. Первыми проблему обнаруживают спортсмены любители, профессионалы, лица, занятые тяжелым механическим трудом.
Прогрессирование патологического процесса до момента, когда признак становится очевидным, занимает от полугода до 3-5 лет, заканчивается усугублением состояния.
Сначала человек не может подняться на 3 этаж по лестнице в среднем темпе. А затем движение и до первого становится крайне затруднительным.
Кульминация подобного расстройства — неспособность передвигаться вообще.
Даже пешие прогулки, поход в магазин на соседней улице требуют невероятного напряжения сил. Каждый раз пациент рискует. Есть вероятность критического падения артериального давления, развития асфиксии и смерти человека.
К счастью, время на диагностику и лечение обычно есть. Не считая атипичных клинических случаев и тяжелых быстро прогрессирующих форм сердечной недостаточности.
Подробнее о симптоме читайте в этой статье.
Боли в грудной клетке
Нетипичный признак патологического процесса. Более характерно такое отклонение для инфаркта, стенокардии, одним словом — коронарной недостаточности разных типов. Дискомфорт всегда указывает на ишемические процессы и скудное питание кардиальных структур.
Встречаемость симптома при описываемом диагнозе — около 20%. При этом виновником оказывается не сама сердечная дисфункция (она обуславливает боли косвенно), а нарастающее нарушение трофики миокарда.
Дискомфорт кардиального происхождения почти всегда давящий, жгучий или распирающий.
Прострелы, покалывание малотипичны для сердечнососудистых проблем. В большинстве своем такой характер боли исключает кардиальное происхождение.
Аритмии разных форм
Здесь вариантов может быть масса.
- Синусовая тахикардия. Встречается в 60% случаев на ранней стадии. Затем примерно втрое реже, уступая опасным формам расстройства.
Увеличение частоты сокращений сердца на фоне активизации особого скопления клеток (так называемый СУ или синусовый узел).
Сопровождается ростом ЧСС на фоне нормальных, правильных интервалов между ударами. Показатель растет до уровня 110-120, редко больше.

- Брадикардия. Урежение частоты сокращений. Обычно обуславливается нарушением проводимости структур мышечного органа. Электрический импульс от синусового узла запаздывает.
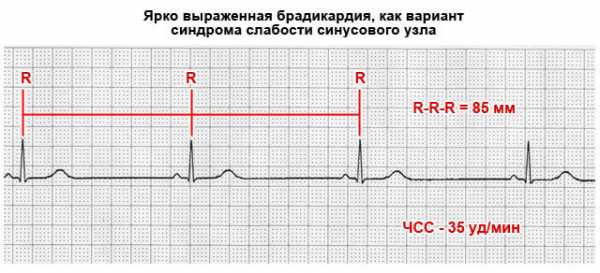
В результате слежения скорости движения импульса, отдельные камеры начинают генерировать собственный.
Хаотичные сокращения приводят к падению сократительных возможностей и питания тканей. Сюда же включается и пароксизмальная тахикардия с ростом ЧСС до 200-300 уд.
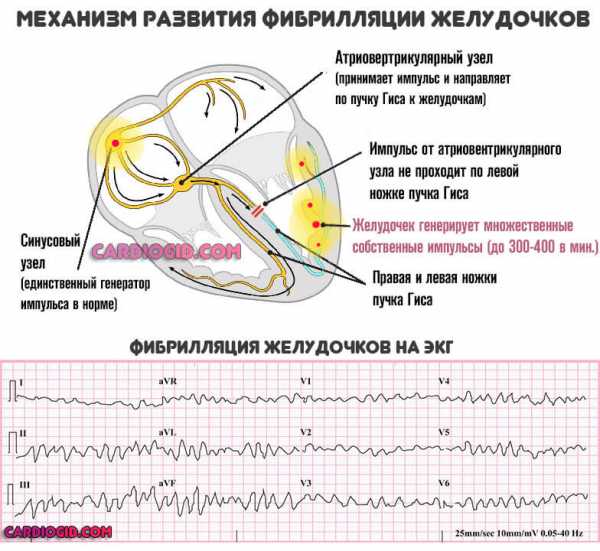
- Групповая экстрасистолия. Появление аномальных ударов между полноценными сокращениями. Обычно парных (по типу бигеминии), идущих друг за другом по нескольку.
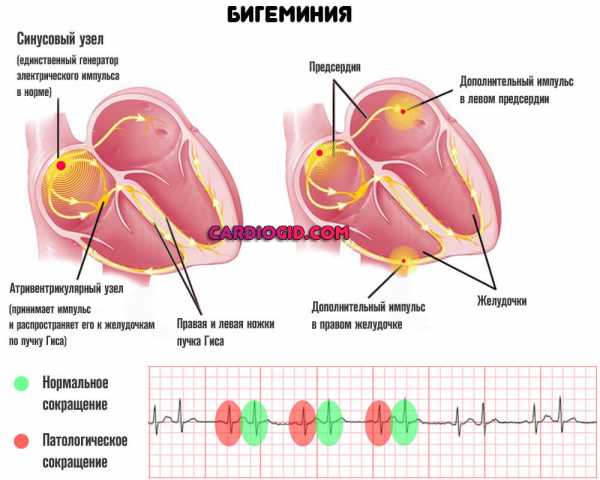
Последние две формы аритмии особенно опасны, потому как нередко заканчиваются остановкой сердца, асистолией. Развиваются относительно поздно, спустя несколько лет от начала процесса.
Головная боль
Сопровождает не все формы сердечной недостаточности. Относится к неврологическим симптомам.
Причина в падении качества трофики (питания) церебральных тканей. Локализуется в теменной, височной областях, затылке. Может быть диффузной, распространенной по всему черепу (разлитой характер).
Считается тревожным симптомом, потому как указывает на нарастающие явления ишемии головного мозга.
Рано или поздно без лечения и должного контроля случатся острая цереброваскулярная недостаточность — инсульт с непредсказуемыми по тяжести последствиями.
При обнаружении требуется проведение параллельной терапии с применением препаратов, улучшающих трофику нервных волокон, ноотропов, стабилизирующих скорость и качество обменных процессов.
Но это симптоматическая мера. Основные усилия нужно направить на устранение сердечной недостаточности.
Головокружение
Имеет те же корни, что и предыдущее описанное проявление. Сопровождается невозможностью ориентироваться в пространстве, человек занимает вынужденное положение.
Мир вращается перед глазами, параллельно возникают тошнота и рвота.
Симптом течет приступообразно. Сопровождает больного непостоянно, но регулярно. Причина расстройства в поражении экстрапирамидной системы. Особенно страдает мозжечок.
Возникают нарушения координации, шаткость походки. Все в рамках неврологического комплекса.
Потеря сознания
Проявляется внезапным обмороком. Обычно неглубоким на ранних стадиях. Человека легко вывести из синкопального состояния.
В то же время, это негативный прогностический признак, потому как в условиях адекватной или хотя бы приемлемой трофики тканей головного мозга такой момент не наблюдается.
Прогрессирование сердечной недостаточности хронического типа дает усугубление признака. Обмороки становятся чаще, глубже.
В особенно сложных клинических случаях наступает коматозное состояние, сопор с формальным сохранением физиологических функций. Гибель пациента в таком случае не заставит себя долго ждать.
Прочие варианты неврологических проявлений
Возникают спонтанно, по мере прогрессирования нарушения кровообращения в головном мозге. Несут большую опасность для здоровья.
Расстройства не стойкие до определенного момента. Но в тканях постоянно происходят процессы склерозирования. Изменения необратимы.
Мозг обладает большими компенсаторными способностями, но рано или поздно дефицит разовьется и приобретет стойкий характер.
Что это будет — зависит от локализации деструктивного процесса. Затылочная доля дает визуальную симптоматику, височная связана с памятью, слухом, сохранностью сознания, лобная отвечает за поведение, интеллектуальные и творческие способности и так далее.
Возможно сочетание дефицитарных явлений. На фоне длительно текущей сердечной недостаточности именно такой вариант проявляет себя наиболее часто.
Психические расстройства
Имеет место нарушение настроения. Дистимия, которая представлена депрессией. Длительность такого отклонения неопределенно большая.
Некоторые не выходят из патологического тягостного состояния годами, пока существует ослабление кровотока в головном мозгу и снижена сократительная способность миокарда. Это чисто органическое нарушение.
Возможно акцентуирование отдельных личностных черт, новые не приобретаются, обостряются уже существующие. Обычно негативные.
Агрессивность, склонность к насилию, депрессивность, ворчливость и сварливость, педантичность.
Бледность кожных покровов
Кожа приобретает мраморный оттенок, покрывается сосудистым рисунком, становится холодной на ощупь.
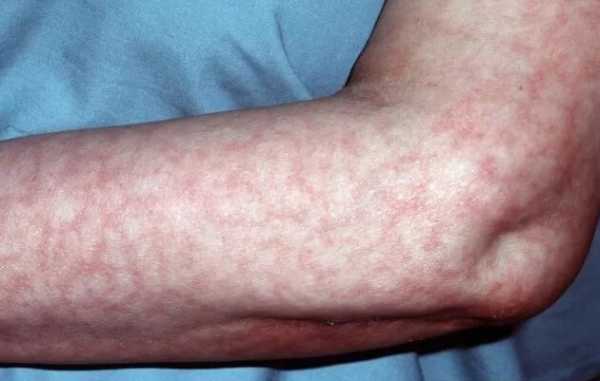
Не всегда симптом сопровождает пациента постоянно, возможны временные проявления.
Также изменяется оттенок ногтевых пластин (посинение), слизистых оболочек, кончика носа. Особенно хорошо заметно это на примере десен и позволяет распознать сердечную недостаточность достаточно точно.
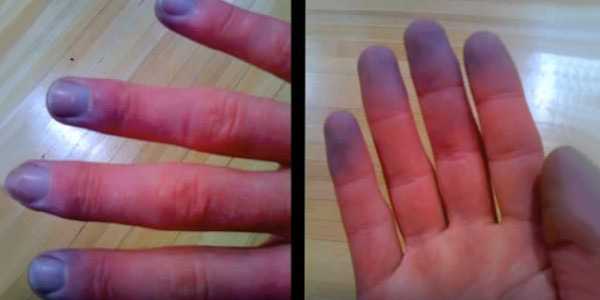
Легочные проявления
Возникает выраженная одышка и кашель без выделения мокроты. Непродуктивный рефлекс мучительный, не снимается стандартными препаратами.
Только наркотические средства, угнетающие признак на центральном уровне оказывают какое-то влияние на состояние больного.
По мере прогрессирования возникает кровохаркание. Выделяется пенистая мокрота розоватого цвета с алыми прожилками.
Это еще один тревожный признак. Он указывает на застой в малом круге и вероятность развития смертельных последствий.
Также требуется проведение дифференциальной диагностики, чтобы отграничить сердечную недостаточность от рака легких, туберкулеза.
Подробнее о сердечном кашле и как его отличить от любого другого читайте здесь.
Отеки
Периферические на начальном этапе. Страдают ступни, лодыжки. Затем вовлекаются голени, бедра. На фоне длительно текущего дисфункционального расстройства обнаруживается отечность лица.
Причины в накоплении избыточного количества жидкости. А это, в свою очередь, развивается как итог недостаточности работы структур выделительной системы.
Подробнее об отеках ног при сердечной недостаточности и методах лечения читайте в этой статье.
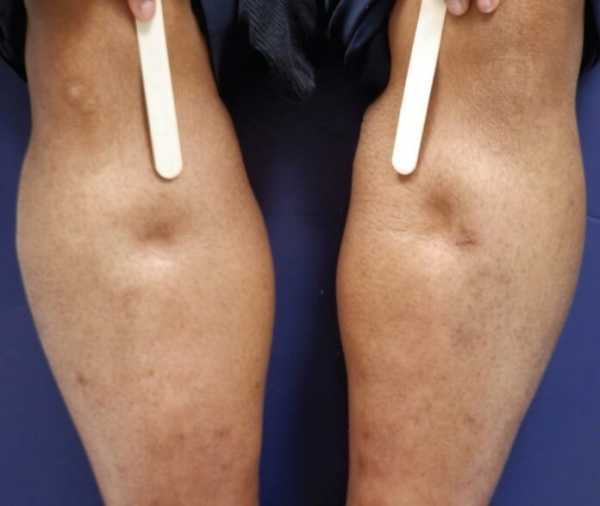
Расстройства со стороны печени
Еще один фактор отеков. Дополнительно развивается асцит: увеличение объема живота за счет скопления жидкости в брюшине.
Обнаруживается рост размеров органа, выход его за край реберной дуги (диагностируется в момент пальпации), болевой синдром в правом боку.
Возможна механическая желтуха, изменение оттенка кожи на зеленоватый в результаты выброса пигмента в кровеносное русло.
Проблемы с почками
Возникают на сравнительно поздних этапах сердечной недостаточности в качестве осложнения.
Дисфункция начинается с отеков. Затем нарушается фильтрующая способность, и расстройство сменяется обратным: избыточный выход мочи в сутки. Так называемая полиурия.
На развитой стадии все снова «переворачивается в ног на голову». Обнаруживается снижение количества выделяемой урины до 300-500 мл и менее, вплоть до полного отсутствия мочеиспускания, анурии.
Внимание:Это неотложное состояние, требуется срочная госпитализация и проведение лечения.
На фоне расстройства возможно развитие злокачественной гипертензии. Стабильного критического увеличения АД с деструкцией органов-мишеней: сетчатки, сердца, почек, головного мозга.
Рост давления в венах
Сопровождается их набуханием, особенно на шее. Несет неочевидные последствия для здоровья человека.
Объективные отклонения
Изменение частоты сердечных сокращений. Фиксируется инструментальным путем с помощью тонометра или специального автоматического монитора.
Рост уровня артериального давления на ранних стадиях. Снижение показателя по мере прогрессирования болезни, потому как тонус сосудов недостаточный, выброс падает до существенных отметок. Требуется срочная медицинская помощь.
Обнаружить отклонения можно и собственными силами, с применением полуавтоматического бытового тонометра.
Снижение либидо, бесплодие
У мужчин наступает сексуальная дисфункция и бессилие. Все это на фоне падения влечения.
В то же время, снижается качество сперматогенеза, объем семенной жидкости уменьшается по разным оценкам на 15-50%, в зависимости от тяжести патологического процесса.
Причина одна и та же всегда: слабое кровообращение в области малого таза.
Признаки острой сердечной недостаточности
Развиваются в считанные минуты, сопровождается грозными проявлениями. Клинически соответствует тяжелому приступу сердечной астмы.
- Выраженная одышка, доходящая до асфиксии. В отличие от хронического типа, в данном случае наблюдается резкое катастрофическое падение естественной функции организма. Расстройство чревато снижением газообмена, обмороком, смертью от критических осложнений (остановка кардиальной деятельности, дыхания).
- Синюшность кожных покровов. Симптомы острой сердечной недостаточности сопровождаются изменением оттенка кожи, ногтей, слизистых оболочек. Обнаруживается цианоз. В зависимости от его локализации, можно говорить о тяжести патологического процесса.
- Кашель, кровохаркание. Сопровождаются выраженным отхождением жидкой соединительной ткани в смеси со слизью. Возможна стремительная асфиксия и смерть больного.
- Нарушения сознания. В результате острого ослабления питания головного мозга. При падении качества трофики в церебральных структурах на 25% и более вероятно развитие инсульта. Параллельное течение двух неотложных состояний, усугубляет прогнозы, летальность близится к 80% и более.
- Выраженная слабость, сонливость, астения. Как в ходе самого эпизода острой сердечной недостаточности, так и после него. В качестве осложнения. Продолжительность расстройства — около суток по окончании критического периода.
- Хрипы. Булькающее дыхание, свисты. Хорошо слышны даже без использование стетоскопа.
- Психомоторное возбуждение, паническая атака. В зависимости от индивидуальных особенностей психики, вероятность развития отклонения варьируется от 15% до 70%.
Первые признаки сердечной недостаточности у мужчин, хронического характера — одышка, аритмия, усталость.
При острой форме все проявления нарастают в течение считанных минут, поэтому трудно обнаружить очередность.
В заключение
Сердечная недостаточность у мужчин сопровождается выраженной клиникой, но неспецифичной. А на ранних стадиях нарушений самочувствия как таковых нет или они скудны и не обращают на себя внимание.
Патология хорошо обнаруживается инструментальными методами. Требуется регулярное прохождение профилактических осмотров под контролем кардиолога.
О причинах и методах лечения хронической СН читайте в этой статье, острая форма описана здесь.
симптомы, причины и неотложная помощь
Кардиальные структуры выполняют важнейшую функцию — перекачивание крови, обеспечение адекватного газообмена и трофики тканей. Вне нормальной функциональной активности мышечного органа о здоровье и адекватном состоянии тела нет речи.
Острая сердечная недостаточность — это внезапное нарушение работы сердца с ослаблением деятельности желудочков и невозможностью обеспечения органов и систем кровью.
В отличие от хронической разновидности, эта характеризуется сиюминутным отклонением, орган работает примерно на треть собственных возможностей. Отсюда ишемия (кислородное голодание) как самого миокарда, так и церебральных структур (мозга), и иных систем.
Нарушение сократимости желудочков приводит к летальному исходу в 50-70% зафиксированных клинических ситуаций. Для восстановления жизнедеятельности требуется помощь сразу нескольких специалистов, как профильного, так и реаниматолога.
Речь о неотложном состоянии, потому как только возникают симптомы, нужно вызывать скорую медицинскую помощь.
Даже в случае спонтанной стабилизации состояния существует высокий риск тяжелых последствий инвалидизирующего рода: ИБС, хронизации процесса. Это уже прямой путь к отсроченному летальному исходу.
Механизм развития патологии
Суть патологического процесса заключается в нарушении сократимости кардиальных структур. В ходе развития возникает отклонение в работе желудочков. Всего их два.
Левый перекачивает кровь по большому кругу. Он отвечает за обеспечение всего организма кислородом и питательными веществами.
Правый функционирует слабее, транспортирует жидкую соединительную ткань по малому. В основном обеспечивается газообмен в легочных структурах.
В рамках острой сердечной недостаточности падает сократимость тканей кардиальных структур. Отсюда невозможность адекватного питания организма.
Причины тому разные: гормональный сбой, скачок артериального давления в критических пределах, злоупотребление кофе или наркотическими веществами (особенно опасен «уличный» героин).
Развитие процесса сопровождается генерализованной гипоксией и массой симптомов со стороны органов и систем.
Классификация
Типизировать патологический процесс можно по главному основанию. Это локализация болезнетворного явления. Соответственно, говорят о таких формах:
- Острая левожелудочковая сердечная недостаточность. Наиболее распространенный вид состояния. Встречается в 60-70% клинических ситуаций. Сопровождается выраженной клинической картиной.
Недополучают кислорода и питательных веществ все ткани, в том числе головной мозг и само сердце.
Сердце страдает в первую очередь, все может закончиться инфарктом миокарда и скорым летальным исходом.
Восстановление в случае своевременной помощи вероятно, важно на пропустить момент. Реабилитационный период длится от 6 до 12 месяцев, требуется пожизненная поддерживающая терапия.
- Острая недостаточность правого желудочка. Менее распространенное явление. Определяется в 20-30% ситуаций.
Сопровождается легочными отклонениями, газообмен нарушается в меньшей степени. Помощь столь же срочная, летальность несколько ниже.
Если на фоне левожелудочковой недостаточности смерть наступает, примерно, в 30% ситуаций, данный процесс заканчивается фатально в 15% случаев
- Двусторонний процесс. Он же бивентрикулярный. Относительно редкое явление. Частота — примерно 10% всех зафиксированных эпизодов.
Отмечаются генерализованный нарушения всех органов и систем, без возможности восстановления.
Летальность максимальна. Согласно медицинским выкладкам. Вероятность смерти составляет, примерно 95%. Реанимационные мероприятия не возымеют эффекта.
Причины острой левожелудочковой недостаточности
Факторы развития болезнетворного процесса подобного рода многообразны. В основном это кардиальные моменты (примерно в 98% ситуаций).
Среди возможных патологий:
- Оперативные вмешательства травматического рода. Даже вмешательство по поводу аппендицита при определенных условиях может сказаться негативным образом. Обычно процесс имеет ятрогенную природу. Неправильный наркоз, чрезмерной интенсивная площадь операции.
- Ожоги большой поверхности тела. Вызывают острые нарушения работы сердца. Это основная причина смерти пациентов комбустиологии. Восстановление представляет большие сложности, если не сказать полную невозможность.
- Обширный инсульт. Как правило геморрагический. Острое нарушение мозгового кровообращения на фоне отмирания большого количества функционально активных клеток нейронов.
Обычно нарушается регуляция сократимости сердечных структур. Особенно часто подобное наблюдается при поражении ствола церебральных образований.
Предотвращение инсульта — основная методика превенции сердечной недостаточности неврогенного типа.
- Патологии щитовидной железы. Сказывается тяжелый тиреотоксикоз, то есть чрезмерная выработка гормонов соответствующего органа (гипертериоз). Симптомокомплекс максимален, не заметить явление весьма проблематично. Лечение под контролем эндокринолога.
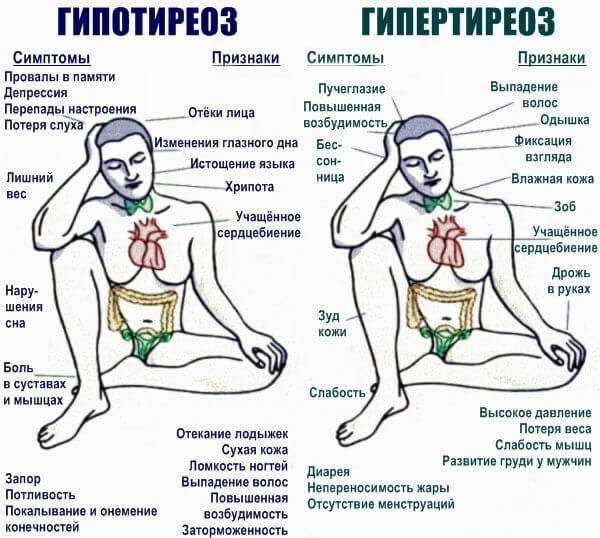
- Проблемы с надпочечниками. Феохромоцитома, опухоли гипофиза и самих парных органов вызывают рост артериального давления и нарушают нормальную частоту сердечных сокращений.
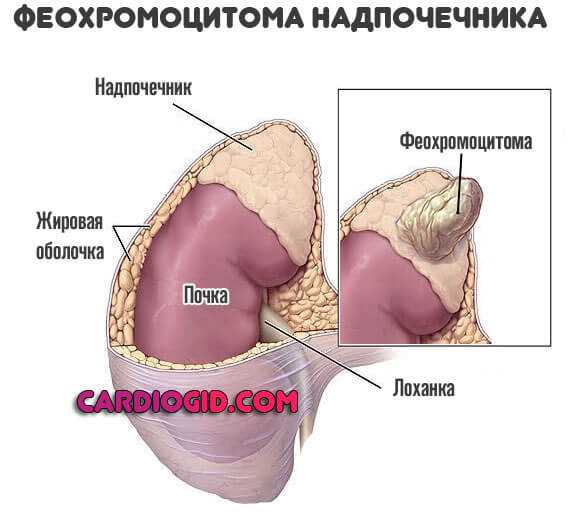
Хаотичные сигналы не позволяют кардиальным структурам работать адекватно. Лечение оперативное, радикальное.
Частый клинический вариант — гиперкортицизм, сопровождающийся вторичной болезнью Иценко-Кушинга.
Это опасное, тяжелое состояние, потенциально летальное. Качество жизни снижается: деструкция костей и опорно-двигательного аппарата, ожирение, галлюцинаторные синдромы, вот лишь часть возможных проявлений.
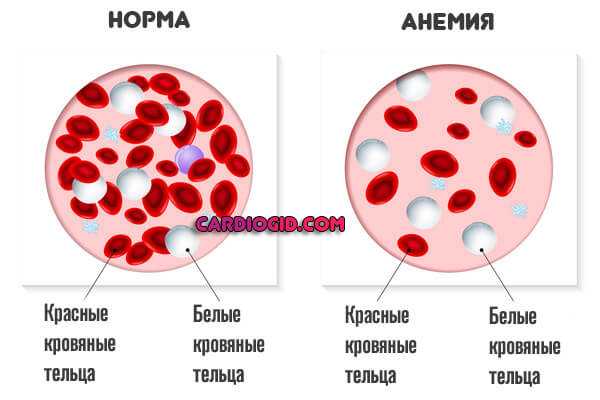
- Анемия любого типа. Железодефицитная, мегалобластная, иных разновидностей. Обычно длительно текущее снижение концентрации гемоглобина в крови.
Без лечения приводит к кардиальной дисфункции. Восстановление проводится под контролем профильного врача.
Для устранения проблем нужно нормализовать работу кроветворной системы. Сделать это можно только комплексными методами: медикаменты + витамины и диета.
- Неопластические процессы злокачественного рода. Опухоли с метастазами провоцируют генерализованное нарушение работы всего тела. Организм отравляется, происходит общая интоксикация. Помощь паллиативная, возможности кардинально повлиять на состояние нельзя.
- Острые интоксикации. Алкогольные, наркотические, отравление солями тяжелых металлов, препаратами, иными веществами. В рамках терапии проводится срочная дезинтоксикация, вливание питательных растворов парентерально.
- Печеночная недостаточность. В рамках длительно текущего гепатита или цирроза печени. Терапевтические мероприятия под контролем гастроэнтеролога или профильного врача.
- Почечная дисфункция. Приводит к нарушению синтеза прегормонов и фильтрации мочи.
- Кардиопатия. Острое отклонение работы миокарда. Сократимость падает, кровообращение ослабляется.
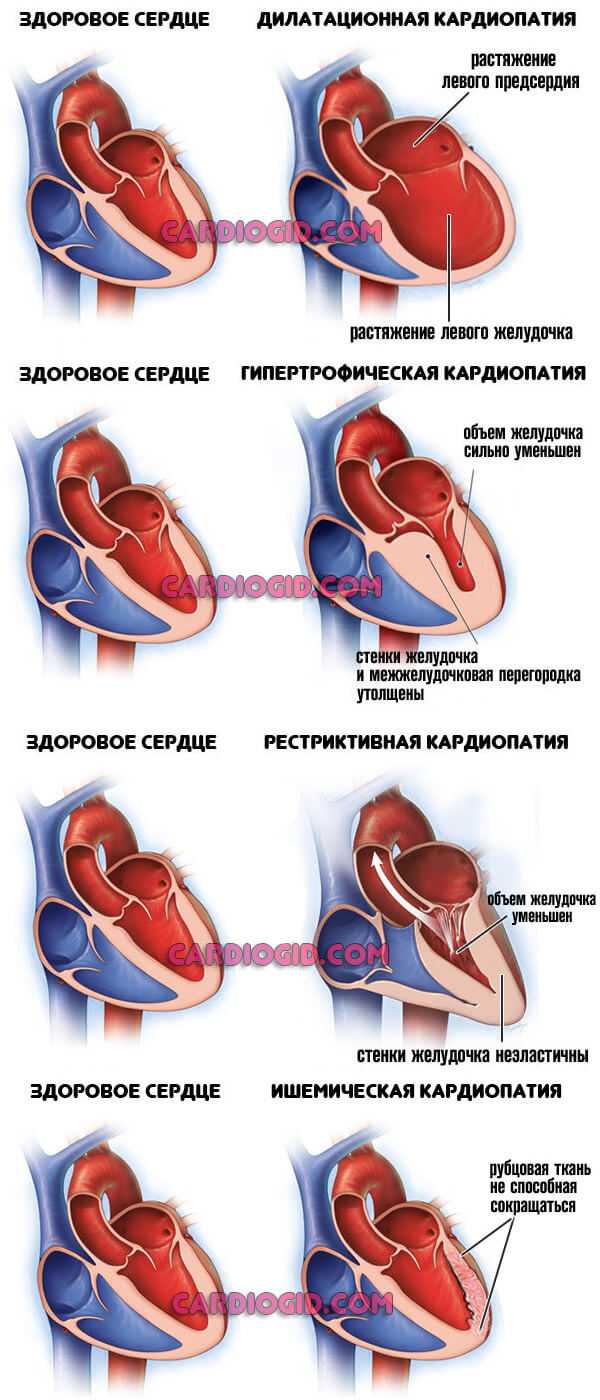
- Травматические поражения сердца. В том числе ушибы.
- Хроническая недостаточность в фазе декомпенсации. До этого доводить не стоит, нужно обращаться к кардиологу на этапе появления первых симптомов.
- Врожденные и приобретенные пороки сердца. Например пролапс митрального клапана. Не проявляются никак, даже недостаточность возникает тихо, без выраженных признаков.
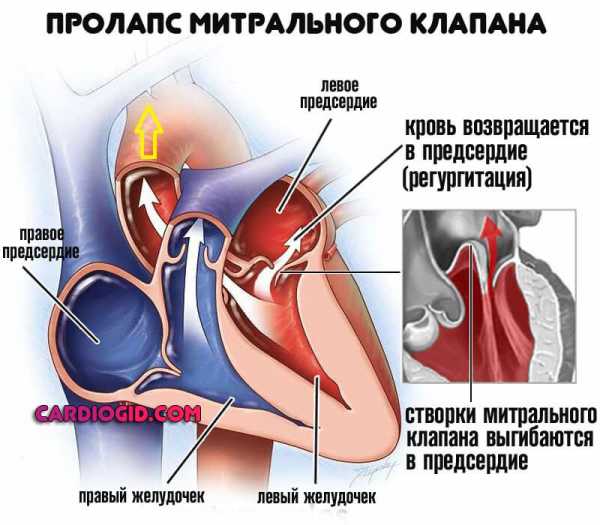
- Гипертонический криз. С первого раза подобное возникает рано, чаще имеет место опасный рецидив.
- Воспалительные поражения миокарда. Инфекционного или аутоиммунного характера. Миокардит, перикардит.

- Инфаркт. Острое нарушение питания сердечной мышцы. Обширность поражения напрямую обуславливает дисфункциональные расстройства. Также подобным образом проявляется рецидив патологического состояния.
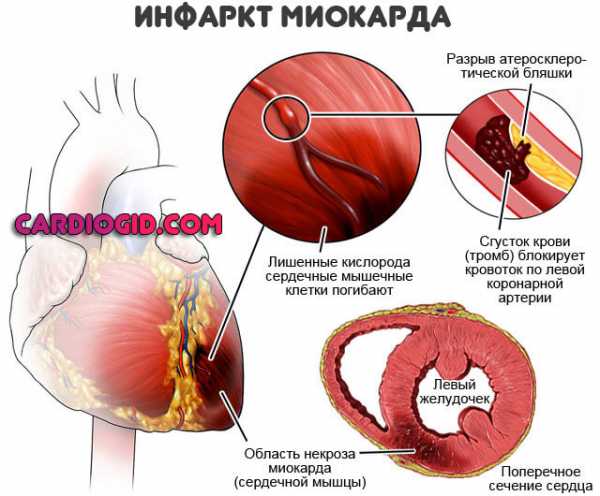
Причины острой правожелудочковой СН
Подобная разновидность развивается несколько реже. Факторы становления:
- Тяжелая бронхиальная астма в фазе декомпенсации. Трудно поддается коррекции.
- Тромбоэмболия. Закупорка сосудов кровяными сгустками.
- Инфаркт миокарда.
- Воспаление легких. Особенно двустороннее.
- Травмы грудной клетки.
- Плеврит.
Причины во многом схожи. Разбираться нужно быстро, поскольку времени на полное исследование нет. Помощь срочная, неотложная. В реанимационном отделении.
Симптомы
Проявления процесса развиваются стремительно, в течение 5 минут – 2 часов. В крайне редких случаях возможно постепенное нарастание признаков, это дает некоторое время на раздумья. Действовать в любом случае нужно быстро.
Левожелудочковой ОСН
Острая сердечно-сосудистая недостаточность левого желудочка проявляется тремя синдромами: астмой, кардиогенным шоком или отеком легких.
Среди характерных моментов:
- Одышка интенсивного характера. В состоянии полного покоя пациент не может набрать воздуха. Возникает угрожающее состояния, чреватое само по себе летальным исходом.
- Паническая атака. Больной становится тревожным, боязливым. Нарастает моторная активность, что может усугубить течение состояния.
- Сидячее положение теле без возможности прилечь. Сразу становится хуже.
- Падение артериального давления в широких пределах. На фоне кардиогенного шока — критическое, около 70 на 50 или около того. Такое явление купируется в первую очередь препаратами на основе адреналина.
- Бледность кожных покровов.
- Гипергидроз или повышенная потливость.
- Цианоз носогубного треугольника. Посинение пальцев рук, ног, дермального слоя.
- Хрипы в легочных структурах. Выслушиваются даже без специального оборудования.
- Сухой или влажный кашель с выделением незначительного количества мокроты.
- Помрачение сознания на фоне кардиогенного шока. Возникает в короткий сроки. Пациента трудно вывести из синкопального состояния. Возможна кома, перепутать ее с обмороком не трудно.
- Дизурия. Полное отсутствие мочеиспускания.
Обычно симптомы острой сердечной недостаточности левостороннего плана встречаются в системе. Сразу все. Их купирование представляет большие сложности.
Правожелудочковой ОСН
Основные явления данной разновидности отклонения связаны с застоем крови в системе. Признаки острой сердечной недостаточности правого желудочка следующие:
- Слабая одышка. Не достигает критических значений, когда частота движений доходит до отметок более 25 в минуту.
- Синюшность кожных покровов.
- Боли в правом боку на фоне поражения печени. Особенно, если процесс длится долго.
- Дискомфорт за грудиной. Давящие, тянущие ощущения, жжение.
- Тахикардия, но возможны и иные виды аритмии.
- Набухание шейных вен.
Симптомы острой недостаточности правостороннего типа купируются в реанимации, что дает лучшие прогнозы. Выживаемость достигает 50-70% в случае своевременной госпитализации.
Алгоритм доврачебной помощи
Независимо от квалификации, нужно вызывать скорую помощь. Дома сделать можно очень немногое, требуется специально оборудованный стационар.
Примерная схема мероприятий такова:
- Посадить пациента, под спину положить подушку, можно несколько, создать подобие валика. Важно, чтобы была опора. Конечности опущена для обеспечение нормального периферического кровообращения. С другой же стороны восстановится нормальное питание миокарда, что снизит риски обширного инфаркта.
- Снять тугие нательные украшения, ослабить воротник рубашки или другой одежды.
- Обеспечить приток свежего воздуха в помещение. Открыть окно или форточку.
- Измерить артериальное давление и частоту сердечных сокращений. Любые отклонения сообщить врачу. Пытаться сбить показатели своими силами не имеет смысла, поскольку получится только хуже.
- При наличии симптомов отека легких дать больному подышать парами этилового спирта. Подойдет обычная водка. Свойства алкоголя замедлят прогрессирование патологического процесса.
В дальнейшем нужно успокоить тревожного пациента. До приезда врачей сделать нельзя больше ничего.
Внимание:На догоспитальном этапе препараты давать нельзя, возможно резкое усугубление состояния и смерть.
Диагностика
Ведением больных занимаются кардиологи с врачами экстренной помощи в рамках реанимации. На обследование времени крайне мало, каждая минута на счету. Тем не менее, нужно провести минимум мероприятий. Но сначала частично стабилизировать состояние больного.
Примерный перечень действий:
- Электрокардиография. Профильная методика. Направлена на выявление функциональных нарушений со стороны сердца. Даже малейшие отклонения будут заметны. Учитывая тяжесть состояния, аритмию обнаружить нетрудно в том числе и малоопытному врачу.
- Эхокардиография. Ультразвуковой способ оценки состояния кардиальных структур. Показывает органические нарушения со стороны органа. В рамках срочной диагностики проводится в первую очередь, наравне с ЭКГ.
- Рентгенография грудной области.
- Определение сатурации кислорода. На фоне острое сердечной недостаточности показатель резко упадет. В норме он составляет 97% и выше.
- Общее исследование крови в срочном порядке.
Данные за органическую патологию есть всегда. Но устранение первопричины — второстепенная задача. Главное стабилизировать состояние. Затем можно прибегнуть к более глубокой диагностике.
Примерный перечень мероприятий:
- МРТ/КТ сердца и кардиальных структур, головного мозга по мере надобности, надпочечников.
- Ангиография.
- Измерение скорости кровотока с помощью УЗИ-методики.
- Сцинтиграфия. Радиоизотопное исследование.
Возможно проведение инвазивных способов диагностики. Комплекс мероприятий определяется врачами, исходя из предполагаемого патологического процесса. Нагрузочные тесты не проводятся никогда. Это чревато остановкой сердца и летальным исходом.
Срочное лечение
Терапия строго медикаментозная, в большинстве случаев хирургическая помощь смысла не имеет, по крайней мере, на первом этапе. До стабилизации состояния речи об операции не идет.
Примерная схема курации такова:
- Обезболивание и купирование панической атаки, тревожного расстройства. Применяется Пенталгин, Димедрол. В рамках интенсивного синдрома возможно применение наркотических препаратов: Промедол, Морфин. Это крайняя мера, состояние может стать хуже. Важно точное дозирование средства.
- Восстановление кардиальной активности, в том числе сократимости желудочков. Дофамин. Стимулирует сердечную деятельность. Сердечные гликозиды. В основном Дигоксин и его аналоги. Аретриальное давление при применении указанных средств не меняется, однако использовать их при доказанном инфаркте строго воспрещается, вероятен летальный исход.
- Адекватная разгрузка сердца. Необходима для восстановления нормального кровотока и обеспечения деятельности кардиальных структур хотя бы на минимально приемлемом уровне. Диуретики срочного действия вроде Фурасемида, бета-блокаторы (Анаприлин или Карведилол), органические нитраты. Возможно использование медикаментов на основе фенобарбитала (Корвалол), также транквилизаторов (Диазепам и аналоги).
Это основные направления срочного лечения, направленного на восстановление и стабилизацию сердечной деятельности.
Поддерживающая терапиия
В рамках поддерживающей терапии показаны такие медикаменты:
- Кортикостероиды внутривенно. Преднизолон или Дексаметазон. В ограниченном количестве, не более 3-4 недель.
- Бронхолитики (Эуфиллин и другие).
- Ангиопротекторы.
- Противотромбические медикаменты. Восстанавливают реологические свойства крови. Подойдет Аспирин Кардио, лучше в такой модификации. Классическая форма ацетилсалициловой кислоты дает много побочных эффектов.
Возможные последствия
Вероятные осложнения понятны и без объяснений. Наиболее частые варианты:
- Кардиогенный шок. Критическое падение значений артериального давления, а также сократимости миокарда. Восстановление практически невозможно, медицинская помощь редко дает эффект.
Летальность близится к 100%. Даже если пациент выберется из неотложного состояния, велика вероятность смерти в пераспективе ближайщих 2-3 лет, возможно меньше.
Таких больных нужно вести под тщательным динамическим наблюдением. Каждые 3 месяца следует навещать кардиолога.
- Отек легких. В результате нарушения газообмена и венозного оттока. В структурах дыхательных путей скапливается жидкость. Кровообращение ослабевает, растут явления интоксикации организма. Вероятная асфиксия с полной невозможностью легочной деятельности.
- Инфаркт миокарда. Острое нарушение кровообращения в кардиальных структурах. Обычное явление на фоне длительно текущей или острой сердечной недостаточности. Это осложнение резко увеличивает летальность основного процесса, примерно на 30-40%.
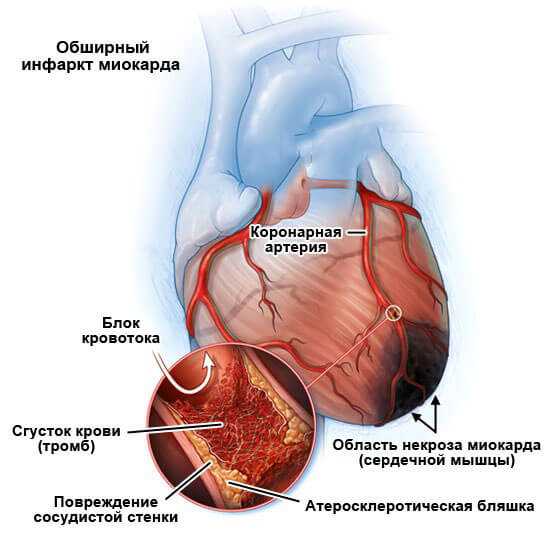
- Инсульт. Схожее явление. Сопровождается нарушением питания церебральных структур и обширным отмиранием нейронов.
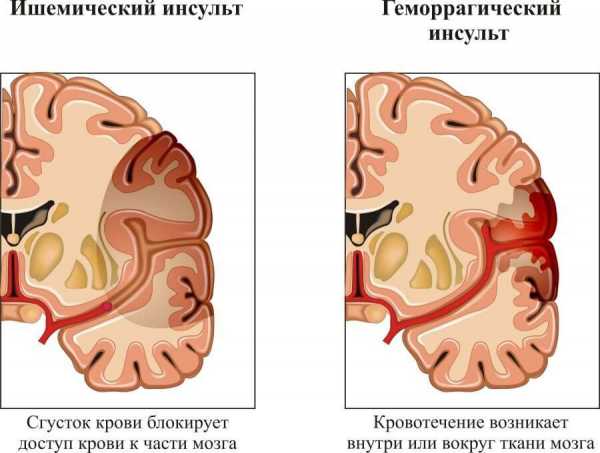
Летальный исход венчает сердечную недостаточность. Это наиболее вероятный исход вне грамотной помощи.
Прогностические оценки
Прогнозы определить трудно. Нужно учитывать массу моментов.
Неблагоприятные факторы:
- Значительный возраст больного (50+).
- Наличие артериальной гипертензии в анамнезе, иных соматических кардиальных проблем.
- Патологии эндокринной или нервной системы.
- Инсульты или инфаркты в прошлом.
- Плохой отклик на проводимое срочное лечение в рамках стационара.
- Отсутствие эффекта от терапии.
- Рецидив процесса.
Обратные признаки ассоциированы с более-менее нормальным прогнозом. Если говорить более конкретно, медиана выживаемость больных составляет 3-5 лет.
Без медицинской помощи речь идет о 95% летальности в той же перспективе или менее. Кратковременные явление, вроде патологии на фоне ожогов, легочной недостаточности устраняются легче, если нет сопутствующих осложнений, прогноз хороший.
Продолжительность жизни не ограничена рамками заболевания.
Внимание:Заранее прогнозировать исход не станет никто. Для этого нужно изучить анамнез и историю болезни, посмотреть на эффективность терапии и общее состояние пациента.
В заключение
Острая форма сердечной недостаточности представляет собой существенное снижение интенсивности кровяного выброса.
Восстановление маловероятно, не считая редких случаев. Выкарабкаться из состояния без серьезных последствий могут только 10-15% пациентов. Остальные становятся инвалидами и принимают препараты постоянно. Также возможен и даже вероятен летальный исход.
признаки острой и хронической ХСН
Сердечная недостаточность (СН) представляет собой распространенный патологический процесс. Женщины страдают несколько реже, но активность состояния и агрессивность его течения у них выше, прогнозы хуже, что делает вопрос ранней диагностики и назначения терапии ключевым.
Симптомы заболевания у обоих полов идентичны и зависят как от локализации отклонения (правый или левый желудочек), так и от давности развития (острая или хроническая стадия), наличия терапии, ее качества и прочих моментов, вплоть до возраста больной.
Это не только собственно сердечные признаки, но и проявления со стороны других органов. Запущенные формы быстро приводят к декомпенсации, генерализованной полиорганной недостаточности и смерти пациентки.
По описанной клинической картине можно заподозрить у себя нарушение. Само заболевание развивается в результате длительного течения гипертонии, после перенесенного инфаркта или воспаления миокарда. Прочие факторы встречаются реже.
Различия в симптомах до и после климакса
Принципиальных момента два:
- У пожилых женщин отсутствует нарушение менструального цикла, поскольку менопауза уже наступила. До 40 лет этот симптом хорошо заметен.
- В поздний период (50-60 лет) выраженность проявлений выше, прогнозы хуже, потому как продукция гормонов падает, даже заместительная терапия не может полностью компенсировать состояние.
В молодые годы эстрогены помогают частично устранить нарушения и смягчить патологический процесс. В остальном, признаки будут одинаковы не зависимо от возраста пациентки.
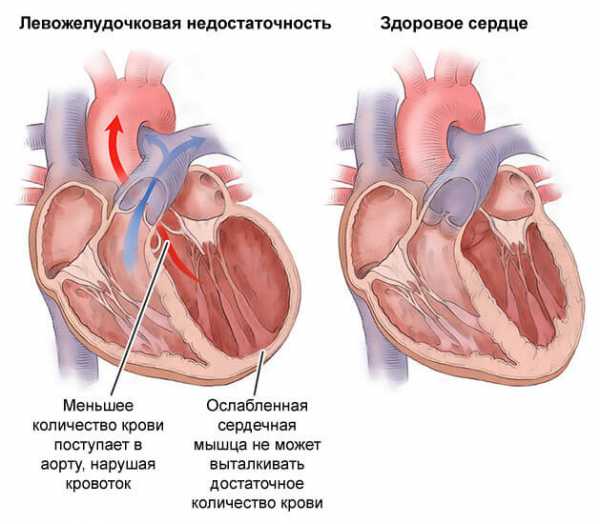
Симптомы хронической правожелудочковой СН
Непереносимость физической активности. Развитие ХСН у женщин всегда сопровождается падением механических возможностей тела. Поскольку мышечный орган в недостаточной мере выбрасывает кровь в малый круг, она слабо насыщается кислородом.
При прохождении по всему телу, ткани недополучают питания и O2, потому энергетический обмен, сократимость мышц падает, становится недостаточной. Организму приходится затрачивать куда большие усилия. Ходьба сопоставима с бегом и так далее.
Выраженное нарушение не считается нормой. Оно говорит об отсутствии даже частичной компенсации состояния, требуется лечение под контролем кардиолога. Полного восстановления ждать не приходится, но улучшить качество жизни можно.
Одышка
На ранних стадиях развивается после интенсивной физической нагрузки и идет в системе с предыдущим проявлением. Позднее, по мере прогрессирования заболевания положение усугубляется.
Невозможно не то что заниматься спортом или вести активный образ жизни, даже с постели встать подчас задача невыполнимая. Поход в магазин, пешая прогулка становятся сродни подвигу.
Это сравнительно поздняя, запущенная стадия патологического процесса. Доводить до нее не стоит. Как только отклонение достигает такой черты, на полное и даже относительное восстановление рассчитывать уже не приходится.
Единственное, что под силу сделать врачам, частично купировать проявление и продлить биологическое существование пациентки. На какой срок — зависит от индивидуального анамнеза.
Слабость, астенические явления
Результат недостаточного питания церебральных структур. Головной мозг состоит из скоплений нервной ткани. Они особенно чувствительны к концентрации кислорода в крови. Даже минимальное отклонение от нормы будет ощущаться.
Сонливость, падение работоспособности, невозможность выполнять обязанности по дому и нежелание что-либо делать (апатия) — это части одного целого. Имеют название астении.
Выявить причину такого нарушения без привязки к прочим симптомам трудно, это не патогномоничное (не характерное) явление.
Оно типично для множества состояний (от психических расстройств шизофренического спектра до банальной усталости, недостаточности отдыха, отсутствия четкого графика).
Бессонница
Проявляет себя едва ли не с начала. Предстает в двух формах:
- Первая. Пациентка ложится, выключает свет. Проваливается в бессознательное состояние и через 10 минут пробуждается необычайно бодрый и свежий. Обычно резко. Спустя примерно 20-30 минут или около того опять накатывает усталость и так продолжается всю ночь.
- Другой вариант — просто частые пробуждения без периодов выработки большого количества кортизола и временного повышения активности.
Коррекция состояния возможна легкими снотворными. Даже по устранении сердечнососудистой патологии симптом преследует больную.
Особенно заметен этот симптом у женщин после 50 лет, когда сон нарушается естественным образом, а сердечная недостаточность налагает свой отпечаток, усугубляет состояние.
Необъяснимая потливость
Вне связи с физической активностью. Возникает приступами. Обычно гипергидрозу предшествует ощущение прилива крови к лицу.
Это нормальное явление в климактерический период и момент до него, примерно за пару лет. Потому возможна ложная диагностика.
У молодых же женщин вариантов нет. Речь о признаке патологии. Какой — нужно разбираться. Классическое сочетание — повышенная потливость и нарушение сердечного ритма по типу синусовой тахикардии дает врачу много информации.
Но сопутствующие признаки есть не всегда. Нужна объективная инструментальная диагностика.
Изменение цвета кожи
Побледнение, по всему телу. На фоне невыраженного состояния с полной или частичной компенсацией, проявление развивается временно — длится от пары минут до нескольких часов.
Сопровождается вегетативными признаками: тошнотой, головокружением, сердцебиением, слабостью и прочими. Сквозь белую кожу просвечивают сосуды. «Мраморный» рисунок характерен именно для нарушения работы сердца.

Также изменяется цвет десен. Слизистых оболочек вообще. Это типичное проявление сердечной недостаточности.
Аритмии
На ранних этапах, пока организм еще способен частично компенсировать нарушение, речь о синусовой тахикардии.
Количество сердечных сокращений растет до 100-180 ударов в минуту. Длительность эпизода — не более 10-20 минут, чуть реже возможны исключения.
Симптом сохраняется даже во время ночного отдыха, когда интенсивность сердечной деятельности падает. В этом случае такого не наблюдается.
Когда тело уже не справляется, развивается декомпенсация с брадикардией. Снижением ЧСС до 60 ударов. Возможно присоединение опасных форм аритмии, вроде фибрилляции, групповой экстрасистолии и прочих.
Кашель, кровохаркание
Указывает на застойные явление в правом желудочке. Он отвечает за движение крови по малому кругу. Рост давления в легочных артериях и прочих структурах приводит выходу части вещества в дыхательные пути.
Кровь раздражает мерцательный эпителий, провоцирует рефлекторный кашель. Ложно проявление может быть принято за часть клинической картины туберкулеза.
Для этого инфекционного заболевания сердечные симптомы также типичны. Нужна дифференциальная диагностика. Достаточно анализа мокроты и рентгенографии грудной клетки.
Признакий левожелудочковой СН
Эта камера отвечает за выброс крови в большой круг через аорту, а оттуда жидкая ткань двигается по всему организму.

Становится понятно, какой ущерб приносит падение сократительной способности миокарда и малый объемы питания всех структур тела.
Головокружение
Развивается как итог длительной ишемии мозга. Обычно проявление мало заметно, до определенного момента. Затем вертиго достигает значительных масштабов.
Пациентка не способна ориентироваться в пространстве, занимает вынужденное лежачее положение.
Длительность одного такого эпизода может достигать нескольких дней. Речь об опасном проявлении. Ишемия церебральных структур нередко заканчивается инсультом.
Головная боль
Цефалгия. Локализуется в затылочной области, висках, темени. Давящая, пульсирующая. Следует в такт за биением сердца, сопровождается выраженным нарушением самочувствия: тахикардией, тошнотой.
Купирование проявления возможно с помощью препаратов-анальгетиков (Пенталгин и прочие). Возникает симптом внезапно, может указывать на развивающийся инсульт.
Тошнота и рвота
Изолированно не встречаются. Сопровождает головную боль, прочие астенические явления. Однако эпизоды опорожнения желудка не приводят к облегчению. Почему так?
Причина в рефлекторном характере. При отравлении токсины перестают стимулировать особые центры головного мозга, все восстанавливается.
Что же касается сердечной недостаточности, указанные нервные скопления недополучают питательных веществ. Отсюда постоянная стимуляция, до тех пор, пока трофика не будет нормализована.
Слабость
По уже названным причинам. В этом случае фактор примерно тот же самый. С той лишь разницей, что процесс непосредственный.
Если правожелудочковая недостаточность сопряжена со скудным обеспечением крови кислородом, при этом формальный объем сохранен, тут мало само количество жидкой соединительной ткани, выбрасываемой в систолу.
Из-за слабости сокращений возникает невозможность адекватного питания органов. Последствия уже известны: снижение качества жизни из-за дискомфорта, инсульт, в перспективе нескольких лет возможна сосудистая деменция. Разновидность приобретенного слабоумия.
Усиленное мочеиспускание
Развивается периодами. Обычно после выраженного приступа сердечной недостаточности. В момент отклонения почки не справляются со своей функцией из-за малого объема поступающей крови.
Как только сократительная способность миокарда приходит в норму, жидкость начинает выводиться. А поскольку скапливается ее много, необходимо экстренное выведение.
Полиурия не продолжается долго. Максимум несколько часов. Те же симптомы развиваются при пароксизмальной тахикардии.
Если приступу обильного мочеиспускания предшествует быстрое биение сердца, нужно насторожиться и снова проконсультироваться у кардиолога.
Периферические отеки
Формируются в результате почечной недостаточности. Согласно статистике, примерно 60% женщин с СН страдают еще и дисфункцией выделительной системы.
Без лечения она прогрессирует стремительными темпами. Восстановление в определенный момент становится невозможным.
Сначала отекают только ступни и лодыжки, затем икры, бедра. На развитой стадии страдают руки, лицо.
Применение мочегонных препаратов позволяет добиться коррекции только в начальной фазе болезни. Затем стимуляция окажет скорее обратное действие.
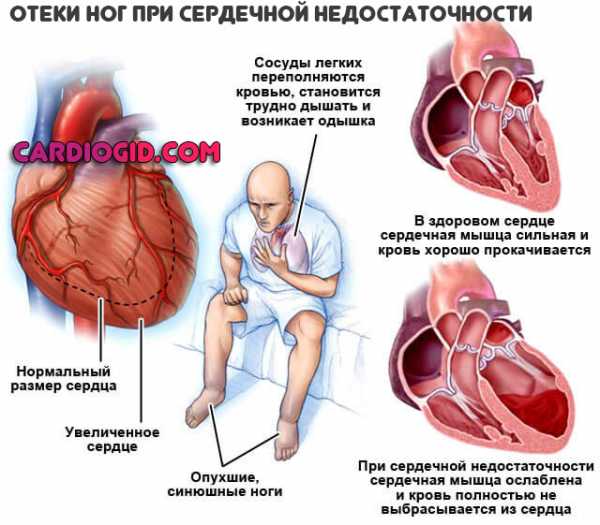
Нарушения менструального цикла, бесплодие
Возникает в 90% случаев. Причина все в том же — скудное кровообращение в органах малого таза. Задействована группа факторов.
Основной — недостаточная выработка специфических гормонов. Эстрогена и прогестерона. Отсюда нарушение цикла по типу ановуляции или раннее его прерывание до наступления секреторной фазы.
Помимо отклонения естественного процесса, падает еще и фертильность. Женщина не может забеременеть долгое время, а после оплодотворения, если такое и случается, возникает быстрое прерывание гестации, выкидыш.
Причина может быть неочевидной на первый взгляд. После оценки состояния репродуктивной системы и параллельной диагностики сердечнососудистых патологий все становится на свои места.
Недостаточность обоих желудочков
Провоцирует генерализованные нарушения со стороны всего организма.
- Полиорганная дисфункция. Страдает печень, почки и головной мозг. Также само сердце. В перспективе нескольких месяцев или лет вероятна смерть пациентки.
- Головные боли. В затылочной области и темени.
- Аритмии. По типу брадикардии, а потом экстрасистолии. Когда в нормальную частоту сокращений и интервалы между ударами вторгается еще одно мышечное движение. При повторении возможна остановка сердца.
Все описанные выше проявления присутствуют в той или иной мере, поскольку речь о генерализованном нарушении сократительной способности всего миокарда.
Симптомы острой правожелудочковой СН
- Одышка, возникающая без связи с физической нагрузкой. Возникает внезапно, сопровождается выраженным дискомфортом, возможна потеря сознания. При попытках двигаться, все еще хуже, вплоть до инсульта, остановки сердца или смерти пациентки.
- Удушье. Более грозное состояние. Сопровождается полной невозможностью набрать воздуха. При перемене положения тела — несколько проще. Если лечь — развивается асфиксия. Нарушения подобного плана в острый период — одна из характерных черт правожелудочковой недостаточности, которая часто и становится причиной гибели больной.
- Падение артериального давления до критических отметок. Ниже 90 на 60 мм рт. ст. Субъективно ощущается слабостью, сонливостью, головокружением. Вероятна потеря сознания, глубокий обморок.
Дальнейшее прогрессирование заканчивается комой и смертью. Если пациентке не помочь восстановление уже невозможно.
К тому же гипотония приводит к еще большему падению сократительной способности миокарда. Процесс циклический, усугубляет сам себя. Требуется срочная госпитализация в стационар.
- Набухание шейных вен. Результат роста давления в одноименных сосудах. Считается визитной карточкой острого патологического процесса.
- Нарушения сознания, работы головного мозга. По типу глубокого обморока или комы. Возможны выраженные психические расстройства, кратковременного характера.
- Цианоз носогубного треугольника. Посинение области вокруг рта и губ.
- Бледность кожи. Дермальные покровы становятся беловатыми. То же касается и слизистых оболочек, особенно десен.
- Потливость. Гипергидроз. Как итог патологического рефлекторного расширения периферических капилляров.
- Паническая атака. В момент острого приступа пациентка испытывает сильный страх, волнение. Может вести себя неадекватно.
Психомоторная активность существенно растет, женщина мечется, не находит места. При возникновении проявления больная не может контролировать поведение.
По мере прогрессирования, особенно, если это не первый эпизод острой сердечной недостаточности, признак ослабевает, а затем и вовсе не обнаруживается.
- Болевой синдром в грудной клетке. Давление или жжение, минимальное. Дает знать о себе отдаленным дискомфортом непонятного характера. Увязать неприятное ощущение с проблемами сердца возможно не всегда, нужно смотреть на сопутствующие симптомы.
- Отеки. Периферические и центральные. Развиваются в течение считанных часов.
Признаки острой сердечной недостаточности у женщин в правой камере, преимущественно, легочные, дыхательные. За редкими исключениями. Прогноз относительно благоприятен, поскольку есть время на диагностику и лечение.
Признаки острой левожелудочковой СН
- Аритмия — первый признак сердечной недостаточности. Проявляет себя смесью брадикардии с экстрасистолией. Пульс слабый, прощупывается плохо.
- Кашель с кровью, но без мокроты. Если приступ длится долго, то с вязким, прозрачным экссудатом и вкраплениями жидкой соединительной ткани.
- Удушье. В любом положении тела. Пациентка сидит, не может набрать воздуха.
- Церебральные проявления: головная боль, вертиго, обмороки, кома, отклонение работы органов чувств.
- Психомоторное возбуждение, психические нарушения: неадекватность, спутанность сознания, апатичность, падение скорости и продуктивности мышления, ступор.
- Выраженный отек легких или сердечная астма. Оба состояния требуют срочной транспортировки в больницу, качественного лечения. Симптомы примерно одни и те же: удушье, асфиксия, кровохаркание, слабость, потеря сознания, нарушение ритма и прочие.
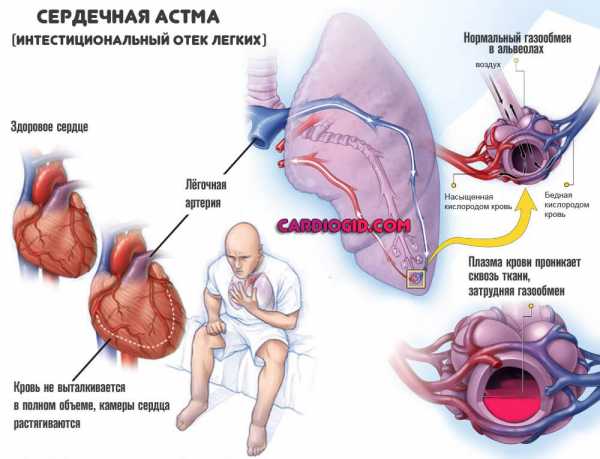
Острая дисфункция обоих желудочков
Симптомы сердечной недостаточности у женщин подобного плана — комплекс описанных выше проявлений со стороны дыхательной системы, нервных структур, самого мышечного органа. Летальный исход наступает в 70% случаев. Без качественной медицинской помощи — значение абсолютное.
Подытожим
Сердечная недостаточность — это падение сократительной способности миокарда, обычно существенная. Отсюда снижение гемодинамики, невозможность обеспечить организм кислородом и питательными веществами.
Симптомы неспецифичны. По одним признакам определить, в чем проблема не получится. Нужна инструментальная диагностика.
Лечение позволяет компенсировать состояние и достигнуть благоприятного прогноза.