Что такое микоплазма
Микоплазмы — Википедия
| Микоплазмы | |||
|---|---|---|---|
 Mycoplasma haemofelis | |||
| |||
| Mollicutes Edward and Freundt 1967 | |||
| |||
Микопла́змы (лат. Mollicutes) — класс бактерий, одноклеточных микроорганизмов[2][3], не имеющих клеточной стенки, которые были открыты при изучении плевропневмонии у коров. Микоплазмы, по всей видимости, являются наиболее низкоорганизованными, самостоятельно воспроизводящимися живыми организмами, объём их генетической информации в 4 раза меньше, чем у Escherichia coli.
Микоплазмы отличаются от остальных бактерий отсутствием жёсткой клеточной стенки (в результате чего от внешней среды их отделяет лишь цитоплазматическая мембрана) и ярко выраженным полиморфизмом.
В культуре одного вида можно выделить крупные и мелкие шаровидные, эллипсообразные, дисковидные, палочковидные и нитевидные, в том числе ветвящиеся (из-за этого все микоплазмы одно время причислялись к актиномицетам) клетки. Описаны и разные способы размножения: фрагментация, бинарное деление, почкование. При делении полученные клетки не равноценны по размеру, часто одна из них даже нежизнеспособна. К микоплазмам относятся формы с самыми мелкими из известных клеточных микроорганизмов размерами, в том числе меньше теоретического предела самостоятельного воспроизводства на питательной среде (этот предел для сферических клеток составляет 0,15—0,20 мкм а для нитевидных — 13 мкм в длину при 20 нм в диаметре).
Микоплазмы способны расти на широком диапазоне сред: от простых минеральных, до сложных органических, часть — только в организме хозяина. Продукты обмена микоплазм (перекиси, нуклеазы, гемолизины) оказывают разрушающее воздействие на клетку хозяина.
Раньше считалось что микоплазмы в основном паразитируют на человеке и высших животных. Сейчас показано, что распространение микоплазм в природе и экологическая роль гораздо шире. Они найдены в почве, каменном угле и горячих источниках, обнаружены сапротрофы, симбиотические формы.
Разные виды являются либо строгими аэробами, либо облигатными анаэробами
Определение микоплазм в лаборатории[править | править код]
Методы определения микоплазм разделяют на две группы — культуральные и альтернативные. Культуральные методы основаны на культивировании образцов биологического материала, в котором проверяется наличие микоплазм, в селективных (син. элективных) жидких и с добавлением агара питательных средах в аэробных и анаэробных условиях.
Альтернативные методы основаны на полимеразной цепной реакции (ПЦР), гибридизации рРНК микоплазм с флуоресцентно-меченными зондами и определении активности ферментов метаболизма микоплазм.
Среды для культивирования микоплазм[править | править код]
Микоплазмы являются требовательными микроорганизмами. Культивируют микоплазмы на специальных элективных (селективных) бульонных средах.
Среды для микоплазм содержит различные экстракты и пептоны, хлорид натрия, агар пониженной концентрации (0,3 % [w/v] полужидкий, столбики в пробирках или 1,3 % [w/v] чашки Петри). Так, экстракт мяса крупного рогатого скота, панкреатический гидролизат сердца крупного рогатого скота (СКРС) и казеина предоставляют источники азота, углерода, витамины и аминокислоты, а также являются источниками углерода. Хлорид натрия поддерживает осмотический баланс в среде. Агар пониженной концентрации обеспечивает формирование наибольших (из возможных) колоний. Микоплазмы растут в толщу агара, образуя колонии сферической формы, которые рассматривают при малых увеличениях микроскопа на чашках Петри или в рассеянном свете в пробирках с полужидкими агаровыми столбиками.
Кроме того, для культивирования микоплазм в селективные среды добавляют обогащающие добавки, такие как дрожжевой экстракт и лошадиная сыворотка (1,6—20 % [v/v]). Дрожжевой экстракт является источником предшественников нуклеиновых кислот, а лошадиная сыворотка — источником холестерина, стимулирующего рост микоплазм.
Прикладные аспекты определения микоплазм[править | править код]
Для экспресс-контроля микоплазм в медицинских контрольных лабораториях используют в основном ПЦР с универсальных праймеров на гены 23S и 16S рРНК микоплазм, которые имеют высокую степень гомологии среди различных видов микоплазм. Для более тщательного изучения и полной характеристики образца используются культуральный метод в сочетании с методом цитоиммунофлуоресцентной микроскопии или/и методом индикаторной (контрольной) культуры.
Следует отметить, что стандартным методом определения микоплазм в препаратах, которые используются в терапевтических целях (белковые фармацевтические препараты, вакцины, сыворотка) является сочетание культурального метода и метода индикаторной культуры, а ПЦР до сих пор не согласован как «стандарт». По мнению некоторых специалистов, это связано с невозможностью анализировать пробы большого объёма методом ПЦР, в котором объём пробы порядка микролитров (5—15 мкл, в зависимости от предполагаемой концентрации микоплазматической ДНК), в то время как культуральным методом совместно с методом индикаторной культуры возможно провести анализ больших объёмов порядка миллилитров (например засеять колбу с селективной средой 10 мл образца). Использование большого объёма обуславливается соображениями чувствительности метода при характеристике партии (лота) препарата.
Mycoplasma pneumoniae — возбудитель респираторной инфекции, так называемой лёгкой атипичной пневмонии.
Некоторые исследователи считают, что Mycoplasma hominis, Mycoplasma genitalium и Ureaplasma urealyticum ответственны за развитие патологий респираторного и урогенитального трактов, иммунной, эндокринной и нервной систем, а также опорно-двигательного аппарата. Другие отрицают существенную роль микоплазм в патогенезе человека.
Микоплазмоз[править | править код]
Обязательному лечению подлежит микоплазмоз, вызванный Mycoplasma genitalium. Другие виды урогенитальных микоплазм: Mycoplasma hominis и Ureaplasma urealyticum — относятся к условно-патогенным микроорганизмам[4].
- Baron E. J., Peterson L. R., and Finegold S. M. Bailey & Scott’s Diagnostic Microbiology. 9th ed. 1994: C.V. Mosby Co., St. Louis, MO.
- Waites K. B. and Taylor-Robinson D. Mycoplasma and Ureaplasma, in Manual of Clinical Microbiology, P.R. Murray, et al., Editors. 1999, American Society for Microbiology Press. p. 782—794.
Микоплазма и микоплазмоз. Краткая характеристика инфекции. Лечение. Фото
Микоплазма и микоплазмоз. Краткая характеристика инфекции. Лечение. ФотоМикоплазмоз — это инфекционное заболевание, протекающее с поражением органов дыхания, мочеполовой и центральной нервной системы, представляет опасность для беременных ввиду опасности внутриутробного поражения плода. Причиной инфекции являются своеобразные наимельчайшие условно-патогенные микроорганизмы, занимающие промежуточное место между бактериями и вирусами — микоплазмы. Характеризуются простой организацией, отсутствием клеточной стенки и способностью паразитировать на мембранах клеток хозяина. Из 40 видов микроорганизмов 9 выделено от человека, для которого особую опасность представляют 4 вида:
- Mycoplasma pneumoniae — причина респираторного микоплазмоза.
- Mycoplasma hominis, Mycoplasma genitalium и Ureaplasma urealyticum (T-Mycoplasma) — причина урогенитального микоплазмоза.
Микроорганизмы выделяют от овец, коз, крупного рогатого скота, птиц, грызунов. Микоплазмоз является распространенной во всем мире инфекцией. Чаще встречается у женщин, ведущих беспорядочную половую жизнь. Считается, что колонизация микоплазмами половых органов происходит с началом половой жизни и тесно связано с числом половых партнеров.
Микоплазменная инфекция может протекать в острой форме, бессимптомно (часто при респираторном микоплазмозе) и латентно (при мочеполовом микоплазмозе). При инфицировании возбудителями заболевание развивается не всегда, о чем свидетельствует нахождение антител к возбудителю у здоровых лиц. От 20 до 50% женщин являются носителями микоплазм. Бессимптомное носительство продолжается до тех пор, пока хорошо функционирует иммунная система. Ее ослабление происходит при гинекологических заболеваниях, передающихся половым путем, переохлаждении, стрессах, беременности, абортах, и др. И тогда болезнь переходит в острую форму. Обычно это хронические инфекции, протекающие малосимптомно. Возбудители длительно персистируют в организме.
Mикоплазмы поражают эпителиальные клетки слизистых оболочек респираторного тракта и мочеполовых путей, распространяются с кровью, поражая внутренние органы, заражают плод у беременных. Они утилизируют жирные кислоты и холестерин хозяина. Опасными для человека являются продукты жизнедеятельности микроорганизмов.
При передаче возбудителей воздушно-капельным путем развивается респираторный микоплазмоз. Болезнь протекает в виде ОРЗ (ринофарингиты, фарингиты, ларинго-фарингиты), бронхитов и острых пневмоний.
При передаче инфекции половым путем развивается урогенитальный микоплазмоз. Микоплазмы выявляются в 60 — 90% случаев у лиц с патологией мочеполовой системы.
Болезнь характеризуется большим полиморфизмом и отличается разнообразной локализацией:
- У женщин микоплазмы поражают влагалище, шейку матки, уретру, органы малого таза и почки. У беременных возбудители становятся причиной патологии беременности, внутриутробного заражения плода, послеродового эндометрита и сепсиса.
- У мужчин поражаются крайняя плоть, уретра, простата, почки. Микоплазмы снижают активность сперматозоидов и даже вызывают их гибель, что приводит к развитию вторичного бесплодия.
- У 3 — 4 % больных микоплазмозом развиваются менингеальные формы заболевания. Микоплазменные менингиты бывают серозными (встречаются чаще) и гнойными.
- При распространении инфекции с кровью развиваются артриты, менингиты, отиты, миокардиты. Микоплазмы выделяют из костного мозга.
Как моноинфекция урогенитальный микоплазмоз встречается редко, в основном выявляется в сочетании с трихомониазом, гарднереллезом, хламидиозом и другими инфекциями.
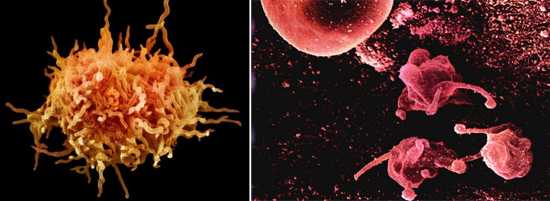
Рис. 1. Из 40 видов микоплазм 9 выделено от человека.
Микоплазма — возбудитель микоплазмоза
Микоплазмы являются самыми мелкими микроорганизмами, занимают промежуточное положение между вирусами и бактериями. Лишены клеточной стенки. Для обеспечения жизнедеятельности используют стеролы (холестерин хозяина). Способны размножаться в бесклеточных средах. Не способны к реверсии — превращении в исходные формы. Гибнут под воздействием дистиллированной воды. Проявляют устойчивость к сульфаниламидным препаратам, стрептомицину и пенициллину, чувствительны к антибиотикам тетрациклиновой группы.
Микроорганизмы впервые выявлены у женщин в 1937 году, в 1958 году — у мужчин. В 1979 году было установлено, что микоплазмы способны вызвать воспаление внутренних органов.
Микоплазмы являются мембранными паразитами. Их негативное влияние заключается в конкуренции с клеткой-хозяином за субстрат, истощении ее энергетических и материальных резервов, нарушении синтеза белков и аминокислот, являются источником новой генетической информации, искажают структуру активной поверхности клеточной мембраны, из-за чего нарушаются процессы всасывания, экскреции, метаболизма и обмена биологическими сигналами с другими клетками.
Микоплазмы относятся к семейству Мусоplasmataceae порядка Mycoplasmatales, класс Mollicutes («мягкокожие»). В семейство Мусоplasmataceae входит 3 рода:
- Мycoplasma (включает около 100 видов).
- Ureaplasma (влючают 3 вида).
Из 16 видов микоплазм, выделенных от человека, патогенными являются:
- М. pneumonie (пневмония).
- М. hominis (хоминис).
- М. genitalium (гениталиум).
- М. fermentans (ферментанс).
- М. incognitis (инкогнитис).
- Ureaplasma urealiticum (уреаплазма).
Все они вызывают в организме человека широкий спектр заболеваний, большая часть которых протекает латентно.
Строение
Микроорганизмы имеют крайне мелкие размеры (от 0,1 до 0,9 мкм в диаметре), отчего не видны в световом микроскопе. Проходят через бактериальные фильтры. Представлены клетками, ограниченными 3-х слойной мембраной. Имею рибосомы. Неподвижны. Спор не образуют. Нуклеотид представлен РНК и ДНК, расположенного в цитоплазме в виде нитей. Размножаются путем бинарного деления и почкования. Окрашиваются по Граму в розовый или красный цвет. Лучшие результаты дает окраска по Романовскому-Гимзе.
Отсутствие клеточной стенки связано с неспособностью возбудителей синтезировать ее компоненты. Функцию клеточной стенки выполняет 3-х слойная цитоплазматическая мембрана, отчего микоплазмы проявляют пластичность и приобретают самые разнообразные формы: кокковидную, грушевидную, палочковидную, кольцевидную, нитевидную, ветвящуюся или крупную многоядерную формы, образуют псевдомицелий. Клеточная мембрана содержит холестерин, который возбудители утилизируют из клеток хозяина. Большинство антибиотиков воздействует на клеточную стенку бактерий, которая отсутствует у микоплазм, что и объясняет устойчивость микроорганизмов к целому ряду антибактериальных препаратов.
Сходство строения цитоплазматической мембраны с таковой у клеток хозяина обеспечивает защиту микоплазм от воздействия клеточных и гуморальных факторов иммунитета.
Рис. 2. Одна из форм микроорганизмов — нитевидная (фото слева). На фото справа микоплазма пневмония.
Биохимическая активность
Биохимическая активность невысокая. Одна группа микоплазм разлагает глюкозу, маннозу, мальтозу, фруктозу, гликоген и крахмал с образованием кислоты. Другие окисляют лактат и глутамат, углеводы не ферментируют. Все виды не гидролихируют мочевину.
Факторы патогенности
Адгезины, фосфолипазы, протеаза, токсины, продукты метаболизма и ферменты являются ведущими факторами патогенности возбудителей. Микроорганизмы так же образуют гемагглютинины, гемолизин и нейротоксин.
- Адгезины являются поверхностными компонентами клеток, обеспечивающие связь микоплазм с клеточной стенкой клеток хозяина. Адгезины и протеазы обладают антигенными свойствами.
- Аминопептидаза и фосфолипаза А гидролизируя фосфолипиды клеточных мембран, способствуют увеличению арахидоновой кислоты и активации синтеза простогландинов.
- Протеазы вызывают дегрануляцию клеток хозяина (в том числе тучных), расщепляют молекулы антител и незаменимых аминокислот.
- Предполагается, что у штаммы микоплазма пневмония выделяют нейротоксин, что доказывает частое поражение нервной системы у больных с респираторным микоплазмозом.
Культивирование
Микоплазмы растут только на специальных бесклеточных питательных средах, куда вносятся нативная сыворотка, нуклеиновые кислоты, холестерин, углеводы, различные соли и витамины.
- При росте на плотных средах образуются полупрозрачные мелкие (до 1 — 1,5 мм) колонии с приподнятым зернистым центром, что придает им вид яичницы-глазуньи. Самые мелкие колонии образуют уреаплазмы.
- При росте на средах, содержащих кровь, возбудители образую зону альфа и бета гемолиза.
- При росте в полужидких средах формируют по линии укола крошковатые колонии.
- При росте в жидких средах дают незначительное помутнение или опалесценцию, некоторые виды образуют на поверхности тончайшую жирную пленку.
Устойчивость
Микроорганизмы малоустойчивы во внешней среде. Разрушаются под воздействием дисцилированной воды, УФО, ультразвука, при повторном замораживании, воздействии дезрастворов, мыла, моющих средств, эритромицина, антибиотиков группы тетрациклина, в меньшей степени гентамицина, линкомицина и левомицетина.
Все виды возбудителей проявляют устойчивость к сульфаниламидным препаратам, стрептомицину и пенициллину.

Рис. 3. При росте на плотных средах образуются полупрозрачные мелкие (до 1 — 1,5 мм) колонии с приподнятым зернистым центром, что придает им вид яичницы-глазуньи.
к содержанию ↑Характеристика основных видов микоплазм
Из 16 видов микоплазм, выделенных от человека, патогенными являются:
- М. pneumonie (пневмония).
- М. hominis (хоминис).
- М. genitalium (гениталиум).
- М. fermentans (ферментанс).
- М. incognitis (инкогнитис).
- Ureaplasma urealiticum (уреаплазма).
Micoplasma hominis (хоминис)
Micoplasma hominis выделяется из организма человека в 10 — 50% случаев. Чаще обнаруживаются у женщин и мужчин с высокой половой активностью. Возбудители длительно персистируют в организме человека, не вызывая заболевания, но при определенных условиях начинают активно размножаться в очаге поражения
В 35 — 49% случаев возбудители являются причиной негонокковых уретритов. Микроорганизмы выделяют при циститах и пиелонефритах.
- У мужчин Micoplasma hominis вызывает уретриты и простатиты.
- У женщин — уретриты, вагиниты, цервициты, воспалительные заболевания органов малого таза.
- У беременных возбудители могут стать причиной патологии беременности, инфицирования плода, послеродового сепсиса.
Особенности морфологии:
- Micoplasma hominis присуще большая вариабельность размеров колоний.
- Гемолитическую активность не проявляют.
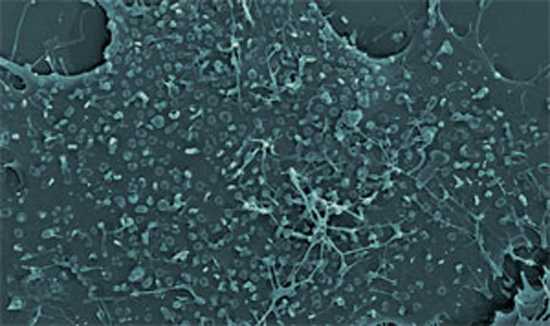
Рис. 4. На фото клеточная культура Мycoplasma hominis. Возбудители имеют петлеообразный и палочкообразный вид, прикреплены к мембране клетки хозяина.
Мycoplasma genitalium (гениталиум)
Возбудители в отличие от Micoplasma hominis встречаются реже, но обладают более высокой контагиозностью и патогенностью. Локализуются в мочеполовом тракте и дыхательных путях. Вызывают урогенитальный микоплазмоз:
- У мужчин микоплазмы гениталиум способны вызвать уретрит, болезнь Рейтера, баланопостит, простатит, везикулит и эпидидимит, являются причиной причиной вторичного бесплодия.
- У женщин микоплазмы гениталиум вызывают уретрит, вагинит и цервицит, воспалительные заболевания малого таза (вопрос обсуждается), являются причиной патологии беременности, инфицирования плода и послеродового сепсиса. Наличие микроорганизмов в половых органах повышает риск заражения ВИЧ партнерав 3 раза.
Особенности морфологии:
- Микоплазмы гениталиум имеют колбообразную форму с суженой концевой частью.
- При движении микроорганизмы совершают скользящие движения и плотно прикрепляются к эпителиальным клеткам.
- Величина генома самая маленькая из всех микоплазм.
- Трудности в получении возбудителя в чистой культуре. Рост колоний на питательной среде длится от 1 до 5 месяцев, требуются неоднократные пересевы.
- В отличие от других микоплазм, вызывающих патологию урогенитального тракта, микоплазмы гениталиум никогда не ассоциируются с бактериальным вагинозом.
Рис. 5. Мycoplasma genitalium имеют колбообразную форму с суженой концевой частью (фото слева), осуществляют скользящие движения (фото справа).
Ureaplasma urealiticum (уреаплазма уреалитикум, Т-микоплазма)
Как и большинство видов микоплазм уреаплазма уреалитикум абсолютным патогеном не является. Инфицирование половых органов происходит при половых актах и ассоциируется с началом половой жизни. Возбудители длительно персистируют в организме человека, не вызывая заболевания, но при определенных условиях начинают активно размножаться в очаге поражения, вызывая уретриты, циститы, пиелонефриты, воспалительные заболевания малого таза, становятся причиной бесплодия. Уреаплазмы (по данным американских авторов) обнаруживались у 80% женщин, страдающих генитальными инфекциями (часто кандидомикозом и половым герпесом) и в 51% случаев у женщин с нарушением репродуктивной функции.
Особенности морфологии:
- Колонии уреаплазм самые мелкие — в диаметре составляют от 15 до 20 мкм.
- Микроорганизмы подразделяются на 11 серотипов.
- Имеют ферменты, расщепляющие мочевину, поэтому существуют только мочеполовых органах.
- Кроме антибиотиков тетрациклиновой группы, к которым чувствительны другие виды возбудителей, уреаплазмы чувствительны так же к эритромицину.
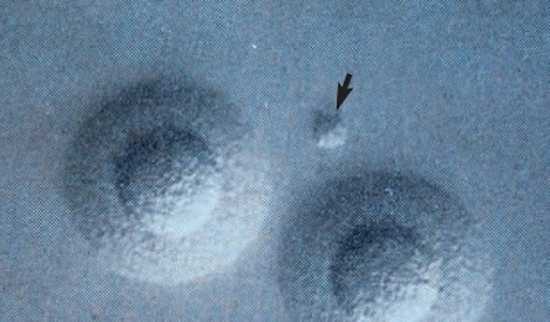
Рис. 6. Mycoplasma hominis и Ureaplasma urealyticum (мелкая колония, обозначена стрелкой).
Мicoplasma pneumoniae
Микоплазма пневмония являются причиной развития у человека респираторного микоплазмоза, протекающих под маской ОРЗ (в 5% случаев) и атипичной пневмонии. Болезнь протекает относительно легко. Возбудители передаются в основном воздушно-капельным путем. В местах скопления людей могут возникать эпидемические вспышки. При тяжелых случаях лечение проводится антибиотиками.
Особенности морфологии:
- На питательных средах растут медленно. Для формирования колоний вида яичницы глазуньи необходимо несколько пересевов.
- Микоплазма пнемония вырабатывают адгезины, обуславливающие взаимодействие с клетками реснитчатого эпителия, что приводит к прекращению движения ресничек и невозможности движения слизи в воздуховодных путях.
- Эндотоксин возбудителей оказывает пирогенный эффект, вызывает тромбогеморрагические поражения, коллапс и отёк лёгких.
- Предполагается, что у штаммы микоплазма пневмония выделяют нейротоксин, что доказывает частое поражение нервной системы у больных с респираторным микоплазмозом.
Рис. 7. Рост Мicoplasma pneumoniae на стеклянной поверхности. Видны нити возбудителей и начало образования колоний.
Mycoplasma fermentans
Мycoplasma fermentаns локализуются в мочеполовом тракте и дыхательных путях. Заболевания, вызванные данными микроорганизмами, характеризуются высокой активностью патологического процесса, тяжело поддаются антибактериальному лечению и непрерывно рецидивируют. Возбудители в ряде случаев вызывают развитие ревматоидного артрита, играют важную роль в акушерско-гинекологической патологии.
Способствует развитию заболеваний ослабление работы иммунной системы. Часто возбудители выделяются у ВИЧ-инфицированных больных при нефропатиях.
Особенности морфологии:
- Мycoplasma fermentans разлагают углеводы, вызывают сдвиг рН мочи в кислую сторону, что приводит к деструкции эпителия канальцев почек.
- Под их воздействием образуются антитела к IgG (ревматоидного фактора), играющего ведущую роль в повреждении клеток.
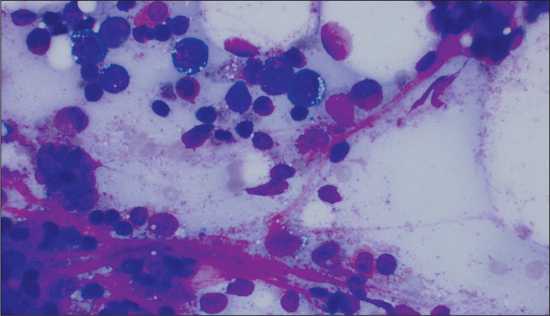
Рис. 8. На фото Мycoplasma fermentаns.
Мycoplasma salivarum
Данный вид микроорганизмов обитает в полости рта, выделяются при стоматитах, гингивитах, периодонтитах, пульпитах и хронических остеомиелитах.
к содержанию ↑Эпидемиология
Инфицированность микоплазмами населения достигает 50%, среди которых 30 — 40% приходится на женщин.
Среди всех случаев ОРЗ на долю микоплазмозов приходится от 7 до 30%, среди случаев атипичных пневмоний — от 48 до 68%. Заболеваемость повышается в октябре-ноябре месяцах и быстро распространяется во вновь сформированных коллективах, где инфицирование достигает 50%.
Доказано, что микоплазма хоминис и уреаплазма колонизируют мочеполовые органы и прямую кишку в 20 — 75% у практически здоровых людей обоего пола.
Среди всех внутриутробных инфекций врожденный микоплазмоз составляет от 33 до 70%.
Источником инфекции являются здоровые носители и больные. Возбудители передаются воздушно-капельным, половым и вертикальным (через плаценту и во время родов) путями. Иногда регистрируются случаи передачи инфекции при тесных бытовых контактах.
к содержанию ↑Как развивается заболевание
В патогенезе развития микоплазмоза доминирующим фактором является способность микроорганизмов образовывать тесную связь с мембранами клеток, внедряться в их толщу и использовать компоненты, обеспечивающие жизнедеятельность.
Способность крепко связываться с клеточными мембранами обеспечивает микоплазмам дительную персистенцию в организме инфицированного человека.
Прочную связь с клетками-мишенями обеспечивают следующие факторы:
- Малые размеры возбудителей.
- Отсутствие клеточной стенки.
Связь с клетками эпителия мочеполового тракта и мерцательным эпителием верхних дыхательных путей настолько прочна, что организм не в состоянии вывести возбудителей с током мочи и движением слизи в воздуховодных путях.
Размножаются микоплазмы достаточно интенсивно путем деления или отпочкования от материнской клетки. Период развития возбудителя составляют около 6 суток.
Под воздействием микоплазм в организме инфицированного человека происходят следующие патологические процессы:
- Развиваются воспалительно-деструктивные процессы в органах мочеполовой и дыхательной систем с выраженными нарушениями микроциркуляции.
- Нарушается обмен аминокислот и синтез белков.
- Увеличивается количество свободной арахидоновой кислоты.
- Активируется синтез простогландинов.
- Антигены макроорганизма перестают распознавать возбудителей и атакуют свои ткани. Развиваются аутоиммунные процессы, приводящие к развитию тяжелых осложнений.
На пути микоплазм первыми становятся фагоциты — клетки пожиратели. Однако микроорганизмы препятствуют фагоцитозу и перевариванию внутри них. В результате этого фагоциты разносят инфекцию по всему организму (гематогенная диссеминация).
Установлено, что Ureaplasma urealyticum адсорбируются на сперматозоидах у мужчин и часто обнаруживаются при спонтанных абортах у женщин. В 20% случаев Mycoplasma hominis вызывают хромосомные аномалии у плода.
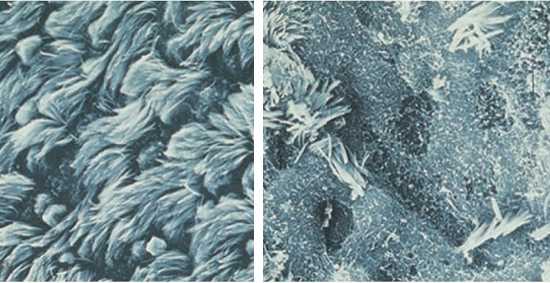
Рис. 9. На фото слева неповрежденный реснитчатый эпителий клеток трахеи, на фото справа — поврежденный возбудителями (реснички практически отсутствуют).
к содержанию ↑Иммунитет
Иммунитет при заболевании кратковременный. При выздоровлении титр защитных антител снижается уже с 8-й недели и сохраняется от 6 — 12 месяцев до 5 — 10 лет. При наличии сенсибилизации к возбудителям повторные заболевания протекают значительно тяжелее. Более длительно защитный титр антител поддерживается в случаях повторных инфицирований при бессимптомном течении заболевания.
к содержанию ↑Последствия заболевания
При мочеполовом микоплазмозе у женщин заболевание осложняется патологией органов малого таза — вагинитом, острым и хроническим сальпингитом, абсцессами, параметритами, эндометритами, аднекситами и др., нередко развиваются пиелонефриты. Большую опасность микоплазмы представляют для беременных, вызывая преждевременные роды, выкидыши и развитие внутриутробной инфекции. Они являются причиной внутриутробной атрофии, гибели и пороков развития плода.
У мужчин микоплазмоз может приводить к развитию простатита и вторичного бесплодия.
При распространении инфекции с кровью поражаются суставы, головной мозг и его оболочки, развивается сепсис.
Mycoplasma pneumoniae обладают способностью поражать суставы, кожные покровы и центральную нервную систему, приводят к развитию гемолитической анемии.
Новейшие научные исследования доказывают способность микоплазм влиять на органы кроветворения (вызывают лейкопению), индуцировать аутоиммунные реакции и иммуносупрессию, давать тератогенный эффект, индуцировать необратимые хромосомные аберрации, увеличивают риск развития неопластических процессов.
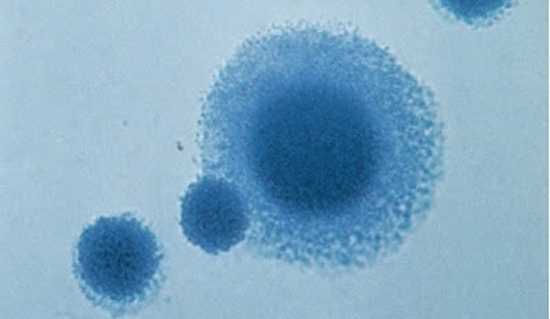
Рис. 10. При росте на питательной среде колонии возбудителей напоминают яичницу глазунью.
к содержанию ↑Диагностика
Обследованию на микоплазмоз подлежат в первую очередь лица, подвергающиеся повышенному риску заболевания — проститутки, гомосексуалисты, лица, ведущие активную беспорядочную половую жизнь и др. Необходимо подвергать обследованию женщин детородного возраста, у которых диагностированы хронические урогенитальные заболевания, а так же беременных с отягощенным акушерскогинекологическим анамнезом. Обследовать на микоплазмоз следует больных с хроническими уретритами и простатитами, мочекаменной болезнью и пиелонефритами, а так же женщин, страдающих бесплодием.
С целью диагностики микоплазмозов используются микробиологический и серологический методы, иммуноферментный анализ, методы прямой и непрямой иммунофлюоресценции, генетических зондов и полимеразной цепной реакции (ПЦР).
Бактериологические методы
Микроскопия
Ввиду малых размеров микоплазм микроскопическое исследование представляет определенные трудности. Обычно используется световая фазово-контрастная и иммунолюминесцентная микроскопия.
Для выявления возбудителей используются фарингеальная слизь, гной, мокрота, кровь, спинномозговая жидкость.
Культуральный метод исследования
Культуральный является основным методом диагностики и идентификации возбудителей. Микоплазмы растут только на специальных средах. Для выявления возбудителей используют соскобы со слизистой уретры, периуретральной области, сводов влагалища и канала шейки матки, используется моча, секрет предстательной железы и сперма. Исследуются ткани мертворожденных и абортированных плодов, жидкости, полученной при амниоцентезе.
При росте на питательной среде возбудители образуют небольшого размера (от 1 до 1,5 мм) колонии со светлой периферией и темным центром, напоминающие яичницу-глазунью.
Экспресс-диагностика
Для проведения экспресс-диагностики используются мазки-отпечатки с поверхности слизистых оболочек половых органов и реакцию иммунофлюорсенценции.
Генетическое исследование биоматериала
С целью генетического исследования используются полимеразноцепная реакция (ПЦР) и ДНК-диагностика. Для исследования используются соскобы со слизистой уретры, периуретральной области, сводов влагалища и канала шейки матки, предварительно удалив слизистую пробку.
Серодиагностика
Серологические реакции с целью диагностики инфекции используются достаточно часто. Антитела к возбудителям определяются с помощью РИГА, РСК, РТГА (наиболее чувствительный) и ИФА. Первая сыворотка используется в период до 6-х суток, вторая — через 10 — 14 суток от начала заболевания. Диагностическим считается нарастание титра антител в 4 и более раз.
Дифференциальный диагноз
Микоплазмоз следует отличать от пневмоний другой этиологии, пневмохламидиозов, ОРВИ, коклюша, орнитоза, туберкулеза, поражений нервной и мочеполовой систем.
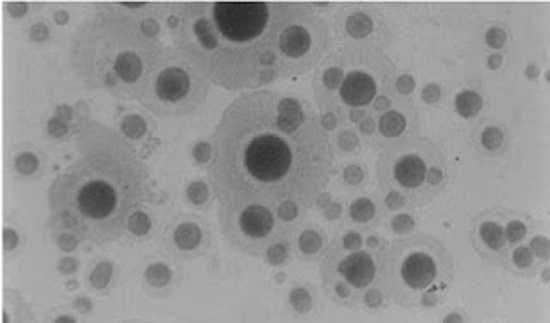
Рис. 11. Колонии микоплазм разных размеров.
к содержанию ↑Лечение микоплазмоза
Всвязи с развитием большого количества осложнений все случаи выявленного микоплазмоза подлежат лечению. Его основу составляют антибактериальные препараты и средства, повышающие иммунитет макроорганизма. Лечение должно проводится как самого больного, так и его половых партнеров. Продолжительность и количество курсов антибиотикотерапии устанавливается лечащим врачом и является строго индивидуальным.
Антибактериальные препараты, к которым не чувствительны микоплазмы:
- Сульфаниламиды.
- Бензилпенициллин и Ампициллин.
- Цефалоспорины.
М. hominis устойчивы к макролидам — эритромицину, олеандомицину и спирамицину.
Ureaplasma urealiticum проявляет устойчивость к эритромицину и тетрациклину.
Основные группы антибиотиков, применяемых для лечения микоплазмоза:
- Группа тетрациклина (Тетрациклин, Доксициклин, Миноциклин, Метациклин).
- Группа макролидов и азалидов (Эрициклин, Джозамицин, Кларитромицин).
- Группа фторхинолонов ( Офлоциклин, Ципрофлоксацин, Спарфлоксацин).
- Группа аминогликозидов (Гентамицин).
Как моноинфекция урогенитальный микоплазмоз встречается редко, в основном выявляется в сочетании с трихомониазом, гарднереллезом, хламидиозом, кандидозом и другими инфекциями. Всвязи с этими в схему лечения включаются препараты группы метронидазола и противогрибковые препараты.
Для нормализации функционирования иммунной системы применяются адаптогены (Сапаралл, экстракт Элеутерококка и Левзеи, настойка Аралии, Женьшеня и Лимонника, Пантокрин) и протеолитические ферменты (a-химотрипсин, Вобензим).
После лечения антибиотиками с целью нормализации вагинального микробиоценоза назначаются эубиотики (Ацилакт в свечах для вагинального и ректального применения и Бифидумбактерин).
Критерии излеченности:
- Женщина считается излеченной, если через 10 дней после окончания лечения и в дальнейшем при 3-х кратном исследовании в течении 3-х менструальных циклов не удалось выявить возбудителя.
- Мужчина считается излеченным, если у него не удается выявить возбудителей в течение 1 месяца после окончания лечения.
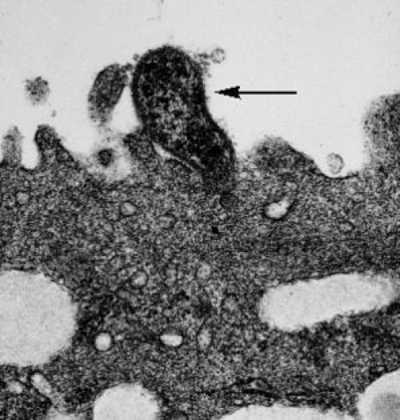
Рис. 12. На фото микоплазма гениталиум (обозначено стрелкой).
к содержанию ↑Профилактика
Меры профилактики микоплазмоза не разработаны. Вероятно они должны быть такими же, как и при других заболеваниях, передающихся половым путем.
Следует целенаправленно обследовать всех женщин детородного возраста с хроническими воспалительными заболеваниями урогенитального тракта неясной этиологии и беременных с отягощенным акушерским анамнезом с целю выявления микоплазмоза и его лечения.
ССЫЛКИ ПО ТЕМЕСтатьи раздела "Микоплазмоз"Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела "Микоплазмоз" Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхМикоплазма, симптомы и лечение микоплазмоза
Микоплазмоз – это термин, объединяющий в себе группу инфекций, вызванных микоплазмами (безъядерными микроорганизмами), поражающими мочеполовую и респираторную систему, опорно-двигательный аппарат и органы зрения. Науке известно порядка семидесяти видов микоплазм, однако только единицы представляют опасность для здоровья человека.
Впервые микоплазму выделили в 1898 году во Франции из организма коров, больных пневмонией. Чуть позже, в 1928 году ученые обратили вынимание на странный «вирус» у больных быков, а в 1937 Эдзалл и Диенес выяснили, что микоплазма обитает и в организме человека. Они её выделили в ходе исследования абсцессов бартолиневых желез. В организме здоровых женщин (в области цервикального канала) возбудитель был выявлен в 1942 году, и в то же время микоплазму обнаружили в уретре у мужчин. А спустя несколько лет было доказано, что микоплазмоз – это венерическое заболевание, которое может спровоцировать достаточно серьезные последствия.
Этиология и патогенез возбудителя микоплазмоза
Микоплазма – это грамотрицательный одноклеточный микроорганизм, который является представителем класса молликутов. Он занимает промежуточное положение между грибами, вирусами и бактериями. Клеточная мембрана микоплазмы лишена жесткой клеточной оболочки (это отличие прокариотов от бактерий, у которых клетки покрыты углеводно-белковой капсулой). В данном случае от внешней среды содержимое клетки ограждает плазмалемма (тончайшая пленка, видимая только в электронный микроскоп). Она состоит их комплекса липопротеидов, в которые входят молекулы белков и липидов. При помощи плазмолеммы паразит прикрепляется к клеткам организма хозяина, а затем живет и развивается за счет его внутриклеточных ресурсов. Вместе с тем он становится труднодоступным для иммунных механизмов.
Размер микоплазмы колеблется от 0,2 до 0,8 мкм, а поэтому возбудитель способен свободно проникать через все защитные фильтры, созданные организмом. Данный микроорганизм паразитирует на поверхности слизистых оболочек. Это, пожалуй, самый мельчайший микроб, способный к самостоятельной репликации, похожий на крошечную медузу. Его гибкая мембрана способна принимать различную форму, а поэтому даже при наличии сверхмощного электронного микроскопа микоплазму очень трудно выявить. При хроническом микоплазмозе возбудитель под увеличением выглядит, как жареное яйцо, но, вместе с тем, он очень часто может принимать нитевидные или грушевидные формы.
При попадании на слизистые оболочки возбудитель, прикрепляясь к клеточному эпителию, провоцирует развитие местных воспалительных реакций, не проявляя при этом цитогенного воздействия. Микопалзма вступает во взаимодействие с клеточным аппаратом, что приводит к изменению его цитогенной структуры и провоцирует развитие аутоиммунных процессов.
Характерные особенности микоплазмы
- В процессе своей жизнедеятельности микоплазма перерабатывает некоторые субстраты, в которых содержатся стероидные спирты (в частности, холестерин), необходимые для её дальнейшего роста и развития.
- Паразит способен расти и размножаться в безклеточном пространстве.
- В отличие от вирусов, он обладает чувствительностью к ряду антибиотиков.
- В клетке микоплазмы одновременно присутствует ДНК и РНК.
- Имеется тенденция к специфичности в отношении хозяина.
- Паразит способен быть как иммуностимулятором, так и иммуносупрессором.
- Микоплазма может вызывать респираторные патологии и заболевания урогенитального тракта.
Причины возникновения микоплазмоза
В человеческом организме паразитирует 11 видов микоплазм, однако спровоцировать развитие заболевания может только Mycoplasma genitalium, Mycoplasma pneumonia и Mycoplasma hominis. По сей день проходят дискуссии между учеными по вопросу патогенности данных микроорганизмов, а поэтому пока не существует однозначного ответа, при каких обстоятельствах микоплазма становится причиной развития заболевания.
По мнению многих авторов сам по себе микроорганизм не представляет опасности, так как он может быть не только паразитом, но и сапрофитом и часто обнаруживается у совершенно здоровых людей.
К основным причинам возникновения заболевания относят:
- Оральный, генитальный или анальный половой контакт;
- Вертикальный путь передачи инфекции от инфицированной матери к плоду через плаценту;
- Прохождение через инфицированные родовые пути.
Следует отметить, что контактно-бытовой путь передачи на сегодняшний день исключен из возможных.
Симптомы микоплазмоза
Микоплазмоз, спровоцированный Mycoplasma genitalium
Микоплазма гениталиум – это достаточно опасный инфекционный возбудитель, который может быть обнаружен как у женщин, так и у мужчин. При развитии патологического процесса у пациента при мочеиспускании появляется жжение, а иногда и болезненность. Такое состояние объясняется тем, что при поражении уретры воспаляются прилежащие ткани, и, как следствие, обостряется их чувствительность.
У женщин, инфицированных микоплазмой гениталиум во время полового контакта, из-за того, что стенки мочеиспускательного канала находятся в непосредственной близости со стенками влагалища, появляется резкая боль. Зачастую острой форме заболевания предшествует инкубационный период, и только через 7-10 дней после заражения могут появляться первые признаки урогенитального микоплазмоза (реже – не ранее, чем через месяц).
Микоплазмоз органов дыхания
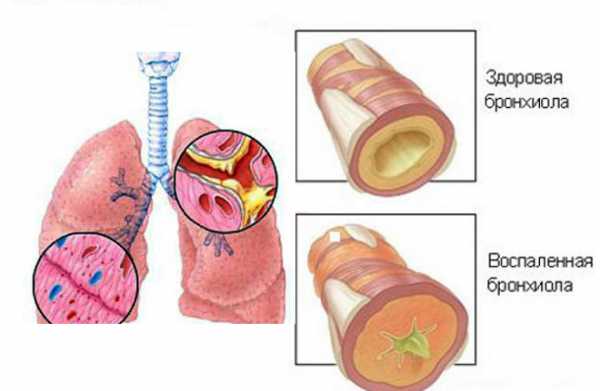
При обнаружении в мазках из зева и в крови пациента возбудителя Mycoplasma pneumonia возникает подозрение на инфицирование микоплазмой, вызывающей пневмонию. Это вид бактерий, которые могут провоцировать развитие заболеваний дыхательной системы (респираторных микоплазмозов), протекающих по типу пневмоний, трахеитов, бронхитов и фарингитов. В клинической практике атипичные (микоплазменные) пневмонии составляют 20% от общего количества заболеваний. В данном случае источником инфекции является больной человек или бактерионоситель. В среднем при респираторных микоплазмозах инкубационный период длится одну – две недели. Заболевание развивается постепенно. Пациента мучит сухой изнуряющий кашель, иногда сопровождающийся выделением скудной мокроты. Чаще всего температура бывает нормальной или субфебрильной, однако иногда она может пересекать отметку в 38 градусов. Как правило, больные жалуются на кашель, першение в горле и заложенность носа, а также у них наблюдается гиперемия слизистой оболочки глотки и ротовой полости. Если в воспалительный процесс вовлекаются бронхиальные ветви, у пациентов развиваются сухие хрипы и появляется жесткое дыхание.
В тяжелых случаях респираторные микоплазмозы могут дать осложнения на сердце и на нервную систему. К счастью, летальные случаи в данном случае сейчас очень редки.
Урогенитальный микоплазмоз, спровоцированный Mycoplasma hominis
Mycoplasma hominis – это сапрофитный микроорганизм, который обитает в мочевыводящих путях каждого человека. Однако при определенных условиях он может спровоцировать развитие серьезных патологий. Чаще всего при возникновении воспаления пациенты жалуются на болезненные мочеиспускания. В некоторых случаях симптоматику урогенитального микоплазмоза путают с симптомами гонореи или трихомониаза. В течение нескольких недель после заражения у женщин наблюдаются выделения из влагалища, имеющие очень неприятный запах, а во время сексуальных контактов многие пациентки вследствие воспаления мочеточника, испытывают дискомфорт и даже боль.
Примечание: урогенитальный микоплазмоз у мужчин зачастую протекает безболезненно.
Диагностика микоплазмоза
Диагностика заболевания проходит в несколько этапов. Прежде всего, пациент проходит тщательный осмотр у специалиста. Далее проводится лабораторная диагностика, предусматривающая использование различных методик.
В ходе визуального осмотра определяется состояние слизистой оболочки влагалищных стенок и шейки матки. В том случае, когда при визуальном обследовании выявляются обильные выделения с характерным едким запахом, а также наблюдается воспаление цервикального канала и слизистой оболочки влагалища, у хорошего специалиста сразу же возникает подозрение на развитие урогенитального микоплазмоза.
При наличии характерной симптоматики больному рекомендуется УЗИ органов малого таза, а также дополнительные лабораторные исследования.
Для выяснения причин воспалительного процесса у пациента берется цитологический или бактериологический мазок.
 Примечание: данный анализ необходим для выявления других заболеваний, передающихся половым путем, и имеющим схожую с микоплазмозом симптоматику, однако с его помощью выявить микоплазму не возможно.
Примечание: данный анализ необходим для выявления других заболеваний, передающихся половым путем, и имеющим схожую с микоплазмозом симптоматику, однако с его помощью выявить микоплазму не возможно.
Для постановки точного диагноза проводится бактериологический посев выделений. С помощью этого анализа можно не только выявить возбудителя микоплазмоза, но и установить его чувствительность к антибактериальным препаратам.
Следует отметить, что на сегодняшний день данная методика считается не достаточно эффективной, а поэтому в ходе диагностики пациентам в обязательном порядке назначается ПЦР-анализ на микоплазмоз. С его помощью у 90% больных выявляется возбудитель заболевания.
Полимеразная цепная реакция – это достаточно чувствительная методика, предусматривающая определение ДНК микроорганизма.
При постановке иммунологического анализа на микоплазмоз определяются антитела IgG и IgM. Несмотря на то, что такая методика часто применяется при постановке диагноза, она считается не достаточно информативной, а поэтому многие авторы рекомендуют её проводить только для оценки эффективности лечения.
Лечение микоплазмоза
В том случае, когда в ходе диагностики тест на присутствие возбудителя микопазмы дал положительный результат, он не является абсолютным показанием к назначению лечения. При выраженной симптоматике одной из урологических или гинекологических патологий, причиной которой может стать микоплазма, в обязательном порядке проводится бактериоскопическое исследование мазка на наличие других типов болезнетворных микроорганизмов. Следует отметить, что возбудитель микоплазмоза сам по себе очень редко вызывает воспалительный процесс в урогенитальном тракте. Поэтому дальнейшая терапевтическая стратегия будет зависеть от типа сопутствующих инфекций.
Лечение микоплазмоза – это достаточно сложный процесс. Как правило, оно проводится в комплексе.
Наибольший эффект, разумеется, в данном случае оказывает антибактериальная терапия. Однако далеко не все антибиотики способны уничтожить возбудителя микоплазмоза. Избирательное действие антибактериальных препаратов связано с особенностями инфекции. Дело в том, что у микоплазмы отсутствует клеточная оболочка, тогда как большая часть антибиотиков широкого спектра действия воздействует именно на её белковые элементы. Поэтому лечение данной патологии следует доверять настоящему профессионалу.
К сожалению, организм человека не способен вырабатывать иммунитет к данной инфекции, а поэтому лечиться придется обоим половым партнерам одновременно. При этом следует учитывать достаточно высокую вероятность рецидивов. Поэтому, для предотвращения повторного заражения и повышения эффективности лечения многие специалисты применяют инновационные технологии экстракорпоральной антибактериальной терапии. Данная методика предусматривает инкубационное введение высоких доз антибиотиков и одновременное проведение плазмофореза (очищения крови).
В обязательном порядке дополнительно с антибактериальным лечением пациенту назначаются противогрибковые и противопротозойные препараты, активные в отношении простейших одноклеточных организмов, а также проводится иммунотерапия, инстилляция жидкими лекарственными препаратами мочеиспускательного канала и назначается физиотерапевтическое лечение.
В среднем, курс лечения микоплазмоза составляет десять дней. Затем, по истечении двух или трех недель пациенту проводится контрольное культуральное обследование (бакпосев), а через месяц – ПЦР.
Последствия микоплазмоза
1. Микоплазмоз – это инфекционное заболевание, которое является причиной множества гинекологических проблем. Данная патология способна спровоцировать развитие эндометрита, сальпингита, а также других воспалительных процессов во влагалище и цервикальном канале.
В том случае, когда длительное время не удается выяснить причину возникновения заболевания, существует вероятность, что оно вызвано именно микоплазменной инфекцией.
При развитии скрытой формы микоплазмоза у пациенток может наблюдаться первичное невынашивание плода, аномалии развития плаценты, многоводие и другие осложнения, возникающие в период беременности. При хронической форме патологического процесса зачастую, вследствие нарушения овуляции, развивается вторичное бесплодие.
Очень часто у женщин, перенесших микоплазмоз, выявляются различные воспалительные процессы органов малого таза. В том случае, когда возбудитель передается вертикальным путем, то есть от матери к плоду, это может в I триместре беременности спровоцировать самопроизвольный аборт, а в последнем – вызвать преждевременные роды.
2. У детей микоплазма может стать причиной заболевания дыхательной системы, а также патологии урогенитального тракта. В данном случае возбудителя инфекции выявляют на слизистых оболочках верхних дыхательных путей и на легких. У девочек они могут поражать вульву и влагалище, а у мальчиков – мочевой пузырь.
При развитии респираторного микоплазмоза ребенка одолевает сухой кашель приступообразного характера, который чаще всего развивается в ночное время и нередко напоминает кашель при коклюше. Такое состояние может сохраняться на протяжение нескольких недель и даже месяцев. Затем кашель постепенно увлажняется, и в легких появляются переходящие хрипы. В некоторых случаях при развитии микоплазмоза у детей на теле появляется мелкая быстро проходящая сыпь.
Инкубационный период при развитии микоплазменной пневмонии длится от двух недель до полутора месяцев. Для данной патологии характерно острое начало. Ребенок отказывается от еды, возникают жалобы на головные боли, отмечается вялость, а также может появляться повторная рвота. Атипичная пневмония, вызванная возбудителем микоплазмоза, протекает волнообразно, с маловыраженной кислородной недостаточностью.
В том случае, когда в воспалительный процесс вовлекаются бронхи, болезнь также имеет затяжное течение. При этом на фоне нарушений, возникающих в дыхательной системе, у ребенка зачастую развиваются внереспираторные изменения. К ним относятся боли в суставах (артралгии), поражающие один или два наиболее крупных суставных сочленения, на теле появляется мелкоточечная сыпь или крупные красные пятна неправильной формы, а также увеличиваются некоторые группы лимфатических узлов.
Вместе с тем микоплазмоз у детей может проявляться с нехарактерными для него признаками. Иногда у ребенка отмечается повышенный метеоризм, увеличивается печень и селезенка, а также наблюдаются симптомы поражения нервной системы.
У новорожденных, в крови которых выявляется микоплазма, с самых первых дней жизни может развиться пневмония, менингит или тяжелое поражение почек. К сожалению, по сей день не создана прививка от микоплазмоза, а поэтому только своевременное адекватное лечение может спасти ребенка от летального исхода.
3. У мужчин микоплазмоз диагностируется очень редко. Однако они могут быть носителями инфекции. Поэтому при полном отсутствии симптоматики в крови обследуемого зачастую обнаруживаются антитела к возбудителю заболевания.
В 40% случаев микоплазмоза у мужчин болезнь протекает скрыто. Однако при стрессах или ослаблении иммунитета возбудитель активизируется и приводит к развитию ряда осложнений. В подобных случаях пациенты жалуются на возникновение по утрам необильных прозрачных выделений, чувство жжения при мочеиспускании, дискомфорт и тянущие боли в паху.
В том случае, когда микоплазма поражает ткани яичек, наблюдается гиперемия, болезненность в области мошонки, а также увеличение яичек в размере. Такое состояние зачастую становится причиной нарушения процесса сперматогенеза.
Также в клинической практике встречаются случаи, когда возбудитель микоплазмоза провоцирует развитие пиелонефтира, простатита, артрита, и даже некоторых септических состояний.
Профилактика микоплазмоза
В профилактике развития микоплазмоза главную роль, по мнению специалистов, играет ранняя диагностика заболеваний, передающихся половым путем, а также других, невенерических мочеполовых инфекций.
В целях профилактики необходимо обследовать на микоплазмоз пары, вступающие в брак и желающие родить ребенка и беременных женщин.
При случайных половых контактах, во избежание заражения, настоятельно рекомендуется пользоваться презервативами, а также, по возможности, в первые два часа после сексуального контакта обрабатывать наружные гениталии специальным антисептиком.
Еще одним важным средством профилактики микоплазмоза является своевременное выявление и лечение заболевания не только у больных, но и у их половых партнеров.
Не стоит забывать, что у большинства мужчин и женщин микоплазменная инфекция, переходя в хроническое течение, протекает в скрытой форме, ничем себя не проявляя и не вызывая никаких субъективных ощущений. Именно поэтому большинство людей, считая себя здоровыми, своевременно не обследуются, и являются потенциальными распространителями инфекции.
причины возникновения, симптомы и лечение
Автор Мария Семенова На чтение 13 мин. Опубликовано
Это один из видов микроорганизмов, отличающихся от других представителей небольшими размерами. В отличие от многих других представителей микрофлоры они не имеют в своём составе клеточную стенку, которая является одним из главных защитных механизмов.
Относятся они к грамотрицательным представителям. Патогенными свойствами у человека обладают три основных вида. При этом в гинекологической практике особого внимания заслуживает вид Genitalium, который проявляет тропность к мочеполовому тракту, как женщин, так и мужчин.
Благодаря особенностям в строении их нельзя отнести ни к вирусам, ни к бактериям. Свою жизнедеятельность он проявляет на слизистых оболочках различных органов.
Большую опасность они представляют из-за того, что проникают через любой биологический барьер. Это важно при планировании беременности женщине, имеющей в анамнезе микроплазменной инфекцию.
В окружающей среде они оказываются неустойчивыми, и даже при действии некоторых факторов способны погибнуть мгновенно. Лучшую устойчивость проявляют при низкой температуре окружающей среды. Для лучшего проникновения в организм они обладают факторами патогенности, такими как гемаглютинин и гемолизины.
Что такое микоплазмоз?
 Это один из видов инфекционного процесса, для которого характерно поражение урогенитального тракта. Поражать она может одинаково как мужчин, так и женщин.
Это один из видов инфекционного процесса, для которого характерно поражение урогенитального тракта. Поражать она может одинаково как мужчин, так и женщин.
Чаще всего диагностируют микоплазмы у представительниц женского пола, в большей части это связано с особенностями строения органов данных систем.
Возбудитель легко подвергается лечению антибактериальными средствами после выявления его с помощью лабораторных методов.
Может приводить к развитию патологий различных органов и систем, большее число осложнений связано с протеканием беременности на фоне наличия микоплазмы в организме.
Данная инфекция провоцирует самопроизвольные выкидыши, бесплодие, а также патологии со стороны плода.
Пути заражения
Заражение микоплазмой происходит несколькими путями, среди них основными считают аэрозольное, контактное и вертикальное попадание возбудителя в организм.
Пути заражения:
 Самый основной путь передачи в настоящее время — это половой. Попадает микоплазма при контакте с больным человеком без средств защиты. Возможность заряжения будет зависеть сразу от нескольких факторов организма, одним из составляющих является состояние иммунитета, а также наличие воспалительных процессов в области урогенитального тракта и количество возбудителя.
Самый основной путь передачи в настоящее время — это половой. Попадает микоплазма при контакте с больным человеком без средств защиты. Возможность заряжения будет зависеть сразу от нескольких факторов организма, одним из составляющих является состояние иммунитета, а также наличие воспалительных процессов в области урогенитального тракта и количество возбудителя.- Оральный путь возможен при наличии орального секса в жизни человека. Восходящий путь происходит при проникновении микоплазмы через плаценту женщины, которая является ее носителем. При этом накопление возбудителя происходит в околоплодных водах. Риск заражения новорожденного в момент провождениях по родовым путям достаточно низкий.
- Гематогенное заражение возможно при контакте с кровью больного человека, а также при переливании плазмы донора.
- Транслокационный перенос возбудителя посредством перехода с одного органа на другой.
- Бытовой путь, это один из самых редко встречающихся случаев. Теоретически он может возникнуть при использовании чужих предметов личной гигиены, а также через необработанные медицинские инструменты.
Причины возникновения у женщин
Их достаточно много:
 Чаще всего заражение происходит при половом контакте без использования защитных средств с человеком, инфицированным данной патологией. Вид секса в данном случае не играет большого значения, так как возникает при оральном, вагинальном и анальных контактах. Это в большинстве случаев и связывает воспаление, вызванное микоплазмой в других органах.
Чаще всего заражение происходит при половом контакте без использования защитных средств с человеком, инфицированным данной патологией. Вид секса в данном случае не играет большого значения, так как возникает при оральном, вагинальном и анальных контактах. Это в большинстве случаев и связывает воспаление, вызванное микоплазмой в других органах.- Случай реинфицирования.
- Несоблюдение правил личной гигиены при поседении общественных мест, связанных с вероятностью распространения возбудителя его переноске и инфицирования. К ним относят бассейны, бани, сауны, рестораны, спортзалы. В таких заведениях должны тщательно соблюдаться меры профилактики и способы дезинфекции.
- Недостаточно тщательное лечение, а также использование препаратов, к которым выработана устойчивость микоплазмы.
Симптомы микоплазмоза у женщин
В большинстве случаев заболевание протекает бессимптомно, поэтому женщина может длительное время носить возбудителя в организме и не догадываться о патологии.
Не всегда появление признаков заболевания свидетельствует о недавнем заражении, в большинстве случаев происходит активация патологического процесса после воздействия неблагоприятных факторов на организм. Это могут быть заболевания, снижающие защитные свойства организма, аутоиммунные патологии, стрессовые воздействия или факторы окружающей среды.
Симптоматика:
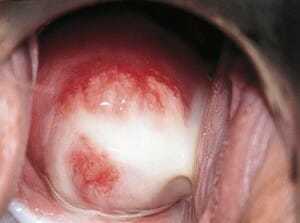 Чаще всего характеризуется развитием воспалительного процесса в области влагалища, шейки матки, а также ее слизистой оболочки. Такая серьёзная проблема как вялотекущий оофорит может приводить к формированию бесплодия или развитию спаечного процесса в яичниках.
Чаще всего характеризуется развитием воспалительного процесса в области влагалища, шейки матки, а также ее слизистой оболочки. Такая серьёзная проблема как вялотекущий оофорит может приводить к формированию бесплодия или развитию спаечного процесса в яичниках.- Со стороны половой системы микоплазма характеризуется появлением выделений имеющим прозрачный цвет, необильными и характеризующиеся зудом и жжением при мочеиспускании, а также болезненном половом контакте. Со стороны внутренних органов это ощущение тянущих болей в нижних отделах живота.
- При вовлечении в патологический процесс мочевой системы развивается цистит и пиелонефрит. У женщин почти всегда повышается температура тела, мочеиспускание становится болезненным с резями и дискомфортом в области поясницы.
- Бесплодие может быть связано как с воспалительным процессом, так нарушением менструаций.
- Во время беременности возрастает риск развития выкидыша, фетоплацентарной недостаточности, хориоамнионита, многоводия, а также преждевременных родов. Чаще всего, дети от матёрей инфицированных микоплазмами, рождаются недоношенными, у многих имеется экстрагенитальня патология.
Микоплазмоз при беременности
 В большинстве случаев женщинам выставляется диагноз микоплазмоз уже при наступлении беременности, когда происходит постановка на учёт.
В большинстве случаев женщинам выставляется диагноз микоплазмоз уже при наступлении беременности, когда происходит постановка на учёт.
Это связано чаще всего с тем, что лишь небольшое количество женщин обращаются к специалистам для осуществления предгравидарной подготовки.
В первую очередь микоплазма может препятствовать нормальному течению беременности, с ранних сроков у таких женщин существует угроза ее невынашивания.
Плацента в момент своего развития изменяется в строении, а также приобретает функциональные дефекты.
При развитии воспалительного процесса в области наружных и внутренних половых органов существует вероятность проникновения возбудителя через плацентарную ткань и развить воспаление в околоплодных водах и оболочках. Также есть угроза поражения плода, проявляющегося сепсисом, пневмонией, конъюнктивитом, а также снижением работы иммунной системы.
Виды микоплазмы
Есть несколько видов микроплазменной инфекции.
В первую очередь это несколько видов течения процесса:
 Острый процесс, который характеризуется яркой симптоматикой и выраженными признаками воспаления.
Острый процесс, который характеризуется яркой симптоматикой и выраженными признаками воспаления.- Подострое течение или хроническое. Симптомы будут выражены незначительно, женщина может не обращать на них внимания до момента развития осложнений или периода обострения.
- Скрытое течение. Диагноз микоплазмы устанавливают только с помощью лабораторных тестов.
Вид инфекции в зависимости от поражения анатомической области:
- Респираторное поражение. Распространение микоплазмы по органам дыхательной системы.
- Урогенитальное. Микоплазма в данном случае находится на половых органах, а также всех органах мочевыводящей системы.
Диагностика
Поскольку микоплазмоз очень часто протекает бессимптомно, то выявляется он в большинстве случаев после случайного исследования. Но в некоторых случаях врач может заподозрить наличие инфекционного процесса уже по анамнезу или наличию различных заболеваний, которые часто рецидивируют.
Особого внимания заслуживают женщины с бесплодием, а также случаями невынашивания и развитиями пороков у детей.
Диагностика:
 Для постановки диагноза необходим осмотр специалистом, а также уточнение состояние здоровья полового партнера. Гинеколог может оценить состояние слизистой оболочки влагалища, шейки матки, а также характер выделений и степень воспаления. Обязательным моментом является забор биологического материала для дальнейшего исследования.
Для постановки диагноза необходим осмотр специалистом, а также уточнение состояние здоровья полового партнера. Гинеколог может оценить состояние слизистой оболочки влагалища, шейки матки, а также характер выделений и степень воспаления. Обязательным моментом является забор биологического материала для дальнейшего исследования.- При необходимости может потребоваться консультация уролога или дермато-венеролога.
- Из лабораторных исследований может применяться сразу несколько. Один из них это бактериологический посев содержимого влагалища. В данном случае микоплазмы не обнаруживаются, но можно определить наличие сопутствующей инфекции или оценить характер микрофлоры.
- Полимеразной цепная реакция. Диагностический способ определения наличия и количества возбудителя, при необходимости происходит дополнительное размножение, чтобы произвести типирование штамма. Оценка производится на основании генетического материала, полученного от микроорганизмов.
- Серологические исследования оценивают реакцию иммунной системы, они уточняют характер воспалительного процесса, является он свежим, либо уже перенесенным.
- Инструментальных методов для выявления микоплазмоза не требуется.
Лечение микоплазмы
Препараты
Основу терапии микроплазменной инфекции составляют антибактериальные средства, подбирать их рекомендуется после определения чувствительности возбудителя к веществам.
Принимать их могут системно в качестве монотерапии, так и в комплексе с местными препаратами. Курс лечения также подбирается индивидуально.
Из самых распространённых антибиотиков, используемых при микоплазме следует выделить:
- Сумамед — это препарат эритромицинового ряда, который сочетает в себе сразу несколько эффектов. Действует преимущественно на грамположительные бактерии. Механизм действия основан на накоплении препарата в клетках, при этом Большая концентрация остаётся именно в тех частях, где клетки поражены возбудителем. Концентрация сумамеда в плазме оказывается более низкой, по сравнению с внутриклеточной. Именно за счёт данного свойства происходит борьба с внутриклеточными микроорганизмами. Курс лечения обычно не длительный, в среднем может составлять от 3 до 5 дней, это связано с тем, что препарат в течение нескольких дней остаётся в клетках и продолжает своё действие без поступления новых порций в кровь. Беременным женщинам разрешён к приёму только в случае, если польза превышает возможный риск.
- Азитромицин. Препарат с бактерицидным механизмом действия, который действует преимущественно на участок концентрации возбудителя. Обладает высокой эффективностью против заболеваний мочеполового тракта, именно поэтому его часто применяют против инфекций передающихся половым путём. Единственным недостатком средств группы эритромицинового ряда в том, что у большого количества бактерий выработалась выраженная устойчивость к ним. Курс терапии в среднем составляет неделю, преимуществом является однократное применение, т.е. Перерыв между приемами составляет 24 часа.
- Доксициклин. Подобным механизмом действия обладает и доксициклин, который назначается при микоплазме на две недели. Преимуществом его приема является разрешение к употреблению в период беременности. У него также есть форма раствора, которую вводят внутривенно.
- Юнидокс. Препарат, который применяется при различных заболеваниях, в том числе и передающихся половым путём. Свою эффективность он проявляет только при активном процессе, когда нарушается метаболизм клеточных мембран и их разрушение, а также уничтожение делящихся клеток. Своей эффективности не проявляет при носительстве, без активного проявления процесса. Форма Солютаб обеспечивает высокую биодоступность. Уже через два часа после употребления начинается проявление его действия.
- Вильпрафен, средство из группы макролидов, которые обладают высокой эффективностью в отношении микоплазм. Он обеспечивает нарушение процессов синтеза белка в бактерии. Уже через несколько дней после приема происходит накопление нужного количества средства. Но тем не менее курс составляет не меньше двух недель, для того чтобы уничтожишь возбудителя на всех стадиях развития.
- Амоксиклав, средство с комбинированным составом. Обладает высокой устойчивостью за счет наличия в составе клавулоновой кислоты, которая предохраняет пенициллин от разрушения бактериями. Имеет свойство накапливаться в тканях половых органов и просить через плаценту, поэтому в некоторых случаях он будет противопоказан к применению. Принимать рекомендуется в разные промежутки времени, в зависимости от выбранной дозировки.
- Тетрациклин. Препарат назначается только после определения чувствительности микоплазмы к нему. Имеет большое количество побочных эффектов и противопоказаний, в период беременности не рекомендуется назначать.
Свечи
Местному лечению микоплазмоза уделяется недостаточно внимания, так как большинство специалистов игнорируют и считают данным метод неэффективным. Но как показывает практика именно препараты с ограниченным механизмом действия помогут решить проблему в трудных ситуациях.
Одной из них является период беременности, когда перед врачом стоит дилемма между тем принимать ли препараты женщине из группы антибиотиков, либо вообще отказаться от лечения и соизмерять возможные риски.
В большинстве случаев именно системные препараты оказываются противопоказанными в данный период. Поэтому на помощь приходят препараты местного действия.
К ним относятся как специфичные средства, так и общего действия. К последним относят свечи или таблетки, уничтожающие всю флору во влагалище женщины, то есть помимо микоплазмы убиваются и полезные бактерии.
Это такие средства как:
- Бетадин. Свечи, содержащие в своём составе йод. Данное вещество обладает антисептическим и в незначительной степени противовоспалительным действием. Практика показывает, что оно является достаточно эффективным, но имеет ряд ограничений, среди которых наличие патологии щитовидной железы и беременность после второго месяца.
Курс лечения при микоплазма составляет не более двух недель. Вводится во влагалище по 1 свече в день. - Гексикон или свечи с хлоргексидином. Действующим веществом в данном случае выступает мощный антисептик. Преимуществом его использования является эффективное уничтожение микроорганизмов. Назначаться может всем людям у которых нет повышенной чувствительности к нему, а также разрешается к приёму во время беременности. В некоторых случаях может отмечаться вступать побочный эфффект от его приема, проявляющийся нарушением микрофлоры влагалища.
- В борьбе с микоплазмой эффективными оказываются иммуностимулирующие средства. Самыми распространёнными среди них являются Генферон и Виферон. Они необходимы женщинам при снижении как местных, так и системных защитных сил. Среди антибактериальных средств применяются мази, например, Тетрациклиновая. Очень часто микоплазма может находится в организме в качестве сочетанной проблемы с другими инфекциями передающимися половым путём, поэтому всегда требуется назначение дополнительных средств.
- Ещё одним препаратом, который является эффективным против микоплазмы, это Тержинан. Вагинальные таблетки, которые имеют комплексный состав и механизм действия, в их составе есть антимикробным и противомикотические средства, кроме того, они содержат гормональную часть, усиливающую действие предыдущих веществ. Назначается при микоплазме по схеме, курсом продолжительностью в среднем 10 — 20 дней. Следует отметить, что в некоторых случаях женщины данный препарат не используют по причине появившегося зуда и жжения. Это не проявление сложной аллергической реакции, а приспособление слизистой к препарату, поэтому нельзя прерывать лечение. Кроме того, преимуществом средства является возможность использования в период менструации.
Осложнения
Осложнения бывают следующие:
 Самыми распространёнными считают развитие бесплодия, а также при беременности — это преждевременные роды и самопроизвольные викидыши на разных сроках. Очень часто встречаются нарушения работы плаценты, что приводит к ее недостаточности, а также аномалиям строение. При ее неправильной работе может возникать кислородная недостаточность плода.
Самыми распространёнными считают развитие бесплодия, а также при беременности — это преждевременные роды и самопроизвольные викидыши на разных сроках. Очень часто встречаются нарушения работы плаценты, что приводит к ее недостаточности, а также аномалиям строение. При ее неправильной работе может возникать кислородная недостаточность плода.- У женщин встречаются хронические эндометриты, оофориты и вагиниты.
- При поражении легочной системы самую большую проблему представляют формирование бронхоэктазов, представляющих собой расширения стенок мелких бронхов.
- Нервная система поражается развитием энцефалита и невритов.
- Мочеполовая система при отсутствии лечения также страдает, у женщин возникают пиелонефрит, уретриты и циститы микроплазменной этиологии.
- При поражении плода микоплазмой происходит нарушение закладки и дальнейшего формирования пороков зрительной, пищеварительной и нервной системы.
Профилактика
Меры профилактики:
 Включает комплекс мероприятий, которые будут направлены на регуляцию сексуальной жизни.
Включает комплекс мероприятий, которые будут направлены на регуляцию сексуальной жизни.- В первую очередь, людям желающим защитить себя от микоплазмоза, а также тем, кто хочет предотвратить развитие рецидива рекомендуется ограничить количество половых партнеров.
- Человек, с которым женщина вступает в половую связь без средств защиты должен быть обследован на наличие инфекций.
- Отказаться от случайных контактов без презерватива.
- Регулярно самостоятельно обследоваться на возникновение и лечить наличие инфекций, передающихся половым путём.
- Отказ от предоставления коммерческого секса.
- Тщательно соблюдать правила личной гигиены после посещения мест общественного пользования, преимущественно бань, саун и бассейнов.
- При снижении иммунных сил организма проводить профилактические курсы по их укреплению и поддерживать в норме.
- Регулярно посещать гинеколога, сдавать анализы на хламидии и другие опасные инфекции.
Отзывы женщин о микоплазмозе
признаки, симптомы, причины, диагностика и способы лечения заболевания
Микоплазменная инфекция (микоплазмоз) - острое зооантропонозное заболевание, вызываемое грамм-отрицательными бактериями, сопровождающееся различными воспалительными поражениями респираторного, урогенитального трактов, суставов, кроветворной и нервной систем, а при генерализации процесса - развитием ДВС-синдрома с поражением жизненно важных органов.
Микоплазмы - это мельчайшие свободноживущие прокариотические организмы, симбионты животных и растений. Они представляют собой своеобразную группу микроорганизмов, выделенную в класс Mollicutes, порядок Mycoplasmatales, семейство Mycoplasmataceae, делящееся на 2 рода, наиболее значимых в патологии человека - Mycoplasma и Ureaplasma.
Микоплазмы относятся к условно-патогенным микроорганизмам. Установлено, что человек является естественным хозяином по крайней мере 15 видов микоплазм, вегетирующих на слизистых оболочках глаз, дыхательных, пищеварительных, мочеполовых путей Источник:
Шаравий А.О. Респираторный микоплазмоз / А.О. Шаравий [и др.] // Дальневосточный медицинский журнал. - 2005. . Инфицированность населения микоплазмами колеблется от 9 до 70% Источник:
Харламова Ф.С. Микоплазменная инфекция у детей: современная диагностика и терапия / Ф.С. Харамова [и др.] // Детские инфекции. - 2016. - № 3. - С. 50-56. .
В зависимости от локализации патологических процессов микоплазмы подразделяются на следующие группы:
- микоплазмы - возбудители респираторных заболеваний человека, животных и птиц;
- микоплазмы, связанные с заболеваниями мочеполового тракта человека и животных;
- микоплазмы, связанные с патологическими процессами, в виде сложных воспалительных синдромов человека, животных и птиц;
- микоплазмы, связанные с заболеваниями суставов и сердца человека, животных и птиц;
- микоплазмы, вызывающие заболевания нервной системы, описаны пока только у грызунов;
- микоплазмы, обнаруживаемые при лейкозе и некоторых других опухолях у человека, животных;
- микоплазмы - условные сапрофиты, встречающиеся в выделениях практически здоровых людей, животных и птиц, в полости рта, почве, сточных водах и т.д.
Основных способа заражения:
- воздушно-капельный путь;
- половой путь;
- передача возбудителя от зараженной матери плоду через плаценту;
- заражение ребенка во время прохождения через родовые пути.
Поражение мочеполовой системы микоплазмами характерно как для мужчин, так и для женщин. Может проявляться в виде различных гинекологических заболеваний. Однако существуют и более общая клиническая картина. Чаще всего микоплазмоз протекает в виде обычной мочеполовой инфекции. Появляется зуд и жжение при мочеиспускании, болезненность в нижней части живота, а также необильные слизистые выделения с неприятным запахом.
Более тяжелым случаем является респираторный микоплазмоз, так как возможно поражение абсолютно любого отдела дыхательного тракта. Картина при том мало специфична: изнуряющий кашель со скудным отделением мокроты, чувство першения в горле, симптомы общей интоксикации в виде повышения температуры и общего недомогания. Аускультативно могут выслушиваться хрипы и жесткое дыхание.
Наши клиники в Санкт-Петербурге
Основным направлением в диагностировании микоплазмоза является выделение возбудителя, так как картина заболевания не позволяет достоверно установить диагноз. У больного берется мазок, который направляется на бактериологическое и цитологическое исследование. Однако этот метод носит дифференцирующий характер с другими заболеваниями передающимися половым путем. Непосредственно микоплазмы у пациента выделяются с помощью культурального посева на питательную среду и ПЦР-диагностики.
Для лечения микоплазмоза первостепенно назначаются антибиотики в соответствии с чувствительностью выделенного возбудителя. Курс лечения составляет в стандартных случаях 10 дней. Помимо этого, назначаются противовоспалительные препараты, иммуномодуляторы, физиотерапия по стиханию процесса.
По окончанию курса лечения проводится повторная ПЦР-диагностика с целью подтверждения отсутствия возбудителя.
Источники:
- Харламова Ф.С. Микоплазменная инфекция у детей: современная диагностика и терапия / Ф.С. Харамова [и др.] // Детские инфекции. - 2016. - № 3. - С. 50-56.
- Шаравий А.О. Респираторный микоплазмоз / А.О. Шаравий [и др.] // Дальневосточный медицинский журнал. - 2005.
Mycoplasma hominis (микоплазма хоминис): что это, анализ, лечение
Mycoplasma hominis (микоплазма хоминис, гоминис) — возбудитель урогенитального микоплазмоза, представляющего реальную угрозу для здоровья женщин, мужчин и детей. Микоплазма хоминис проникает в организм человека через слизистые оболочки половых органов при контактах с больным партнером или бактерионосителем.
Урогенитальный микоплазмоз — довольно распространенное заболевание, передающееся половым путем. Его возбудитель — внутриклеточный микроб, не имеющий клеточной стенки. Он относится к условно-патогенным микроорганизмам и в норме обитает во влагалище здоровой женщины. Под воздействием отрицательных факторов mycoplasma hominis начинает бесконтрольно размножаться и вызывать развитие тяжелого заболевания, проявляющегося зудом, жжением, болью и выделениями с неприятным запахом.
Чтобы свести к минимуму риск заражения микоплазмой, необходимо заботиться о своем здоровье: пользоваться презервативом при каждом половом акте, регулярно посещать гинеколога, закаляться, заниматься спортом, правильно питаться, гулять на свежем воздухе, вовремя лечить воспалительные заболевания мочеполовых органов.
Mycoplasma hominis
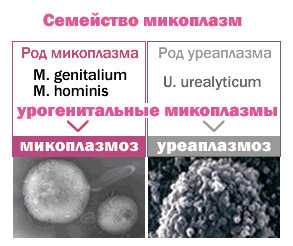 Это внутриклеточный безъядерный микроорганизм, обладающий особым жизненным циклом, изменчивостью и устойчивостью к большинству антибиотиков. Микоплазмы растут и развиваются как на живых клетках, так и за их пределами. Это грамотрицательные шаровидные или нитевидные тельца, неподвижные или обладающие скользящей подвижностью. Отсутствием клеточной стенки обусловлены биологические свойства микоплазм: полиморфизм и пластичность клеток, их осмотическая чувствительность, способность проходить через микроскопические поры и бактериальные фильтры. Они содержат цитоплазматическую мембрану, нуклеоид и рибосомы.
Это внутриклеточный безъядерный микроорганизм, обладающий особым жизненным циклом, изменчивостью и устойчивостью к большинству антибиотиков. Микоплазмы растут и развиваются как на живых клетках, так и за их пределами. Это грамотрицательные шаровидные или нитевидные тельца, неподвижные или обладающие скользящей подвижностью. Отсутствием клеточной стенки обусловлены биологические свойства микоплазм: полиморфизм и пластичность клеток, их осмотическая чувствительность, способность проходить через микроскопические поры и бактериальные фильтры. Они содержат цитоплазматическую мембрану, нуклеоид и рибосомы.
Микоплазмы являются факультативными анаэробами и получают энергию из глюкозы и аргинина. Эти микробы требовательны к питательным средам: хорошо растут в присутствии глюкозы, аминокислот, пептона. Для культивирования микоплазм используют жидкие и плотные питательные среды. На жидких средах микробы растут в виде равномерной мути, а на плотных — в виде мелких колоний, внешне напоминающих яичницу-глазунью. На кровяном агаре вокруг колоний появляются зоны гемолиза. Инкубируют пробирки и чашки с посевами в термостате при 36-37 °С.
Mycoplasma hominis чувствительна к ультрафиолету, прямым солнечным лучам, рентгеновскому излучению, высокой температуре и высушиванию, дезинфицирующим средствам – «Сульфохлорантину», «Хлорамину». В последнее время микоплазмы приобрели большую устойчивость к большинству антибактериальных, антисептических и противовирусных средств, что привело к определенным трудностям в борьбе с такими заболеваниями.
Патогенное действие микоплазм обусловлено присутствием адгезинов, антигенов, эндотоксинов, экзотоксинов, ферментов агрессии.
- Адгезины обеспечивают начальную фазу инфекционного процесса путем прикрепления микробных клеток к эпителиоцитам.
- Эндотоксины, проникая в кровь, вызывают лейкопению, геморрагии, коллапс и отек легких.
- К ферментам агрессии относятся: фосфолипаза А, аминопептидаза, нейраминидаза, протеаза, РНКаза, ДНКаза, тимидинкиназа, эндопептидаза.
Среди всех видов микоплазм наиболее патогенными свойствами обладают mycoplasma hominis и mycoplasma genitalium. Они передаются половым путем и вызывают урогенитальный микоплазмоз. Мycoplasma genitalium диагностируется в более редких случаях. Mycoplasma hominis чаще вызывает патологию у женщин, а mycoplasma genitalium — у мужчин.
Эпидемиология
Микоплазмы широко распространены в природе: они персистируют в живых организмах. М.hominis и M.genitalium обитают в мочеполовых органах человека и вызывают при определенных условиях урогенитальный микоплазмоз.

Источник инфекции – больной человек или бактерионоситель. Распространение микробов осуществляется половым путем, благодаря чему это заболевание относят к ЗППП. Также возможна передача возбудителя от инфицированной матери плоду во внутриутробном периоде или новорожденному во время родов. В связи с неустойчивостью микоплазм в окружающей среде бытовой путь заражения не актуален.
Факторы, приводящие к бесконтрольному размножению условно-патогенных микробов во влагалище:
- Длительная антибиотикотерапия,
- Выраженный иммунодефицит,
- Срессовые ситуации,
- Прием гормонов — стероидов,
- Наличие очагов хронической инфекции,
- Злоупотребление алкоголем,
- Гормональный дисбаланс,
- Дисбактериоз различных локусов организма,
- Различные инвазивные диагностические и лечебные манипуляции.
Восприимчивость к микоплазменной инфекции высокая, особенно у лиц, ведущих активную половую жизнь и имеющих несколько партнеров. После начала сексуальной жизни возрастает число воспалительных заболеваний, вызванных микоплазмой хоминис.
В группу риска входят:
- Лица с повышенной половой активностью,
- Женщины, не следящие за гигиеной интимных органов,
- Гомосексуалисты,
- Больные другими половыми инфекциями – гонореей, трихомониазом, кандидозом,
- Беременные.
Mycoplasma hominis паразитируют на мембранах эукариот и вызывают развитие местного воспаления. Они прикрепляются к эпителиоцитам с помощью рецепторов, нарушают функциональные свойства клеток и запускают аутоиммунные процессы. В организме нарушается гемостаз, повреждается эндотелий сосудов, происходит гиперагрегация тромбоцитов, активируются плазменные факторы свертывания крови, развивается ДВС-синдром.
Симптоматика
Микоплазма хоминис способна сразу вызвать инфекционное заболевание или длительно пребывать в организме, никак себя не проявляя. Под воздействием негативных эндогенных и экзогенных факторов возникает выраженная клиническая симптоматика. Микробы паразитируют на слизистых оболочках и вызывают у мужчин воспаление уретры, простаты, почек, а у женщин — развитие вагиноза, вагинита, сальпингита, цервицита, эндометрита.

При отсутствии своевременного и адекватного лечения микоплазменная инфекция может стать причиной бесплодия у женщин вследствие воспаления половых органов, а у мужчин в результате нарушения сперматогенеза и поражения сперматозоидов. Лечить урогенитальный микоплазмоз крайне необходимо.
После заражения mycoplasma hominis некоторое время никак себя не проявляет. Микробы долго паразитируют внутри клеток и вызывают вялотекущее воспаление. Когда количество микоплазм достигает 104 – 10 6 КОЕ/мл, развивается заболевание, которое проявляется соответствующими симптомами.
- Урогенитальный микоплазмоз у женщин проявляется обильными влагалищными выделениями с неприятным запахом, зудом в промежности, жжением в конце мочеиспускания или полового акта, болью внизу живота.
- У мужчин заболевание проявляется резью и жжением в уретре, появлением скудных и прозрачных выделений по утрам, болью в паху тянущего характера, отдающей в прямую кишку и мошонку, снижением потенции, покраснением и отеком кожи.
- Активизация микоплазмы во время беременности приводит к внутриутробному поражению почек, нервной системы, глаз, кожи плода. Зараженный ребенок рождается с дистрофией, обусловленной нарушением кровообращения. Новорожденный может погибнуть в первые сутки жизни.
Mycoplasma hominis — причина воспаления половых органов, спаечного процесса маточных труб, внематочной беременности, бесплодия. У беременных микоплазма может привести к выкидышам или преждевременным родам, маточному кровотечению, а также к развитию патологий плода. Это связано с воспалением плодных оболочек, их разрывом и излитием околоплодных вод. Если произошло заражение младенца по время родов, у него развивается микоплазменная пневмония или менингит.
Диагностика
Диагностика урогенитального микоплазмоза заключается в проведении лабораторных методов исследования, которым предшествует сбор анамнеза жизни и болезни, внешний осмотр больного. Микробиологические и серологические исследования позволяют подтвердить или опровергнуть предполагаемый диагноз.

- Микроскопия биологического материала — отделяемого влагалища или уретры, мочи, секрета простаты. Готовят мазок, фиксируют, окрашивают и изучают под микроскопом. Микоплазмы — грамотрицательные микроорганизмы.
- ПЦР-диагностика — выявление ДНК возбудителя. Положительный результат – mycoplasma hominis (полукол.) ДНК обнаружено, отрицательный результат – отсутствие ДНК mycoplasma hominis в исследуемом образце. Если в анализе обнаружена ДНК микоплазмы, значит, что имеет место половая инфекция микоплазмоз.
-
анализ на микоплазмоз
Иммуноферментный анализ — определение антител в крови (IgM и IgG). Результат считается отрицательным и признается вариантом нормы, если оба показателя указаны со знаком (-). Если IgM (-), а IgG (+), то у больного уже сформировался иммунитет к инфекции. Если IgM (+) и IgG (+), требуется помощь специалиста. Такой результат является положительным. Больного необходимо лечить. При отсутствии в крови IgG, IgM и IgA можно говорить о полном выздоровлении.
- Бактериологическое исследование отделяемого влагалища или уретры — посев материала на питательные среды, их инкубация, идентификация выделенного возбудителя и определение его чувствительности к антибиотикам.
- Реакция иммунофлюоресценции – РИФ.
Лечение
Лечение урогенитального микоплазмоза заключается в использовании антибиотиков. Выбор препарата определяется результатами анализа на чувствительность микоплазм. Некоторые микоплазмы не обнаруживаются в мазке и не растут на питательных средах. В этом случае врач подбирает антибиотик на основании данных анамнеза. Кроме этиотропной терапии больным назначают иммуномодуляторы.
 Системные антибиотики из тетрациклиновой группы – «Доксициклин», из макролидов – «Азитромицин», «Кларитромицин», фторхинолонов – «Ципрофлоксацин», «Цифран», противопротозойное средство – «Трихопол»; местные антибиотики — свечи с метронидазолом для женщин, мазь «Офлокаин» для мужчин.
Системные антибиотики из тетрациклиновой группы – «Доксициклин», из макролидов – «Азитромицин», «Кларитромицин», фторхинолонов – «Ципрофлоксацин», «Цифран», противопротозойное средство – «Трихопол»; местные антибиотики — свечи с метронидазолом для женщин, мазь «Офлокаин» для мужчин.- Вагинальные антисептические суппозитории с хлоргексидином – «Гексикон».
- Противогрибковые препараты для предупреждения кандидоза – «Нистатин», «Клотримазол», «Флуконазол», суппозитории – «Пимафуцин», «Ливарол».
- Пробиотики для восстановления микрофлоры влагалища – «Вагилак», «Гинофлор», «Лактонорм», «Вагинорм».
- Иммуностимуляторы для укрепления иммунитета – «Интерферон», «Иммунал», «Полиоксидоний», «Имунорикс».
- НПВС при болевом синдроме – «Ибупрофен», «Ортофен», «Диклофенак».
- Витамины – «Элевит», «Ундевит», «Центрум», «Компливит»
- Спринцевания и ванночки с «Мирамистином», отваром ромашки, календулы, шалфея, тысячелистника.
Лечить заболевание необходимо одновременно обоим половым партнерам. В противном случае произойдет повторное заражение, а проведенная терапия окажется бесполезной. Через месяц после прекращения лечения следует повторить исследования на определение антител.
Профилактика
Профилактические мероприятия, позволяющие избежать урогенитального микоплазмоза:
- Использование презервативов во время полового акта,
- Сбалансированное питание,
- Ведение ЗОЖ,
- Выявление и санация имеющихся в организме очагов инфекции,
- Укрепление иммунитета,
- Соблюдение санитарных норм и правил личной гигиены.
Микоплазмоз часто приводит к тяжелым последствиям и опасным осложнениям. Нельзя заниматься самолечением, следует обратиться к специалисту. Болезнь может осложнить не только интимную жизнь, но и вынашивание ребенка. При возникновении характерных симптомов необходимо посетить гинеколога, пройти обследование и курс назначенной терапии.
Видео: врач о микоплазме, насколько опасен микоплазмоз
Видео: микоплазма в программе “Жить здорово!”
Микоплазмоз - симптомы, причины, лечение, профилактика
Среди венерических патологий микоплазмоз занимает одно из лидирующих мест, что связано с неосведомленностью людей об особенностях болезни, мерах ее профилактики. Инфекция характеризуется длительным периодом скрытого течения, широким спектром возможных осложнений для здоровья. Развитию микоплазмоза подвержены мужчины и женщины, которые ведут беспорядочную половую жизнь и/или не применяют барьерные контрацептивы. Лечение должен назначать только квалифицированный специалист: хаотично принимать различные антибиотики – противопоказано.
Формы
Чтобы дифференцировать микоплазмоз в зависимости от формы его развития, врачи применяют современную систему классификации патологии. С учетом таковой, заболевание делится на респираторный, урогенитальный и генерализованный вид. Каждый из них отличается путем инфицирования, имеет особенности прогрессирования, клинического проявления и дальнейшего лечения.
Респираторный
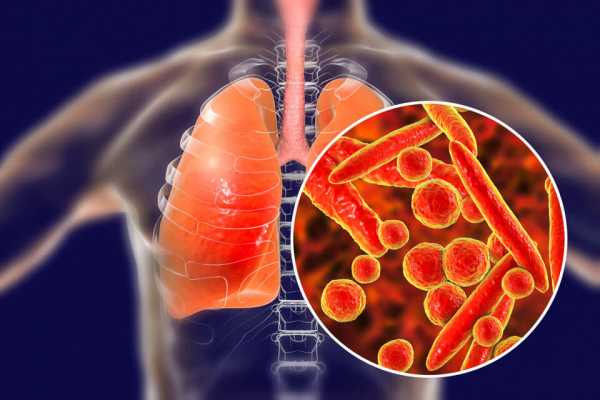
Второе определение этой формы микоплазмоза – легочная. Воспаление протекает в виде пневмонии и бронхита. Период с момента проникновения возбудителя в организм до появления начальной симптоматики – 1-2 недели. Признаки болезни – изнурительный кашель, повышение температуры тела до высоких цифр, одышка. Изначально мокроты не возникает. Но по мере прогрессирования инфекционного процесса происходит выработка тягучей гнойной секреции, затрудняющей дыхание. Длительность лечения микоплазменного бронхита или воспаления легких может достигать 3 месяцев. Для устранения патологии, кроме прочих медикаментозных назначений, пациенту рекомендовано введение противогрибковых средств.
Урогенитальный
Распространенная форма микоплазмоза, при которой инфекционный процесс охватывает органы мочевыделительной и половой системы женщины или мужчины. Период с момента попадания патогенной микрофлоры в урогенитальный тракт до первого появления признаков занимает от 3 дней до 3 недель. Эта форма инфекции делится на 3 стадии – острую, бессимптомную, хроническую.
Первичная симптоматика, обращающая на себя внимание:
- нарушение мочеиспускания
- болевой синдром
- сбой менструального цикла
Пациенты полагают, что ухудшение самочувствия обусловлено развитием цистита, и применяют препараты, направленные на устранение этой болезни. Такая терапия способствует лишь угнетению выраженности признаков, ведь основная причина проблем с мочевыделительной системой – наличие венерической инфекции. Урогенитальный микоплазмоз опасен развитием множественных осложнений, включая воспаление суставов. Хроническая форма инфекционного процесса всегда вызывает проблемы репродуктивного происхождения.
Генерализованный

Самая опасная форма рассматриваемой патологии, поскольку при ней поражению подвержены практически все органы жизнеобеспечения. Заболевание этого вида приводит к почечной, печеночной и сердечной недостаточности. Дополнительно страдает нервная система, кожный покров, опорно-двигательный аппарат, отделы пищеварительного тракта. Из-за обширного поражения тканей головного мозга происходит нарушение его состояния и активности. Лечение пациента с установленным генерализованным микоплазмозом проводят в отделении реанимации. Это объясняется высокой степенью тяжести симптоматики, вероятностью неблагоприятного исхода. Выживаемость при генерализации инфекции – низкая.
Выбрать специалиста, прочитать отзывы и записаться на прием к гинекологу онлайн
Возбудитель
Микоплазмоз вызывает патогенный возбудитель Mycoplasmatacea. Возбудитель находится и размножается в слизистой оболочке дыхательных путей, урогенитального тракта мужчин и женщин. Патогенная микрофлора не определяется стандартным микроскопом, что связано с ее индивидуальными характеристиками. Благоприятная среда для размножения возбудителя – влажная, теплая, с минимальным доступом кислорода.
Генерализованная форма болезни развивается вследствие попадания в организм M. incognitus, урогенитальная – M. hominis, M. genitalium, U. urealyticum. Респираторный вид патологии обусловлен микоплазмой M. pneumonia. На любой из перечисленных микроорганизмов губительно воздействует кипячение, обработка дезинфицирующими хлорсодержащими растворами, интенсивное воздействие ультрафиолетом. Патогенный возбудитель вызывает изменение тканей на месте своего внедрения.
Как передается
Инфицирование микоплазмой происходит 5 основными путями – половым, вертикальным, контактно-бытовым, воздушно-капельным, внутриутробным. Любой вид интимной близости с инфицированным партнером приводит к попаданию микоплазмы на слизистые оболочки и дальнейшему развитию инфекционного процесса. Предотвратить заражение помогает лишь использование презервативов. Во время прохождения по родовым путям, ребенок соприкасается с вагинальной секрецией, которая содержит максимальное количество микоплазмы. Поэтому при выявлении этого заболевания у беременной, и с учетом запрета на прием антибиотиков, женщине показано проведение кесарева сечения.
Использование личных вещей и средств гигиены инфицированного человека приводит к развитию микоплазмоза лишь в 1% клинических случаев. Это происходит при использовании предметов с частицами урогенитальной секреции. Реже слизь пациента, в которой содержится микоплазма, попадает при чихании, кашле в дыхательные пути здорового человека, вызывая патологический процесс.
Симптомы

Венерическое заболевание имеет следующие клинические проявления:
- Раздражение в мочеиспускательном канале во время выделения урины.
- Повышение температуры тела до невысоких пределов.
- Неприятное ощущение во время интимной близости.
- Появление выделений слизисто-гнойного вида из влагалища, характерный светло-желтый налет на головке пениса.
- Значительное снижение полового влечения.
- Нарушение менструального цикла.
- Выраженный зуд в половых путях.
- Ощущение недостаточного опорожнения мочевого пузыря.
- Общая интоксикация организма и вызванное этим снижение аппетита, раздражительность, бессонница, апатия.
- Изменение оттенка мочи, резкий запах от урины.
Дополнительная симптоматика зависит от того, возникли ли осложнения от рассматриваемого вида венерической инфекции. Возможно появление крови из влагалища, дистрофия вагинального эпителия, повышенная сухость в половых каналах.
Причины
Инфицированию микоплазмой способствуют такие факторы:
- Незащищенный половой акт с инфицированным партнером.
- Перенесенные диагностические или лечебные процедуры на органах дыхательной системы или урогенитального тракта. Если инструменты или расходные материалы медицинского персонала недостаточно продезинфицированы, содержат микоплазму, она попадает на слизистую ткань здорового человека.
- Купание в бассейне или природном водоеме, вода в котором содержит микроорганизм, вызывающий венерическую инфекцию.
- Пребывание в непосредственно близости с людьми, страдающими легочной формой микоплазмоза. К инфицированию патогенным возбудителем предрасполагает кашель, чихание зараженного человека.
- Использование личных принадлежностей лица, инфицированного микоплазмой.
Несколько реже болезнетворный возбудитель попадает при ношении нижнего белья (в том числе, купальников), которое ранее уже находилось в использовании. Внутриутробное заражение плода происходит во время беременности женщины, страдающей микоплазмозом.
Как влияет на беременность

Микоплазмоз опасен для здоровья беременной, поскольку вызывает отторжение плодного яйца, влечет развитие выкидыша. Также возбудитель инфекционного заболевания может внутриутробно передаться ребенку. В этом случае развивается перинатальная форма рассматриваемой патологии. Поскольку венерическую инфекцию невозможно устранить без использования антибиотиков, беременным нужно проходить лечение только после родов. Причина – высокая вероятность проникновения антибактериальных препаратов сквозь плацентарный барьер, вред для плода. Даже использование антибиотика Джозамицина может привести к развитию анатомических дефектов у ребенка. От введения этого препарата риск для плода выше пользы для матери.
Возможные осложнения
Микоплазмоз опасен развитием таких отягощающих явлений:
- Бесплодие у мужчин, женщин. Служит результатом воспалительного процесса внутри матки, яичек. Микоплазма использует эндометрий для питания. Поэтому он истончается, чем создает неблагоприятное условие для прикрепления плодного яйца и вынашивания плода. Инфекционный процесс, протекающий внутри яичек, неблагоприятно отражается на процессе выработки семенной жидкости. В итоге эякулят содержит лишь небольшое количество жизнеспособных сперматозоидов, пригодных для оплодотворения.
- Простатит. Воспаление предстательной железы протекает с выраженным болевым синдромом, гипертермией, нарушением мочеиспускания. Поскольку снижается выработка тестостерона, на фоне микоплазмоза в организме мужчины формируется гормональный дисбаланс. Если пациент не в полной мере прошел антибиотикотерапию, воспаление принимает хроническое течение, а его симптомы – маскируются.
- Аднексит. Второе определение патологии – сальпингоофорит (поражение яичников и маточных труб). Причина инфицирования указанных анатомических структур – непосредственная близость с основным очагом поражения. Воспаление фаллопиевых труб и яичников опасно развитием спаечной болезни. Сращения препятствуют оплодотворению, способствуют бесплодию. В дальнейшем для осуществления зачатия спайки придется удалять хирургическим способом. Лекарственное воздействие (в том числе, введение Лидазы) – не обеспечивает положительного результата.
- Эндометрит. Воспаление внутреннего маточного слоя протекает тяжело, с выраженной симптоматикой. Клинические проявления патологии – гипертермия, нарушение менструального цикла, боль внизу живота, выделение крови из влагалища. Заболевание устраняют путем введения антибиотиков и противовоспалительных суппозиториев; с помощью физиотерапевтических методов, ванночек. При наличии внутриматочной спирали, ее устраняют, назначают иной способ контрацепции.
- Орхоэпидидимит. Воспалительное поражение яичка одновременно с его придатком. Заболевание протекает с интенсивными болевыми проявлениями, повышением температуры тела. Дополнительные признаки – увеличение воспаленного яичка, изменение его оттенка до багрового или синего цвета, ограничение общей подвижности пациента. Лечение проводят в отделении урологии. Терапевтический подход предполагает сочетание антибактериального воздействия, физиотерапевтических методов, противовоспалительных препаратов.
- Цистит. Воспаление мочевого пузыря на фоне поражения микоплазмой чаще развивается у женщин, чем у мужчин. Симптомы цистита – повышение температуры тела до невысоких цифр, озноб, боль при мочеиспускании, учащение позывов. Состояние сопровождается общей слабостью, появлением неприятного запаха от урины, снижением работоспособности. Болезнь может принять хроническое течение, если основные симптомы воспалительного процесса просто залечены с помощью хаотичного приема лекарств.
Кроме перечисленных заболеваний, заражение микоплазмой неблагоприятно отражается на общем самочувствии, предполагает усиленное выполнение гигиенических процедур. Вероятны и другие осложнения – например, пневмосклероз или пиелонефрит. В первом случае речь идет о появлении на легких участков с рубцовой тканью, во втором – о воспалении почек (одностороннем или двустороннем). Указанные патологии устраняют антибиотиками, отхаркивающими препаратами, нестероидными противовоспалительными лекарствами. Дополнительно применяют средства, которые препятствуют образованию рубцовых изменений, гормоны; проводят дезинтоксикационную терапию.
К какому врачу обратиться

При появлении первоначальной симптоматики (боли при мочеиспускании, дискомфорте в нижней части живота) нужно посетить терапевта. Врач проведет осмотр, опрос, направит на консультацию к урологу, а женщин – к гинекологу. Специалисты указанных профилей исключают наличие цистита и вагинита, которые протекают в виде симптоматики, схожей с проявлениями микоплазмоза.
При отсутствии перечисленных заболеваний пациентов направляют на прием к венерологу. Врач назначает необходимое обследование, а на основании ответов диагностики составляет, а затем контролирует лечение. Но если выявлена легочная форма патологии – терапию проводит пульмонолог.
Выбрать специалиста, прочитать отзывы и записаться на прием к гинекологу онлайн
Диагностика

Чтобы подтвердить инфицирование микоплазмой, исключить наличие болезней, похожих по клиническим проявлениям, пациенту проводят:
- Опрос
- Осмотр на гинекологическом или урологическом кресле
- Биохимическое, клиническое исследование крови
- Общий анализ мочи
- ПЦР-диагностику. Метод определяет наличие венерической инфекции даже скрытого вида прогрессирования
- Мазок из уретры (у мужчин), из цервикального канала, влагалища – у женщин
- УЗИ внутренних половых органов мужчины или женщины, если венерическая болезнь привела к их поражению
- Лапароскопию. Метод помогает определить наличие спаечного процесса, который вызывает длительное наличие микоплазмы в организме. Восстановление после исследования занимает всего несколько дней.
- ТРУЗИ. Назначают мужчинам для определения состояния предстательной железы, состояние которой нарушается вследствие микоплазмоза.
- Ректальное исследование предстательной железы. Назначают мужчинам для определения спектра воспаления простаты.
- Флюорографию. Позволяет оценить состояние легких.
Дополнительные виды исследования зависят от индивидуальных особенностей клинического случая. Кроме перечисленных методов диагностики врач может назначить КТ или МРТ пораженных органов, анализ крови на определение сахара.
Лечение
Устранение микоплазмоза проводят в условия стационара, поэтому показана госпитализация пациента. При урогенитальной форме болезни – в отделение урологии или в кожно-венерологический диспансер. Возможность амбулаторной терапии – маловероятна. При респираторном виде патологии лечение проводят в отделении пульмонологии.
Микоплазмоз ликвидируют антибиотиками. Применяют препараты группы макролидов, фторхинолонов, тетрациклинов. Антибактериальная терапия купирует воспалительный процесс, устраняет неприятные ощущения в половых и других органах, сохраняет репродуктивный статус человека.
Женщинам дополнительно назначают спринцевание теплым отваром ромашки – он обладает противовоспалительным свойством, успокаивает ткани, устраняет отек, зуд. Длительность проведения процедуры – 10 суток подряд, манипуляцию выполнять ежедневно вечером.
Пациентам следует обрабатывать половые каналы антисептическими растворами (Мирамистином, Хлоргексидином). Это способствует своевременному смыванию выделений, которые при накоплении и высыхании усиливают зуд, способствуя инфицированию гениталий.
Кроме основного лечения, пациенту назначают укрепление защитных свойств организма – это позволит быстрее побороть инфекционный процесс. Иммуномодуляторы используют перорально, внутримышечно, интравагинально. Витаминотерапия способствует повышению сопротивляемости организма, направлена на выведение токсинов из крови, которых при микоплазмозе накапливается много. Дополнительная польза этого вида лечения – улучшение кровоснабжения тканей. Применяют комплексы (Мильгаму, Нейрорубин, Неуробекс) или витамины группы B и аскорбиновую кислоту по отдельности.
При респираторном заражении микоплазмой пациенту назначают отхаркивающие, противокашлевые препараты, усиленную антибактериальную терапию. Для профилактики отека легких вводят мочегонные лекарства – Лазикс, Фуросемид.
При генерализованной форме болезни, когда возникает недостаточность органов, пациента подключают к аппарату искусственной вентиляции легких. Дополнительно требуется оксигенотерапия – обеспечение доступа кислорода в дыхательные пути.
Кроме основного лечения пациенту необходимо откорректировать питание. Продукты и блюда не должны раздражать слизистую оболочку воспаленных органов, провоцируя усиленную выработку секреции. Следует отказаться от кислой, острой, соленой, копченой пищи.
Прогноз

При своевременном устранении урогенитальная инфекция не влечет неблагоприятного прогноза или развития бесплодия. Заболевание хорошо поддается ликвидации, но требуется комплексный подход:
- медикаментозное воздействие
- выполнение гигиенических мер
- соблюдение диеты
- временный отказ от ведения интимной жизни
Чтобы избежать повторного инфицирования, одновременно терапевтический курс должны проходить оба половых партнера. При генерализованной форме патологии прогноз отличается, в половине клинических случаев влечет летальный исход. Из-за одновременной дисфункции жизненно важных органов могут наступить необратимые процессы. Но при своевременном обращении за медицинской помощью повышается вероятность полного выздоровления.
Профилактика
До настоящего времени не разработана вакцина от микоплазмоза. Развития патологии удастся избежать, если:
- Не использовать личные средства другого человека (мочалку, полотенце, белье).
- Отказаться от ведения беспорядочной половой жизни.
- Не приобретать нижнее белье или другую одежду, которая ранее уже была в использовании. Внимательно относиться к подбору нижнего белья, проверять, чтобы на купальниках была прикреплена наклейка, свидетельствующая о новизне изделия.
- Отказаться от посещения сомнительных бассейнов, где с высокой долей вероятности вода может быть инфицированной.
- При интимной близости с новым половым партнером использовать презервативы.
- Посещая общественный туалет, применять специальные накладки на унитаз.
- Проводить сезонную витаминотерапию, направленную на укрепление иммунных способностей организма.
- Посещать медицинские заведения, в которых стерилизация инструментов и расходных материалов проводится согласно установленным стандартам.
Беременным, зараженным микоплазмой, нужно не отказываться от проведения кесарева сечения, поскольку хирургическое родоразрешение предотвратит инфицирование ребенка.
Микоплазмоз – это инфекционно-воспалительное заболевание с преимущественно половым путем передачи. Клинические проявления патологии схожи с симптоматикой более 15 нарушений – от цистита до дисбактериоза. Чтобы не ошибиться при установке диагноза и устранить болезнь, а не замаскировать ее проявления, нужно посетить врача. При своевременном прохождении грамотного лечения прогноз для состояния здоровья – благоприятный.
Видео: Микоплазмоз. Последствия «случайных» связей
Симптомы и лечение микоплазмоза - Medside.ru
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
что это и откуда берется.
Mycoplasma hominis – это один из возбудителей урогенитального микоплазмоза.
Данная бактерия может вызывать воспалительные поражения органов малого таза и становится причиной осложнений при беременности.
Mycoplasma hominis – что это у женщин
Mycoplasma hominis – это возбудитель урогенитального микоплазмоза.
У женщин этот микроорганизм может вызывать воспалительные процессы мочеполовой системы.
В 1986 году Mycoplasma hominis была отнесена к числу венерических инфекций.
Но в международной классификации болезней диагноз микоплазмоз отсутствует.
Поэтому соответствующий диагноз может быть установлен, только если:
- в мочеполовых путях женщины обнаружена Mycoplasma hominis
- имеет место активное воспаление
- не обнаружены другие патогены, которые могли бы его вызвать
В 2006 году микоплазмоз появился в этиологической классификации венерических болезней ВОЗ.
Правда, Mycoplasma hominis не вошла в число возбудителей.
В списке значится только Mycoplasma genitalium.
Это связано с тем, что М. hominis обладает меньшей патогенностью и может длительное время присутствовать в урогенитальном тракте, не вызывая никаких воспалительных заболеваний.
Поэтому она относится к транзиторной флоре.
Особенности Mycoplasma hominis:
- имеет высокую распространенность среди сексуально активного населения
- контагиозность невысокая – риск передачи инфекции во время одного полового контакта минимальный
- часто встречается бессимптомное носительство
- часто наблюдаются случаи самоизлечения, когда Mycoplasma hominis исчезает даже без лечения, под влиянием иммунной системы
- бактерия редко вызывает воспалительные процессы
- если они возникают, то лишь при наличии предрасполагающих факторов
У женщин Mycoplasma hominis может вызывать:
- бактериальный вагиноз
- цервицит
- кольпит
- уретрит
- послеродовой эндометрит
- послеабортную лихорадку
- послеродовую лихорадку
- аднексит
Очень часто микоплазмы становятся причиной воспалительных заболеваний малого таза.
Одно из исследований показало, что у женщин с ВЗОМТ эти бактерии выделяются в 4 раза чаще, чем в среднем в популяции.
Mycoplasma hominis – что это у мужчин
Впервые ученые обнаружили Mycoplasma hominis в 1942 году у мужчин с уретритом.
В 1946 году было впервые выдвинуто предположение, что микоплазмы являются одним из основных возбудителей воспалительных заболеваний мочеиспускательного канала.
В 1981 году ВОЗ признала микоплазму возбудителем уретритов.
Статистика говорит о том, что каждый пятый случай воспаления мочеиспускательного канала у мужчин негонококковой этиологии спровоцирован именно микоплазмой.
Mycoplasma hominis обладает высокой адгезивностью.
Она может прикрепляться к различным клеткам.
В том числе присоединяется к поверхности сперматозоидов.
Поэтому Mycoplasma hominis очень опасна для женщин.
Основная задача сперматозоидов состоит в том, чтобы пробраться в матку, затем – в маточные трубы, и там оплодотворить яйцеклетку.
Есть яйцеклетка или нет, но спермии всё равно будут двигаться по репродуктивным органам женщины восходящим путем.
К ним прикрепляются микоплазмы.
Поэтому они сразу же могут проникать в матку и фаллопиевы трубы.
В последующем это может обернуться воспалением этих органов.
У мужчин Mycoplasma hominis вызывает:
- уретрит
- хронический простатит
Mycoplasma hominis при беременности
Mycoplasma hominis опасна для беременных.
Она вызывает:
- самопроизвольные аборты на ранних сроках
- недостаточный вес плода
- хориоамнионит
- неонатальную инфекцию
- послеродовые инфекционные осложнения (чаще всего эндометрит)
У новорожденных микоплазмы могут стать причиной:
- пневмонии
- бронхолегочной дисплазии
- менингита
- сепсиса
Поэтому при выявлении Mycoplasma hominis на этапе планирования беременности желательно пройти курс лечения.
Это позволяет избежать осложнений беременности.
Как передается Mycoplasma hominis
Mycoplasma hominis имеет несколько путей передачи.
Основной – это половой путь.
Контагиозность у этой бактерии невысокая.
Инфекция обычно протекает в субклинической форме.
Mycoplasma hominis просто живет в урогенитальном тракте, и никому до поры до времени не мешает.
В этот период человек минимально заразен.
Но риск передачи инфекции возрастает, если Mycoplasma hominis вызывает воспаление.
Тогда её популяция увеличивается.
Бактерия начинает активно выделяться во внешнюю среду.
К инфицированию приводит только обычный вид половых контактов.
При оральном или анальном сексе риск заражения минимальный.
Даже если бактерия и выделяется из ротовой полости при помощи ПЦР, долго она во рту не проживет, и патологических симптомов не вызывает.
Ещё один путь заражения – вертикальный.
Микоплазма может проникать в ткани плода внутриутробно.
Она также заражает ребенка во время родов.

Теоретически Mycoplasma hominis может передаваться бытовым путем.
На практике такие случаи не зарегистрированы.
Они маловероятны, учитывая низкую контагиозность инфекции и слабую устойчивость бактерии во внешней среде.
Даже вероятность заражения при разовом сексе минимальная.
Заразиться же от стенки общественного унитаза или в бассейне практически невозможно.
После инфицирования наступает инкубационный период.
Он длится в среднем 1 месяц.
Хотя может продолжаться значительно дольше.
Иногда симптомы не появляются в течение нескольких месяцев после заражения.
Mycoplasma hominis и genitalium – отличия
Mycoplasma genitalium отличается от hominis более высокой патогенностью.
Она является возбудителем уретритов, кольпитов, цервицитов у женщин.
Ассоциируется с патологией беременности.
У мужчин являются частыми возбудителями негонококковых уретритов – приблизительно 20% случаев.
У женщин Mycoplasma genitalium выявляется в случае наличия признаков воспалительного поражения органов таза в 10% случаев.
Распространенность Mycoplasma hominis в популяции более широкая.
Этот микроорганизм менее патогенный.
Он не всегда вызывает воспалительные процессы.
Часто присутствует в урогенитальном тракте, не вызывая никаких проблем или симптомов.
Хотя при увеличении популяции могут становиться причиной воспалений.
Mycoplasma genitalium обнаруживается не только в урогенитальном тракте.
Она также выявляется иногда в смывах с ротоглотки.
Это подтверждает, что микоплазма может передаваться и во время орального секса.
Но никаких симптомов во рту или дыхательных путях эта бактерия не вызывает.
Клетка Mycoplasma genitalium имеет терминальную органеллу.
Благодаря ей она прикрепляется к клеткам эпителия, а также эритроцитам.
Эта бактерия до 2002 года считалась самой мелкой на планете.
Хотя сегодня таковой является Carsonella ruddii, открытая позже.
Микоплазма не имеет собственной клеточной стенки, поэтому она прикрепляется к другим клеткам.
Симптомы Mycoplasma hominis
В большинстве случаев Mycoplasma hominis не вызывает выраженных симптомов.
Могут наблюдаться:
- выделения
- боль во время секса
- покраснение
- дизурия
У женщин при воспалительных поражениях структур малого таза наблюдаются тянущие боли в нижней части живота.
Возможны межменструальные скудные кровянистые выделения.
ДНК Mycoplasma hominis
Для диагностики микоплазмоза используется Real Time PCR.
Данный микроорганизм имеет высокую распространенность в популяции.
Особенно у женщин.
Исследования показывают, что в разных популяциях среди женского населения Mycoplasma hominis выявляется в 20-50% случаев.
У мужчин бактерия обнаруживается реже.
Частота носительства в популяции не превышает 2-5%.
Учитывая высокую распространенность микроорганизма, не каждый случай его обнаружения является показанием к назначению лечения.
Есть несколько критериев, по которым врач определяет, нужна ли терапия.
Один из них – количественные показатели лабораторных анализов.
Провалится количественный или полуколичественный тест на ДНК Mycoplasma hominis.
При проведении количественного показывается количество копий ДНК в клиническом материале.

Пороговым значением, выше которого могут начаться воспалительные процессы, считается 104 копий.
Если количество микоплазм выше порога, в бланке указывается «обнаружено».
Если ниже этого значения, то «не обнаружено».
Обследуют на ДНК Mycoplasma hominis по таким показаниям:
- наличие симптомов воспаления урогенитального тракта
- обнаружение лейкоцитов в мазке на флору
- планирование беременности
- ранние сроки беременности
- иммунодефицитные состояния
- бесплодие
- перинатальные потери в анамнезе
Проводится ПЦР не только для первичной диагностики.
Исследование также назначается после лечения для оценки результатов терапии.
Посев на Mycoplasma hominis
Посев – ещё один эффективный способ прямого обнаружения микроорганизма.
Исследование тоже позволяет оценить количественные показатели.
Поэтому может использоваться для определения показаний к лечению.
А также посев дает возможность оценки чувствительности флоры к антибиотикам.
Чаще всего бактерия высокочувствительна к таким препаратам:
- клиндамицин
- линкомицин
- джозамицин
- доксициклин
- левофлоксацин
Часто встречается низкая чувствительность или резистентность к офлоксацину и азитромицину.
Поэтому для терапии без оценки чувствительности эти препараты лучше не использовать.
Нормы Mycoplasma hominis
Многие источники сообщают, что нормой Mycoplasma hominis считается 10 в 3 степени копий в пробе или КОЕ в мл.
Если же бактерия обнаруживается в концентрации 10 в 4 степени и выше, то требуется лечение.
Большинство врачей с этим не согласны.
Не существует никакой нормы Mycoplasma hominis.
Потому что нет достоверных способов определения её количества в половых органах.
Когда врач берет мазок, у одной и той же пациентки он может взять её с различных участков урогенитального тракта.
При этом результаты будут совершенно разными, от самых низких цифр до самых высоких.
Поэтому многие врачи скептически относятся к количественным показателям.
Наличие Mycoplasma hominis в любом случае нормой не является.
Другой вопрос, насколько опасен этот микроорганизм у данного конкретного пациента.
Если делается вывод, что микоплазма представляет угрозу, проводится лечение.
Если женщина не планирует беременеть, менять партнера, не страдает воспалительными заболеваниями, антибиотики обычно не назначаются.
Антитела к Mycoplasma hominis
Анализ крови на антитела крайне редко используется в клинической практике.
Потому что его результаты не всегда достоверны.
Иногда кровь на антитела берут для скрининга.
То есть, выявления микоплазм в организме клинически здоровых лиц.
Например, при подготовке к беременности.
Организм вырабатывает три вида антител.
Все они могут быть обнаружены в крови.
IgG – поздно появляется и долго циркулируют в крови даже после излечения болезни.
IgМ – рано появляются и быстро исчезают.
Являются признаком острой инфекции.
IgА – быстро появляются и рано исчезают.
Большой титр этих антител говорит о преимущественном поражении слизистых оболочек.
Интерпретация результатов:
- положительный IgG, отрицательный IgМ и IgА – длительно протекающая, возможно перенесенная в прошлом инфекция
- положительный IgG, положительные IgМ и IgА – заражение произошло более 1 месяца назад, но инфекция ещё находится в острой стадии
- отрицательный IgG, положительные IgМ и IgА – заражение произошло совсем недавно, IgG ещё не успели выработаться
- отрицательный IgG, IgМ, IgА – человек не болеет микоплазмозом, возможно вообще не контактировал с этой инфекцией (или заражение произошло меньше 2 недель назад, все антитела не успели выработаться)
Иногда определяется один только IgG.
Но его можно исследовать только в динамике.
Увеличение титра говорит об активной инфекции.
Его уменьшение – о затухании воспалительного процесса.
Нередко ИФА дает неправильные анализы.
ПЦР и посев гораздо точнее.
Но у серологических тестов есть свои плюсы.
Они позволяют установить давность заражения.
Кроме того, можно выявить бактерию, которая паразитирует в недоступных для взятия соскоба участках тела.
Когда требуется лечение Mycoplasma hominis
Mycoplasma hominis выявляется в среднем у 40% женщин.
Большинство из них не имеют никаких симптомов и ни на что не жалуются.
Поэтому не всегда факт обнаружение данной бактерии является показанием к терапии.
Чувствительность современных ДНК тестов очень высокая.
Поэтому они обнаруживают микоплазмы даже в минимальных концентрациях.
Показания к лечению бывают клиническими и эпидемиологическими.
Лечение обычно проводят в таких случаях:
- У женщины есть симптомы воспаления влагалища, мочевого пузыря, внутренних половых органов.
При этом отсутствуют другие возбудители, способные вызывать патологический процесс.
- Mycoplasma hominis присутствует в концентрации более 10 в 4 степени копий ДНК в мл.
- Планируется беременность.
- Пациент меняет полового партнера.
Чтобы не заразить его, лучше пролечиться.
- Бесплодие.
У мужчин лечение часто назначается, даже если у них нет симптомов, и концентрация Mycoplasma hominis не большая.
Потому что бактерия может вызывать хронический простатит.
И вылечить его будет гораздо сложнее, чем микоплазменный уретрит.
В простату антибиотики проникают очень плохо.
Другие врачи не назначают терапию всем подряд.
Они используют антибиотики только по абсолютным показаниям.
Таковыми считаются:
- мужское бесплодие
- астенозооспермия
- негонококковый уретрит
- орхоэпидидимит
- системная инфекция при ВИЧ или другом иммунодефиците
Препараты для лечения Mycoplasma hominis
Основа лечения – это антибиотики.
Mycoplasma hominis может быть уничтожена полностью за 5-7 дней.
После успешной терапии она вообще не определяется в урогенитальном тракте.
Используемые антибиотики:
- кларитромицин
- доксициклин
- джозамицин
- левофлоксацин
В большинстве случаев они работают.
Если нет, возможно пациент не соблюдал врачебные назначения в полной мере.
Или развилась антибиотикорезистентность.
В таком случае требуется повторный курс терапии.
Используют другой препарат.
При неэффективности лечения целесообразно сделать бак посев с определением чувствительности к антибактериальным препаратам.
У беременных назначают джозамицин.
Фторхинолоны и тетрациклины при беременности запрещены.
Они негативно влияют на плод.
Допускается использование азитромицина.
Но к нему микоплазма хоминис не всегда чувствительная.
Дополнительные методы лечения:
- инстилляция уретры растворами серебра
- физиотерапия – при простатите и хроническом воспалении органов малого таза
- массаж простаты и семенных пузырьков
- ферменты – для усиления действия антибиотиков
- иммунные препараты
Мирамистин и хлоргексидин местно не используют.
Они в отношении Mycoplasma hominis неэффективны.
В применении трав и других народных средств смысла нет.
Синдром Рейтера при Mycoplasma hominis
Иногда при Mycoplasma hominis наблюдаются осложнения.
Одним из них может стать синдром Рейтера.
Он проявляется реактивными воспалительными процессами.
Чаще всего поражаются суставы.
Как правило, страдает один крупный сустав нижней конечности.
Воспаление может продолжаться до полугода.
В том числе после излечения Mycoplasma hominis.
Нередко воспаляются связки и сухожилия.
Могут поражаться кожные покровы, а иногда и внутренние органы.
Контрольные анализы после лечения Mycoplasma hominis
Контроль излеченности может осуществляться одним из двух методов:
Чаще используют ПЦР.
Этот метод более точный и быстрый.
Сроки проведения контрольного исследования зависят от того, какие антибиотики применялись для лечения.
Они могут быть бактериостатическими или бактерицидными.
Бактериостатические сдерживают размножение бактерий.
Бактерицидные – убивают их.
Чаще всего используют джозамицин или доксициклин.
Они в большей мере бактериостатические.
После применения этих средств контроль излеченности осуществляется через 6 недель.
Этот период времени равняется двум жизненным циклам уреаплазм.
Иногда для лечения микоплазмоза применяют фторхинолоны.
Они бактерицидные.
Поэтому контроль излеченности можно проводить уже через 3 недели после завершения курса лечения.
Причины неэффективности лечения Mycoplasma hominis
Иногда после лечения у человека все равно обнаруживаются уреаплазмы.
Причиной этого может быть:
- неэффективная схема лечения
- несоблюдение пациентом врачебных назначений
- повторное заражение
- антибиотикорезистентность
Чаще всего причиной становится недостаточно скрупулезное соблюдение пациентом назначений врача.
Препараты назначаются в таблетках, а не инъекциях.
Поэтому врач не может проконтролировать правильность лечения на 100%.
Очень часто пациенты:
- не лечатся до конца
- используют меньшие дозы
- время от времени забывают принимать таблетки
- меняют препарат на другой
Повторное заражение и рецидивы заболевания требуют дополнительного курса терапии.
Для этого выбирается антибиотик другой фармакологической группы.
Профилактика Mycoplasma hominis
Для профилактики заражения Mycoplasma hominis необходимо:
- ограничить количество половых партнеров
- использовать презервативы
- исключить секс с людьми, имеющими признаки воспалительных процессов урогенитального тракта

В рамках вторичной профилактики необходимо обследоваться на Mycoplasma hominis.
Делать это стоит ежегодно, если вы ведете активную половую жизнь.
Одновременно проводится обследование и на другие ИППП.
Важно проходить диагностику на этапе планирования беременности.
Потому что Mycoplasma hominis представляет опасность для плода.
В какие учреждения обратиться при Mycoplasma hominis
В нашей клинике работают врачи, которые занимаются лечением уреаплазмоза.
Они обладают большим опытом борьбы с этим заболеванием.
У нас принимают урологи, гинекологи, венерологи.
Вы получите положительный результат от лечения, даже если до этого прошли несколько курсов терапии безуспешно.
Наши услуги:
- полноценная диагностика
- выявление всех сопутствующих ЗППП
- полная санация половых органов в течение нескольких дней лечения
- укрепление иммунитета
- функциональное восстановление всех органов и систем
- восстановление фертильности, если причиной её нарушения стала половая инфекция
- превентивное лечение (после контакта с источником инфекции)
У нас лечение проходит эффективно, комфортно для пациента и безболезненно.
При подозрении на Mycoplasma hominis обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Микоплазмоз у женщин - причины, симптомы, диагностика и лечение
Микоплазмоз у женщин – урогенитальная инфекция, вызываемая Mycoplasma genitalium/hominis и протекающая у женщин в форме уретрита, вагинита, цервицита, эндометрита, сальпингита, аднексита. Может иметь латентное течение либо сопровождаться зудом половых органов, жжением при мочеиспускании, прозрачными необильными белями, болями внизу живота и в пояснице, межменструальными кровотечениями, привычным выкидышем, бесплодием. Решающее значение в диагностике микоплазмоза у женщин принадлежит лабораторным исследованиям: культуральному, ПЦР, ИФА, РИФ. В лечении микоплазмоза применяются антибиотики (тетрациклины, фторхинолоны, макролиды), местная терапия (свечи, спринцевания), иммуномодуляторы.
Общие сведения
Микоплазмоз у женщин – группа инфекций мочеполового тракта, возбудителями которых выступают микоплазма гениталиум и микоплазма хоминис. По данным различных исследователей, носителями M. hominis являются от 10 до 50% населения. При этом микоплазмы обнаруживаются у 25% женщин, страдающих привычным невынашиванием беременности, и 51% женщин, родивших детей с пороками внутриутробного развития. Наибольшая частота заболеваемости микоплазмозом наблюдается среди сексуально активных женщин фертильного возраста. На сегодняшний день в структуре ИППП уреаплазмоз и микоплазмоз преобладают над классическими венерическими заболеваниями (гонореей, сифилисом). Тенденция к росту распространенности микоплазменной инфекции в популяции и потенциальная угроза репродуктивному здоровью делают данную проблему актуальной для ряда дисциплин: гинекологии, урологии, венерологии.
Микоплазмоз у женщин
Причины микоплазмоза у женщин
Инициаторами миколазменной инфекции выступают мельчайшие микроорганизмы, занимающие промежуточную ступень между вирусами и бактериями. С вирусами их сближают малые размеры (150-450 нм), из-за чего их невозможно увидеть в световой микроскоп, отсутствие ядра и собственной клеточной стенки, паразитирование на клетках хозяина. Сходство с бактериями заключается в способности микоплазмы расти в бесклеточной среде. Из всего многообразия представителей семейства Mycoplasmataceal (а их известно около 200) человеческий организм населяют 16 видов: из них шесть видов колонизируют мочеполовой тракт, остальные – ротовую полость и глотку. Патогенными для человека являются следующие виды:
- M. рneumoniae (вызывает ОРЗ, атипичную пневмонию)
- M. hominis (участвует в развитии бактериального вагиноза, микоплазмоза)
- M. genitalium (вызывает урогенитальный микоплазмоз у женщин и мужчин)
- M. incognitos (вызывает малоизученную генерализованную инфекцию)
- М.fermentans и М. рenetrans (ассоциированы с ВИЧ-инфекцией)
- Ureaplasma urealyticum/parvum (вызывает уреаплазмоз)
Ведущий путь передачи микоплазменной инфекцией – половой (незащищенные генитальные, орально-генитальные контакты). Коинфекциями микоплазмоза у женщин часто выступают другие урогенитальные заболевания - кандидоз, хламидиоз, генитальный герпес, трихомониаз, гонорея. Меньшее значение имеет контактно-бытовое заражение, которое может реализоваться через использование общего постельного белья, полотенец и мочалок, сиденья унитазов (в т. ч. в общественных туалетах), нестерильные гинекологические и урологические инструменты. Возможность неполового внутрисемейного заражения микоплазмозом подтверждает тот факт, что у 8-17% школьниц, не живущих половой жизнью, выявляется M. hominis. Вертикальный путь приводит к внутриутробному инфицированию плода. Кроме этого, передача инфекции возможна в процессе родов: на половых органах 57% новорожденных девочек, рожденных от женщин с подтвержденным микоплазмозом, выявляется M. hominis.
Микоплазмы могут жить на слизистых оболочках гениталий, не вызывая заболевания – такие формы расцениваются как микоплазмоносительство. Женщины являются бессимптомными носителями микоплазм чаще, чем мужчины. Факторами, увеличивающими патогенность микроорганизмов и вероятность возникновения микоплазмоза у женщин, могут выступать инфицированность другими бактериями и вирусами, иммунодефицит, бактериальный вагиноз (изменение рН влагалища, уменьшение количества лакто- и бифидумбактерий, преобладание других условно-патогенных и патогенных видов), беременность, переохлаждение.
Симптомы микоплазмоза у женщин
Примерно в 10% случаев микоплазмоз у женщин имеет латентное или субклиническое течение. Активизация инфекции обычно происходит под воздействием различных стресс-факторов. Однако даже скрытая инфекция представляет потенциальную угрозу: при неблагоприятных условиях она может инициировать тяжелые септические процессы (перитонит, послеабортный и послеродовой сепсис), а внутриутробное инфицирование плода увеличивает риск перинатальной смертности.
Инкубационный период длится от 5 суток до 2-х месяцев, но чаще составляет около двух недель. Микоплазмоз у женщин может протекать в форме вульвовагинита, цервицита, эндометрита, сальпингита, оофорита, аднексита, уретрита, цистита, пиелонефрита. Заболевание не имеет четко выраженных специфических признаков, симптомы урогенитальной микоплазменной инфекции зависят от ее клинической формы.
Микоплазменный вагинит или цервицит сопровождают необильные прозрачные выделения из влагалища, ощущение зуда, жжение при мочеиспускании, боль при половых контактах (диспареуния). При воспалении матки и придатков пациентку беспокоят тянущие боли внизу живота и в пояснице. Симптомами цистита и пиелонефрита служат повышение температуры тела до 38,5°С, болезненное мочеиспускание, рези в животе, боли в пояснице. Микоплазменный эндометрит также проявляется нарушениями менструального цикла и межменструальными кровотечениями. Частыми осложнениями этой формы инфекции становится бесплодие у женщин.
Большую опасность микоплазмоз представляет для беременных женщин. Инфекция может провоцировать самопроизвольные выкидыши, гестоз, фетоплацентарную недостаточность, хориоамнионит, многоводие, раннее излитие околоплодных вод, преждевременные роды. Недоношенная беременность у женщин, инфицированных микоплазмами, наблюдается в 1,5 раза чаще, чем у клинически здоровых беременных. Внутриутробный микоплазмоз у детей может протекать в форме генерализованной патологии с полисистемным поражением, микоплазменной пневмонии, менингита. Среди инфицированных детей выше процент врожденных пороков и случаев мертворождения.
Диагностика микоплазмоза у женщин
Диагностировать микоплазмоз у женщин только лишь на основе клинических признаков, анамнеза, данных осмотра на кресле, мазка на флору не представляется возможным. Достоверно подтвердить наличие инфекции можно только с помощью комплекса лабораторных исследований.
Наиболее информативный и быстрый метод – молекулярно-генетическая диагностика (ПЦР выявление микоплазмы), точность которой составляет 90-95%. Материалом для анализа могут служить соскобы эпителия урогенитального тракта или кровь. Бактериологический посев на микоплазмоз позволяет обнаружить лишь M. hominis, отличается сложностью и более длительными сроками готовности результата (до 1 недели), но вместе с тем позволяет получить антибиотикограмму. Для микробиологического анализа используется отделяемое уретры, сводов влагалища, канала шейки матки. Диагностически значимым считается тир более 104 КОЕ/мл. Определение микоплазмы методами ИФА и РИФ хоть и достаточно распространено, но отличается меньшей точностью (50-70%).
Вспомогательное значение в диагностике микоплазмоза у женщин имеют ультразвуковые методы: УЗИ ОМТ, УЗИ почек и мочевого пузыря, поскольку помогают выявить степень вовлеченности в инфекционный процесс органов мочеполовой системы. Обследование на микоплазмоз в обязательном порядке должны проходить женщины, планирующие беременность (в т. ч. с помощью ЭКО), страдающие хроническими ВЗОМТ и бесплодием, имеющие отягощенный акушерский анамнез.
Лечение и профилактика микоплазмоза у женщин
Вопрос о лечении бессимптомного носительства M. hominis остается дискутабельным. На современном этапе все больше исследователей и клиницистов придерживается мнения, что микоплазма хоминис является компонентом нормальной микрофлоры женщины и в обычных условиях в здоровом организме не вызывает патологических проявлений. Чаще всего данный вид микоплазмы ассоциируется с бактериальным вагинозом, поэтому лечение должно быть направлено на коррекцию микробиома влагалища, а не элиминацию микоплазмы.
Целенаправленное лечение микоплазмоза у женщин обосновано в случае обнаружения M. genitalium и наличия признаков урогенитального воспаления, выявления микоплазм у женщин, планирующих беременность или имеющих неблагоприятный акушерский анамнез в прошлом, страдающих бесплодием. Также рекомендуется пройти лечебный курс перед предстоящими гинекологическими операциями или малоинвазивными внутриматочными вмешательствами (абортом, установкой ВМС).
Этиотропное лечение микоплазмоза у женщин назначается с учетом максимальной чувствительности возбудителя. Чаще всего используются антибиотики тетрациклинового ряда (тетрациклин, доксициклин), макролиды, фторхинолоны, цефалоспорины, аминогликозиды и др. Иногда применяется введение противомикробных средств в рамках процедуры плазмафереза. Для местного лечения используются вагинальные кремы и таблетки, содержащие клиндамицин, метронидазол. Проводятся инстилляции мочеиспускательного канала, спринцевания антисептиками. Наряду с антибиотикотерапией, назначаются противогрибковые средства, иммуномодуляторы, поливитаминные комплексы, эубиотики. Проводится озонотерапия и магнитолазеротерапия.
Лечение микоплазмоза должна пройти не только женщина, но и ее половой партнер. Стандартный курс длится 10-15 дней. Через 2-3 недели после завершения курса повторяется культуральное исследование, через месяц – ПЦР диагностика, на основании которых делаются выводы о выздоровлении. Резистентность к лечению наблюдается примерно у 10% пациентов. Во время беременности лечение микоплазмоза проводится только в том случае, если инфекция представляет опасность для матери и ребенка.
Профилактика микоплазмоза среди женщин заключается в использовании барьерных методов контрацепции, регулярном прохождении гинекологических осмотров, своевременном выявлении и лечении урогенитальных инфекций.