Что нельзя есть при панкреатите поджелудочной железы список
Что можно и что нельзя кушать при панкреатите: список продуктов
Для чего нужна диета?
Для многих диета представляется как изнуряющий процесс, заставляющий во многом себе отказать. Например, диета при панкреатите действительно ограничена многими продуктами, но в то же время она сбалансирована и не лишает организм необходимых нутриентов (белков, жиров, углеводов, витаминов). Наоборот, она приводит пациента к здоровому и полноценному питанию. Необходимо помнить, что пациенту с хроническим панкреатитом даже в стадии ремиссии (затухания симптомов) нужно соблюдать диету. Иначе поджелудочная железа может вновь воспалиться, что приведет к обострению заболевания.
Диета во время обострения хронического панкреатита
Питание в период обострения – это голод и покой на 1 – 3 суток. Разрешается только обильное питье в виде отвара шиповника или минеральной воды без газа (Ессентуки №17, Нафтуся, Славяновская). Разрешаются также некрепкий зеленый чай или кисель. Когда боль уменьшится, можно добавить небольшое количество отварного нежирного мяса, нежирный творог или сыр и суп на овощном бульоне. Основные принципы питания при хроническом панкреатите
- Рацион должен преимущественно состоять из белковой пищи. Белок очень полезен для восстановления поврежденных клеток поджелудочной железы.
- Жиры и сложные углеводы в организм должны поступать в виде круп.
- Легко усваиваемые углеводы (сахар, варенье, сдоба, мед) должны быть ограничены.
- Питание должно быть дробным (каждые 3 – 4 часа), средними порциями. Не стоит переедать, но и голодать тоже не нужно.
- Пища должна быть не горячей и не холодной, а теплой, чтобы не раздражать слизистую оболочку желудочно-кишечного тракта и не вызывать повышенного выделения ферментов.
- Пища должна быть приготовлена в пароварке, отварена или запечена. Употребление жареной, пряной и консервированной пищи не рекомендуется.
- Курить и злоупотреблять алкоголем при хроническом панкреатите врачами не рекомендуется.
Что можно есть при панкреатите?
Разрешенные и запрещенные продукты обозначены в специально разработанной диете по Певзнеру (стол №5).
- Морепродукты (креветки, мидии) разрешаются, так как они содержат большое количество белков и совсем мало жиров и углеводов. Их можно кушать в отварном виде.
- Хлеб разрешен пшеничный 1 и 2 сорта, но подсушенный или второго дня выпечки, также можно несдобное печенье.
- Овощи можно употреблять в неограниченных количествах. Картофель, свекла, тыква, кабачок, цветная капуста, морковь и зеленый горошек разрешаются в отварном виде. Можно делать овощные пюре, рагу, супы, запеканки.
- Молочные продукты полезны, так как содержат большое количество белка. Но молоко в цельном виде может вызвать вздутие кишечника или учащенный стул, поэтому его употребление не рекомендуется. Его можно добавлять при приготовлении каш или супов. Очень полезным будет употреблять кисломолочные продукты – кефир, нежирный творог, нежирный йогурт без фруктовых добавок, ряженку, простоквашу. Твердый сыр есть можно, но не соленый, без специй и не жирный. Можно делать творожные запеканки с добавлением яблок.
- Яйца разрешаются в виде омлетов на пару, к ним можно добавить немного овощей.
- Крупы. Разрешаются гречневая, манная, рисовая, овсяная каши, приготовленные либо на воде, либо на молоке.
- Масло растительное и сливочное (не более 20 грамм в сутки).
- Цикорий может стать хорошей альтернативой для любителей кофе. Кроме этого, в нем содержатся полезные вещества, стимулирующие перистальтику кишечника, снижение сахара в крови.
Можно ли кушать грецкие орехи и семечки при панкреатите?
Грецкие орехи и семечки содержат большое количество белков и жиров, они вполне могут заменить по составу мясо или рыбу. В период обострения хронического панкреатита не рекомендуется употребление этих продуктов. А в период хорошего самочувствия, то есть стойкой ремиссии, допускается употребление грецких орехов, но в небольших количествах (3 – 5 ядрышек в день). Семечки нельзя употреблять в жареном виде и в виде козинаков. Можно небольшое количество сырых семечек подсолнуха или в виде домашней халвы. Миндаль, фисташки и арахис разрешается употреблять только в период отсутствия жалоб, когда нет проявлений панкреатита. Начинать нужно с 1 – 2 орешков, постепенно увеличивая их количество. Орешки можно добавлять в приготовленные блюда (каши, салаты, запеканки).
Какие фрукты можно есть при панкреатите?
Сырые фрукты употреблять не рекомендуется. Можно приготовить фруктовое пюре, морс, запеканки. Разрешается употреблять запеченные яблоки, бананы, груши. Также можно арбуз и дыню, но в небольших количествах (1 – 2 кусочка). Виноград, финики, инжир не желательны, так как повышают газообразование в кишечнике и содержат много сахара. Лимон, апельсин, содержащие кислоту, усиливают выработку желудочного сока, что нежелательно, так как хронический панкреатит часто сочетается с заболеваниями желудка (гастритом) или печени (гепатитом).
Что нельзя есть при хроническом панкреатите?
- Жирные сорта мяса (баранина, свинина, утка). Для переваривания такой пищи требуется большое количество ферментов. А воспаленная поджелудочная железа работает в ограниченном режиме.
- Печень говяжья и куриная не рекомендуется, так как она относится к экстрактивным веществам, приводящим к усиленной выработке ферментов пищеварительной системы и активизирующим аппетит.
- Рыба жирных сортов (скумбрия, лосось, сельдь), особенно в жареном виде категорически запрещена. Также нельзя употреблять в пищу рыбные консервы.
- Овощи при хроническом панкреатите нельзя есть в сыром виде. Из овощей под запретом белокочанная капуста, помидоры, огурцы, шпинат, лук, редиска, фасоль. При употреблении в больших количествах они усиливают процессы брожения в кишечнике, что приводит к вздутию живота.
- Грибы не рекомендуются в любом виде, а также грибные бульоны.
- Яичница или сырые яйца. Сырой желток особенно стимулирует выработку желчи, что нежелательно для больных хроническим панкреатитом.
- Не рекомендуется употребление пшенной и перловой круп.
- Копчености, колбасы.
- Маринованная пища, соленья, специи.
- Черный чай или кофе, горячий шоколад и какао.
Примерное меню для пациента с хроническим панкреатитом в период стойкой ремиссии
Список продуктов, разрешенных при панкреатите, достаточно широк. Поэтому в рационе пациента должно быть достаточно белков, витаминов, но ограничено количество жиров и легко усваиваемых углеводов.
- Первый завтрак (7.00 – 8.00): овсяная каша на воде или молоке, отварная говядина или курица, зеленый чай или отвар шиповника.
- Второй завтрак (9.00 – 10.00): омлет из двух яиц, запеченное яблоко без сахара и кожицы, стакан цикория с молоком или чай.
- Обед (12.00 – 13.00): суп на овощном бульоне, макароны или каша (гречневая, рисовая), мясное суфле или паровые котлеты, желе из ягод (малина, клубника), компот из сухофруктов.
- Полдник (16.00 – 17.00): творог без сметаны или творожная запеканка с фруктами (яблоками, грушами, бананами), чай или фруктовый морс.
- Ужин (19.00 – 20.00): рыбное филе или паровая котлета, зеленый чай или компот.
- На ночь можно выпить стакан кефира с несдобным печеньем.
Панкреатит. Диета при остром панкреатите. Диета №5п
 Диета при остром панкреатите имеет свои особенности, отличающие ее от других диет. О том, что характерно для диеты при остром панкреатите, об особенностях питания при заболеваниях поджелудочной железы расскажет этот пост.
Диета при остром панкреатите имеет свои особенности, отличающие ее от других диет. О том, что характерно для диеты при остром панкреатите, об особенностях питания при заболеваниях поджелудочной железы расскажет этот пост.
Острый панкреатит – воспаление поджелудочной железы, протекающее в острой форме, вызванное активацией пищеварительных ферментов.
Причин возникновения острого панкреатита много, но чаще всего острый панкреатит возникает у лиц злоупотребляющих алкоголем и лиц с заболеваниями желчевыводящей системы – хронический холецистит, желчнокаменная болезнь.
Приступ острого панкреатита возникает, как правило, внезапно и проявляется нестерпимыми болями и другими характерными для данного заболевания симптомами.
Лечение острого панкреатита консервативно:
• производят очищение крови от ферментов поджелудочной железы (Контрикал, Трасилол и др – разрушают ферменты, попавшие в кровь)
• в течение нескольких дней назначается голод,
• затем строгая диета – диета № 5п — первый вариант,
• затем постепенный переход на второй вариант диеты №5п.
• Обезболивание (наркотическое или ненаркотическое)
Если улучшения состояния больного не наступает, то происходит оперативное вмешательство с целью удаления некротических участков железы.
Голод в течение 2 дней (голод может назначаться до 4 дней в зависимости от тяжести заболевания.
Голодание более двух дней проводят в условиях стационара). В течение этого периода больному разрешается только пить отвар шиповника, слабозаваренный чай и минеральную воду, из которой удалены газы – «Боржоми», «Ессентуки №4», «Ессентуки №20», «Смирновская» или «Славяновская» по одному стакану 4-5 раз в день. С целью устранения интоксикации организма, питания и недопущения обезвоживания применяют парентеральное питание (т.е. капельницы – натрий хлорид с 5% глюкозой).
Поскольку питание в пищевод не поступает, следовательно не вырабатываются желудочный и панкреатический соки, ферментативная активность снижается, что способствует регенерации поджелудочной железы.
Диета при остром панкреатите, начиная с 3 дня.
Больного переводят на диету №5 п первый вариант — щадящая диета, с механическим и химическим щажением.
Диета 5п-1 вариант разрабатывается на основании норм лечебного питания, утвержденных Приказом Минздрава России от 21.07.2013 № 395н «Об утверждении норм лечебного питания».
Показания к диете №5п первый вариант — острый панкреатит, обострение хронического панкреатита.
Больному разрешается есть, но пища значительно снижена по калорийности.
• Запрещено: соль, жиры, продукты, которые могут вызвать секреторную активность желудка и поджелудочной железы.
• Разрешается: пища жидкая, приготовленная без соли, богатая углеводами. Сахар, мед, фруктовые соки, клюквенный морс, отвары шиповника и черной смородины. до 2,5 л в день.
Таблица. Перечень разрешенных и запрещенных продуктов и блюд. Диета № 5п — 1 вариант.
Диета при остром панкреатите и обострении хронического.
| Продукт | Разрешаются | Запрещаются |
| Хлеб | Пшеничные сухари не более 50 г | Ржаной и свежий хлеб, изделия из сдобного или слоеного теста |
| Супы | Слизистые из различных круп на воде или некрепком овощном отваре, суп-крем из вываренного мяса | Мясные, рыбные бульоны, грибные отвары, молочные супы, гороховый, фасолевый, с пшеном, окрошка, свекольник |
| Мясо, птица | Нежирная говядина, курица, индейка, кролик, освобожденные от сухожилий, жира, кожи | Жирные и жилистые сорта мяса и птицы (утки, гуси), субпродукты, жареные блюда |
| Рыба | Нежирные сорта (треска, судак, сазан, окунь и др.) в виде кнелей, суфле | Жирная рыба, соленая, копченая, жареная, консервы |
| Яйца | Всмятку, омлеты паровые, белковые (не более 1 желтка в день) | Яйца вкрутую, жареные |
| Молоко, молочные продукты | Творог свежеприготовленный некислый в виде пасты, парового пудинга. Молоко только в блюдах (в суп до 100 г на порцию). Сливки в блюда | Молоко цельное, молочные продукты с высокой кислотностью, повышенной жирности и включением сахара, сметана, сыры |
| Овощи | Картофель, морковь, кабачки, цветная капуста в виде пюре, паровых пудингов. Тыква, свекла ограничиваются | Белокочанная капуста, чеснок, репа, брюква, редька, щавель, шпинат, лук, редис, огурцы, сладкий перец, сырые, квашеные и маринованные овощи, грибы, консервы |
| Крупы | Рис, гречневая, геркулес, несладкие протертые вязкие каши, пудинги, запеканки из риса, продельной крупы, геркулеса. Ограничиваются манная крупа, лапша, вермишель | Пшено, крупы перловая, ячневая, кукурузная, бобовые, макароны в цельном виде |
| Фрукты и ягоды | Яблоки печеные | Другие фрукты и ягоды, сырые яблоки. |
| Сладкие блюда | Кисели, желе, мусс на ксилите, сорбите. Фруктовые пюре — детское питание | Другие кондитерские изделия |
| Напитки | Чай некрепкий, минеральная вода, отвар шиповника, отвары из сухих и свежих фруктов полусладкие | – |
| Жиры | Несоленое сливочное масло в блюда не более 5 г на 1 порцию | Все другие жиры |
| Специализированные продукты питания | Смеси белковые композитные сухие. Например, СБКС «Дисо®» «Нутринор», произведенная в соответствии с требованиями ГОСТ Р 53861-2010 «Продукты диетического (лечебного и профилактического) питания. Смеси белковые композитные сухие. Общие технические условия», и имеющая следующую пищевую ценность: 40 г белков, 20 г жиров, 30 г углеводов | Смеси белковые композитные сухие, произведенные не в соответствии с требованиями ГОСТ Р 53861-2010 |
Смотрите также: Диета при остром панкреатите — Образец меню диеты №5п первый вариант (протертый)
5 день. Калорийность увеличивается до 600-800 кал
Жиры исключаются. Белки – 15г. Углеводы – до 200 г.
6-9 день. Калорийность увеличивается до 1000 кал
Жиры – 10г. Белки – 50г. Углеводы – до 250 г.
• Завтрак. Каша манная безмолочная (или рисовая), яблоко (или апельсин), чай с сахаром.
• Второй завтрак. Пюре картофельное (или морковное), 50г. Нежирного куриного мяса (или нежирной рыбы), отвар шиповника с сахаром.
• Обед. Бульон овощной, вегетарианский — 100-150г., рыба отварная (или говядина) — 30- 40г. с пюре картофельным, яблоко протертое.
• Полдник. Творог обезжиренный с сахаром – 50-60г. Чай с сахаром или вареньем
• На ночь. Стакан кипяченой воды, мед – 1столовая ложка (или стакан простокваши)
10-15 день. Калорийность превышает 1000 кал
Белки — до 60 г., жиры -20 г., углеводов — 300г.
Через две недели после приступа — диета при остром панкреатите:
Больному рекомендована на диета №5 п второй вариант.
После перенесенного приступа острого панкреатита строжайшая диета № 5п должна соблюдаться в течение 6-12 месяцев. Калорийность постепенно увеличивается.
Белки – до 100г., жиры – до 40 г., углеводы – до 450 г, увеличивается содержание водорастворимых витаминов.
Пища по-прежнему протертая, без соли.
Таблица. Перечень разрешенных и запрещенных продуктов и блюд. Диета № 5п — 2 вариант.
| Продукт | Разрешаются | Запрещаются | Ограничено употребление |
| Хлеб | Пшеничный подсушенный или вчерашний 200–300 г в день или в виде сухарей; несдобное печенье | Ржаной и свежий хлеб; изделия из сдобного и слоеного теста | Не сдобное сухое печенье |
| Супы | Вегетарианские протертые с разрешенными овощами; крупяные (кроме пшена) протертые, с вермишелью, ½ порции (250 мл) с добавлением сливочного масла (5 г) или сметаны (10 г) | Мясные, рыбные супы и бульоны, отвары грибов, молочные супы, с пшеном, щи, борщи, окрошки, свекольник | В период ремиссии супы на некрепком мясном или рыбном бульоне 1–2 раза в неделю (при переносимости) |
| Мясо, птица | Нежирных сортов (говядина, телятина, кролик, индейка, курица) рубленые. В период ремиссии возможно куском | Жирные жилистые сорта мяса, кожа птиц и рыб; субпродукты. Колбасные изделия, консервы, копчености, жареное | Нежесткое мясо, курица, кролик, индейка разрешаются в отварном виде куском |
| Рыба | Нежирная треска, окунь, судак, ледяная и др. в отварном виде куском и рубленая (тефтели, кнели, суфле, котлеты) | Жирные виды (сом, карп, севрюга, осетрина и пр.), жареная, копченая, тушеная, соленая, консервы, икра кетовая | Рыба заливная |
| Яйца | Белковые омлеты из 2 яиц | Блюда из цельных яиц, особенно вкрутую и жареные. Сырые яйца | Желтки яиц в блюда до 1 в день |
| Молоко, молочные продукты | Все продукты пониженной жирности. Творог свежий некислый, кальцинированный или из кефира — натуральный и в виде пудингов. Кисломолочные напитки однодневные | Молочные продукты повышенной жирности и с включением сахара | Молоко при переносимости. Сметана и сливки в блюда. Сыр нежирный и неострый (голландский, российский) |
| Овощи | Картофель, морковь, цветная капуста, свекла, кабачки, тыква, зеленый горошек, молодая фасоль, в виде пюре и паровых пудингов | Белокочанная капуста, баклажаны, редька, редис, репа, лук, чеснок, щавель, шпинат, перец сладкий, грибы. Сырые непротертые овощи | Помидоры без кожуры, свежие огурцы без кожуры — протертые, салат зеленый |
| Крупы | Каши из различных круп (манная, гречневая, овсяная, перловая, рисовая), на воде или пополам с молоком. Крупяные суфле, пудинги с творогом. Макаронные изделия, домашняя лапша, вермишель | Крупы: пшено, бобовые, рассыпчатые каши | – |
| Фрукты и ягоды | Фрукты только сладких сортов, яблоки некислые, печеные или протертые без кожуры | Сырые непротертые фрукты и ягоды, виноград, финики, инжир, клубника, бананы, клюква | Абрикосы, персики — без кожуры, фруктово-ягодные соки без сахара, разбавленные водой |
| Сладкие блюда | Кисели, желе, муссы на ксилите или сорбите, без сахара | Кондитерские изделия, шоколад, мороженое, варенье | Сахар до 30 г в день или мед 20 г в день |
| Напитки | Слабый чай с лимоном полусладкий или с ксилитом. Отвар шиповника, черной смородины, компота | Кофе, какао; газированные и холодные напитки, виноградный сок | – |
| Соусы | Молочный, фруктово-ягодные, на некрепком овощном отваре. Муку не пассеруют | Соусы на бульонах, грибном отваре, томатный. Все пряности, закуски | – |
| Жиры | Сливочное масло до 30 г в день, рафинированные растительные масла (10–15 г в день) — в блюда | Мясные и кулинарные жиры | Масло сливочное и растительное в блюда по 5 г на 1 порцию |
| Специализированные продукты питания | Смеси белковые композитные сухие. Например, СБКС «Дисо®» «Нутринор», произведенная в соответствии с требованиями ГОСТ Р 53861-2010 «Продукты диетического (лечебного и профилактического) питания. Смеси белковые композитные сухие. Общие технические условия», и имеющая следующую пищевую ценность: 40 г белков, 20 г жиров, 30 г углеводов | Смеси белковые композитные сухие, произведенные не в соответствии с требованиями ГОСТ Р 53861-2010 | – |
Диета при остром панкреатит —
Рецепты, разрешенных блюд
Диета при остром панкреатите и обострении хронического — № 5п (2 вариант):
- омлет паровой белковый,
- мясное суфле,
- мясные кнели и рыбные кнели ,
- суп овсяный и рисовый протертые,
- пюре овощные,
- каши протертые из круп: геркулес, рис, гречка,
- мусс и желе из яблок,
- напитки и морсы из шиповника, смородины черной, клюквы.
- чай с молоком и свекольный сок.
МОЖНО: супы вегетарианские, мясо нежирное и нежилистое, блюда из мяса, отварная рыба, творог домашний и блюда из творога, блюда из круп и овощей (каши, пудинги) фрукты и ягодные соки, сахар, варенье, мед.
Читайте также: О лечении минеральной водой и показаниях к применению
На ночь – кефир, простокваша, кипяченая вода с ложкой меда, изюм, чернослив. Этот прием пищи ориентирован на то, чтобы в кишечнике не было запоров, т.е. кишечник вовремя освобождался.
КАТЕГОРИЧЕСКИ НЕЛЬЗЯ: жирная пища, жареное мясо и рыба, сдобное тесто, солености, копчености, чеснок, лук, редька, редис, маринады, копчености, консервы мясные и рыбные, наваристые бульоны, пельмени, сало, алкоголь
ЗАКЛЮЧЕНИЕ: Диета при остром панкреатите — является обязательным условием снятия воспаления в поджелудочной железе. Без соблюдения диетического питания, выполняющего лечебную роль, выздоровление невозможно.
Диета при панкреатите поджелудочной железы: симптомы воспаления, меню питания, рецепты
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х] Химиотерапия .. Хоспис
- [Ц] Цветовой показатель крови .. Цианоз
- [Ш] Штамм
- [Э] Эвтаназия .. Эстрогены
- [Я] Яд .. Язва желудка
Что можно есть при панкреатите поджелудочной железы, список продуктов
При развитии панкреатита нарушается выработка пищеварительных ферментов, необходимых для расщепления поступающих с пищей веществ. После употребления определенных продуктов усиливается работа этого органа, что может спровоцировать обострение заболевания.
Пациентов интересует вопрос о том, что можно есть при панкреатите поджелудочной железы. Обычно лечащий врач дает перечень рекомендаций, в который входят также советы по пищевому режиму. Многие врачи ограничиваются рекомендацией диеты номер 5п, не объясняя того, какие продукты можно, а какие нельзя кушать.
Диета при данной патологии является лечебной, то есть способствующей более быстрому восстановлению функции пораженного органа. Врач назначает ее на определенный период времени, пока не наступит ремиссия.
К продуктам, которые можно кушать при панкреатите, прежде всего относятся овощи и фрукты. Это связано с тем, что в них обычно содержится мало веществ, которые усиливают нагрузку на поджелудочную железу. Однако это только примерная рекомендация, в любом случае есть ограничения. Даже самые безопасные продукты при неправильном применении могут ухудшить состояние пациента.
Овощи
Рассмотрим, какие овощи разрешено есть при остром панкреатите и обострении хронического заболевания.
Томаты
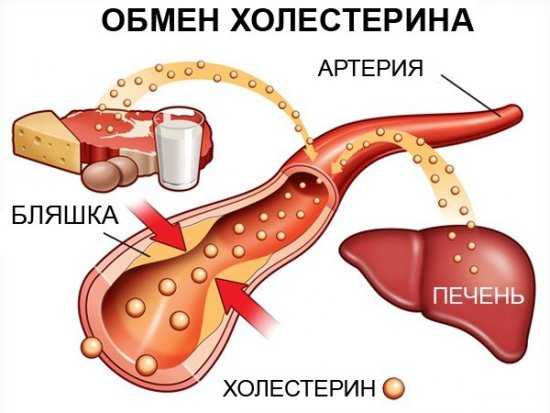
У врачей нет единого мнения о том, полезны или вредны помидоры при панкреатите. Положительной стороной этого овоща является то, что в нем содержится нежная клетчатка, которая способствует улучшению пищеварения. Они способствуют снижению уровня холестерина в крови пациента, уменьшают нагрузку на поджелудочную железу.
Но какие продукты нельзя есть во время болезни? В пользу мнения о вреде томатов при панкреатите говорит то, что вещества, содержащиеся в них, содержат токсины. Однозначно можно сказать, что запрещено употреблять в пищу незрелые помидоры, так как в них имеется большое количество вредных веществ. У больного, съевшего такой овощ, существенно повышается нагрузка на органы пищеварительной системы, в том числе и на поджелудочную железу.

Разрешенные продукты при панкреатите
Свежий сок томатов, который был приготовлен из зрелых плодов, оказывает только положительное действие на больной орган. Важно, чтобы это был не тот напиток, который продается в пакетах, желательно изготовить его самостоятельно.
Он стимулирует работу поджелудочной железы. Для повышения эффективности к нему можно добавить свежий морковный сок. Также можно есть при панкреатите тушеные томаты или в запеченном виде. Стоит только соблюдать меру при употреблении этих овощей – злоупотребление даже спелыми овощами не скажется положительно на работе пищеварительного тракта.
Томатный сок оказывает холеретическое действие. Это значит, что он усиливает выделение желчи. Поэтому при употреблении его в острую фазу заболевания возможно ухудшение состояния. При этом есть вероятность развития вторичного реактивного панкреатита, который часто возникает при желчнокаменной болезни.
Это связано с тем, что небольшое количество желчи будет попадать в общий панкреатический проток, связываться с ферментами поджелудочной железы и провоцировать процессы переваривания. В норме они происходят в полости кишечника, но если они возникают в желчных протоках, развивается воспаление, повреждение поджелудочной железы.
Поэтому однозначно можно сказать, что употребление помидоров при панкреатите разрешено. Но нельзя есть их или пить томатный сок при обострении патологии.
Чтобы убедиться в том, что этот овощ не спровоцирует ухудшения состояния, рекомендуется пройти несколько диагностических процедур:
- УЗИ поджелудочной железы – не должно быть отека;
- анализ на амилазу, диастазу и эластазу – показатели должны быть в пределах нормы.
Только после того, как врач будет уверен в том, что воспаление стихло, можно употреблять помидоры.
Огурцы
Плоды этой овощной культуры почти полностью состоят из воды. Несмотря на это, они содержат в себе большое количество витаминов и минеральных веществ. Диета при панкреатите может содержать в себе эти овощи. В некоторых случаях рекомендуется употреблять до семи килограмм огурцов в неделю.
Это способствует разгрузке больной железы, уменьшению воспалительных изменений в ее тканях. Стоит только отметить, что чрезмерное употребление любых продуктов небезопасно. Поэтому перед началом каких-либо диет следует проконсультироваться с врачом.
К отрицательным сторонам огурцов можно отнести то, что они могут содержать в себе нитраты и другие вещества, которые используются при выращивании овощей. Поэтому употребление большого количества овощей может быть даже опасным для здоровья пациента.
Капуста
В список продуктов, разрешенных при панкреатите и гастрите, входит и капуста. Рекомендуется употреблять любые виды этого овоща, но только в отварном или тушеном виде. Белокочанная капуста не содержит в себе вредных веществ, но в ней имеется большое количество грубой клетчатки. Поэтому в не обработанном виде она может существенно нагружать пищеварительную систему пациента.

При панкреатите диетологи рекомендуют есть овощи
Что касается жареных овощей, то они противопоказаны больным с панкреатитом. То же касается и квашеной капусты – в ней содержится кислота, которая оказывает раздражающее действие на пищеварительную систему. В сырой форме можно есть пекинскую капусту, однако при обострении заболевания от нее лучше отказаться.
Морская капуста
Диетологи и гастроэнтерологи разрешают употреблять этот продукт при воспалительных заболеваниях поджелудочной железы. В морской капусте содержится большое количество полезных веществ – никеля, кобальта, йода. Они способствуют улучшению общего состояния пациента с панкреатитом.
Как и в случае с другими продуктами, это растение не следует употреблять при острой форме заболевания и обострении хронической. Также запрещено есть морскую капусту в больших количествах, так как это может повышать нагрузку на больной орган. Для ее переваривания требуется большое количество панкреатических ферментов.
Тыква
При обострении заболевания тыкву можно есть только в вареном или тушеном виде. При этом пищу лучше измельчать, употреблять в виде пюре. В это время допускается за день съедать не более 300 граммов этого продукта.
Во время ремиссии можно есть блюда с тушеной и запеченной тыквой, а также супы, запеканки. Полезна также пшенная каша, в которую добавляют кусочки вареной тыквы. С осторожностью следует употреблять сок, масло и семечки этого овоща, так как при чрезмерном употреблении они могут усилить выраженность воспалительных изменений в тканях поджелудочной железы.
Фрукты
Что касается фруктов, то нежелательно употреблять плоды, в которых содержится большое количество кислот. По этой причине диета при панкреатите поджелудочной железы исключает употребление кислых яблок. Кислота, содержащаяся в них, оказывает раздражающее действие на слизистую оболочку пищеварительного тракта, способствует усилению воспалительных процессов в железе.

Запрещенные овощи при панкреатите
Также важно учитывать наличие в мякоти плодов грубой клетчатки. Особенно это касается периодов обострения заболевания. Во время ремиссии допускается употреблять небольшое количество таких фруктов – можно есть по одному плоду в день. Запрещено употреблять груши, так как в них имеются грубые плохо перевариваемые гранулы. Более подробно об этих продуктах можно почитать здесь.
Таблица с перечнем фруктов, которые можно при панкреатите и которые противопоказаны в любом случае:
| Можно употреблять | Можно только в период ремиссии | Нельзя в любой период заболевания |
| клубника; папайя; сладкий виноград; арбуз; дыня; сладкие сорта яблок. | Любые фрукты, овощи и орехи, в небольшом количестве после полноценной термической обработки. | груши; цитрусовые; кислые яблоки; сливы; персики; манго; хурма. |
Что касается бананов, то от их употребления лучше отказаться как во время обострения, так и в ремиссии заболевания. Клубнику диетологи советуют есть только при хронической форме патологии, когда нет выраженных клинических проявлений.
Запрещенные продукты
Теперь рассмотрим запрещенные продукты при панкреатите. Они даже при хронической форме заболевания способны существенно ухудшить состояние пациента.
Алкоголь
Спиртные напитки в любом количестве оказывают повреждающее действие на поджелудочную железу. Даже по сравнению с печенью этот орган наиболее чувствителен к действию этилового спирта. Это связано с тем, что железа не вырабатывает ферменты, которые расщепляют алкоголь. Поэтому почти половина случаев острого панкреатита развивается у пациентов после употребления спиртного, даже в тех случаях, когда они до этого не злоупотребляли алкоголем.
Если удалось добиться ремиссии заболевания, после выпивки может снова возникнуть воспаление поджелудочной железы. Это приводит не только к функциональному нарушению работы органа, но и к повреждению его клеток. Постепенно на их месте формируются очаги соединительной ткани. Как известно, поджелудочная железа не восстанавливается, поэтому пить алкоголь нельзя при любой форме панкреатита.
Жирные блюда
При употреблении продуктов, которые содержат в себе большое количество жира, существенно возрастает нагрузка на поджелудочную железу. Нельзя есть при панкреатите:
- жирное мясо – свинину, гуся или утку. Особенно запрещено употреблять мясные блюда, приготовленные путем жарки или на огне, например, шашлык, котлеты. Нельзя также есть пельмени, мясные консервы и тушенку;
- жирные сорта рыбы в любом виде. Сюда относятся семга, форель, сом, килька, сельдь, скумбрия и др.;
- бульоны – гастроэнтерологи запрещают больным с панкреатитом есть наваристые бульоны на косточке, а также заливные блюда.
Ограничение к приему жирных блюд касается не только продуктов животного происхождения, но и растительного. Нельзя также употреблять различные соусы, например, майонез.

Разрешенные и запрещенные продукты при панкреатите
Продукты с химическими добавками
Различные вещества, которые добавляют в пищу для улучшения вкусовых качеств или увеличения длительности хранения, также отрицательно сказываются на здоровье поджелудочной железы. В настоящее время количество таких продуктов неуклонно растет, вследствие чего отмечается также рост заболеваемости панкреатитом.
Всем больным следует отказаться от таких пищевых продуктов: колбас, йогуртов, полуфабрикатов и т.д. Лучше заменить их более полезными овощами или фруктами.
Молочные продукты
Молоко и продукты, изготавливаемые из него, содержат в себе большое количество животного жира. Поэтому в перечень запрещенных продуктов при панкреатите также входят:
- глазированные сырки;
- творог;
- сыры – прежде всего копченые;
- мороженое.
В хроническую стадию заболевания допускается употреблять обезжиренные виды молочных продуктов, например, кефир или молоко с низким содержанием жира.
Правильное питание
Примерное меню при панкреатите пациенту предлагает врач, когда выписывает ему диету номер 5п. Подробнее о ней можно почитать здесь. Здоровое питание при панкреатите должно включать в себя следующие продукты:
- овощи – употребляются в виде пюре. Пациенту дают огурцы, томаты (в том числе и томатный сок), картофель, морковь, брокколи, зеленый горошек и другие, не оказывающие повреждающего действия на поджелудочную железу продукты. Полезны для лечения овощные запеканки и супы без добавления мяса. Что касается белокочанной капусты, то ее дают только в тушеном виде;
- фрукты – показаны все плоды, о которых говорилось ранее в этой статье. В период обострения их также лучше давать больному в форме пюре;
- мясо – разрешено употребление только постных видов этого продукта, например, телятины, курицы, крольчатины, мяса индейки. Их можно давать больным только в отварном виде – суп с фрикадельками, паровые котлеты, суфле и т.д.;
- куриные яйца – допускается употреблять не более двух яиц в неделю. При этом они должны быть приготовлены всмятку;
- каши – эти блюда лежат в основе диетотерапии панкреатита. Показано употребление овсяной, манной, гречневой или рисовой каши. Они легче всего перевариваются, не способствуют обострению заболевания;
- хлеб – только белый. Черный не входит в список разрешенных продуктов, так как усиливает выделение панкреатических ферментов, повышает нагрузку на железу.
Диетотерапия – это основная составляющая лечения воспаления поджелудочной железы. Зная то, какие продукты можно есть при панкреатите и что нельзя употреблять, вместе с использованием лекарственных средств можно добиться стойкой ремиссии. Стоит внимательно следовать рекомендациям врача, так как при нарушении режима возможно повторное развитие заболевания.
Панкреатит. Что можно есть при панкреатите — Памятка
Что можно есть при панкреатите? — этот вопрос непременно встает перед тем, кто перенес приступ острого панкреатита или страдает хронической формой заболевания, сопровождаемого нестерпимыми болями. Здесь Вы найдете ответы, чего есть нельзя, от каких продуктов следует категорически отказаться, а что можно есть при панкреатите.
Что можно есть при панкреатите
Больные, страдающие хроническим панкреатитом, вынуждены соблюдать диету в течение многих лет. Диета № 5п. Диета может иметь индивидуальные предпочтения, достаточная по суточной калорийности, полноценной по количеству белков, жиров, углеводов и минеральных веществ. Режим питания дробный, исключаются продукты, механически раздражающие слизистую оболочку пищеварительного тракта и обладающие сокогонным действием.
При обострении хронического панкреатита в первые 3 дня рекомендуется голод. В этот период можно пить минеральную воду без газа, отвар шиповника — маленькими порциями около 1 литра в сутки.
- С 4 по 6 день разрешается пить несладкий чай с сухариком, протертые несоленые слизистые супы, можно есть протертую гречневую (или рисовую) кашу на молоке, разведенном наполовину водой, паровой белковый омлет.
- С 6 дня можно добавить в диету творог, сливочное масло (до 10-15 г в сутки), несвежий белый хлеб, протертые овощные супы или пюре без капусты (при приготовлении блюд можно использовать морковь, свеклу, картофель).
- С 7-8 дня в рацион добавляют мясо и рыбу нежирных сортов в виде паровых суфле из отварных продуктов, на 9-10й – в виде паровых фрикаделек, кнелей.
В период выздоровления после обострения и вне обострения рекомендуется соблюдать следующую диету.
Помните! Пища, принимаемая в эмоционально благополучные моменты усваивается лучше, и, напротив, если больной находится в подавленном состоянии, то это состояние будет препятствовать процессу пищеварения, усвоению и отсутствию лечебного эффекта со стороны питания.
Задачи современной диетологии — повысить эффективность лечебных мероприятий, ликвидировать нежелательное, побочное действие медикаментов, максимально облегчить и разгрузить функции поврежденных органов и систем, способствовать восстановлению нарушенных процессов и нормализовать функциональное состояние поджелудочной железы (в данном случае) и других органов желудочно-кишечного тракта.
Обязательным условием в лечебном питании при панкреатите является соблюдение больным режима питания, назначенного ему врачом.
Продукты питания. Рекомендации диетотерапии:
1. Хлеб и мучные изделия.
Рекомендуется: хлеб пшеничный вчерашней выпечки или подсушенный. Несдобное печенье.
Исключаются: ржаной и свежий хлеб, изделия из сдобного и слоеного теста, пирожки, торты.
2. Мясо и птица.
Рекомендуется: Мясо и птица — нежирные сорта говядины, телятина, кролик, курица, индейка, птицу освобождать от кожи. В отварном или паровом виде, протертое или рубленое (котлеты, кнели, пюре, суфле, бефстроганов, куском «молодое» мясо).
Исключаются: жирные сорта, баранина, свинина, гусь, утка, дичь, печень, мозги, почки, жареное и тушеное мясо куском, копчености, колбасы, консервы.
3. Рыба.
Рекомендуются: нежирные виды. Рыба должна быть отварная или приготовленная на пару. Можно приготовить суфле из вареной рыбы, либо приготовить заливное на овощном отваре.
Рыба, нежирные виды, от -0,2% до 3% жира — треска, судак, щука, навага, минтай, сазан, лещ, камбала, пикша и др.
Рыба средней жирности, 0т 3% до 9% жира — карп, кета, лещ морской, горбуша и др.
Рыба высокожирная, более 9% — сельдь, скумбрия, угорь, клыкач, килька каспийская
Исключаются: соленая, копченая, жареная рыба, консервы, икра.
4. Яйца.
Рекомендуются: омлет белковый паровой из 1—2 яиц в день, яйца в творожных запеканках, желток до 0,5 в день — в блюдах.
Исключаются: в виде других блюд.
5. Молочные продукты.
Рекомендуются: молоко в блюдах, творог некислый свежеприготовленный в виде пасты, паровые пудинги. Здесь представлен полный список разрешенных молочных продуктов при панкреатите.
Исключаются: молоко в натуральном виде, сливки, молочнокислые напитки, повышенной жирности, сметана, творог жирный и с повышенной кислотностью, сыр жирный и соленый.
6. Жиры.
Рекомендуются: сливочное масло несоленое и растительное рафинированное масло в готовых блюдах.
Исключаются: прочие жиры, жарение на них.
7. Крупы, макаронные изделия и бобовые.
Рекомендуются: протертые и полувязкие каши из овсяной, гречневой, манной крупы, риса, сваренные на воде или пополам с молоком, крупяные суфле, пудинги пополам с творогом, запеканки. Отварные макаронные изделия.
Исключаются: пшено, ячневая, рассыпчатые каши, бобовые в питании при панкреатите запрещены.
8. Овощи.
Рекомендуются: картофель, морковь, кабачки, цветная капуста в виде пюре и паровых пудингов. Овощи должны быть отварные, тушеные, приготовленные на пару
Исключаются: белокочанная капуста, редька, репа, редис, брюква, шпинат, щавель, чеснок, лук.
9. Супы.
Рекомендуются: слизистые из круп (овсяная, перловая, рисовая, манная), суп-крем из вываренного мяса.
Исключаются: на мясном и рыбном бульоне, отваре грибов и овощей, молочные, щи, борщ, окрошка, свекольник.
10. Плоды, сладкие блюда и сладости.
Рекомендуются: протертые компоты, кисели, мусс, желе (на ксилите или сорбите). Яблоки печеные некислых сортов.
Допускаются: Фрукты и ягоды некислых сортов протертые в питании при панкреатите допускаются. Арбуз и дыня — небольшие порции. В мякоти арбуза и дыни содержатся сахара, вызывающие брожение в кишечнике, а также растительная клетчатка.
Исключаются: все прочие.
11. Соусы и пряности.
Рекомендуются: полусладкие фруктово-ягодные подливки.
Исключаются: прочие соусы, пряности.
12. Напитки.
Рекомендуются: чай слабозаваренный, отвар шиповника.
Исключаются: другие напитки, включая овощные и фруктовые соки.
Категорически нельзя ни при каких обстоятельствах
Лечебное питание при панкреатите категорически исключает следующие продукты:
* * *
Если вы принимаете ферментные препараты (Креон, Мезим-форте) следует помнить несколько правил:
- принимать во время еды,
- запивать большим количеством чистой воды,
- отдельно от антацидных средств,
- в соответствии со сроком годности, указанным на упаковке (ферменты быстро теряют активность).
Пишите, наиболее часто задаваемые вопросы по теме что можно есть при панкреатите, запрещенные
Что можно есть при панкреатите: список продуктов
Для тех, кого интересует, что можно есть при панкреатите, список продуктов существует определенный. Из-за воспаления поджелудочной железы возникает резкие боли в желудке, тошнота, нередко рвота. Только правильное питание поможет при панкреатите.
Зачем придерживаться диеты при воспалении поджелудочной железы?

На работу органов пищеварения влияют в первую очередь, продукты, которые составляют рацион человека. Никакие медикаменты не помогут справиться с панкреатитом, если не соблюдать диету.
Необходимо четко понимать, какие блюда при воспалении поджелудочной железы нельзя кушать. Различается меню в период обострения и ремиссии. Отдельный набор продуктов существует для пациентов с хронической формой панкреатита.
к содержанию ↑Многие считают диету при заболеваниях поджелудочной железы голодной и изнуряющей. Напротив, такая система питания сбалансирована и полезна. Соблюдение ее – путь к здоровому образу жизни и избавлению от панкреатита.
Список разрешенных продуктов при панкреатите
При остром панкреатите больного мучают изнуряющие симптомы: резкие боли в животе, тошнота и рвота. В первые дни рекомендуется полный физический покой и голод.
Отказываться от еды придется до улучшения состояния. Это может занять от одного до трех дней . Разрешено пить при панкреатите минеральную щелочную воду, отвар шиповника, несладкий кисель. Голодные дни помогут снять нагрузку с пораженного органа и уменьшить воспаление.

После того как неприятные симптомы прекратят беспокоить больного, начинают вводить некоторые продукты питания небольшими порциями. При острой форме недуга в список разрешенных продуктов включают:
- Мучные изделия. Допускается подсушенный или черствый хлеб, галетное нежирное печенье, сухари и бублики .
- Молочные продукты. Их выбирают с низким содержанием жирности. Йогурты при панкреатите допускаются только несладкие без фруктовых наполнителей, а молоко разбавляют с водой. Допускается нежирный и не слишком соленый сыр.
- Крупы. Не все крупы полезны и допустимы при воспалении поджелудочной. Врачи разрешают только гречку, рис, манку и овсянку. Их варят на воде с небольшим количеством молока. Готовая каша должна быть полужидкая.
- Рыба и мясо. Людям, страдающим воспалением пищеварительных органов, разрешены нежирные сорта. В их число входят судак, треска, телятина, кролик, индюшка, куриное филе.
- Напитки. Полезен отвар из плодов шиповника, ягодный кисель. Разрешены при панкреатите — компот из сухофруктов, некрепкий черный или зеленый чай.
- Фрукты. Допускаются арбуз, клубника, абрикосы. Кислые яблоки перед употреблением запекают. В больших количествах в период обострения фрукты лучше не употреблять.
- Овощи. От сырых овощей придется отказаться полностью. Кабачки, тыкву, цветную капусту, картофель, зеленый горошек, морковь отваривают и употребляют в пюреобразном виде.
- Суп. Его варят на овощном или постном бульоне. Для пациентов готовят супы-пюре.
- Десерты. В минимальных количествах допускаются варенье, желе, джем и зефир.
- Яйца. В меню больного панкреатитом этот продукт разрешено включать не чаще 4 раз в неделю. Лучше отдать предпочтение перепелиным яйцам. Они легче усваиваются.

Что можно добавить в меню при хроническом панкреатите

При хронической форме заболевания список разрешенных продуктов пополняется. В меню больного разрешено добавить некоторые фрукты. Это, например, груши, бананы, дыня. Полезно добавлять в рацион сухофрукты.
Любители кофе и шоколада могут побаловать себя какао с добавлением нежирного молока или некрепким кофе. Помимо нежирных сортов рыбы разрешены морепродукты. На столе больного могут присутствовать мидии, кальмары, креветки, крабовое мясо.
Запрещенные в период обострения симптомов орехи и семечки вводят в рацион при отсутствии жалоб на плохое самочувствие. Эти продукты содержат большое количество белков и жиров. Однако важно знать, что семечки можно употреблять только в сыром виде. Жареный продукт и козинаки все еще запрещены.
В список допустимых овощей теперь входят также лук, баклажаны, зелень. Разрешены сельдерей, петрушка и укроп. Допускается вводить в рацион колбасные изделия. Но это касается только продуктов высокого качества без добавления соевого мяса и усилителей вкуса.
к содержанию ↑Полезны при хронической форме панкреатита специи. Способствует пищеварению корица. Ее добавляют в готовые блюда или растворяют в воде приправу и пьют напиток в лечебных целях. Допустимы при панкреатите тмин и куркума. Рекомендуются также пророщенные зерна пшеницы и льняное масло.
Запрещенное питание
Любая форма заболевания исключает употребление в пищу жирного мяса, рыбы, наваристых бульонов. Запрещена тушенка и другие консервации. В их число входят рыба и овощи. Полностью исключены горячительные напитки, крепкий кофе, шоколад, сдоба, мороженое, сгущенное молоко.
В перечень вредных продуктов входят практически все колбасные изделия, грибы, перловка, пшеничная каша, томаты, редиска, цитрусовые, свежая белокочанная капуста. Исключить придется острые приправы и соусы – майонез и кетчуп.
Многих интересует, можно мюсли, или нет. Этот продукт допускается только при отсутствии болей и тошноты. Мюсли заливают водой, обезжиренным молоком или кефиром.
к содержанию ↑Несмотря на то, что зелень разрешено добавлять в блюда, шпинат относят к числу запрещенных растений. Он содержит щавелевую кислоту, которая приводит к воспалению поджелудочной железы. Нельзя есть также бобовые: фасоль и чечевицу.
Рекомендации по питанию для больных панкреатитом
Для пациентов, страдающих воспалением поджелудочной железы, важно не только знать таблицу запрещенных и разрешенных продуктов. Большое значение при панкреатите имеет режим питания и способ приготовления пищи.

Избежать воспаления поджелудочной железы помогут несколько правил:
- Самые полезные для больных панкреатитом — белковые продукты. В меню включают большое количество нежирной пищи, богатой протеинами. Они восстановят поврежденный орган.
- Врачи рекомендуют дробное питание: 4 раза в день плюс перекусы.
- Блюда готовят в пароварке, отваривают, тушат и запекают без добавления жира.
- Предотвратит раздражение слизистой теплая пища. Горячая или слишком холодная еда запрещена.
- Овощи в период обострения симптомов панкреатита в сыром виде исключены.
- Для улучшения пищеварения полезно пить много жидкости, лучше минеральной воды без газа или бутылированной.
- В период обострения пищу необходимо перетирать до жидкого или кашеобразного состояния. Это поможет облегчить работу пищеварительных органов. .
- Нельзя переедать и ограничивать себя в питании. Общая калорийность продуктов должна составлять примерно 2500 ккал в сутки.
- Больным панкреатитом следует отказаться от спиртного и курения.
- Рекомендуется принимать витаминные комплексы и липотропные средства.
Видео — что можно есть при панкреатите?
Список разрешенных продуктов при нарушении работы поджелудочной железы вполне велик. Больному панкреатитом нет необходимости придерживаться очень строгой диеты. В меню пациента входит большой набор блюд, богатых важными витаминами и микроэлементами. При соблюдении всех правил и рекомендаций можно избежать повторных приступов панкреатита и навсегда забыть о неприятных симптомах болезни.
Диета при хроническом панкреатите, что можно есть, что нельзя
Хронический панкреатит поджелудочной железы — болезнь, требующая внимательного отношения больного к своему питанию. Правильным образом составленное меню способствует стабилизации состояния и значительному улучшению самочувствия. Сегодня разберемся с тем, что можно пить и есть при хроническом панкреатите, на сколько нужна и важна диета при хроническом панкреатите.
Необходимость соблюдения диеты
Поджелудочная железа — это орган, ответственный за выработку желудочного сока. В свою очередь, нормальное пищеварение, которое напрямую зависит от количества и качества этого сока, — это один из главнейших факторов в нормальной жизнедеятельности организма. Пищеварительный сок облегчает усвоение пищи, химически обрабатывая ее.
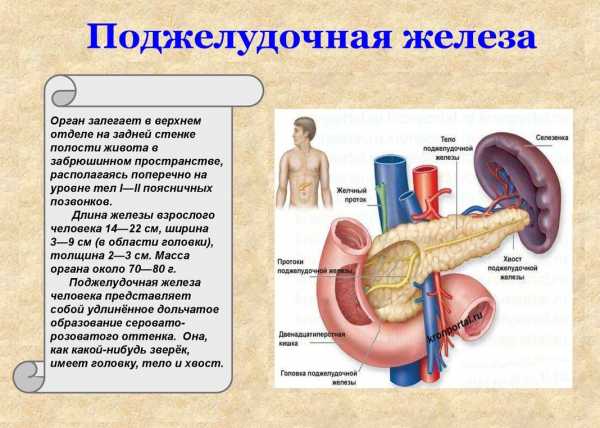 Поджелудочная железа не бесполезный орган и от его здоровья зависит выработка ферментов, отвечающих за переваривание пищи, а также инсулина, нехватка которого может привести к сахарному диабету.
Поджелудочная железа не бесполезный орган и от его здоровья зависит выработка ферментов, отвечающих за переваривание пищи, а также инсулина, нехватка которого может привести к сахарному диабету.Но этим функции поджелудочной железы не ограничиваются. Она вырабатывает жизненно важные вещества: липокаин и инсулин, которые участвуют в углеводном обмене и снижают риск того, что внутренние органы подвергаются ожирению.
Главный гастроэнтеролог РФ: «ПАНКРЕАТИТ не проходит?! Простой способ лечения уже исцелил сотни пациентов в домашних условиях! Чтобы навсегда вылечить поджелудочную нужно…» Читать далее »
Хронический панкреатит — воспалительный процесс в железе. Нередко причина его возникновения именно в неправильном меню: чрезмерное употребление алкоголя, газировки, жирной и жареной еды. Но могут быть и другие предпосылки: переедание, неверный режим питания, инфекции, побочные действия лекарств, плохая экология.
Лечебная диета зависит от типа заболевания (хроническое или острое). При остром лечение более строгое, чем на стадии ремиссии.
Что разрешено и запрещено
Питание при хроническом панкреатите должно содержать минимум углеводов, нормальное количество жиров и много белков. При этом жиры и углеводы рекомендуется получать из различных круп. Важно, что нельзя есть сдобные изделия, мёд и сладкое. А вот немного соли в еду добавить разрешено.
 Разрешается овощи отварные или в виде пюре (картофель, морковь, кабачки)
Разрешается овощи отварные или в виде пюре (картофель, морковь, кабачки)Численные показатели:
- употреблять 2700 ккал/сутки;
- до 400 г углеводов, 1/8 часть которых — легкоусвояемые;
- до 100 г жиров, 1/2 которых — растительные;
- до 130 г белка, 1/2 которого — животного происхождения.
В меню при лечении обязательно входит мясо, а именно — крольчатина, говядина, индейка, курица. То же относится к рыбе. Но любые рыбные и мясные продукты следует выбирать с низким содержанием жира.
 Мясо и рыба должны быть постными, не содержать в себе жира
Мясо и рыба должны быть постными, не содержать в себе жираНе рекомендуется включать в питание при хроническом панкреатите чистое молоко, его можно использовать только как добавку к другим блюдами (например, каше).
Кисломолочные продукты поощряются, но следите за их качеством — творог лучше брать домашнего производства, сыр — исключительно свежий и не острый. Вареные яйца при лечении болезни запрещены, хотя можно включать их в некоторые рецепты в небольшом количестве.
 Не рекомендуется диета с высоким содержанием углеводов, так как усиленное белковое питание ведет к повышению активности протеолитических ферментов, а острый панкреатит развивается чаще после мясной и жирной пищи.
Не рекомендуется диета с высоким содержанием углеводов, так как усиленное белковое питание ведет к повышению активности протеолитических ферментов, а острый панкреатит развивается чаще после мясной и жирной пищи.Чтобы получать углеводы, диета при хроническом панкреатите у взрослых может включать такие продукты, как:
- овсянка;
- гречка;
- макароны;
- безмолочный рис;
- хлебные сухари.
Что можно есть для получения жиров: немного сливочного или растительного масла в составе блюд. Недопустимые варианты: кулинарные жиры, маргарин, животный жир (например, свиной или гусиный).
Чем еще запрещено питаться:
- Фрукты с высоким уровнем кислотности.
- Бульоны (мясной, рыбный, грибной).
- Щавель.
- Фруктовые соки.
- Острые приправы.
- Крепкий кофе и чай
Также важно не допускать переедания, поскольку это всегда дает нагрузку на всю пищеварительную систему в целом, и поджелудочная железа не исключение.
Рекомендации от Еленой Малышевой в спецвыпуске «Жить здорово!», как побороть пакреатит при помощи исцеляющих воздействии природных средств.
Подробнее об овощах при панкреатите
Большинство овощей приносят пользу здоровью, но здесь много различных нюансов. Например, помидоры запрещены на острой стадии, но в ремиссии их клетчатка помогает очищению от токсинов. То же относится к томатному соку.
 При этом заболевании вводятся жесткие ограничения на продукты с большим содержанием клетчатки, жареные блюда и ряд свежих овощей.
При этом заболевании вводятся жесткие ограничения на продукты с большим содержанием клетчатки, жареные блюда и ряд свежих овощей.Огурцы считаются одними из самых полезных продуктов при заболевании. В них много воды, а также витаминов и минералов. Главное — следить за качеством огурцов, чтобы не отравить организм нитратами.
 Блюда с белокочанной капустой способны спровоцировать или усилить все малоприятные признаки острого процесса в поджелудочной железе
Блюда с белокочанной капустой способны спровоцировать или усилить все малоприятные признаки острого процесса в поджелудочной железеЧто касается капусты, в свежем виде ее лучше не кушать, но в вареном можно. Это не только о белокочанной капусте, но и о брюссельской или брокколи. Квашеная капуста запрещена из-за своей высокой кислотности.
Морская капуста — продукт необычайно полезный, но жители европейской части страны мало приспособлены к усвоению всех ее ферментов, в отличие от жителей северных регионов. Поэтому, если вы относитесь к первой категории, то не стоит ее употреблять, это может даже спровоцировать обострение заболевания.
Морковь, картошка, кабачок разрешены всегда (но только в вареном или паровом виде).
О фруктах
Если в период обострения любые фрукты запрещены, то через две недели после обострения можно кушать некоторых их виды. А именно: бананы, арбузы, зеленые яблоки, ананасы.
Важно соблюдать умеренность.
Если вы хотите перестраховаться и полностью отказаться от фруктов, то позаботьтесь о том, чтобы получать клетчатку из других источников.
 Фрукты включают в меню только после наступления полной стабилизации состояния, причем введение плодов производят плавно, сначала употребляют фруктовые компоты и кисель.
Фрукты включают в меню только после наступления полной стабилизации состояния, причем введение плодов производят плавно, сначала употребляют фруктовые компоты и кисель.Категорически запрещенные фрукты: манго, большинство цитрусовых, алыча, груша и слива.
Варианты блюд
Диета, необходимая при панкреатите, не обязательно должна быть скудной и невкусной. Диапазон доступных продуктов достаточно широк, чтобы обеспечить полноценное питание.
Вот примерное меню на один день:
- Завтрак — паровой омлет из белков, протертая овсянка, чай
- Перекус — нежирный творог, травяной отвар (как вариант, шиповник)
- Обед — отварное мясо, рисовый супчик, желе из фруктов, сухарики из пшеничного хлеба
- Перекус — запеченные яблоки
- Ужин — суфле из морковки на пару, отварная морская рыба, чай
- На ночь — стакан травяного отвара.
Рекомендации по первым блюдам: супы из круп, овощные бульоны, легкий куриный супчик. В качестве вторых блюд хорошо выступают омлеты, рыба и мяса на пару.
Необязательно оставлять себя и без десертов, но они должны быть не только вкусными, но в то же время полезными. Например, кисель, пудинг, запеченные овощи или фрукты, а также пюре из них. Помните о том, что сахара нужно избегать.
 При любых болезнях поджелудочной железы меняется ее функция: происходит нарушение оттока панкреатического сока, содержащего необходимые ферменты, в пищеварительный тракт, в результате чего пищеварительные процессы не проходят как следует и организм страдает от нехватки питательных веществ.
При любых болезнях поджелудочной железы меняется ее функция: происходит нарушение оттока панкреатического сока, содержащего необходимые ферменты, в пищеварительный тракт, в результате чего пищеварительные процессы не проходят как следует и организм страдает от нехватки питательных веществ.Из напитков наиболее предпочтительны морсы, компоты, овощные соки, специализированные белковые коктейли, травяные отвары.
Многих интересует вопрос насчет “Гринтерола” — эффективного препарата для растворения желчных камней. При панкреатите его принимать запрещено. Это указано в инструкции к лекарственному средству.
Правила приема пищи
Мало знать, что можно кушать, важно понимать, как правильно это делать, иначе лечение будет неполным. Итак, диета должна отвечать следующим требованиям:
- Строго придерживаться список разрешенных и запрещенных продуктов, а также норм по калориям и отдельным компонентам.
- Соблюдать 3-часовой перерыв между приемами пищи.
- Есть небольшими порциями.
- Стараться многие диетические блюда потреблять в протертом виде.
- Кушать медленно, пережевывая так тщательно, насколько это возможно.
- Не пить во время еды или сразу после нее. Выждите хотя бы 15 минут.
- Питаться разнообразно, не зацикливаться на нескольких продуктах.
Отдельно стоит сказать о длительности диеты. После обострения болезни лечение занимает в среднем 2 недели, бывает и 3. В этот период человек питается особенно внимательно. При таком заболевании питание должно отвечать вышеперечисленным критериям на протяжении всей жизни.
Какие травы можно пить
Приведем несколько рецептов напитков, помогающих облегчить состояние при хроническом заболевании. Употреблять эти напитки желательно по 1-2 стакану в сутки.
Травяной сбор №213
Сюда входят хвощ, зверобой, череда, полынь, корень лопуха, календула, шалфей, девясил и ромашка. Две столовые ложки измельченной смеси этих трав залить 500 мл кипятка, 15 минут томить на водяной бане и затем процедить.
Елань
Давно известное эффективное народное средство. Что нужно для его приготовления: мята, подорожник, репешок, зверобой, ромашка. Все травы измельчить и взять 1 столовую ложку смеси. Залить 120 мл кипятка, поставить на маленький огонь на четверть часа, затем процедить. Такой отвар долго не хранится, в течение суток его обязательно нужно выпить.
Петрушка
Простое огородное растение тоже хороший помощник в борьбе с проявлениями болезни, активизирующее работу поджелудочной железы. 300 граммов свежей петрушки измельчить блендером, смешать с таким же количеством измельченного чеснока и 1 килограммом лимонов без косточек, но с цедрой.
Все перечисленное поместить в емкость (только не из металла), плотно закрыть крышкой и хранить 2 недели в затемненном прохладном месте. Эту смесь кушать по 1 чайной ложке трижды в день до еды. Кислота лимона в данном случае нейтрализуется остальными компонентами, становясь не столь агрессивной.
Что будет, если не соблюдать диету
Безусловно, главное для выздоровления — лечить заболевание согласно назначенному врачом лекарственному курсу. Но если надлежащая схема питания при это не будет соблюдаться, то результата можно никогда не достигнуть.
 В случае несоблюдения диеты при остром панкреатите или обострении хронического, возникают разные осложнения.
В случае несоблюдения диеты при остром панкреатите или обострении хронического, возникают разные осложнения.Вырабатываемые железой соки будут неправильно функционировать, постепенно разъедать сам орган и менять структуру ее тканей. Это может спровоцировать сахарный диабет, если остановится выработка инсулина.
Замедляется процесс переваривания еды из-за общих нарушений желудочно-кишечного тракта. В организме начинает не хватать липокаина, в печени запускается так называемое жировое перерождение. В конечном итоге это может привести к венозному тромбозу и онкологии.
Поэтому настоятельно рекомендуем соблюдать диету, тем более, что ее легко разнообразить широким выбором разрешенных продуктов. А отказ от жирного и жареного принесет пользу не только железе, но и всему организму в целом.
В редких случаях врач может назначить и временное лечебное голодание. Однако без советов врача практиковать его ни в коем случае нельзя.
Теперь вы знаете, какая должна быть диета. Самое главное помнить, что если в момент диетического питания возникают проблемы со здоровьем, то необходимо обратиться к врачу.
Скорее всего, вы подобрали неверный рацион питания. Рекомендации врача помогут определиться на конкретном диетическом питании, тем самым это поможет избавиться от симптомов болезни. Помните, что одно питание не способно вылечить это заболевание, диета назначается в качестве поддерживающей терапии.
Диета при хроническом панкреатите: правила питания, примерное меню
Диета при хроническом панкреатите в реабилитационный период после приезда из больницы в значительной степени увеличивает вероятность исцеления либо стабилизации состояния больного. Она становится основополагающим фактором в процессе лечения этой болезни.
Чаще дома происходит нарушение основ диеты, вместо необходимого строгого соблюдения основных принципов лечебного питания. Установленная диета включает дешевые продукты, не требующие долгого и тяжёлого приготовления. Главное правило: еда должна быть мелко порезана, перетёрта либо перемолота, приготовлена методом отваривания или паровой обработки.
Основные принципы питания больного
Необходимо употреблять побольше белковой пищи и одновременно исключить жирные и углеводные продукты. В первую очередь совет касается сахара, жареных, состоящих из грубой клетчатки продуктов. По возможности, начните приём витаминных препаратов. Кушать положено небольшими порциями, не реже 5-6 раз в сутки.
Общая характеристика употребляемых продуктов
Питание, которое назначают на этапе угасания, заключается в том, что употребление белков повышается до уровня, необходимого для полноценного функционирования организма пациента. Липиды и углеводные вещества представлены в виде всевозможных круп. Из меню исключаются сложные сахара, медовое, кондитерские изделия, снижается потребление соли.
Питание при хроническом панкреатите предусматривает абсолютное исключение из рациона пищи, раздражающей стенки пищевода. Сюда относят: спиртные напитки, уксусную, лимонную кислоту и прочие приправы.
Основы употребления и состав порций
Еду приготавливают посредством отваривания, тушения, запекания, отпаривания. Желательно питаться продуктами, предварительно измельчёнными в блендере либо протёртыми через кулинарное сито. Питание осуществляют в равные промежутки времени, через 3-4 часа. Еда предлагается тёплой, недопустимо поедание чересчур горячей пищи. Позиции основного дневного меню должны включать: общее количество протеинов – 120 г, липидной массы – 90 г, углеводных веществ – 350 г, и иметь энергетическую ценность не более 2700 Ккал.
Сущность диетического потребления продуктов питания
При панкреатите поджелудочной железы в момент затихания заболевания количество килокалорий, входящих в суточное количество съестного, равняется дневной загруженности организма. Кушать при панкреатите необходимо по шесть раз в день, включая в рацион продукты с послабляющими способностями.
Белки в диетическом питании
Особое значение имеет контроль за ежедневным числом поедаемого протеина, незаменимого для регенерации организма. Дневное количество потребляемого белка установлено не ниже 130 граммов, причём 70 % обязано иметь животное начало.
В рацион пациента, страдающего от хронического панкреатита, включаются говяжьи, телячьи, кроличьи, куриные, индюшачьи белки. Запрещены к потреблению: бараньи, свиные, гусиные, утиные и протеины дичи. Если пациент постоянно ощущает болезненность в эпигастрии, кушанья из мяса необходимо порубить и отварить либо приготовить в пароварке. Категорически запрещается употреблять печёное, тушёное, жареное мясо или рыбу. Учитывайте требование, что мясное и рыбное должно быть постным, показано употреблять домашний творог. Выполнение рекомендаций помогает функционировать печени пациента на нормальном уровне, предотвращает видоизменение органа на фоне заболевания панкреатитом.
Из-за плохой переносимости больными воспалением поджелудочной железы не рекомендуется применять молоко в виде самостоятельного блюда. Лучше вводить продукт в состав круп, супов, киселей. Если человек не представляет жизни без кружки молока, пить напиток нужно мелкими глоточками по полстакана в день.
Благоприятными свойствами при панкреатите обладают кефир и сыворотка. Сыр противопоказан, либо в минимальной дозе при улучшении самочувствия.
Запрещено употреблять яйца целиком, исключительно в виде добавок и паровых омлетов из белка. Протеины поступают в организм пациента с рисовой крупой, манкой, овсяной и гречневой кашами, макаронами, черствым хлебом, сухариками. Бобовые при панкреатите воспрещены.
Жиры в питании больного панкреатитом
Диетический режим, назначенный больному воспалением поджелудочной железы, должен ежедневно включать 71 г жиров, 20% из которых – жиры растительного происхождения. Употреблять в пищу в виде добавки либо дополнением к другим продуктам.
Масло добавляют в уже приготовленную пищу, а постное масло лучше не использовать. Недопустимо применять при приготовлении маргарины, смалец, прочие кулинарные жиры.
Углеводы при диетическом питании
Максимальное количество потребляемых в день углеводов не должно превышать 350 г. В пределах указанной нормы допустимо использовать: сахар, мёд, варенье, сироп. Разрешено кушать: сухарики, манную, овсяную, гречневую, перловую, рисовую кашки, макароны. Больным разрешается применение в пищу картошки, морковки, свёклы, тыквы, кабачков, патиссонов. Овощи необходимо готовить паровым способом либо отваривать. Желательно впоследствии протереть, смешав с крупами.
Пациентам, соблюдающим диету, не разрешаются сырые фрукты. Дозволено поглощать запечённые, протёртые через сито плоды, готовить компоты и кисели. Большую пользу при данном заболевании приносят сухофрукты, сваренные в виде компотов.
Блюда, разрешенные при панкреатите
К первым блюдам, разрешенным при панкреатите, относят:
- супы с добавлением гречихи, риса, пшена, перловки;
- супы на овощном отваре;
- каши с молоком;
- бульоны из постного мяса и рыбы;
- сладкие фруктовые супы.
Ко вторым:
- отварная говядина, птица, рыба;
- яичница в качестве парового омлета.
В список злаковых попадают: всевозможные каши, макаронные изделия, хлеб, подсолнечное масло. Из молочного разрешено: молоко, творожные блюда, кефир, сыворотка, йогурт, масло. В ограниченном количестве допускается употребление конфитюра, изделий из мёда, сахара и сахарозаменителей. Позволено принимать в пищу запечённые и протёртые ягодки, фрукты, отварную морковь и свёклу. К разрешенным напиткам относят: чай с добавлением молока, соки из фруктов и овощей.
От употребления какой пищи необходимо полностью отказаться
Категорически запрещены варианты жареных блюд.
Забудьте о применении в пищу перечня продуктов:
- Алкоголь, газировка, квас, растворимый и молотый кофейный напиток, какао, соки из винограда.
- Мясо свиньи, шпик, бекон, сало, семга, лосось, сельдь.
- Копченые, острые или жареные продукты, пища быстрого приготовления, фаст-фуд.
- Фасоль, горох, бобы, любые виды грибов, зелень шпината, щавеля, все сорта лука.
- Хлебобулочные, кондитерские изделия из сдобы, слоёного теста.
- Кондитерские изделия из шоколада, кремов, сладкую консервацию, замороженные десерты.
- Фрукты, содержащие много сахаров из семейства фиговых, виноградных, банановых, финиковых.
- Куриные яйца в любом виде, пряности и приправы.
Примерное меню при панкреатите
Примером питания при воспалительном процессе в поджелудочной железе послужат подобные варианты.
Пример №1
Завтрак: вареное говяжье мясо, молочная овсянка, чай с молоком.
Второй завтрак: омлет из белков двух яиц, яблоко, запечённое с мёдом и орехами, настой из шиповника.
Обед: суп, паштет из говядины, спагетти, компот из сушёных яблок.
Полдник: творожная запеканка и чай.
Ужин: отварная рыба, чай.
Пример №2
Завтрак: картофельное пюре, вареная курица, чай или кисель.
Второй завтрак: творожок и банановое суфле.
Обед: молочный суп, макароны с паровыми котлетами, кисель.
Полдник: рисовая молочная каша, компот из сухофруктов.
Ужин: манник и напиток из шиповника.
Пример №3
Завтрак: каша из риса или гречки, паровой омлет, чай.
Второй завтрак: запечённое яблоко, компот с галетным печеньем.
Обед: мясной суп-пюре, сухарики, отварная рыба, протёртая свёкла.
Полдник: овсянка с ягодами, йогурт.
Ужин: паштет из отваренной рыбы, картофельное пюре, кефир.
Пример №4
Завтрак: пшеничная каша, паровая котлета, морс.
Второй завтрак: отварное куриное мясо, пюре из овощей, чай.
Обед: суп из кабачков и тыквы, домашняя колбаса на пару, картофельное пюре, напиток из шиповника или сухофруктов.
Полдник: паровые котлеты, макароны, обезжиренный творог, компот.
Ужин: запечённый кролик в сметанном соусе, овсяная каша без соли, отварная свёкла с орехами, кисель.
Помните о вреде переедания. Есть необходимо часто и понемногу. При условии соблюдения принципов правильного питания при панкреатите ощутимо улучшается эффективность лечения заболевания.
Диета при панкреатите поджелудочной железы: примерное меню на неделю
Поджелудочная железа вырабатывает панкреатический сок, насыщенный ферментами, для расщепления и последующего переваривания пищи. Если протоки поджелудочной железы закупорены, вырабатываемые ферменты задерживаются и начинают расщеплять сам орган, приводя к воспалительному процессу и панкреатиту. В современном мире панкреатит – распространённая болезнь. Более прочих заболеванию подвержен человек, ведущий неправильный образ жизни: когда курит, злоупотребляет алкоголем, вредной пищей. Причины появления болезни разнообразны:

- Употребление алкоголя.
- Неправильное питание, переедание.
- Травмы живота.
- Инфекционные заболевания пищеварительной системы.
- Желчнокаменная болезнь.
- Паразиты.
- Прием отдельных лекарств и аллергические реакции.
- Осложнение после операций (примерно 5%).
Необходимо устранить факторы, влияющие на развитие болезни. В особых случаях, когда панкреатит выступает следствием травмы или иной болезни, к примеру, желчнокаменной, возможно излечение.
Основа питания при панкреатите
К сожалению, часто излечиться полностью невозможно, но вероятны шансы приостановить разрушение поджелудочной железы, попытаться сократить рецидивы. Питание при панкреатите поджелудочной железы имеет большое значение. Медикаментами снимается острое состояние, главным остаётся диетическое питание.
Основной принцип питания при панкреатите – не нагружать поджелудочную железу. Стараться снизить выработку ферментов. Пища должна легко усваиваться, не вызывая брожения. Питаться требуется часто, маленькими порциями. Меньше порция – меньше нагрузка на больной орган. В период обострения частый дробный приём пищи исключается. Чем меньше и реже человек ест, тем лучше. Перерывы в питании достигают 12 часов. Еда при панкреатите приветствуется тёплая, мягкой консистенции.
Больному панкреатитом важно подробно изучить, что нельзя употреблять категорически, каких блюд при панкреатите стоит избегать, а какие продукты кушать разрешается.
Разрешенные продукты
- Подсушенный хлеб или сухари.
- Диетическое мясо: постная говядина, кролик, белая часть курицы и индейки.
- Молочные продукты: молоко, некислый творог и йогурт. Необходимо следить за жирностью продукта. Творог не более 2%, лучше обезжиренный. Ряженки, сметану, сливки желательно исключить.
- Нежирная рыба. Предпочтительнее треска.
- Крупы и любые макаронные изделия.
- Овощи, не вызывающие сильного газообразования. Морковь, картофель, свёкла, тыква, кабачок.
- Фрукты: яблоки исключительно зелёные, груши, бананы, авокадо, хурма. Фрукты желательно запекать.
- Слабые чаи, компоты из сухофруктов или ягод.
Запрещенные продукты
- Алкоголь. Даже слабоалкогольные напитки придётся исключить окончательно!
- Шоколад, сахар, десерты, торты, выпечка и сдоба.
- Свинина и красная рыба.
- Приправы, пряности, соль, копчёности.
- Овощи, вызывающие брожение: белокочанная капуста, редис, лук, чеснок, шпинат, редька.
- Фрукты: виноград, красные яблоки, цитрусовые, персики, сливы.
- Кофе, крепкий чёрный или зелёный чай, какао, газированные напитки, сок.
- Крупы: пшено, перловая, кукурузная.
- Бобовые, грибы, орехи.
В период ремиссии разрешается сделать незначительные послабления. Например, допустимо выпить некрепкий кофе с молоком. Для заправки использовать нежирную сметану, оливковое или льняное масло.

Не рекомендуются при панкреатите супы, стимулирующие желудочную секрецию. Однако вне обострения разрешено питаться супами на овощных бульонах. Ложка мёда на десерт не повредит.
Несмотря на скудное разнообразие продуктов питания при панкреатите, грамотно составленное меню делает рацион питания вариативным.
Разновидность панкреатита и питание
Панкреатит классифицируется по характеру течения болезни:
- Острый панкреатит.
- Хронический панкреатит.
В зависимости от вида назначается соответствующее лечение и диета, которая разрабатывается врачом.
Острый панкреатит лечится в условиях стационара. Это серьёзное состояние и без срочной медицинской помощи может закончиться летальным исходом. Помимо проведённого хирургического вмешательства, при остром панкреатите обязательно требуется соблюдать следующие условия:
- Постельный режим.
- Угнетение функции поджелудочной железы.
- Медикаментозное лечение.
- Голодная диета.
При обострении панкреатита показано голодание. Голодная диета может продолжаться до трёх дней. Человек должен выпить 1,5-2 литра жидкости – подойдет минеральная вода, газ нужно выпустить, слабый чёрный или зелёный чая или настой шиповника, просто чистая вода. Если состояние больного тяжёлое, то голодание продлевается до семи дней, питательные вещества поступают внутривенно.
Диета при остром панкреатите сразу после голодания должна быть щадящей. Разрешено кушать овсяную кашу, слизистые супы, отварной рис. Основное правило при обострении – пища вводится постепенно. В первые дни пища малокалорийная, слизистая, не раздражающая желудочно-кишечный тракт. Объем и калорийность увеличиваются по мере восстановления.
После острой фазы болезнь переходит в хроническое состояние. Хронический панкреатит характеризуется вялотекущим воспалением и периодически возникающими болями. Приступы провоцируются употреблением алкоголя и раздражающей пищи.
Чтобы предотвратить частые рецидивы и снизить болевые ощущения, диета при панкреатите поджелудочной железы должна оставаться пожизненной. Обязательно в рационе должен присутствовать белок растительного и животного происхождения. А вот количество жиров снижают до предела. С углеводами обращайтесь осторожнее. Диета при хроническом панкреатите разрабатывается тщательно, чтобы, несмотря на скудный разрешенный список продуктов, больной получал необходимые питательные вещества. Дополнительно могут назначаться витамины.
Лечебная диета при панкреатите
Как правильно питаться при панкреатите, чтобы не навредить поджелудочной железе?
Ещё советскими врачами для больных панкреатитом разработана специальная лечебная диета. Называется диета по Певзнеру № 5. И хотя за годы диетотерапия изменилась, лечебное питание при панкреатите по-прежнему основывается на диете №5. При обострении назначается диета по Певзнеру №5п.
Рацион питания при хроническом панкреатите довольно разнообразен. Диета № 5 разрешает молочные сосиски и докторскую колбасу. Хотя, учитывая современные реалии, от колбасных изделий лучше отказаться. При желании, попробуйте сделать сосиски самостоятельно. Первое время, пока диетическое питание не вошло в привычку, лучше составлять меню на неделю и закупать необходимые продукты по списку. Следует избегать лишних походов в магазин, предвосхищая возможность покупки запрещённого продукта.

Недельное меню при панкреатите
Первый день:
- Завтрак: Овсяные хлопья мелкого помола, варить до вязкой консистенции. Некрепкий зелёный чай.
- Перекус: Йогурт.
- Обед: Пюре из картофеля с паровыми котлетами из индейки, компот из ягод.
- Перекус: Запеченное зеленое яблоко.
- Ужин: Тыквенная каша с манной крупой, некрепкий чёрный чай.
- Перед сном: Обезжиренный творог.
Второй день:
- Завтрак: Омлет на пару или в духовке, настой шиповника.
- Перекус: Вареная морковь с минимальным количеством масла.
- Обед: Овощной суп-пюре. Сухарики. Добавьте ложку растительного масла. Компот из сухофруктов.
- Перекус: Бутерброд с сыром, некрепкий зелёный чай.
- Ужин: Отварная цветная капуста, рыбное филе на пару. Заправить сметаной 10%.
- Перед сном: Простокваша.
Третий день:
- Завтрак: Рисовая каша на молоке, рис разварен, молоко разбавлено водой. Некрепкий чёрный чай.
- Перекус: Творожная запеканка, готовится с манной крупой. Добавьте ложку мёда.
- Обед: Макароны и фрикадельки на пару из постной говядины. Компот из сухофруктов.
- Перекус: Запеченная груша.
- Ужин: Молочный гречневый суп. Чай зелёный.
- Перед сном: Йогурт.

Четвёртый день:
- Завтрак: Овсяные хлопья, чай чёрный.
- Перекус: Отварная или запеченная свёкла.
- Обед: Овощное рагу с паровым куриным филе, шиповник.
- Перекус: постная булочка, кисель.
- Ужин: Молочный суп из вермишели.
- Перед сном: Кефир.
Пятый день:
- Завтрак: Омлет на пару, чай чёрный. Удобно готовить омлет в пакете. Залить сырую смесь в пищевой пакет, крепко завязать и опустить в кипящую воду. Омлет приготовится гораздо быстрее парового, не теряя своих свойств.
- Перекус: Йогурт.
- Обед: Овощной суп с фрикадельками (фрикадельки готовятся отдельно), компот.
- Перекус: Бутерброд с маслом и авокадо, шиповник.
- Ужин: Гречка с паровыми котлетами, кисель.
- Перед сном: обезжиренный творог.
Шестой день:
- Завтрак: Манная каша, приготовленная на воде, слабый кофе с молоком.
- Перекус: фруктовое желе из зеленых яблок.
- Обед: Тыквенный суп-пюре, можно добавить немного молока, компот.
- Перекус: Йогурт.
- Ужин: Рис с филе индейки или курицы, шиповник.
- Перед сном: Кисель из фруктов.
Седьмой день:
- Завтрак: Гречневый молочный суп. Молоко желательно разбавленное.
- Перекус: банан.
- Обед: Вермишель, паровые котлеты из кролика, компот.
- Перекус: Творожная запеканка, ложка мёда.
- Ужин: Овощи на пару, чай.
- Перед сном: Простокваша.
Описано примерное меню при хроническом панкреатите, допускается разнообразить перечень разрешёнными продуктами. Главное – соблюдать условия:
- Питаться желательно продуктами региона места жительства. Экзотические фрукты и овощи не пойдут на пользу, их привозят в магазины зелеными.
- Компоты готовят из сухофруктов с добавлением ягод: брусника, черника, черная смородина. Морс пить разрешено нечасто. Помните – концентрация напитка выше компотной, способна раздражать слизистые.
- Продукты, проходящие термическую обработку, нужно отваривать или готовить на пару. Овощи и фрукты едят исключительно в приготовленном виде.
- Продукты при панкреатите обязаны быть свежими и качественными. Организм здорового человека способен справиться с прокисшим творогом или супом недельной давности. Подобное питание при воспалении поджелудочной железы станет причиной обострения болезни.
Недельное меню при панкреатите после обострения
После обострения необходимо осторожно вводить продукты, начиная с маленького количества калорий, постепенно доводя до нормы. Питание в первую неделю скудное. После приёма пищи нужно следить за состоянием, в случае ухудшения обязательно обратиться к врачу.
Первые сутки после голодания:
- Подсушенный хлеб и кисель.
- Продолжать пить много жидкости.
Вторые сутки:
- Слизистый рисовый суп.
- Подсушенный хлеб или сухари.
- Чай чёрный слабый, отвар шиповника, кисель.
- Продолжать пить много жидкости.
Третьи сутки:
- Завтрак: Овсяные хлопья, жидкой слизистой консистенции, готовятся на воде.
- Обед: Жидкое пюре из картофеля.
- Ужин: Сухари. Чай чёрный слабый либо шиповник.
Четвёртые сутки:
- Завтрак: Манная каша на воде.
- Обед: Жидкое картофельное пюре.
- Ужин: Галеты. Кисель.
Пятые сутки:
- Завтрак: Гречневый молочный суп.
- Обед: Овощное пюре из картофеля и моркови.
- Ужин: Галеты. Компот.
Шестые сутки:
- Завтрак: Белковый омлет.
- Обед: Слизистый суп из риса.
- Ужин: Овощное пюре из тыквы и кабачков. Чай чёрный.
Седьмые сутки:
- Завтрак: Овсяные хлопья, сваренные на разбавленном молоке.
- Обед: Овощное рагу, паровая фрикаделька из индейки.
- Ужин: Обезжиренный творог. Чай зелёный.
- Перед сном: Кисель овсяный.
- Постепенно в течение 10-14 дней происходит возврат к основной диете.
Последствия несоблюдения диеты
Если человек игнорирует свое состояние и правильное питание при панкреатите не соблюдается, подобное поведение чревато постоянными обострениями. Хронический рецидивирующий панкреатит – опасное состояние поджелудочной железы. Постоянно прогрессирующая болезнь увеличивает площадь поражения клеток, приводит к полной атрофии органа и развитию сопутствующих болезней – холецистита, язвенной болезни, грозя диабетом и раком поджелудочной железы.
Диета больных панкреатитом – основа долгой, качественной жизни.