Болезнь аддисона что это
Болезнь Аддисона, симптомы Бронзовой болезни
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
Симптомы болезни Аддисона
К ранним симптомам и признакам относятся слабость, утомляемость и ортостатическая гипотензия. Гиперпигментация характеризуется диффузным потемнением обнаженных и в меньшей степени закрытых частей тела, особенно в местах давления (костные выступы), кожных складок, шрамов и разгибательных поверхностей. Черные пигментные пятна часто наблюдаются на лбу, лице, шее и плечах. Появляются области витилиго, а также синюшно-черное окрашивание сосков, слизистых губ, рта, прямой кишки и влагалища. Часто наблюдаются анорексия, тошнота, рвота и диарея. Может отмечаться снижение толерантности к холоду и понижение обменных процессов. Возможны головокружения и синкопальные состояния. Постепенное начало и неспецифичность ранних симптомов часто ведут к постановке неправильного диагноза невроза. Для более поздних стадий болезни Аддисона характерны потеря массы тела, дегидратация и гипотензия.
Основные клинические
проявления
Гиперпигментация*, гипотония*, похудение,
общая слабость, диспепсия* (тошнота, рвота, диарея),
пристрастие к соленой пище*
* Симптомы только 1-НН.
Клинические проявления
Основными клиническими симптомами первичного гипокортицизма
(болезни Аддисона) являются:
1. Гиперпигментация кожи и слизистых. Выраженность гиперпигментации
соответствует тяжести и давности процесса. Вначале темнеют
открытые части тела, наиболее подверженные действию солнца,
— лицо, шея, руки, а также места, которые и в норме более сильно
пигментированы (соски, мошонка, наружные половые органы) (рис.
4.12). Большую диагностическую ценность имеет гиперпигментация
мест трения и видимых слизистых оболочек. Характерны гиперпигментация
ладонных линий, которые выделяются на относительно
светлом фоне окружающей ткани, потемнение мест трения одеждой,
воротником, поясом. Оттенок кожи может варьировать от дымчатого,
бронзового (бронзовая болезнь), цвета загара, грязной кожи, вплоть до
выраженной диффузной гиперпигментации. Достаточно специфична,
но не всегда выражена гиперпигментация слизистых оболочек губ,
десен, щек, мягкого и твердого неба. Отсутствие меланодермии является
достаточно серьезным доводом против диагноза 1-ХНН, тем не менее
встречаются случаи т ак называемого ≪белого аддисонизма≫, когда гиперпигментация
почти отсутствует. На фоне гиперпигментации у больных
часто обнаруживаются беспигментные пятна (витилиго). Размер их
колеблется от мелких, едва заметных, до крупных, с неправильными
контурами, ярко выделяющихся на общем темном фоне. Витилиго
характерно исключительно для 1-ХНН аутоиммунного генеза.
2. Похудение. Его выраженность колеблется от умеренного (3—6 кг)
до значительного (15-25 кг), особенно при исходно избыточной массе
тела.
3. Общая слабость, астения, депрессия, снижение либидо. Общая
слабость прогрессирует от легкой, до полной потери работоспособности.
Пациенты подавлены, вялы, неэмоциональны, раздражительны,
у половины из них диагностируются депрессивные расстройства.
4. Артериальная гипотензия вначале может иметь только ортостати-
ческий характер; пациенты часто сообщают об обморочных состояниях,
которые провоцируются различными стрессами. Обнаружение
у пациента артериальной гипертензии— веский довод против диагноза
надпочечниковой недостаточности, хотя, если 1-ХНН развилась__
на фоне предшествовавшей гипертонической болезни, артериальное
давление может быть нормальным.
5. Диспепсические расстройства. Наиболее часто отмечаются плохой
аппетит и разлитые боли в эпигастрии, чередование поносов
и запоров. При выраженной декомпенсации заболевания появляются
тошнота, рвота, анорексия.
6. Пристрастие к соленой пище связано с прогрессирующей потерей
натрия. В ряде случаев оно доходит до употребления соли в чистом
виде.
7. Гипогликемия в виде типичных приступов практически не встречается,
но может выявляться при лабораторном исследовании.
Клиническую картину вторичного гипокортицизма отличает отсутствие
гиперпигментации и симптоматики, связанной с дефицитом
альдостерона (артериальная гипотония, пристрастие к соленой пище,
диспепсия). На первый план выступают такие малоспецифические
симптомы, как общая слабость и приступы гипогликемии, которые
описываются, как эпизоды плохого самочувствия через несколько
часов после еды.
Клиническая картина острой надпочечниковой недостаточности
(аддисонического криза) представлена комплексом симптомов, по
преобладанию которых можно выделить три клинические формы:
• Сердечно-сосудистая форма. При этом варианте доминируют явления
острой недостаточности кровообращения: бледность лица
с акроцианозом, похолодание конечностей, выраженная артериальная
гипотония, тахикардия, нитевидный пульс, анурия, коллапс.
• Желудочно-кишечная форма. По симптоматике может напоминать
пищевую токсико-инфекцию или даже состояние острого живота.
Преобладают боли в животе спастического характера, тошнота,
неукротимая рвота, жидкий стул, метеоризм.
• Нервно-психическая форма. Преобладают головная боль, менинге-
альные симптомы, судороги, очаговая симптоматика, бред, заторможенность,
ступор.
Клиника первичного гипокортицизма
• Утомляемость, слабость к вечеру.
• Снижение массы тела.
• Снижение аппетита, даже до анорексии. Отмечаются разлитые боли в подложечной области,
чередование запоров и поносов.
• Артериальная гипотензия (неадекватная реакция на физическую нагрузку в виде снижения
АД)
• Пигментация кожи (бронзовая болезнь) появляется на разных частях тела, рубцах, сосках,
складках кожи, на слизистых щек, на деснах вдоль корней зубов.
• На коже могут иметься и участки депигментации, что бывает при аутоиммунных поражени-
ях надпочечников.
• Головная боль из-за наклонности к гипогликемии. После еды состояние улучшается.
• Депрессия, которая сменяется раздражительностью. Может заканчиваться психозом.
• Пристрастие к соленой пище, что связано с потерей натрия, вплоть до употребления ее
(соли) в чистом виде.
• Частые головокружения и обмороки – ортостатический коллапс.
• У женщин проявляется отсутствием менструаций – аменорея.
Клинические признаки и симптомы.
1 ХНН характеризуется незаметным началом и медленным нарастанием утомляемости, мышечной слабости, потери аппетита, снижение массы тела, гиперпигментации кожи и слизистых оболочек, гипотензии и иногда гипогли-кемии.
Одним из основных симптомов надпочечниковой недостаточности (табл. 5) является выраженная общая и мышечная слабость.
Астения. Общая и мышечная слабость вначале могут возникать периодиче-ски во время стрессов. На ранних стадиях они увеличиваются к концу дня и проходят после ночного отдыха, в дальнейшем нарастают и становятся посто-янными, приобретают характер адинамии. Наряду с физической адинамией развивается психическая астенизация, вплоть до развития психозов. Мышеч-ная слабость является результатом нарушения углеводного (гипогликемия) и электролитного (гиперкалиемия) обменов.
Гиперпигментация кожи и слизистых – частый и ранний признак 1-ХНН. Гиперпигментация имеет вид диффузного коричневого или бронзового по-темнения как на открытых, так и закрытых частях тела, особенно в местах трения одежды, на ладонных линиях, в послеоперационных рубцах, на слизи-стых полости рта, в области ареол сосков, анального отверстия, наружных по-ловых органов. Генерализованная гиперпигментация связана с избытком сек-реции АКТГ и β-меланоцитстимулирующего гормона. У некоторых больных появляются темные веснушки, а иногда образуются участки депигментации – витилиго, которые являются проявлением аутоиммунного процесса.
Желудочно-кишечные расстройства – потеря аппетита, тошнота, рвота ино-гда наблюдаются уже в начале заболевания и обязательно возникают при на-растании надпочечниковой недостаточности. Реже бывают поносы. Патогенез желудочно-кишечных расстройств связан со снижением секреции соляной ки-слоты и пепсина, а также повышенной секрецией хлорида натрия в просвет кишечника. Рвота и диарея усиливают потерю натрия, что приводит к разви-тию острой надпочечниковой недостаточности. Некоторые больные ощущают постоянную потребность в соленой пище.
Потеря массы тела является постоянным симптомом надпочечниковой не-достаточности и связана с понижением аппетита, нарушением всасывания в кишечнике, дегидратацией.
Гипотония – один из характерных симптомов надпочечниковой недостаточ-ности, нередко имеет место уже на ранних стадиях заболевания. Систоличе-ское артериальное давление 90 или 80 мм рт.ст., диастолическое – ниже 60 мм рт.ст. С гипотонией у больных связаны головокружения и обмороки. Основ-ными причинами гипотонии являются снижения объема плазмы, общего ко-личества натрия в организме. Однако у больных с сопутствующей артериаль-ной гипертензией артериальное давление может быть нормальным или повы-шенным.
| Основные симптомы хронической надпочечниковой недостаточности Симптомы | % |
| Общая слабость | 100 |
| Снижение массы тела | 100 |
| Гиперпигментация | 92 |
| Гипотония | 88 |
| Желудочно-кишечная диспепсия | 56 |
| Боли в мышцах и суставах | 6 |
Гипогликемические состояния у больных с хронической надпочечниковой недостаточностью могут возникать как натощак, так и через 2-3 часа после приема пищи, богатой углеводами. Приступы сопровождаются слабостью, чувством голода, потливостью. Гипогликемия развивается в результате сни-жения секреции кортизола, уменьшения глюконеогенеза, запасов гликогена в печени.
Нарушения функции ЦНС встречаются более чем у половины больных и проявляются снижением умственной деятельности и памяти, апатией, раздра-жительностью.
Нередко отмечается никтурия на фоне снижения клубочковой фильтрации и почечного кровотока.
Прекращение секреции надпочечниковых андрогенов у мужчин мало влияет на состояние половых функций, если сохранена функция яичек. Однако у женщин это может определять снижение либидо и играет определенную роль в уменьшении и полном исчезновении подмышечного и лобкового оволосе-ния, в связи с тем, что у них надпочечники являются основным источником андрогенов.
У небольшой части больных при длительном наличии гипокортицизма отме-чается наличие кальцификации ушных хрящей (вероятно, обусловленное возникающей гиперкальциемией).
Особенности клинической картины вторичного гипокортицизма
Важнейшим патологическим отличием 2-НН является отсутствие при ней дефицита альдостерона. Дефицит АКТГ в данном случае приводит к недоста-точности кортизола и андрогенов, но не затрагивает практически независи-мую от АКТГ продукцию альдостерона, секреция которого регулируется сис-темой ангиотензин-ренин-натрий-калий. В этой связи симптоматика 2-НН бу-дет достаточно бедной. Не будут выражены такие симптомы, как артериаль-ная гипотензия, диспепсические расстройства, пристрастие к соленой пище. Принципиальным клиническим отличием 2-НН является отсутствие гипер-пигментации кожи и слизистых. На первый план в клинической картине 2-НН выступают общая слабость, похудание, реже гипогликемические эпизоды. Облегчает диагностику наличие анамнестических и клинических данных о гипофизарной патологии, операциях на гипофизе, длительном приеме корти-костероидов.
Аддисонова Болезнь (Гипокортицизм). Причины, симптомы и лечение Аддисоновой болезни.
ГИПОКОРТИЦИЗМ — недостаточность коры надпочечников. Бывает первичным от повреждения надпочечников и вторичным от недостаточной секреции гипофизом АКТГ (адренокортикотропный гормон).
Первичный гипокортицизм может быть острым (Апоплексия надпочечниковая) и хроническим (Аддисонова болезнь).
Помимо того, может быть скрытая, стертая форма гипокортицизма не всегда распознается вследствие частичного повреждения коры надпочечников или наследственной недостаточности. Последняя выражается симптоматикой аддисоновой болезни, но в значительно менее выраженной степени.
Лечение этой формы не требует применения стероидных гормонов. Рекомендуется общеукрепляющая терапия, витамин С в больших дозах.
АДДИСОНОВА БОЛЕЗНЬ (Томасс Аддисон, 1855, Британия) — синонимы: хронический гипокортицизм, бронзовая болезнь.
Аддисонова болезнь характеризуется первичной хронической недостаточностью функции коры обоих надпочечников вследствие деструктивных или атрофических изменений в них.
Заболевание чаще встречается в возрасте 30—50 лет, преимущественно у мужчин, однако наблюдается и у детей. Легкие, стертые формы аддисоновой болезни встречаются относительно редко и называются аддисонизмом. Для развития аддисоновой болезни должно быть разрушено не менее 80—90% ткани надпочечников.
Этиология.
- Причиной Аддисоновой болезни в 50— 60% служит туберкулезное поражение надпочечников путем гематогенной диссеминации. Иммунологическое исследование обнаруживает в 40% случаев антитела к тканям коры надпочечников, циркулирующие в крови.
- В последние годы идиопатическая форма преобладает над туберкулезной.
При идиопатической форме надпочечники страдают меньше, чем при туберкулезной. Женщины идиопатической формой болеют в 2—3 раза чаще. Имеют определенное значение дистрофические изменения надпочечников вследствие перенесенных инфекций и интоксикаций: амилоидоз, травматические поражения, кровоизлияния, хирургическое удаление надпочечников или метастазирование в них опухолей из других органов — бронхов, молочной железы, нагноение надпочечников и др. В ряде случаев этиология остается невыясненной.
Идиопатическая форма часто сопровождается и другими аутоиммунными процессами, выражающимися в виде сахарного диабета, гипотиреоза, бронхиальной астмы, гипопаратиреоза, аменореи и др. При этой форме у ряда больных обнаружены антитела стероидопродуцирующих клеток яичек и яичников (синдром Шмидта).
Причиной сравнительно частого поражения надпочечников туберкулезом является высокое содержание в паренхиме стероидных гормонов, в частности, гидрокортизона, препятствующих образованию грануляционной ткани и заживлению процесса. Аддисонова болезнь может развиться вторично, на почве частичной недостаточности гипофиза: недостаточность АКТГ. В этих случаях речь идет о гипопитуитаризме.
Патогенез.
В основе лежит тотальная недостаточность коры надпочечников. В результате недостаточного выделения кортизола, альдостерона в канальцах почек нарушается реабсорбция ионов натрия и хлора, приводящая к гипонатриемии и гипохлоремии. При этом в крови и в тканях повышается содержание ионов калия, что наряду с недостаточностью глюкокортикоидов служит причиной гипотонии, крайней слабости и адинамии.
В результате недостаточности глюкокортикоидов, в частности кортизола, развивается гипогликемия, лимфоцитоз и эозинофилия. При первичном поражении ткани коры надпочечников по закону обратной связи усиливается секреция АКТГ, что служит причиной меланодермии. Недостаточность глюкокортикоидов и минералокортикоидов, в частности ДОКСа, является причиной эрозивного гастрита и язвы желудка. В то же время снижение надпочечниковых андрогенов v мужчин ведет к импотенции.
Клиническая картина.
Больные жалуются на ухудшение аппетита, общую слабость, утомляемость, апатию, похудание, потемнение кожи, боли в животе, в тяжелых случаях появляется тошнота и рвота, запоры или поносы. Больные становятся рассеянными и забывчивыми, слабовольными, депрессивными. Иногда у них развиваются и психозы.
Меланодермия, как правило, выражена в местах естественной пигментации и усиливается при инсоляции (поясница, наружные половые органы, околососковые кружки, шея). Губы и слизистые окрашиваются в серо-аспидный цвет. Пигментация, борозд ладоней (симптом Аствацатурова) является ранним и достоверным признаком гипокортицизма.
С развитием заболевания пигментация усиливается, кожа и слизистые принимают темно-коричневую окраску, темнеют волосы. В ряде случаев, может наблюдаться очаговая депигментация в виде витилиго.
Аддисоновую болезнь следует дифференцировать от заболеваний, при которых имеет место расстройство пигментации.
Аддисонова болезнь может сочетаться с хроническим язвенным гастритом, язвой желудка или двенадцатиперстной кишки. Почечная недостаточность в виде азотемии наблюдается во время кризов. Завершение беременности нормальными родами возможно, если проводится соответствующее лечение.
Криз при Аддисоновой болезни наступает вследствие резкого обострения заболевания и может привести к тяжелому состоянию — коллапсу со смертельным исходом.
Причиной обострения Аддисоновой болезни могут быть различные экзогенные и эндогенные стрессовые факторы на фоне дефицита глюко- и минералакортикоидов: интеркурентная инфекция, психические и физические напряжения, голод, травмы и др. Нередко причиной кризов может быть прекращение лечения заместительными препаратами. Обычно критическое состояние развивается в течение нескольких дней.
При кульминации криза больные впадают в крайне тяжелое состояние с полной адинамией, резким падением кровяного давления, приводящим к анурии. Возникают сильные боли в животе, часто симулирующие перфорацию язвы желудка, сопровождающуюся кровавой рвотой, и наличием крови в стуле (синдром Бернара-Сертана).
Лабораторная диагностика.
Содержание СК бывает ниже 100 мг%, что обусловлено понижением гликонеогенеза, как проявления недостаточности глюкокортикоидов. Нагрузка глюкозой дает плоскую гликемическую кривую вследствие медленного всасывания сахара в желудочно-кишечном тракте. Наоборот, при внутривенной нагрузке кривая бывает нормальной. Больные Аддисоновой болезнью имеют повышенную чувствительность к инсулину.
Характерна гипонатриемия, гипохлоремия, гиперкалиемия, гипопротеинемия, высокая креатинурия.
В периферической крови: умеренная анемия, лимфоцитоз, эозинофилия; СОЭ, несмотря на анемию, не ускоряется из-за сгущения плазмы. Важное диагностическое значение имеет определение в крови содержания стероидных гормонов, а в моче — их метаболитов. В крови понижается содержание общего и свободного кортизола, альдостерона 11- и 17-кортикостероидов, а в суточной моче—17-КС, 17-ОКС и альдостерона.
Лечение этиологическое, заместительное и общеукрепляющее.
- Исходя из того, что основным в этиологии является туберкулезное поражение надпочечников, во всех установленных случаях туберкулеза необходимо проводить Противотуберкулезное лечение, что в отдельных случаях приводит к приблизительно хорошему результату.
- Заместительная терапия проводится Глюкокортикоидами и Минералокортикоидами. В начальном периоде больные нуждаются в больших количествах гормонов.
- Преимущество отдается естественным гормонам — кортизону, гидрокортизону и ДОКСА. Желательно сохранить естественное соотношение глюкокортикоидов и минералокортикоидов.
Кортизон назначается по 10—25 мг; ДОКСА по 5— 10 мг. - Из синтетических препаратов применяются преднизолон по 5-10 мг внутрь, дексаметазон — 2 мг внутрь, триамциналон — 8—16 мг. Количество стероидных гормонов устанавливается индивидуально, в соответствии с общим состоянием больного.
- Преимущество отдается естественным гормонам — кортизону, гидрокортизону и ДОКСА. Желательно сохранить естественное соотношение глюкокортикоидов и минералокортикоидов.
Больные Аддисоновой болезнью время от времени должны подвергаться стационарному обследованию для уточнения количества вводимых стероидных гормонов.
- При легком течении болезни заместительная терапия не назначается. В этих случаях дополнительно показано 10—15 г хлорида натрия и витамин С до 5 г в сутки, глицирам по 2—3 таблетки в день.
- При кризе аддисоновой болезни назначают внутривенно капельно 2—3 л изотонического раствора хлорида натрия с 5% раствором глюкозы, 100—300 мг кортизона или гидрокортизона или 100—200 мг преднизолона в день. При резком снижении артериального давления в указанный выше раствор добавляют 1 —3 мл 0,2% раствора норадреналина.
Болезнь Аддисона: симптомы, диагностика, лечение
Синонимы: болезнь Аддисона, "бронзовая болезнь", хроническая недостаточность коры надпочечников, надпочечниковая недостаточность.
Научный редактор: Волкова А.А., врач-эндокринолог, практический стаж с 2015 года.
Сентябрь, 2018.
Болезнь Аддисона - эндокринная патология, связанная с недостаточной выработкой надпочечниками жизненно-необходимых гормонов. Она является следствием сбоев в одном из звеньев работы гипоталамо-гипофизарно-надпочечниковой системы.
Болезнь Аддисона возникает при поражении более 90% ткани надпочечников. Патология по приблизительным оценкам встречается у 1 пациента из 20 тысяч. В подавляющем большинстве случаев причина заболевания – аутоиммунный процесс (нападение собственной иммунной системы), за ним по частоте следует туберкулез.
Как синдром, хроническая недостаточность коры надпочечников присутствует при множестве наследуемых заболеваний.
Причины
- аутоиммунное поражение коры надпочечников (атака собственной иммунной системой)
- туберкулез надпочечников
- удаление надпочечников
- последствия длительной терапии гормонами
- грибковые заболевания (гистоплазмоз, бластомикоз, кокцидиоидомикоз)
- саркоидоз
- кровоизлияния в надпочечники
- опухоли
- амилоидоз
- синдром приобретенного иммунодефицита (СПИД)
- сифилис
- отклонения в генетическом коде
- адренолейкодистрофия.
Симптомы болезни Аддисона
Болезнь Аддисона сопровождается повышением уровня адренокортикотропного гормона (АКТГ), вместе с альфа-меланоцитостимулирующим гормоном, обусловливающим потемнение кожных покровов и слизистых оболочек – отличительный признак болезни Аддисона, в связи с чем ее также называют «бронзовой».
Вторичная недостаточность коры надпочечников обусловлена недостаточностью железы головного мозга – гипофиза; в отличие от первичной никогда не сопровождается потемнением кожи.
Проявления болезни Аддисона складываются из признаков недостаточного выделения гормонов надпочечниками. Преобладание тех или иных проявлений определяется длительностью заболевания.
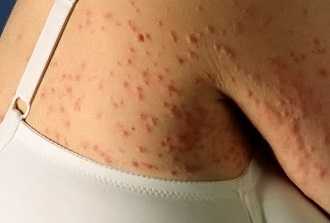
- Потемнение кожи и слизистых оболочек (при первичной недостаточности) часто на месяцы или годы опережает остальные проявления. Потемнение кожного покрова обусловлено постоянной стимуляцией кортикотрофов. Возможно одновременное наличие витилиго (осветление кожного покрова в хаотичных зонах) вследствие аутоиммунного разрушения меланоцитов, клеток, отвечающих за окраску кожи.
- Выраженная слабость (в первую очередь мышечная), утомляемость, снижение массы тела, плохой аппетит.
- Понижение артериального давления (гипотония), что сопровождается головокружением. Также в связи с пониженным артериальным давлением пациенты отмечают плохую переносимость холода.
- Признаки поражения желудочно-кишечного тракта: тошнота, рвота, эпизодическая диарея.
- Возможны психические расстройства (депрессия, психоз).
- Усиление вкусовой, обонятельной, слуховой чувствительности; возможно появление непреодолимого желания соленой пищи.
Адреналовые (надпочечниковые) кризы
Адреналовый криз – остро развивающееся состояние, угрожающее здоровью и жизни пациента, сопровождающееся резким снижением уровня гормонов надпочечников в кровеносном русле или внезапным повышением в их потребности при условии, что функция органов нарушена.
Причины адреналового криза:
- Стресс: острое инфекционное заболевание, травмы, оперативное вмешательство, эмоциональное перенапряжение и другие стрессовые воздействия. Адреналовые кризы в этих ситуациях провоцирует отсутствие адекватного повышения доз гормональной заместительной терапии.
- Двустороннее кровоизлияние в надпочечники.
- Двусторонняя эмболия надпочечниковых артерий или тромбоз надпочечниковых вен (например, при проведении рентгеноконтрастных исследований).
- Удаление надпочечников без адекватной заместительной терапии.
Проявления адреналового криза:
- понижение артериального давления,
- боли в животе,
- рвота
- нарушения сознания.
Диагностика
Диагностика проводится врачом-эндокринологом и сводится к выявлению недостаточных функциональных возможностей коры надпочечников (увеличивать синтез гормона кортизола в ответ на стимулирующие влияния).
В первую очередь рекомендуется проводить оценку уровня кортизола в утреннее время. Если в сыворотке показатель кортизола в 8.00 утра ниже 3 мгк/Дл, говорят о надпочечниковой недостаточности.
В биохимическом анализе крови можно выявить гипонатриемию и гипокалиемию. При наличии предрасположенности к болезни Аддисона рекомендуется ежегодно контролировать уровень АКТГ в крови. Отмечается постепенное повышение уровня гормона до верхних границ нормы (50 пг/мл).
Лечение болезни Аддисона
Терапия
Заместительная терапия гормонами надпочечников. Применяют гидрокортизон и флудрокортизон.
- Гидрокортизон по 10 мг утром и 5 мг внутрь ежедневно после обеда (взрослым до 20–30 мг/сут.). Альтернатива гидрокортизону – преднизолон, принимаемый 1 раз в день.
- Флудрокортизон по 0,1–0,2 мг внутрь 1 раз в день.
При повышении артериального давления дозу следует снизить. При остром заболевании (например, простуда) или после незначительной травмы дозу гормонов удваивают вплоть до улучшения самочувствия.
При оперативном лечении перед и (при необходимости) после операции дозу гормонов корригируют. При заболеваниях печени, а также больным пожилого возраста дозы препаратов следует снизить.
Женщинам положено назначение андрогензаместительной терапии. Мужчинам подобное дополнение не нужно, так как у них в достаточном количестве вырабатываются андрогены в яичках.
Диета при болезни Аддисона:
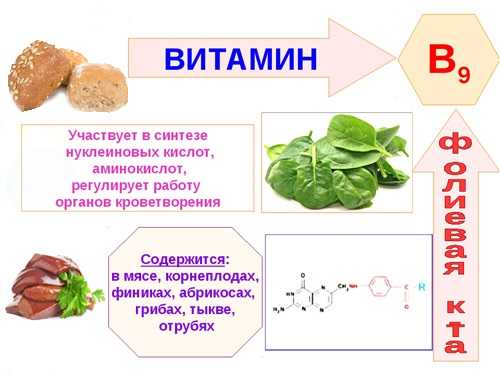
- Достаточное количество белков, жиров, углеводов и витаминов, особенно С и В (рекомендуют отвар шиповника, черную смородину, пивные дрожжи).
- Поваренную соль употребляют в повышенном количестве (20 г/сут).
- В рационе снижают содержание картофеля, гороха, фасоли, бобов, сухофруктов, кофе, какао, шоколада, орехов, грибов.
- Овощи, мясо, рыбу необходимо употреблять в вареном виде.
- Режим питания дробный, перед сном рекомендуют легкий ужин (стакан молока).
Источники:
- Г.А.Мельниченко, Е.А.Трошина, М.Ю.Юкина, Н.М.Платонова, Д.Г.Бельцевич. Клинические рекомендации Российской ассоциации эндокринологов по диагностике и лечению первичной надпочечниковой недостаточности у взрослых пациентов (проект). - Consilium Medicum. 2017; 4: 8-19
Болезнь Аддисона - рекомендации по коррекции натуропатией
Болезнь Аддисона, также называемая первичной или хронической недостаточностью надпочечников или гипокортизолизмом, является одним из типов эндокринных расстройств, которым страдает примерно один из 100 000 человек. Болезнь Аддисона, рекомендации по лечению которой мы рассмотрим в статье, имеет такие симптомы как потеря веса, мышечная слабость, усталость, низкое кровяное давление и проблемы с пищеварением.
Считается, что болезнь Аддисона обычно аутоиммунна по своей природе и является результатом нарушений надпочечников, которые вызывают низкий уровень кортизола. Считается, что около 70% зарегистрированных случаев болезни Аддисона вызваны аутоиммунными заболеваниями, при которых иммунная система вырабатывает высокий уровень антител для разрушения надпочечников.
Хотя болезнь Аддисона является редким заболеванием, последние данные свидетельствуют о возрастающей его распространенности. У женщин болезнь Аддисона развивается чаще, чем у мужчин, и это заболевание чаще всего встречается у людей в возрасте от 30 до 50 лет, однако могут быть затронуты люди всех возрастов.
Читайте далее о том – что такое болезнь Аддисона, рекомендации натуропатии и нутрициологии о том, как можно ввести заболевание в ремиссию и улучшить качество вашей жизни.
Что такое болезнь Аддисона
Болезнь Аддисона — это еще одно название состояния, называемого хронической надпочечниковой недостаточностью, которое возникает, когда о надпочечники не вырабатывают достаточно высокие уровни нескольких важных гормонов, включая кортизол и иногда альдостерон.
Надпочечники расположены чуть выше почек и играют важную роль в выработке адреналиноподобных гормонов и кортикостероидов (также называемых «гормонами стресса»), которые выполняют множество функций, как во время острого стресса, так и в повседневной жизни. Эти гормоны необходимы для поддержания гомеостаза и для отправки «инструкций» органам и тканям всего тела. Гормоны, на которые влияет болезнь Аддисона, включают глюкокортикоиды (такие как кортизол), минералокортикоиды (включая альдостерон) и андрогены («мужские» половые гормоны).
Что болезнь Аддисона делает с телом? Поскольку отсутствуют некоторые ключевые гормоны, которые обычно регулируют такие функции, как преобразование питательных веществ в энергию, регуляция циклов сна и бодрствования, электролитный баланс, половое влечение, задержка жидкости и массы тела, симптомы могут быть ощутимыми. Они включают хроническую усталость, изменения веса и аппетита, депрессию, проблемы с пищеварением, пониженное давление и др. Хотя в некоторых случаях это состояние может быть опасным для жизни, традиционно симптомы надпочечниковой недостаточности исчезают с помощью заместительной гормональной терапии.
 Болезнь Аддисона -рекомендации по коррекции симптомов методами натуропатии
Болезнь Аддисона -рекомендации по коррекции симптомов методами натуропатииПервичная и вторичная недостаточность надпочечников
Существует две основные классификации заболеваний надпочечников. Болезнь Аддисона также называют «первичной недостаточностью надпочечников» и вызывается болезнями самих надпочечников, включая рак надпочечников, инфекции или кровотечение. Первичная недостаточность надпочечников диагностируется, когда около 90% коры надпочечников было разрушено. Этот тип встречается реже и обычно вызывает физическое повреждение надпочечников, которое можно обнаружить.
Вторая группа заболеваний надпочечников называется «вторичная надпочечниковая недостаточность», которая встречается гораздо чаще. Эти типы связаны со стрессом и аутоиммунны по своей природе. Они развиваются, несмотря на отсутствие физических заболеваний в надпочечниках. Тем не менее, они все еще могут вызывать серьезные гормональные нарушения и симптомы. Люди с вторичной недостаточностью надпочечников обычно не испытывают изменений на коже (гиперпигментация), сильного обезвоживания или низкого кровяного давления, но чаще имеют низкий уровень сахара в крови.
Симптомы болезни Аддисона
Рекомендации для улучшения самочувствия при болезни Аддисона должны учитывать распространенные симптомы данного заболевания. Они включают в себя:
- Хроническая усталость (продолжительностью более пары недель)
- Мышечная слабость
- Изменения в аппетите (чаще потеря аппетита)
- Потеря веса
- Проблемы с пищеварением (в том числе боли в животе, тошнота, рвота, диарея)
- Низкое кровяное давление
- Головокружение или обморок
- Изменения настроения, раздражительность и депрессия
- Головные боли
- Тяга к соленой пище
- Низкий уровень сахара в крови (гипогликемия)
- Проблемы со сном, что приводит к постоянному ощущению усталости
- Общая потливость и ночная потливость
- Нерегулярные месячные или аменорея
- Низкое либидо
- Боль в суставах
- Выпадение волос
Острые симптомы недостаточности надпочечников (аддисоновский кризис)
Иногда может встречаться редкая и тяжелая форма острой надпочечниковой недостаточности, которая называется кризисом надпочечников (или кризисом болезни Аддисона).
Это имеет место, как правило, после травматического жизненного опыта или физической травмы, что создает еще большую нагрузку на надпочечники и ухудшает симптомы. Это приводит к снижению артериального давления, снижению уровня сахара в крови и повышению уровня калия в крови.
Тяжелая недостаточность надпочечников вызвана недостаточным уровнем кортизола, возможно, из-за того, что первоначально не лечили случай более легкой надпочечниковой недостаточности. Это состояние опасно для жизни и должно быть немедленно вылечено профессионалами, поэтому важно немедленно обратиться в отделение неотложной помощи, если появятся симптомы.
По данным Национального института здоровья США, симптомы надпочечникового кризиса включают в себя:
- Боль в животе, тошнота и рвота
- Путаница или кома
- Обезвоживание
- Потеря сознания, головокружение или бред
- Усталость и слабость
- Головная боль
- Высокая температура
- Потеря аппетита
- Низкое кровяное давление
- Быстрый сердечный ритм
- Боли в суставах и медленные, вялые движения
- Необычная и чрезмерная потливость
- Тяга к соли
Причины болезни Аддисона
Что является наиболее распространенной причиной болезни Аддисона? Причины болезни Аддисона обычно включают некоторый тип повреждения надпочечников. Надпочечники теряют способность адекватно реагировать на стимулирующий гормон адренокортикотропин (АКТГ), вырабатываемый гипофизом. Сложная система в организме, называемая осью гипоталамус-гипофиз-надпочечники, больше не функционирует для отправки и получения сигналов, которые регулируют выработку гормонов.
В развитых странах аутоиммунные реакции обычно являются причиной повреждения надпочечников и болезни Аддисона. Аутоиммунная реакция — это когда ваша иммунная система начинает атаковать свою собственную здоровую ткань, потому что она ошибочно подозревает, что тело подвергается нападению со стороны вредоносных организмов. Многие люди с болезнью Аддисона также имеют другие типы аутоиммунных заболеваний.
Некоторые лекарства, генетические факторы, операции, болезни и серьезные инфекции также могут вызывать проблемы с надпочечниками, когда развивается вторичная надпочечниковая недостаточность. Исследования показали, что во всем мире возможные причины включают инфекции и вирусы, такие как сепсис, туберкулез и ВИЧ, влияющие на надпочечники, а также двусторонние кровоизлияния в надпочечники и опухолевые процессы (1, 2).
Хотя аутоиммунные реакции являются наиболее распространенной причиной болезни Аддисона, факторы, которые могут ухудшить это состояние и способствовать повреждению надпочечников или аутоиммунным реакциям, могут включать:
- Высокий уровень стресса или очень стрессовый опыт (например, смерть в семье или серьезные изменения в жизни).
- Воздействие токсинов и загрязнений окружающей среды.
- Недостаток сна и постоянное давление на себя, несмотря на чувство усталости.
- Плохое питание (в том числе то, которое вызывает аллергию).
- Чрезмерная тренировка / перетренированность или недостаток физической нагрузки
- Генетические факторы … Одним из видов надпочечниковой недостаточности является врожденная гиперплазия надпочечников, которая является генетической. Этот тип встречается редко, поражая только одного из каждых 10 000–18 000 детей и вызван нехваткой определенных ферментов, необходимых для выработки надпочечниками гормонов, что приводит к высокой выработке андрогенов.
Некоторые лекарства также могут негативно влиять на надпочечники. Надпочечниковая недостаточность может развиться, когда человек, принимающий глюкокортикоидные гормоны (например, преднизон) в течение длительного времени, которые действуют подобно кортизолу, внезапно прекращает принимать эти лекарства. Если у вас есть какие-либо рецепты для лечения воспалительных заболеваний, таких как ревматоидный артрит, астма или язвенный колит, поговорите со своим врачом о том, как правильно скорректировать дозировку, прежде чем менять их самостоятельно, поскольку они могут снизить АКТГ и кортизол.
Диагностика болезни Аддисона и традиционное лечение
Болезнь Аддисона является неизлечимой и считается хроническим заболеванием, которое может длиться годами или всю жизнь.
Диагноз болезни Аддисона основан на результатах анализов, которые могут включать физическое обследование, анализы крови и мочи, которые могут проверить уровни АКТГ, кортизола и других факторов. Диагноз Аддисона часто откладывается. Исследования показывают, что около 60% пациентов посещали двух или более клиницистов до того, как был рассмотрен диагноз Аддисона, иногда потому, что это состояние путали с другими расстройствами, такими как другие аутоиммунные состояния или заболевания щитовидной железы (3). И около половины пациентов с синдромом Аддисона диагностируются только после возникновения острого надпочечникового кризиса.
Стандартная диагностика на болезнь Аддисона, рекомендации традиционной медицины:
- Тест стимуляции АКТГ является наиболее часто используемым и включает в себя инъекцию синтетического АКТГ вместе с тестированием реакций в крови и моче на изменения уровня кортизола. Даже при введении АКТГ у людей с надпочечниковой недостаточностью кортизол повышается незначительно или вообще отсутствует.
- Тест на стимуляцию ЦРБ может также помочь определить причину недостаточности надпочечников и включает взятие крови до и через 30, 60, 90 и 120 минут после инъекции АКТГ.
- Анализы крови (такие как тест на инсулин-индуцированную гипогликемию) также могут выявить низкий уровень натрия в крови, низкий уровень глюкозы в крови и высокий уровень калия в крови, которые иногда наблюдаются у людей с проблемами надпочечников.
- Анализ крови также можно использовать для обнаружения антител, белков, вырабатываемых иммунной системой, которые связаны с аутоиммунными заболеваниями.
- КТ (компьютерная томография) – используется для проверки размера надпочечников.
Лечение надпочечниковой недостаточности почти всегда включает заместительную гормональную терапию, обычно с использованием пероральных кортикостероидов. Медикаменты, используемые для замены отсутствующих гормонов, включают гидрокортизон (Cortef), преднизон или метилпреднизолон для замены кортизола и ацетат флудрокортизона для замены альдостерона. Во время чрезвычайной ситуации / кризиса могут потребоваться внутривенные инъекции кортикостероидов, физиологического раствора или сахара (декстроза).
Какова продолжительность жизни человека с болезнью Аддисона
До недавнего времени ожидаемая продолжительность жизни у пациентов с болезнью Аддисона считалась нормальной. Но согласно исследованию 2009 года, опубликованному в European Journal of Endocrinology, болезнь Аддисона по-прежнему является потенциально смертельным состоянием с избыточной смертностью при острой надпочечниковой недостаточности, инфекции и внезапной смерти у пациентов, диагностированных в молодом возрасте. В противном случае прогноз отлично подходит для пациентов с болезнью Аддисона (4).
Установлено, что острая недостаточность надпочечников является основной причиной смерти, за которой следует инфекция. В этом конкретном исследовании средний возраст смерти женщин (75,7 года) и мужчин (64,8 года) был соответственно на 3,2 и 11,2 года меньше, чем предполагаемая продолжительность жизни населения в целом.
Болезнь Аддисона – рекомендации специалистов функциональной медицины
Далее мы рассмотрим натуропатические рекомендации по коррекции симптомов болезни Аддисона.
1. Употребляйте достаточно соли
Болезнь Аддисона может привести к снижению уровня альдостерона, что увеличивает потребность в соли. По данным Национального института диабета, болезней органов пищеварения и почек США, некоторые люди могут получать пользу от диеты с высоким содержанием натрия. Однако лучше всего посоветоваться с врачом или диетологом относительно того, сколько натрия вам употреблять каждый день. Если вам нужно увеличить потребление, попробуйте получать натрий из здоровых продуктов, таких как бульоны, морские овощи и морская соль.
Потребность в соли (натрии) также возрастет, если вы будете заниматься тяжелыми физическими упражнениями, сильно потеете из-за жаркой погоды или желудочно-кишечных расстройств, которые приводят к рвоте или диарее.
2. Получайте кальций и витамин D
Прием кортикостероидных препаратов связан с повышенным риском развития остеопороза и потери плотности кости. Это означает, что потребление достаточного количества кальция и витамина D имеет решающее значение для защиты здоровья костей. Ваш врач также может порекомендовать вам принимать витамин D3 и добавки с кальцием.
Вы можете увеличить потребление кальция, употребляя продукты с высоким содержанием этого минерала — такие как молочные продукты (сырое молоко, йогурт, кефир и ферментированные сыры), зеленые овощи (белокочанная капуста и брокколи), сардины, бобы и миндаль. Лучший способ повысить уровень витамина D в организме естественным путем — это проводить какое-то время на солнце каждый день с открытой кожей, по возможности, от 10 до 20 минут в день.
3. Соблюдайте противовоспалительную диету
Продукты / напитки, которые нужно ограничить или избежать, чтобы поддержать вашу иммунную систему, включают:
- Слишком большое количество алкоголя или кофеина, которые мешают вашему циклу сна и могут привести к беспокойству или депрессии.
- Большинство источников сахара и подсластителей (включая кукурузный сироп с высоким содержанием фруктозы, упакованные сладкие продукты и рафинированное зерно).
- Обработанные продукты и полуфабрикаты, так как они заполнены многими видами искусственных ингредиентов, консервантов, сахара и натрия.
- Гидрогенизированные и рафинированные растительные масла (соя, рапс, сафлор, подсолнечник и кукуруза).
Замените их как можно большим количеством нерафинированной пищи. Некоторые из лучших вариантов для противовоспалительной диеты включают:
- Натуральные, полезные жиры (например, кокосы и кокосовое масло, масло, авокадо, орехи, семена и оливковое масло).
- Много овощей (особенно вся листовая зелень и крестоцветные овощи, такие как цветная капуста, брокколи, брюссельская капуста и т. д.).
- Выловленная в дикой природе рыба (например, лосось, скумбрия или сардины, которые обеспечивают противовоспалительные омега-3 жирные кислоты).
- Высококачественные продукты животного происхождения от коров и куриц, которые питаются травой, выращиваются на пастбищах, а не на комбинатах.
- Морские водоросли (с высоким содержанием йода для поддержания здоровья щитовидной железы).
- Кельтская или Гималайская морская соль.
- Продукты с высоким содержанием клетчатки, такие как ягоды, семена чиа, льняное семя и крахмалистые овощи.
- Пробиотические продукты, такие как комбуча, квашеная капуста, йогурт и кефир
- Травы и специи, такие как имбирь, куркума, петрушка и т. д.
4. Управляйте стрессом
Обязательно уделите первостепенное внимание хорошему сну и качественному отдыху, так как недостаток сна означает, что надпочечники должны вырабатывать дополнительные гормоны стресса, такие как кортизол. Старайтесь спать от 8 до 10 часов в сутки в зависимости от ваших конкретных потребностей.
В то время как упражнения, которые являются мягкими и приятными, важны для общего состояния здоровья, обязательно отдохните, когда это необходимо, обеспечьте адекватное восстановление мышц, возьмите дни отдыха и не перегружайте себя.
Другие рекомендации при болезни Аддисона, чтобы помочь справиться со стрессом включают в себя:
- Занятия любимыми хобби.
- Медитация.
- Духовные практики и молитва.
- Расслабляющие дыхательные техники.
- Проводите время на улице, на солнце и на природе.
- Поддерживайте разумный график работы. Не работайте ночью!
- Ешьте регулярно и избегайте слишком большого количества стимуляторов, таких как алкоголь, сахар и кофеин.
- Не стесняйтесь профессиональной помощи психотерапевта, когда необходимо справиться с серьезными жизненными событиями или травмами
5. Принимайте добавки, которые поддерживают вашу реакцию на стресс
Некоторые добавки могут помочь поддержать вашу иммунную систему и справиться со стрессом. Некоторые примеры:
- Лекарственные грибы, такие как рейши и кордицепс.
- Адаптогенные травы, такие как ашваганда, базилик и астрагал.
- Женьшень.
- Магний (глицинат или оксид лучше всего предотвращают диарею).
- Омега-3 жирные кислоты.
- Прием качественных поливитаминов, которые содержат витамины группы В, витамин D и кальций, а также пробиотических добавок, может также способствовать поддержанию здоровья кишечника и защищать от дефицита питательных веществ.
6. Не допускайте развития осложнений
Чтобы предотвратить возникновение чрезвычайной ситуации и снизить риск осложнений надпочечниковой недостаточности, людям с болезнью Аддисона нужно соблюдать рекомендации:
- Посещать специалиста по эндокринологии не реже одного раза в год.
- Ежегодный скрининг на ряд аутоиммунных заболеваний.
- Носите с собой стероидную карту скорой помощи, медицинский набор для идентификации и набор для инъекций глюкокортикоидов.
Меры предосторожности и побочные эффекты лечения
Имейте в виду, что дозировки лекарств могут время от времени корректироваться на основе таких факторов, как стресс и симптомы. Например, операция, инфекция или болезнь могут означать, что для борьбы с болезнью Аддисона необходима более высокая дозировка. Важно проконсультироваться с врачом, если вы заметите увеличение симптомов или признаков кризиса болезни Аддисона, таких как боль в животе, спутанность сознания, внезапное влечение к соли, головокружение, сильная усталость и слабость.
Что произойдет, если болезнь Аддисона не поддается коррекции
Если состояние прогрессирует до надпочечникового кризиса и не лечится, люди могут страдать от серьезных симптомов и даже внезапно умереть, поэтому к этой ситуации следует относиться очень серьезно. Критическое вмешательство надпочечников обычно включает инъекции высоких доз стероидов, жидкости и электролитов, чтобы помочь восстановить функцию надпочечников и гипофиза.
Заключительные мысли
- Болезнь Аддисона, рекомендации по облегчению которой мы рассмотрели в статье — это еще одно название состояния, называемого хронической недостаточностью надпочечников. Она возникает, когда надпочечники не вырабатывают достаточно высокие уровни нескольких важных гормонов, включая кортизол и альдостерон.
- Симптомы болезни Аддисона обычно включают усталость, тошноту, потемнение кожи, низкое кровяное давление, головокружение и другие.
- Наиболее распространенной причиной болезни Аддисона является аутоиммунная реакция, которая повреждает надпочечники. Факторы, которые могут ухудшить это состояние, включают стресс, плохое питание, болезни или инфекции, травмы или операции.
- Лечение болезни Аддисона включает в себя прием гормонов, чтобы заменить те, которые не вырабатываются надпочечниками. Другие природные средства от болезни Аддисона включают потребление достаточного количества соли, снятие стресса, поддерживающую диету и прием добавок, таких как адаптогены и определенные витамины.
Вам также будет интересно:
Мы будем благодарны, если вы поделитесь этой статьей в социальных сетях!
Болезнь Аддисона – лечение надпочечниковой недостаточности
Исследуем причины и симптомы, которыми проявляется болезнь Аддисона. Изучим также, как проводится диагностика и какие используются лекарства для лечения, позволяющие увеличить продолжительность нормальной жизни.
Что такое болезнь Аддисона
Болезнь Аддисона (Addison's Disease) – это патология обмена веществ, при которой надпочечники производят гормоны в недостаточном количестве.
В этом состоянии секреция надпочечников не в состоянии обеспечить физиологические потребности организма, в результате чего появляется острая симптоматика, которая, если не лечить, может угрожать жизни больного.
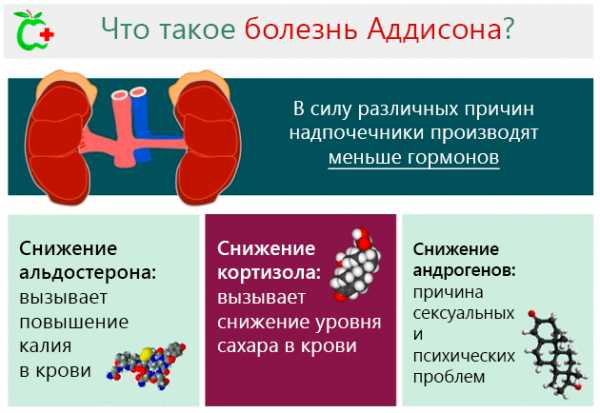
Заболевание может поразить любого человека и в любом возрасте, но обычно возникает около 40 лет. Предполагается, что заболеваемость в мировом масштабе составляет 1 случай на каждые 100 000 человек.
Какие гормоны выделяют надпочечникиНадпочечники, являющиеся эндокринными железами, размещены справа и слева от позвоночника на уровне последнего грудного позвонка, на верхней части обеих почек. Каждый из 2 надпочечников состоит из двух различных частей. Внешняя часть, которая является истинной железой, выделяющей гормоны, и называемой корой надпочечников, и внутренней нервной ткани, называемой медуллярной областью. Область коры надпочечников, в свою очередь, разделена на три отдельных слоя, продуцирующих гормоны:
В медуллярной области синтезируются два нейротрансмиттера, которые имеют очень похожие химические свойства: адреналин и норадреналин. |
Из сказанного ясно, что:
- снижение производства альдостерона вызывает дисбаланс воды, натрия и калия в организме, что определяется изгнанием натрия и задержкой калий. Такое состояние может привести к гипотензии (снижению объема крови) и обезвоживанию;
- дефицит кортизола вызывает нарушения обмена веществ и проблемы гипогликемии, из-за чего организм ослабевает.
- снижение андрогенов может привести к снижению желания, выпадению волос и потери чувства благополучия всвязи с возникновением психических проблем.
Симптомы снижения уровня гормонов надпочечников
Симптомы заболевания зависят от уровня концентрации гормонов коры надпочечников в крови. Снижение концентрации, в большинстве случаев, связано с разрушением клеток надпочечников. Разрушение, как правило, развивается медленно.
Таким образом, клиническая картина болезни Аддисона в начальной стадии отличается очень мягкой и неспецифической симптоматикой, которая медленно прогрессирует, по мере распространения разрушительных поражений железы.
Когда повреждение охватывает 90% секретирующих клеток, то развивается хроническая надпочечниковая недостаточность.
Резюмируя основные симптомы болезни Аддисона, следует отметить следующие:
- Астения. Снижение мышечной силы до такой степени, что трудно выполнять повседневные движения. Усталость присутствует даже в состоянии покоя или после абсолютно незначительного усилия.
- Гипотензия. Сопровождающаяся головокружением, а в тяжелых случаях даже обмороками и падениями. Пониженное давление крови, которое ещё больше уменьшается при переходе в вертикальное положение, является непосредственным результатом низкого уровня альдостерона. Это гормон блокирует экскрецию натрия с мочой. Низкий уровень концентрации альдостерона приводит к потере натрия и жидкости, в результате уменьшается объем крови и артериальное давление.
- Гипогликемия. Снижение уровня сахара в крови в результате низких уровней кортизола. Снижение концентрации последнего, на самом деле, снижает глюконеогенез, а именно производство глюкозы из белков и липидов, вызывая гипогликемию. Это усугубляется гипотонией и астенией.
- Обезвоживание. Обуславливается чрезмерным диурезом, вызванным потерей солей натрия с мочой. Сопровождается непреодолимой тягой к соленым продуктам.
- Потеря веса и анорексия. Это следствие гипогликемии и впечатляющие потери жидкости с мочой.
- Гиперпигментация кожи. Пигментация может отмечаться как на открытой солнцу коже, так и на скрытых участках тела, которые обычно не доступны для солнечных лучей: слизистые оболочки полости рта, десны, складки кожи, шрамы и др. Всё это происходит от того, что гипофиз стимулирует надпочечники к производству большего количества кортикотропина, который, в свою очередь, стимулирует производство меланина, отвечающего за пигментацию кожи.
- Желудочно-кишечные. То есть тошнота, рвота, диарея, спастические боли в животе.
- Боли в суставах и мышцах.
- Мигрень.
- Проблемы, связанные с настроением: раздражительность, чрезмерная тревожность, плохое настроение и меланхолия, а в тяжелых случаях депрессия. Все эти проблемы связаны с пониженной секрецией андрогенов, которые действуют на психику, обеспечивая ощущение общего благополучия.
- Потеря волос на теле. Симптом также связан с низким уровнем андрогенов.
В небольшом количестве случаев симптомы болезни, вместо хронической формы, развиваются быстро и внезапно, такое состояние называют острой надпочечниковой недостаточностью или кризис Аддисона. Эта ситуация требует немедленной медицинской помощи и правильного ухода за пациентом.
Симптоматология, которая характеризует кризис Аддисона, состоит в следующем:
- Резкие и мучительные боли, которые охватывают живот, спину, нижнюю часть или ноги.
- Лихорадка и спутанность сознания, проблемами в проведением осмысленных бесед.
- Рвота и понос с опасностью обезвоживания.
- Очень низкое артериальное давление.
- Потеря сознания и неспособность держаться на ногах.
- Очень низкий уровень глюкозы в крови.
- Очень низкий уровень натрия в крови.
- Высокий уровень калия в крови.
- Высокий уровень кальция в крови.
- Непроизвольные сокращения мышц.
Причины болезни Аддисона – первичные и вторичные
Гормональная недостаточность, которая характерна для болезни Аддисона, может быть вызвана проблемами, возникающими как из надпочечников (первичная недостаточность надпочечников), так из других источников (вторичная недостаточность надпочечников).
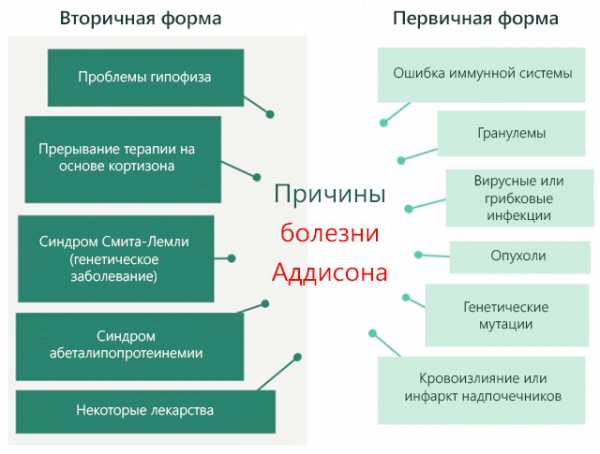
В случае первичной надпочечниковой недостаточности сокращение уровня гормонов является следствием разрушения клеток железистой ткани, что, в свою очередь, может быть вызвано:
- Ошибка иммунной системы. Которая, по неизвестным причинам, распознает клетки коры надпочечников как чужеродные и разрушает их, приводя к развитию патологии.
- Гранулемы от туберкулеза. В данном случае гранулемы являются следствием воспалительного процесса, вызванного вирусной инфекцией.
- Грибковые инфекции или цитомегаловирусные инфекции. Они встречаются у пациентов, страдающих от иммуносупрессивных расстройств.
- Первичные или метастатические опухоли надпочечников (чаще всего лимфома или рак легких).
- Кровотечение из надпочечников. Примером такого заболевания является синдром Уотерхауса-Фридериксена. Это сильнейшее кровотечение в результате тяжелой бактериальной инфекции, вызванной, как правило, менингококками Neisseria meningitidis.
- Инфаркт надпочечника. Некроз соединительной ткани железы из-за недостаточного кровоснабжения.
- Генетические мутации, которые влияют на работу надпочечников. Они достаточно редки.
В случае вторичной надпочечниковой недостаточности надпочечники сохраняют работоспособность и эффективность, а низкий уровень гормонов является следствием:
- Проблем в работе гипофиза. Он несёт ответственность за секрецию адренокортикотропного гормона, который имеет задачу стимулировать кора надпочечников.
- Прекращение терапии кортикостероидами. Такая терапия часто осуществляется в случае пациентов, страдающих от астмы и ревматоидного артрита. Высокий уровень кортикостероидов уменьшает в крови уровень адренокортикотропного гормона. Уменьшение последнего приводит к резкому снижению стимуляции клеток надпочечников, отчего, в конечном итоге, происходит, своего рода, атрофия. Восстановления их нормальной работы может занять значительное время (порядка 6 месяцев). В этот период у пациента может случиться кризис Аддисона.
- Нарушение биосинтеза стероидов. Для производства кортизола надпочечники должны получать холестерин, который преобразуется с помощью соответствующих биохимических процессов. Поэтому в любой ситуации, когда прекращается поступление холестерина в надпочечники, развивается состояние дефицита кортизола. Такие ситуации, хотя и очень редко, случаются при синдроме Смита-Лемли-Опитц, синдроме абеталипопротеинемии и приёме некоторых лекарств (например, кетоконазол).
Диагностика надпочечниковой недостаточности
Первое предположение диагноза врач озвучивает на основе анамнестической истории пациента и детального анализа симптомов и признаков. Эта гипотеза затем проверяется рядом обследований и тестов.
Анализ крови, в котором должны отмечаться:
- Низкие уровни кортизола.
- Высокие уровни АКТГ.
- Низкий ответ кортизола на стимуляцию АКТГ.
- Наличие специфических антител к надпочечниковой системе.
- Уровень натрия ниже 130.
- Уровень калия более 5.
Измерение уровня глюкозы после введения инсулина. Пациенту вводят инсулин и через определенные интервалы времени оценивают уровень сахара и кортизола в крови. Если пациент здоров, уровень сахара в крови снижается, а уровень кортизола увеличивается.
Стимуляция надпочечников АКТГ. Пациенту вводят синтетический адренокортикотропный гормон, а затем измеряют концентрацию кортизола. Низкие уровни указывают на надпочечниковую недостаточность.
Компьютерная томография брюшной полости. Определяет размеры и любые аномалии желез.
Магнитно-резонансная томография турецкого седла (область черепа, где располагается гипофиз). Определяет возможные неисправности в гипофизе.
Терапия болезни Аддисона – восстановить уровень гормонов
Независимо от причины, болезнь Аддисона может быть смертельно опасной, поэтому в организм необходимо поставлять те гормоны, которые надпочечники вырабатывают в недостаточном количестве.
Лечение болезни предусматривает введение:
- Кортикостероиды. В частности, флудрокортизон, чтобы компенсировать дефицит альдостерона и кортизона.
- Андрогены. Введение в достаточном количестве улучшает чувство благополучия, а, следовательно, улучшает качество жизни.
- Добавки натрия. Служат для уменьшения потери жидкости с мочой и увеличения артериального давления.
В случае кризиса Аддисона необходимо немедленное лечение, потому что это очень опасно для жизни пациента.
Лечение предусматривает:
- Гидрокортизон.
- Инфузии физиологического раствора для увеличения объема крови.
- Введение глюкозы. Для повышения значений уровня сахара в крови.
Из-за опасности внезапного кризиса Аддисона, пациентам, страдающим от болезни, следует носить браслет экстренной медицинской помощи. Таким образом, медицинский персонал будет немедленно оповещен от тревоге.
Продолжительность жизни при болезни Аддисона
Если правильно лечить болезнь Аддисона, то продолжительность жизни нормальная. Единственно возможная опасность может исходить от кризиса Аддисона. Поэтому больным рекомендуется носить информационный браслет, а также шприц для инъекций кортизола в экстренных случаях.
симптомы, основные способы диагностики и лечения
Первичную хроническую недостаточность надпочечников впервые описал Томас Аддисон в середине XIX века. Он определил главные признаки заболевания: боли в животе, учащенное сердцебиение, слабость, пигментация кожи. По-другому данную патологию еще называют гипокортицизмом, «бронзовой болезнью», Аддисоновым синдромом. В статье рассмотрим детально, какие особенности болезни Аддисона, симптомыи причины недуга, а также методы его лечения.
Болезнь Аддисона: причины
Болезнь Аддисона – заболевание достаточно редкое. Оно возникает вследствие нарушения работы эндокринной системы, когда оба надпочечника начинают вырабатывать недостаточное количество гормонов, в частности, кортизола.
Секреция гормонов может прекратиться и вовсе. Когда поражено более 90% надпочечниковой ткани, диагностируют данную патологию. Развитию заболевания способствуют изменения в ткани коры надпочечников или гипофиза.
Причинами возникновения недуга могут быть:
- Аутоиммунный адреналит.
- Туберкулез.
- Гистоплазмоз.
- Неопластический процесс.
- Гемохроматоз.
- Амилоидоз.
- Саркоидоз.
- Кровоизлияние в надпочечники.
- СПИД.
- Длительное лечение гормональными препаратами.
- Сифилис.
- Отравление токсическими веществами.
- Удаление надпочечников.
- Наследственный фактор.
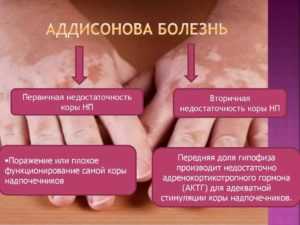
Форма болезни может быть первичной (если поражена только кора надпочечников) или вторичной (если поражен гипофиз, вследствие чего не вырабатывается адренокортикотропный гормон, отвечающий за работу коры надпочечников).
Болезнь Аддисона: симптомы
Средний возраст заболевших данным недугом – 40 лет.
Основные его симптомы:
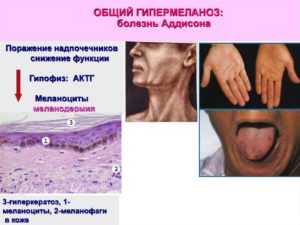
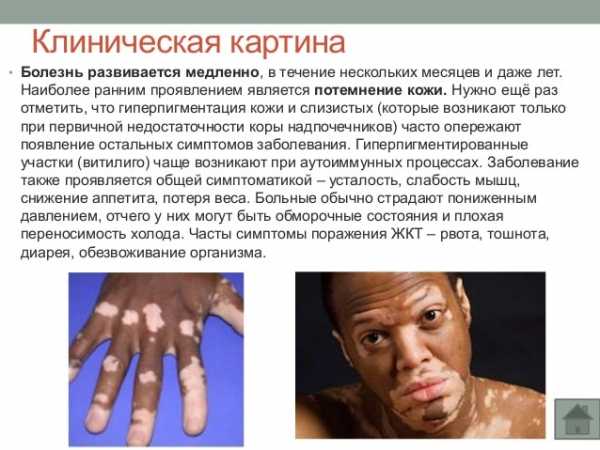
- Гиперпигментация кожи при контакте с солнечными лучами (наблюдается у 90% больных).
- Чувство слабости и усталости.
- Медленные движения, тихая речь.
- Отсутствие аппетита.
- Потеря веса.
- Тошнота, рвота.
- Боли в области живота.
- Расстройство стула.
- Понижение артериального давления (90/60 и ниже, встречается у 88-90% больных).
- Парестезии.
- Тремор (дрожание) рук, ног или головы.
- Ухудшение памяти, нервные расстройства, депрессия.
Болезнь Аддисона у женщин, в отличие от мужчин, протекает в более тяжелой форме. Нередко имеют место сбои менструального цикла, аменорея. При врачебном контроле у женщин, страдающих Аддисоновым синдромом, возможны беременность и роды.
Опасным является аддисонический криз. Его признаками могут быть:
- Сильные боли в нижней части тела.
- Рвота.
- Диарея.
- Резкое понижение артериального давления.
- Нарушение сознания или его потеря.
При таком состоянии болезни нужна немедленная медицинская помощь.

Болезнь Аддисона у детей
У малышей в раннем возрасте данная патология наблюдается крайне редко. Она может возникнуть в результате родовой травмы (если произошло кровоизлияние в кору надпочечников), эритробластоза или микроцефалии.
У дошкольников болезнь Аддисона может развиться в результате гипоплазии или атрофии надпочечников, возникающих из-за нарушения работы гипоталамно-гипофизарной системы и уменьшения количества вырабатываемого кортикотропина. Такое бывает, например, при длительном приеме гликокортикоидов в больших дозах.
У детей в более старшем возрасте данная недостаточность возникает при гематогенном диссеминированном туберкулезе. Нередко заболевание прогрессирует из-за аутоиммунных поражений надпочечников.
Болезнь Аддисона: диагностика
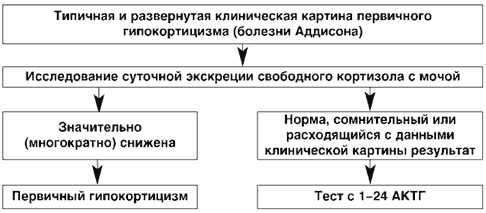
Диагноз хронической недостаточности коры надпочечников устанавливает врач, который принимает во внимание такие показатели:
- Клиническая картина.
- Количество гормонов коры надпочечников и гормонов гипофиза в крови.
- Данные общего, а также биохимического анализов крови.
- Результаты общего анализа мочи.
- Показатели ЭКГ, а также УЗИ, КТ, МРТ и рентгенографии костей черепа.
Своевременное обращение в медучреждение даст возможность поставить или же уточнить диагноз и вовремя начать лечение.
Болезнь Аддисона: лечение
Пациенты, страдающие «бронзовой болезнью», нуждаются в систематическом приеме кортикостероидов (глюкокортикоидов, иногда и минералокортикоидов).
Терапия проводится с помощью Гидрокортизона (Кортизола). Это наиболее распространенный и действенный препарат, который используют в комплексе с другими лекарствами:
- ДОКСА.
- Триметилацетат дезоксикортикостерона.
- Фторгидрокортизон и др.
Кроме заместительной терапии гормонами надпочечников, больным рекомендуется употреблять повышенное количество витамина Си пищевой соли.
При тяжелых формах заболевания необходимо лечение в условиях стационара.По показаниям назначают антибактериальную и симптоматическую терапию.
Режим
Прием глюкокортикоидов дает возможность людям с Аддисоновым синдромом жить почти полноценной жизнью (до начала применения гормонов продолжительность жизни больных составляла менее полугода).
Однако необходимо следовать таким правилам:
- Строго выполнять указания врача.
- Исключить занятия тяжелым физическим трудом.
- Исключить прием алкогольных напитков, снотворных барбитурового ряда, щелочных минеральных вод.
- Всегда иметь наготове необходимые лекарства для оказания первой помощи.
- При проявлении симптомов болезни немедленно обращаться за медицинской помощью.
Каждый пациент получает в медучреждении памятку о плане лечения с указанием графика приема лекарств и их дозировки, а также памятку для медработника на экстренный случай, если больной не сможет сам сообщить сведения о своем заболевании.
Гипокортицизм – заболевание редкое, но очень серьезное. И поскольку полностью преодолеть недуг невозможно, нужно перестроить свой режим, быт и образ жизни, запастись терпением и четко выполнять все предписания и рекомендации лечащего врача.
Поделиться ссылкой:
фото, причины, симптомы и лечение
Аддисонова болезнь – сложное эндокринное заболевание, провоцирующее сбои в работе надпочечников, в результате которого гормоны, в частности кортизол, альдостерон и андрогены, полностью прекращают вырабатываться в железе. Патология может быть вызвана как внешними факторами: кора надпочечников или передняя доля гипофиза головного мозга повреждается вследствие перенесенных травм, операций, удаления опухолей, так и наследственными факторами. Природа второй, наследственной причины Аддисоновой болезни до конца не изучена. В группу риска развития патологии входят носители ВИЧ-инфекции, больные туберкулезом, люди, страдающие наркоманией, а также пациенты, перенесшие пересадку почек, имеющие кисты и новообразования.

Симптомы и причины Аддисоновой болезни были описаны английским врачом Томасом Аддисоном (на фото) еще в 1855 году. Он впервые нашел связь между поражением коры надпочечников и патологическими проявлениями болезни, такими как повышенная утомляемость, изменение пигментации кожи. Эти симптомы Аддисоновой болезни проявляются в комплексе.
Немного о роли гормонов
Надпочечники – это парные органы, находящиеся в брюшной полости. Их неправильное функционирование и есть причина Аддисоновой болезни. В норме надпочечники вырабатывают три вида гормонов: кортизол, альдостерон и андрогены. Да… именно мужские половые гормоны здесь играют непоследнюю роль. Оказывается, андрогены, вопреки расхожему мнению, влияют не только на развитие мужских вторичных половых признаков.
Они активно участвуют в липидном обмене, контролируют уровень холестерина, обладают антибактериальным и анаболическим действием, участвуют в синтезе белков во всех тканях и органах как у женщин, так и у мужчин. Недостаток гормонов может привести к бесплодию, диабету, нарушению восприятия и спутанности сознания, психозам. Кортизол, в свою очередь, отвечает за усвоение питательных элементов, поступающих с пищей, поддерживает энергообмен в организме.
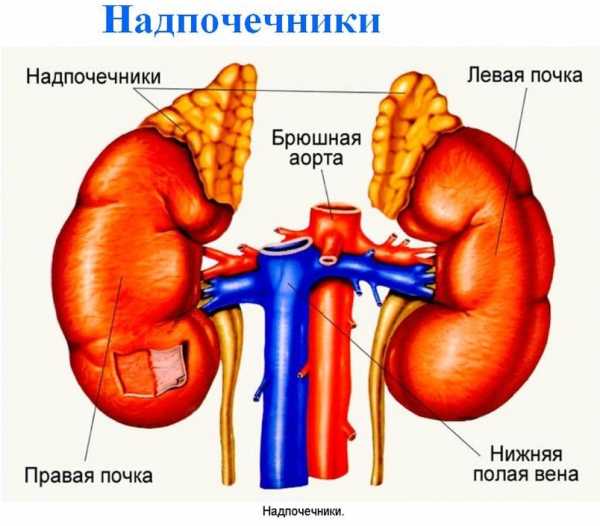
Синтетический кортизол назначают при депрессиях или высокой утомляемости. Недостаток гормона вызывает нарушение работы желудочно-кишечного тракта, адинамию, сердечно-сосудистые расстройства, снижает уровень глюкозы в крови до критического, повышает чувствительность к инсулину, вызывает стойкое ощущение усталости.
Альдостерон регулирует оптимальный баланс натрия и калия в организме, его нехватка негативно влияет на водно-солевой обмен, ставит под удар кровеносную и сердечно-сосудистую системы человека, сердечная мышца теряет массу, возникает аритмия, снижается давление.
Откуда ждать беды
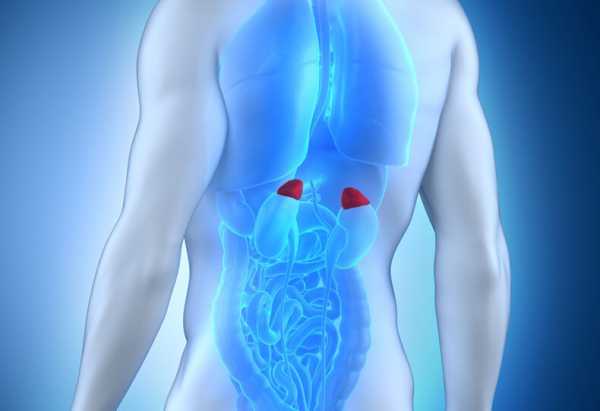
Патогенез Аддисоновой болезни довольно обширен. В большинстве случаев нарушение работы надпочечников вызвано осложнениями после перенесенных серьезных заболеваний, таких как: туберкулез, сифилис, бруцеллез, амилоидоз, склеродермия, опухоли разной природы, воспаления или гнойные инфекции, в некоторых случаях облучение радиацией.
Лишь в 30% случаев Аддисонова болезнь, или бронзовая, возникает при влиянии наследственных факторов. Заболевание чаще всего поражает людей в возрасте от 30 до 50 лет обоих полов. Частотность заболеваний - один случай на сто тысяч. Вот так проявляется Аддисонова болезнь, фото надпочечниковых желез представлено в статье.
В организме наблюдается патологическое изменение водно-солевого обмена, понижается содержание хлора и натрия, увеличивается концентрация калия, развивается гипогликемия, увеличивается концентрация лимфоцитов и эозинофилов в крови.
Первый показательный анализ, который может подтвердить диагноз – анализ крови на адренокортикотропный гормон. Именно он, как дирижер оркестра, контролирует работу надпочечников, стимулируя ими секрецию веществ. Если в крови отсутствует АКГТ, значит, болезнь практически подтверждена.
Аддисонова болезнь возникает по ряду причин:
- Причины, связанные с непосредственным повреждением коры надпочечников: болезни, инфекции, механическое повреждение, атрофия.
- Нарушения работы гипофиза, когда его передняя доля не вырабатывает уже известный нам гормон - адренокортикотропный.
- Прием синтетических кортикостероидов. Их используют в качестве поддерживающей терапии при различных аутоиммунных нарушениях, для профилактики отторжения тканей при пересадке органов. А также при псориазе, артрите, красной волчанке. Организм привыкает получать порцию «сладкого» бесплатно и прекращает его выработку самостоятельно. С течением времени это может привести к полной атрофии железы.
Аддисонова болезнь и ее симптомы
- Человека беспокоит постоянная усталость, слабость, плохое самочувствие. Причем все эти симптомы только усиливаются в течение дня. Доходит до того, что больной не может встать с постели.
- Быстро уходит вес. Мышечная масса теряется, прежде всего, в результате нарушения электро-гидролизного обмена креатина и креатинина.
- Нарушается пищеварение: возникают то запоры, то поносы, больного мучают боли в животе. Часто накатывают приступы тошноты.
- Изменяется цвет кожного покрова. Возникают пятна от лимонно-желтого до грязно-коричневых цветов. Темнеют пальцы, слизистые, могут даже темнеть волосы.
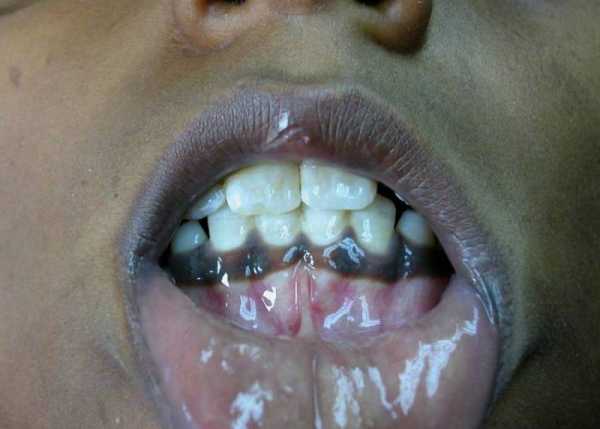
- Человека мучают приступы одышки, учащается сердцебиение. Это связано с некоторым патологическим уменьшением сердца (а мы знаем, что это тоже мышца), возникает сердечная недостаточность, нарушение ритма. Понижается давление, развивается анемия, нередки головокружения.
- Температура тела часто ниже нормы. Люди постоянно замерзают, простужаются.
- Снижается либидо.
- Депрессия, расстройства памяти и внимания, нарушение сна.
- Вспыльчивость и раздражительность.
- Тяга к кислой или соленой еде, постоянная жажда.
- Понижение глюкозы в крови.
- Нарушение менструального цикла (у женщин).
- Развитие импотенции (у мужчин).
- Повышенная нервно-мышечная возбудимость из-за переизбытка фосфатов.
- Возможен тремор или нарушение чувствительности конечностей, вызванное переизбытком калия. Возможны нарушения функции глотания (дисфагия).
Важно! Когда стоит пройти обследование
Симптомы Аддисоновой болезни могут иногда не проявляться в острой форме. У больного не повышается температура, нет резких изменений в состоянии здоровья. Симптомы, казалось бы, никак не связанные друг с другом, человек списывает на усталость или нервное перенапряжение, простуды, отравления и т. п. Это заболевание не «бьет» в какую-то одну область или систему организма, оно воздействует незаметно сразу в нескольких направлениях. Поэтому зачастую от первых признаков до правильной постановки диагноза могут пройти годы.
Есть ли угроза жизни?
Иногда на фоне отсутствия какой-либо симптоматики болезнь может проявиться внезапно и в острой форме – у человека резко падает давление и уровень сахара в крови, что чаще всего приводит к обморокам и даже коме. Причины смерти при Аддисоновой болезни - неоказание помощи во время приступа. Это состояние в медицине получило название «аддисонический криз». «Запустить» его может затяжная простуда, травма, потеря крови, перенесенная операция, тромбоз надпочечниковых вен, эмболия артерий надпочечников или кровоизлияния в тканях органа.
Признаки аддисонического криза:
- Головокружение и потеря сознания.
- Резкая боль в животе, спине или ногах.
- Обезвоживание организма на фоне сильнейшей рвоты и диареи.
- Резкое падение артериального давления.
- Снижение уровня глюкозы.
- Спутанность сознания.
- Избыток калия в крови.
- Изменение цвета кожного покрова, наличие специфических пятен.
Особенно опасно такое состояние, если человек даже не подозревает о болезни и начинает самолечение, которое в большинстве случаев не приносит облегчения, особенно если кожа при Аддисоновой болезни еще не изменила пигментацию, как на фото.
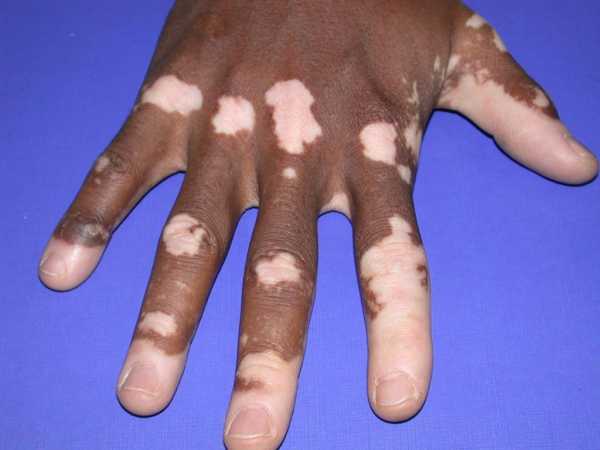
В этом случае своевременно поставленный диагноз может спасти человеку жизнь. Иногда это состояние возникает у пациентов, знающих о своем диагнозе, но по каким-то причинам не получающих лечение либо дозы синтетических гормональных препаратов не соответствуют требуемым. Как известно, прием синтетических гормонов способствует «привыканию организма», и он начинает сокращать производство собственных, даже в минимальных дозах. Периодически для контроля гормонального фона и корректировки терапии необходимо повторять анализы.
Экстренная помощь
Внутривенное введение гидрокортизона, физраствора и декстрозы позволяет купировать криз. Реанимационные бригады снабжены подобными препаратами в полном объеме. Далее пациента в обязательном порядке госпитализируют в стационар, либо в отделение эндокринологии, либо, в угрожающих жизни случаях, в отделение интенсивной терапии. Кроме дозы гормонов, больному проводится ряд процедур, позволяющих нормализовать водно-электролитный баланс, а также привести в норму уровень сахара в крови.
Можно выделить три основные степени течения заболевания, в зависимости от состояния человека и клинической картины.
- Легкая степень. Проявление симптоматики не так ярко выражено. Для облегчения состояния достаточно придерживаться безкалиевой диеты, увеличить потребление натрия или обычной соли и аскорбиновой кислоты.
- Средняя степень. Обычно такая форма болезни встречается чаще всего. Назначается гормональная терапия препаратами, содержащими кортизон, гидрокортизон, преднизолон.
- Тяжелая форма. Обычно течение болезни осложнено аддисоновыми кризами. Назначается пожизненная терапия вышеназванными препаратами, а также лекарствами, содержащими дезоксикортикостерон.
При постановке правильного диагноза бронзовой (Аддисоновой) болезни эндокринолог обычно исключает другие заболевания с похожими проявлениями. А их немало: меланоз, гемохрамотоз, малярия, туберкулез почек, склеродермия и даже отравление мышьяком. В любом случае одним анализом крови тут не обойтись. Врач обязательно назначит целый ряд процедур, изучив историю болезни и опросив пациента.
Специфические исследования при болезни
- Развернутый анализ крови. Прежде всего, врача интересуют уровни содержания следующих веществ: калия, хлора и натрия.
- Анализ крови на наличие АКГТ, а также гормонов кортизола и альдостерона.
- Инъекция адренокортикотропного гормона. Специалист берет кровь дважды, до процедуры и после. Цель - спровоцировать реакцию надпочечников на порцию гормона. Если функции надпочечников в норме, то в крови сразу же возрастает концентрация стероидов. Если поражение железы критическое, то изменений, связанных с увеличением кортизола, не будет.
- Тест на гипогликемию при введении инсулина. Он, напротив, изучает реакцию гипофиза на увеличение уровня сахара в крови. Лаборант делает несколько проб в течение определенного периода времени. Если пациент здоров, то после вмешательства АКГТ уровень глюкозы снижается, а надпочечники сразу же начинают выработку кортизола. Если нет увеличения гормонов в крови, значит, проблема в работе гипофиза. Для подтверждения диагноза проводится МРТ головного мозга.
- Компьютерная томография надпочечных желез. Врач изучает их размер, смотрит, есть ли визуальные изменения, опухоли или воспаления.

Тактика лечения Аддисоновой болезни
Больному в случае подтверждения диагноза показана гормональная терапия. Лечение Аддисоновой болезни проводится как курсами, так и пожизненно. Дозы подбираются эндокринологом индивидуально в зависимости от состояния пациента, стадии заболевания и наличия сопутствующих болезней.
В случае хронического течения пациентам обычно назначают таблетки, содержащие синтетические гормоны или кортикостероиды.
Список препаратов:
- "Флоринеф" - синтетический альдостерон.
- "Кортинеф" - синтетический кортизол, или гидрокартизон.
- Препараты – заменители андрогенов – "Дегидроэпиандростерон".
Если человек не может принимать терапию перорально, к примеру, из-за рвоты, врач прописывает инъекции.
Важное правило выздоровления – самоконтроль
С Аддисоновой болезнью как живут люди? Важнейшим условием успеха любой терапии является желание и ответственность самого пациента.
Даже при условии, что ваша внешность сильно изменится, это может принести пользу. Как это сделала Винни Харлоу – страдающая от генетического заболевания, сходного по проявлениям с Аддисоновой болезнью. Она стала всемирно известной моделью и ничуть не стесняется себя, наоборот, гордится.
К сожалению, для больных Аддисоном, жизнь разделена на две части – "до" и "после". Это касается режима работы, рациона питания и даже сна. Тем, кто трудится по выходным, придется отказаться от переработок, иначе болезнь вновь проявит себя.
Кроме всего прочего, стоит воздержаться от алкоголя и никотина. Организм человека и так испытывает немалую химическую нагрузку.
Необходимо изменить рацион питания. Прежде всего, меню должно быть максимально полезным и калорийным. Необходимо обогащать организм витаминами, прежде всего А, Е и С, а также необходимым количеством животного белка и аминокислотами, в частности тирозином. Он помогает синтезировать адреналин. Особое внимание необходимо уделять пище, богатой калием, ее лучше вообще исключить.
Запрещенные продукты: картофель, курага, изюм, горох, бобы, грибы, сухофрукты, кофе, орехи и другие, богатые калием.
Рекомендованные продукты: овощи, злаковые, мясные бульоны, арбузы, тыква, морская рыба и молочные продукты. Важно включить в рацион питания поваренную соль в большем количестве, а также мясо и морепродукты. Разрешены так называемые «быстрые» углеводы (сахар, мед, варенье), а для поддержания уровня витаминов В и С лучше всего подойдет смородина и шиповник, а также пивные дрожжи.
Нетрадиционная терапия
Чаи и настои в народной медицине всегда обладали особыми свойствами. Старинные рецепты печеночных или почечных чаев передавались из поколения в поколение. Есть некоторое количество рецептов, стимулирующих работу надпочечников.

- Настой из листьев герани. Для приготовления листья рвут на мелкие части, заваривают стаканом кипятка. Растение богато радием, который способствует восстановлению железы. Настой принимать теплым после еды.
- Полевой хвощ. Доступный, растет практически в каждом лесу, и полезный источник аскорбиновой кислоты и углеводов. Обладает ярко выраженным противовоспалительным и общеукрепляющим свойством. Сухие измельченные листья заваривают в соотношении – 1 чайная ложна на стакан воды. Принимают два-три раза в день после еды.
- Настойка из листьев подснежников. Необходимо взять 80 подснежников, залить половиной литра водки. Поставить на солнце. Подождать 40 дней. Принимать по 20 капель в день перед едой трижды в день.
- Отвар из толокнянки и багульника. Смесь сухих трав 1:1 залить полутора стаканами кипятка. Остудить. Пить по полстакана один-два раза в день до еды.
Важно понимать, что народная медицина - это лишь вспомогательная терапия в лечении Аддисоновой болезни. Настои и чаи лишь облегчают состояние пациента, они не снимают причины, а поддерживают работу надпочечниковой железы в том объеме, в котором возможно на данном этапе течения заболевания. Эндокринолог в любом случае обязан дать консультацию, как использовать эти растения в каждом конкретном случае, подобрать адекватную дозу и курс их применения.
В целом, при правильном и своевременном лечении пациентов, больных Аддисоновой болезнью, ее проявления могут стать незаметными для окружения: знакомых, друзей. Единственная поправка - не прерывать лечение самостоятельно, проходить обследования и только тогда корректировать совместно со специалистами объем терапии. Ремиссии могут быть непродолжительными, а последствия – тяжелыми.
В целом, при соблюдении рекомендации лечащего врача и заместительной терапии, продолжительность жизни пациентов с таким диагнозом не отличается от здоровых людей.
АДДИСОНОВА БОЛЕЗНЬ — Большая Медицинская Энциклопедия
АДДИСОНОВА БОЛЕЗНЬ (morbus Addisoni; син.: бронзовая болезнь, хроническая первичная недостаточность надпочечников, недостаточность надпочечников) — заболевание, обусловленное двусторонним поражением коры надпочечников и выключением (акортицизм) или уменьшением (гипоадренокортицизм) продукции гормонов коры надпочечников. Названо по имени английского врача Аддисона (см.), впервые описавшего его в 1849 году. Заболевание выявляется чаще в возрасте 20—40 лет, одинаково часто среди мужчин и женщин. Распространение Аддисоновой болезни колеблется от 0,03 до 0,1 на 10 000 населения.
Этиология
Аддисонова болезнь возникает в результате деструктивных процессов различного происхождения в коре надпочечников. Наиболее частой причиной первичного поражения коры надпочечников является туберкулез (50—85% случаев), который развивается в результате гематогенного диссеминирования; у больных Аддисоновой болезнью обычно обнаруживают специфические изменения в легких и других органах. Иногда наблюдаются случаи изолированного поражения надпочечников.
Причиной Аддисоновой болезни также могут быть кровоизлияния в надпочечники, тромбоз сосудов, сифилис, двусторонние опухоли или метастазы рака в надпочечники, амилоидов, гнойное воспаление надпочечников, лимфогранулематоз, гистоплазмоз. Аддисонова болезнь может развиться и в результате аутоиммунного поражения надпочечников, что подтверждается повышением титра циркулирующих аутоантител к ткани надпочечников. В отдельных случаях заболевание может быть обусловлено нарушениями в гипоталамо-гипофизарной системе, приводящими к уменьшению секреции АКТГ или кортикотропин-рилизинг-фактора. Редко встречающиеся семейные формы Аддисоновой болезни, связанные с атрофией коры надпочечников, имеют наследственный характер и выявляются у гомозиготов в результате аутосомно-рецессивной мутации.
Патологическая анатомия и патогенез
Поражение надпочечников при Аддисоновой болезни носит характер распространенных деструктивных или атрофических изменений.
Деструктивные изменения могут быть вызваны различными причинами. Чаще всего они связаны с двусторонним туберкулезом надпочечников. На рисунке видны увеличенные и уплотненные надпочечники, с обширными полями творожистого некроза, которые нередко содержат отложения солей извести. При микроскопическом исследовании по периферии участков творожистого некроза обнаруживается специфическая воспалительная инфильтрация из светлых эпителиоидных клеток с примесью лимфоидных элементов. Здесь же можно встретить единичные туберкулезные гранулемы, содержащие многоядерные эпителиоидные клетки Пирогова—Лангханса. При специальных окрасках примерно в половине случаев в краевых зонах творожистого некроза выявляются микобактерии туберкулеза. Туберкулезный процесс приводит к почти полному поражению надпочечников; корковая и мозговая ткань сохраняется лишь в виде единичных мелких разбросанных очажков. В сохранившихся участках коры отмечается атрофия клеток. При гистохимическом исследовании в этих клетках обнаруживается снижение содержания холестерина. При выраженной петрификации творожистых масс наблюдается развитие рубцовых изменений в забрюшинной клетчатке с образованием грубых сращений надпочечников с почками и печенью.
Рис. Туберкулез надпочечников, вызвавший аддисонову болезнь.Первичные опухоли надпочечников, так же как и метастазы рака в эти железы, могут быть причиной Аддисоновой болезни лишь в случаях почти полного разрушения надпочечниковой ткани бластоматозным процессом, что наблюдается очень редко.
Деструктивные изменения в надпочечниках как причина Аддисоновой болезни могут быть вызваны также амилоидозом, гистоплазмозом, диссеминированным кокцидиомикозом. При этом отмечается распространенное двустороннее поражение преимущественно коркового слоя надпочечников.
Атрофические изменения. При атрофии надпочечников находят выраженное снижение веса желез. Уменьшение размеров органов происходит главным образом за счет толщины коры. Микроскопически наблюдается значительное истончение коркового слоя с нарушением нормальной архитектоники пучковой и сетчатой зон. В пучковой зоне коры, помимо уменьшения числа клеток и их размеров, отмечается дезорганизация расположения клеточных столбов, снижение содержания липидов и ферментативной активности в спонгиоцитах. Понижение активности стероид-3-бета-олдегидрогеназы указывает на недостаточный синтез стероидов. В наружных слоях пучковой зоны появляются псевдотубулярные структуры. В сетчатой зоне возникают дистрофические изменения с обильным отложением липофусцина в клетках. Клубочковая зона коры остается чаще всего интактной. Мозговое вещество надпочечников претерпевает незначительные изменения. Они заключаются в уменьшении количества хромаффинных клеток и некотором увеличении стромальных волокнистых структур.
Согласно современным представлениям, в основе развития атрофии надпочечников при Аддисоновой болезни лежат нарушения в иммунологических системах организма. Подтверждением такого взгляда является почти постоянно обнаруживаемая при Аддисоновой болезни с атрофией надпочечников выраженная гиперплазия зобной железы и лимфоидная инфильтрация в тканях многих паренхиматозных органов.
В некоторых наблюдениях имело место сочетание Аддисоновой болезни с аутоиммунными заболеваниями. По другим данным, атрофия надпочечников развивается на почве интоксикации организма, возможно, вирусного происхождения.
Клинические проявления заболевания являются следствием резкого снижения гормональной активности коры надпочечников. В эксперименте на животных проявления, аналогичные Аддисоновой болезни, возникают после удаления коркового вещества надпочечников.
Пигментация кожи и слизистых оболочек при Аддисоновой болезни возникает вследствие усиленного образования пигмента меланина, что связано действием внутриклеточного фермента ДОФА-оксидазы на дериваты бренцкатехина (диоксифенилаланин). Отмечают тесную связь меланодермии с дефицитом аскорбиновой кислоты и с меланоформным гормоном. В гипофизе при Аддисоновой болезни находят уменьшение числа базофильных элементов дегрануляцию базофилов, главным образом из дельта-форм. Сердце бывает уменьшено размерах. Микроскопически определяется бурая атрофия миокарда Обращает на себя внимание сужение просвета аорты и крупных магистральных сосудов, обусловленное приспособлением сосудистого ложа к условиям длительной гипотонии. В поджелудочной железе иногда отмечается гиперплазия островкового аппарата; изредка встречаются инсулярные аденомы. В этих случаях клинически определяется появление гипогликемии. В щитовидной железе нередко находят лимфоидноклеточную инфильтрацию некоторое увеличение интерстициальной ткани. В желудке обнаруживается атрофия слизистой оболочке и уменьшение числа обкладочных клеток. Иногда возникают поверхностные эрозии и небольшие язвы. В печени и почках наблюдаются дистрофические изменения. Половые железы претерпевают незначительные изменения. В них обнаруживаются умеренные атрофические процессы. Изменения в нервной системе при Аддисоновой болезни касаются некоторых симпатических ганглиев и выражаются в процессах склероза и атрофии. Такие изменения иногда обнаруживаются в области чревного (солнечного) сплетения.
Аддисонова болезнь обусловлена выключением или резким снижением продукции глюко- и минералокортикоидов (кортизола, альдостерона и кортикостерона).
Клиническая картина
Заболевание развивается медленно. Первые признаки — немотивированная слабость и быстрая физическая утомляемость, похудание. У 99% больных постепенно появляется пигментация кожи (цвета загара, золотисто-коричневая, грязно-коричневая, бронзовая), имеющая диффузный характер.
Рис. 2. Пигментация слизистой оболочки рта и меланодермия при аддисоновой болезниПигментация кожи усиливается участках тела, подвергающихся соляции или усиленному трению. Характерно усиление пигментации ладонных линий, тыльной поверхности кистей и стоп, области ожоговых и послеоперационных рубцов. в местах физиологического отложения пигмента (соски молочных желез, половые органы). У 80% больных наблюдается пигментация слизистой оболочки полости рта (цветн. рис. 2), влагалища и прямой кишки.
Одним из характерных признаков Аддисоновой болезни является гипотония со снижением преимущественно систолического давления. Наблюдается уменьшение пульсового давления, минутного объема крови. Сердце уменьшено в размерах, на ЭКГ отмечается снижение вольтажа зубцов, смещение ST-интервала вниз, отрицательный зубец T.
У больных нередко наблюдаются желудочно-кишечные нарушения (сиижение аппетита, топшота, рвота, понос, боли в области живота). Кислотность желудочного сока снижена, внешняя секреция поджелудочной железы уменьшена. Нарушаются функции печени (белковообразовательная, антитоксическая, гликогенообразовательная). Характерно увеличение толерантности к глюкозе и признаки относительного гиперинсулинизма в результате недостатка глюкокортикоидов.
Нарушение электролитного обмена сопровождается увеличением уровня калия и уменьшением концентрации натрия и хлоридов в сыворотке крови. Выделение калия с мочой уменьшается, а натрия и хлоридов увеличивается.
Изменения функции центральной нервной системы характеризуются психической истощаемостью, головными болями, понижением памяти. В отдельных случаях могут развиваться острые психозы. На электроэнцефалограмме наблюдается снижение активности коры головного мозга и появление дельта- и тэта-волн.
Функция половых желез при легкой форме Аддисоновой болезни нарушается редко, при тяжелой форме наблюдается нарушение менструального цикла у женщин и снижение потенции у мужчин. Выделение с мочой 17-кето- и 17-оксикортикостероидов, а также альдостерона значительно снижено. В крови выявляются эозинофилия и лимфоцитоз.
К нетипичным (стертым) формам заболевания относят Аддисонову болезнь с характерной клинической симптоматикой, но без пигментации. Пигментация настолько слабо выражена, что обычно не фиксируется при обследовании. Диагноз этой формы возможен только на основании данных лабораторного исследования.
К нетипичным формам Аддисоновой болезни относят и заболевание, протекающее по типу гипоальдостеронизма (резкое снижение секреции и выделения альдостерона с мочой при нормальной секреции глюкокортикоидов). Эта форма Аддисоновой болезни обусловлена изолированным поражением клубочковой зоны коры неизвестной этиологии. Клинически при этом наблюдается гипотония и менее выраженная пигментация.
Изолированная недостаточность секреции АКТГ или кортикотропин-рилизинг-фактора (диэнцефально-гипофизарная форма Аддисоновой болезни) характеризуется менее выраженными проявлениями заболевания, положительной пробой Торна — Лабхарта (см. Торна проба).
При неправильном лечении может развиться аддисонический криз, особенно на фоне острой инфекции, интоксикации, токсикоинфекции, операции, физической травмы. Нарастание признаков криза Аддисоновой болезни может быть постепенным (в течение нескольких дней) и быстрым (несколько часов).
При кризе наблюдается обострение всех клинических проявлений заболевания, появляется неукротимая рвота, прострация, нарастают признаки обезвоживания, артериальное давление снижается, появляется запах ацетона изо рта и ацетонурия, нередко — клонические судороги и менингеальный синдром, ошибочно диагностируемый как туберкулезный менингит. Без лечения сознание исчезает, и больной впадает в кому, которая может закончиться летальным исходом. Во время криза наблюдается снижение уровня сахара в крови до 50—30 мг%, увеличение остаточного азота и мочевины крови, лейкоцитоз, ускорение РОЭ, появление в моче гиалиновых, зернистых цилиндров, белка. Выделение с мочой метаболитов андрогенов и глюкокортикоидов уменьшается.
Диагноз
Диагноз основывается на характерной клинической картине и лабораторных тестах. Пигментацию кожи при Аддисоновой болезни необходимо дифференцировать с солнечным загаром, сочетающимся с гипотоническим синдромом, с пигментацией кожи при токсическом диффузном зобе, при гемохроматозе, пеллагре, акантозе, зудящих дерматозах, хронической малярии, склеродермии, сольтеряющей форме нефрита. Пигментация слизистой оболочки полости рта наблюдается также при хронических отравлениях мышьяком, азотнокислым серебром, ртутью, свинцом.
Прогноз
На фоне правильно проводимого лечения длительность жизни больных превышает 15—20 лет, трудоспособность сохраняется; для больных, выполняющих тяжелую физическую работу, необходимы некоторые трудовые ограничения.
Лечение
Лечение направлено на замещение недостаточности функции коры надпочечников при помощи индивидуально подбираемых дозировок глюкокортикоидных и минералокортикоидных препаратов. Назначают обычно преднизолон по 5—20 мг или кортизон в таблетках по 25—50 мг в день, или гидрокортизон и кортизон внутримышечно по 12,5—50 мг в день.
Если вышеуказанное лечение не способствует нормализации артериального давления, добавляют минералокортикоиды — дезоксикортикостерон в таблетках по 5—20 мг в день сублингвально или в виде 0,5% масляного раствора внутримышечно 2—3 раза в неделю, в виде подкожных имплантаций 100—200 мг (стерильные таблетки) один раз в 3—6 месяцев, а также в виде 2,5% раствора триметилового ацетата ДОК по 25— 50 мг внутримышечно один раз в 2—3 нед. Лечение проводится под контролем общего самочувствия, веса тела, артериального давления и выделения 17-кето- и 17-оксикортикостероидов с мочой. Рекомендуется добавление к пище поваренной соли (до 10 г в день).
Противотуберкулезное лечение проводится только при наличии активного туберкулезного процесса в надпочечниках или других органах.
Лечение кризаАддисоновой болезни заключается во внутривенном введении капельным способом 2—3 л изотонического раствора хлорида натрия с 5% раствором глюкозы, 100—300 мг кортизона или гидрокортизона или 100—200 мг преднизолона в день. При резком снижении артериального давления в указанный выше раствор добавляют 1 —3 мл 0,2% раствора норадреналина.
Масляный раствор дезоксикортикостерона вводят по 20—40 мг в день внутримышечно с интервалами в 6— 8 часов. Рекомендуется одновременно проведение антибактериальной терапии. Через 2—3 дня в зависимости от состояния больного глюкокортикоиды назначают внутримышечно в убывающих дозах, а затем переводят на поддерживающие дозы минерало- и глюкокортикоидов. В комплексную терапию Аддисоновой болезни входит санаторно-курортное лечение, проводимое в санаториях общего типа. При наличии туберкулеза показания к санаторно-курортному лечению основываются на характере туберкулезного процесса.
Профилактика
Профилактика Аддисоновой болезни заключается главным образом в правильно и своевременно проводимом лечении туберкулеза (см.) и других заболеваний, являющихся этиологическими факторами Аддисоновой болезни.
Библиография: Баранов В. Г. Болезни эндокринной системы и обмена веществ, Л., 1955; Зефирова Г. С. Аддисонова болезнь, М., 1963, библиогр.; Соффер Л., Дорфман Р. и Гебрилав А. Надпочечные железы человека, пер. с англ., с. 207, М., 1966; Шерешевский Н. А. Клиническая эндокринология, с. 185, М., 1946; Addison Т. On the constitutional and local effects of disease of the suprarenal capsules, L., 1855; Brenner O. Addison's disease with atrophy of the cortex of the suprarenale, Quart. J. Med., v. 22, p. 121, 1928—1929; Guttman P. H. Addison's disease, Arch. Path., v. 10, p. 742, 895, 1930; Hall R., Anderson J. a. Smart G. A. Fundamentals of clinical endocrinology, L., 1969; Human adrenal cortex, ed. by A. R. Currie a. o., Baltimore, 1062; К & d a s I. Die latente Addisonische Krankheit, Z. gee. inn. Med., S. 140, 1970; Paschkis К. E.. Ra-koff A.E. a. Gantarow A. Clinical endocrinology, N. Y., 1958; Textbook of endocrinology, ed. by R. Ы. Williams, Philadelphia — L., 1963.
Г. С. Зефирова; В. Б. Зайратъянц (пат. ан.).
Аддисонова болезнь - это... Что такое Аддисонова болезнь?
заболевание, обусловленное двусторонним поражением коры надпочечников и полным прекращением или значительным уменьшением образования синтезируемых в ней гормонов (глюко- и минералокортикоидов). Выявляется обычно в 20—40 лет, одинаково часто у мужчин и женщин; у детей А. б. наблюдают редко.
Причиной возникновения А. б. чаще всего служит атрофия коры надпочечников аутоиммунного генеза, приводящая к надпочечниковой недостаточности (гипокортицизму). Подтверждением аутоиммунной природы этого заболевания являются почти постоянно обнаруживаемая при А. б. с атрофией надпочечников гиперплазия вилочковой железы (Вилочковая железа) (тимуса) и лимфоидная инфильтрация тканей многих паренхиматозных органов, а также частое сочетание А. б., вызванной атрофией надпочечников, с различными аутоиммунными заболеваниями. Есть данные, что атрофия надпочечников может развиться на почве интоксикации, возможно, вирусного происхождения. Редко встречающиеся семейные формы А. б., вызванной атрофией коры надпочечников генетически. Деструктивные процессы в надпочечниках при туберкулезе, сифилисе, кровоизлиянии в надпочечники также могут быть причиной А. б. Опухоли надпочечников вызывают А. б. в тех случаях, когда надпочечниковая ткань почти полностью разрушена опухолевым процессом, что наблюдается очень редко. Первыми клиническими проявлениям А. б. являются немотивированная слабость, быстрая утомляемость и похудание. Кожа больных постепенно принимает цвет загара, становясь золотисто-коричневой, грязно-коричневой, бронзовой (рис.). На участках тела, подвергающихся инсоляции или трению, цвет кожи темнее. Характерна более выраженная темная окраска ладонных линий, тыльной поверхности кистей и стоп, области ожоговых и послеоперационных рубцов, сосков молочных желез, наружных половых органов. Почти у всех больных отмечается темный цвет слизистой оболочки ротовой полости, влагалища и прямой кишки. Появление пигментации кожи и темных пятен на слизистой оболочке ротовой полости может намного опережать развитие других клинических признаков А. б. Для А. б. характерна артериальная гипотензия с преимущественным снижением систолического давления. Наблюдаются также уменьшение пульсового давления, минутного объема крови. Сердце уменьшено в размерах, на ЭКГ отмечаются снижение вольтажа зубцов, удлинение интервала PQ и комплекса QRS, смещение ST-интервала вниз, отрицательный зубец Т. Больные нередко предъявляют жалобы на снижение аппетита, тошноту, рвоту, понос, боль в животе. Кислотность желудочного сока меньше нормы, функциональная активность поджелудочной железы снижена. Нарушаются белковообразовательная, дезинтоксикационная, гликогенообразовательная функция печени. Характерны повышение толерантности к глюкозе и появление признаков относительного гиперинсулинизма в результате недостатка глюкокортикоидов.Нарушения функции ц.н.с. проявляются быстрой психической истощаемостью, головными болями, снижением памяти. У некоторых больных могут развиться острые психозы. Изменения на электроэнцефалограмме (патологические дельта- и тета-волны) свидетельствуют о снижении биоэлектрической активности коры головного мозга.
Функция половых желез при нерезко выраженной А. б. нарушается редко, при тяжелой форме А. б. у женщин характерно нарушение менструального цикла, у мужчин — снижение половой потенции. Выделение с мочой 17-кето-и 17-оксикортикостероидов, а также альдостерона при А. б. значительно снижено. В крови выявляются эозинофилия и лимфоцитоз. Электролитный обмен характеризуется увеличением концентрации калия и уменьшением концентрации натрия и хлоридов в сыворотке крови. Выделение калия с мочой уменьшается, а натрия и хлоридов увеличивается. Заболевание, протекающее по типу гипо-альдостеронизма (резкое снижение секреции и выделения альдостерона с мочой при нормальной секреции глюкокортикоидов), относят к нетипичным формам А. б. Эта форма А. б. обусловлена изолированным поражением клубочковой зоны коры надпочечников неизвестной этиологии (см. Надпочечники). Клиническая картина такой формы А. б. характеризуется артериальной гипотензией и гораздо меньшей выраженностью пигментации кожи. При неправильном или недостаточном лечении А. б. может развиться так называемый аддисонический криз (особенно на фоне острой инфекции, интоксикации, токсикоинфекции, операции, травмы). При аддисоническом кризе наблюдается обострение всех клинических проявлений А. б. Нарастание симптомов может быть постепенным (в течение нескольких дней) и быстрым (в течение нескольких часов). Начинается неукротимая рвота, наступает прострация, нарастают признаки обезвоживания организма, АД резко снижается, появляется запах ацетона изо рта, ацетонурия, нередко развиваются клонические судороги и менинтеальный синдром (что становится иногда причиной ошибочно диагностируемого туберкулезного менингита). Без лечения больной впадает в кому, которая может привести к летальному исходу. Во время криза наблюдаются снижение концентрации глюкозы в крови до 2,5—1,5 ммоль/л, увеличение концентрации остаточного азота и мочевины в крови, лейкоцитоз, увеличение СОЭ, появление в моче гиалиновых и зернистых цилиндров, белка. Выделение с мочой метаболитов глюкокортикоидов и надпочечниковых андрогенов (см. Половые гормоны) уменьшается. Диагноз А. б. устанавливают на основании характерной клинической картины и данных лабораторных исследований: гипонатриемии, гипохлоремии и гиперкалиемии, а также выраженной гипогликемии, низкого содержания кортизола в крови и др. Пигментацию кожи при А. б. необходимо дифференцировать с солнечным загаром, сочетающимся с артериальной гипотензией, с пигментацией кожи при токсическом диффузном зобе, гемохроматозе, пеллагре, зудящих дерматозах, малярии, склеродермии, соль-теряющей форме нефрита. Пигментация слизистой оболочки ротовой полости наблюдается также при хронических отравлениях мышьяком, азотнокислым серебром, ртутью, свинцом. В отличие от классической А. б. вторичная хроническая надпочечниковая недостаточность протекает без усиления пигментации кожи. Лечение А. б. заключается в заместительной гормонотерапии. Дозы препаратов глюкокортикоидных и минералокортикоидных гормонов (см. Кортикостероидные гормоны) подбираются врачом индивидуально. Обычно внутрь назначают преднизолон по 5—20 мг или кортизон по 25—50 мг в день, либо гидрокортизон или кортизон внутримышечно по 12,5—50 мг в день. Если это лечение не способствует нормализации АД, добавляют минералокортикоиды — дезоксикортикостерона ацетат в таблетках по 5—20 мг в день сублингвально, в виде 0,5% масляного раствора внутримышечно 2—3 раза в неделю или фторгидрокортизол (кортинеф — ПНР, флоринеф — Англия) в таблетках по 0,1 мг 1—3 раза в день перорально. Лечение проводится в специализированном стационаре под контролем общего самочувствия и изменения массы тела. Рекомендуется добавление к пище поваренной соли (до 10 г в день). Противотуберкулезное лечение при А. б. рекомендуется только при наличии активного туберкулезного процесса в надпочечниках или других органах. В комплексную терапию А. б. входит санаторно-курортное лечение в санаториях общего типа. При наличии туберкулеза показания к санаторно-курортному лечению основываются на характере туберкулезного процесса. Лечение аддисонического криза направлено на предотвращение обезвоживания организма и восстановление нарушенного электролитного баланса. Внутривенно капельно в течение суток вводят 2—3 л 5% раствора глюкозы, приготовленного на изотоническом растворе натрия хлорида, в раствор глюкозы добавляют 300—600 мг гидрокортизона или 60—120 мг преднизолона. Наряду с этим через каждые 6 ч (в зависимости от состояния больного) и течение суток внутримышечно вводят масляный раствор дезоксикортикостерона ацетата по 5—10 мг или гидрокортизон по 50—100 мг. В случае неукротимой рвоты внутривенно вводят 10—20 мл 10% раствора натрия хлорида. При необходимости назначают внутривенно 1—3 мл 0,2% раствора норадреналина или 0,3—0,5 мл 1% раствора мезатона в 40 мл 5—40% раствора глюкозы. Лечение препаратами кортикостероидов проводят под обязательным контролем частоты пульса и АД. Рекомендуется одновременное проведение антибактериальной терапии. Через 2—3 дня в зависимости от состояния больного глюкокортикоиды назначают внутримышечно в убывающих дозах, а затем больного переводят на поддерживающие дозы минерало- и глюкокортикоидов. Прогноз относительно благоприятный. При правильно проводимом лечении длительность жизни больных превышает 15—20 лет, трудоспособность сохраняется; однако для больных А. б. необходимы некоторые трудовые ограничения. Библиогр.: Гормонотерапия, под ред. X. Шамбаха и др., пер. с нем., с. 283, М., 1988.Больной аддисоновой болезнью: бронзовая пигментация кожи имеет диффузный характер.
Аддисонова болезнь - это... Что такое Аддисонова болезнь?
заболевание, обусловленное двусторонним поражением коры надпочечников и полным прекращением или значительным уменьшением образования синтезируемых в ней гормонов (глюко- и минералокортикоидов). Выявляется обычно в 20—40 лет, одинаково часто у мужчин и женщин; у детей А. б. наблюдают редко.
Причиной возникновения А. б. чаще всего служит атрофия коры надпочечников аутоиммунного генеза, приводящая к надпочечниковой недостаточности (гипокортицизму). Подтверждением аутоиммунной природы этого заболевания являются почти постоянно обнаруживаемая при А. б. с атрофией надпочечников гиперплазия вилочковой железы (Вилочковая железа) (тимуса) и лимфоидная инфильтрация тканей многих паренхиматозных органов, а также частое сочетание А. б., вызванной атрофией надпочечников, с различными аутоиммунными заболеваниями. Есть данные, что атрофия надпочечников может развиться на почве интоксикации, возможно, вирусного происхождения. Редко встречающиеся семейные формы А. б., вызванной атрофией коры надпочечников генетически. Деструктивные процессы в надпочечниках при туберкулезе, сифилисе, кровоизлиянии в надпочечники также могут быть причиной А. б. Опухоли надпочечников вызывают А. б. в тех случаях, когда надпочечниковая ткань почти полностью разрушена опухолевым процессом, что наблюдается очень редко. Первыми клиническими проявлениям А. б. являются немотивированная слабость, быстрая утомляемость и похудание. Кожа больных постепенно принимает цвет загара, становясь золотисто-коричневой, грязно-коричневой, бронзовой (рис.). На участках тела, подвергающихся инсоляции или трению, цвет кожи темнее. Характерна более выраженная темная окраска ладонных линий, тыльной поверхности кистей и стоп, области ожоговых и послеоперационных рубцов, сосков молочных желез, наружных половых органов. Почти у всех больных отмечается темный цвет слизистой оболочки ротовой полости, влагалища и прямой кишки. Появление пигментации кожи и темных пятен на слизистой оболочке ротовой полости может намного опережать развитие других клинических признаков А. б. Для А. б. характерна артериальная гипотензия с преимущественным снижением систолического давления. Наблюдаются также уменьшение пульсового давления, минутного объема крови. Сердце уменьшено в размерах, на ЭКГ отмечаются снижение вольтажа зубцов, удлинение интервала PQ и комплекса QRS, смещение ST-интервала вниз, отрицательный зубец Т. Больные нередко предъявляют жалобы на снижение аппетита, тошноту, рвоту, понос, боль в животе. Кислотность желудочного сока меньше нормы, функциональная активность поджелудочной железы снижена. Нарушаются белковообразовательная, дезинтоксикационная, гликогенообразовательная функция печени. Характерны повышение толерантности к глюкозе и появление признаков относительного гиперинсулинизма в результате недостатка глюкокортикоидов.Нарушения функции ц.н.с. проявляются быстрой психической истощаемостью, головными болями, снижением памяти. У некоторых больных могут развиться острые психозы. Изменения на электроэнцефалограмме (патологические дельта- и тета-волны) свидетельствуют о снижении биоэлектрической активности коры головного мозга.
Функция половых желез при нерезко выраженной А. б. нарушается редко, при тяжелой форме А. б. у женщин характерно нарушение менструального цикла, у мужчин — снижение половой потенции. Выделение с мочой 17-кето-и 17-оксикортикостероидов, а также альдостерона при А. б. значительно снижено. В крови выявляются эозинофилия и лимфоцитоз. Электролитный обмен характеризуется увеличением концентрации калия и уменьшением концентрации натрия и хлоридов в сыворотке крови. Выделение калия с мочой уменьшается, а натрия и хлоридов увеличивается. Заболевание, протекающее по типу гипо-альдостеронизма (резкое снижение секреции и выделения альдостерона с мочой при нормальной секреции глюкокортикоидов), относят к нетипичным формам А. б. Эта форма А. б. обусловлена изолированным поражением клубочковой зоны коры надпочечников неизвестной этиологии (см. Надпочечники). Клиническая картина такой формы А. б. характеризуется артериальной гипотензией и гораздо меньшей выраженностью пигментации кожи. При неправильном или недостаточном лечении А. б. может развиться так называемый аддисонический криз (особенно на фоне острой инфекции, интоксикации, токсикоинфекции, операции, травмы). При аддисоническом кризе наблюдается обострение всех клинических проявлений А. б. Нарастание симптомов может быть постепенным (в течение нескольких дней) и быстрым (в течение нескольких часов). Начинается неукротимая рвота, наступает прострация, нарастают признаки обезвоживания организма, АД резко снижается, появляется запах ацетона изо рта, ацетонурия, нередко развиваются клонические судороги и менинтеальный синдром (что становится иногда причиной ошибочно диагностируемого туберкулезного менингита). Без лечения больной впадает в кому, которая может привести к летальному исходу. Во время криза наблюдаются снижение концентрации глюкозы в крови до 2,5—1,5 ммоль/л, увеличение концентрации остаточного азота и мочевины в крови, лейкоцитоз, увеличение СОЭ, появление в моче гиалиновых и зернистых цилиндров, белка. Выделение с мочой метаболитов глюкокортикоидов и надпочечниковых андрогенов (см. Половые гормоны) уменьшается. Диагноз А. б. устанавливают на основании характерной клинической картины и данных лабораторных исследований: гипонатриемии, гипохлоремии и гиперкалиемии, а также выраженной гипогликемии, низкого содержания кортизола в крови и др. Пигментацию кожи при А. б. необходимо дифференцировать с солнечным загаром, сочетающимся с артериальной гипотензией, с пигментацией кожи при токсическом диффузном зобе, гемохроматозе, пеллагре, зудящих дерматозах, малярии, склеродермии, соль-теряющей форме нефрита. Пигментация слизистой оболочки ротовой полости наблюдается также при хронических отравлениях мышьяком, азотнокислым серебром, ртутью, свинцом. В отличие от классической А. б. вторичная хроническая надпочечниковая недостаточность протекает без усиления пигментации кожи. Лечение А. б. заключается в заместительной гормонотерапии. Дозы препаратов глюкокортикоидных и минералокортикоидных гормонов (см. Кортикостероидные гормоны) подбираются врачом индивидуально. Обычно внутрь назначают преднизолон по 5—20 мг или кортизон по 25—50 мг в день, либо гидрокортизон или кортизон внутримышечно по 12,5—50 мг в день. Если это лечение не способствует нормализации АД, добавляют минералокортикоиды — дезоксикортикостерона ацетат в таблетках по 5—20 мг в день сублингвально, в виде 0,5% масляного раствора внутримышечно 2—3 раза в неделю или фторгидрокортизол (кортинеф — ПНР, флоринеф — Англия) в таблетках по 0,1 мг 1—3 раза в день перорально. Лечение проводится в специализированном стационаре под контролем общего самочувствия и изменения массы тела. Рекомендуется добавление к пище поваренной соли (до 10 г в день). Противотуберкулезное лечение при А. б. рекомендуется только при наличии активного туберкулезного процесса в надпочечниках или других органах. В комплексную терапию А. б. входит санаторно-курортное лечение в санаториях общего типа. При наличии туберкулеза показания к санаторно-курортному лечению основываются на характере туберкулезного процесса. Лечение аддисонического криза направлено на предотвращение обезвоживания организма и восстановление нарушенного электролитного баланса. Внутривенно капельно в течение суток вводят 2—3 л 5% раствора глюкозы, приготовленного на изотоническом растворе натрия хлорида, в раствор глюкозы добавляют 300—600 мг гидрокортизона или 60—120 мг преднизолона. Наряду с этим через каждые 6 ч (в зависимости от состояния больного) и течение суток внутримышечно вводят масляный раствор дезоксикортикостерона ацетата по 5—10 мг или гидрокортизон по 50—100 мг. В случае неукротимой рвоты внутривенно вводят 10—20 мл 10% раствора натрия хлорида. При необходимости назначают внутривенно 1—3 мл 0,2% раствора норадреналина или 0,3—0,5 мл 1% раствора мезатона в 40 мл 5—40% раствора глюкозы. Лечение препаратами кортикостероидов проводят под обязательным контролем частоты пульса и АД. Рекомендуется одновременное проведение антибактериальной терапии. Через 2—3 дня в зависимости от состояния больного глюкокортикоиды назначают внутримышечно в убывающих дозах, а затем больного переводят на поддерживающие дозы минерало- и глюкокортикоидов. Прогноз относительно благоприятный. При правильно проводимом лечении длительность жизни больных превышает 15—20 лет, трудоспособность сохраняется; однако для больных А. б. необходимы некоторые трудовые ограничения. Библиогр.: Гормонотерапия, под ред. X. Шамбаха и др., пер. с нем., с. 283, М., 1988.Больной аддисоновой болезнью: бронзовая пигментация кожи имеет диффузный характер.