Атопический дерматит осложнения
Атопический дерматит - причины, симптомы, диагностика и лечение
Общие сведения
Атопический дерматит является наиболее распространенным дерматозом (заболеванием кожи), развивающимся в раннем детстве и сохраняющим те или иные свои проявления в течение всей жизни. В настоящее время под термином «атопический дерматит» понимается наследственно обусловленное, незаразное, аллергическое заболевание кожи хронического рецидивирующего течения. Заболевание является предметом курации специалистов в сфере амбулаторной дерматологии и аллергологии.
Синонимами атопического дерматита, также встречающимися в литературе, служат понятия «атопическая» или «конституциональная экзема», «экссудативно-катаральный диатез», «нейродермит» и др. Понятие «атопия», впервые предложенное американскими исследователями A. Coca и R. Cooke в 1923 г., подразумевает наследственную склонность к аллергическим проявлениям в ответ на тот или иной раздражитель. В 1933 г. для обозначения наследственных аллергических реакций кожи Wiese и Sulzberg ввели термин "атопический дерматит", который в настоящее время считается общепринятым.
Атопический дерматит
Причины
Наследственно обусловленный характер атопического дерматита определяет широкую распространенность заболевания среди родственных членов семьи. Наличие у родителей или ближайших родственников атопической гиперчувствительности (аллергического ринита, дерматита, бронхиальной астмы и т. д.) определяет вероятность возникновения атопического дерматита у детей в 50% случаев. Атопический дерматит в анамнезе обоих родителей повышает риск передачи заболевания ребенку до 80%. Подавляющее большинство начальных проявлений атопического дерматита приходится на первые пять лет жизни (90%) детей, из них 60% отмечается в период грудного возраста.
По мере дальнейшего роста и развития ребенка симптомы заболевания могут не беспокоить или ослабевать, однако, большинство людей живут с диагнозом «атопический дерматит» всю жизнь. Нередко атопический дерматит сопровождается развитием бронхиальной астмы или аллергии.
Широкое распространение заболевания во всем мире связано с общими для большинства людей проблемами: неблагоприятными экологическими и климатическими факторами, погрешностями в питании, нервно-психическими перегрузками, ростом инфекционных заболеваний и количества аллергических агентов. Определенную роль в развитии атопического дерматита играют нарушения в иммунной системе детей, обусловленные укорочением сроков грудного вскармливания, ранним переводом на искусственное вскармливание, токсикозом матери во время беременности, неправильным питанием женщины во время беременности и лактации.
Симптомы атопического дерматита
Начальные признаки атопического дерматита обычно наблюдаются в первые полгода жизни. Это может быть спровоцировано введением прикормов или переводом на искусственные смеси. К 14-17 годам у почти 70% людей заболевание самостоятельно проходит, а у остальных 30% переходит во взрослую форму. Заболевание может протекать долгие годы, обостряясь в осенне-весенний период и затихая летом.
По характеру течения различают острую и хроническую стадии атопического дерматита.
Острая стадия проявляется красными пятнами (эритемой), узелковыми высыпаниями (папулами), шелушением и припухлостью кожи, образованием участков эрозий, мокнутия и корочек. Присоединение вторичной инфекции ведет к развитию гнойничковых поражений.
Для хронической стадии атопического дерматита характерны утолщение кожи (лихенизация), выраженность кожного рисунка, трещины на подошвах и ладонях, расчесы, усиление пигментации кожи век. В хронической стадии развиваются типичные для атопического дерматита симптомы:
- Симптом Моргана – множественные глубокие морщинки у детей на нижних веках
- Симптом «меховой шапки» - ослабление и поредение волос на затылке
- Симптом «полированных ногтей» - блестящие ногти со сточенными краями из-за постоянных расчесов кожи
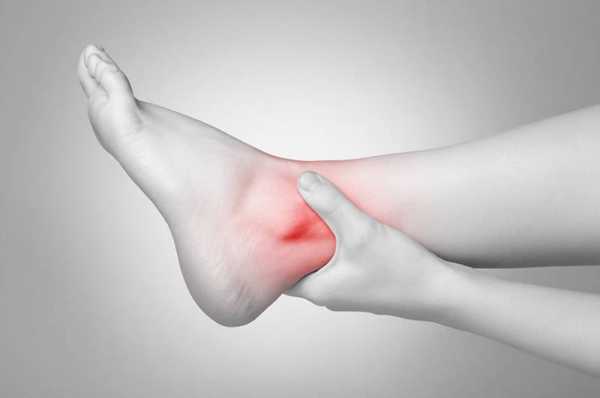
- Симптом «зимней стопы» - одутловатость и гиперемия подошв, трещины, шелушение.
В развитии атопического дерматита выделяют несколько фаз: младенческую (первые 1,5 года жизни), детскую (от 1,5 лет до периода полового созревания) и взрослую. В зависимости от возрастной динамики отмечаются особенности клинических симптомов и локализации кожных проявлений, однако ведущим симптомам во всех фазах остается сильнейший, постоянный или периодически возникающий кожный зуд.
Младенческая и детская фазы атопического дерматита характеризуются появлением на коже лица, конечностей, ягодиц участков эритемы ярко-розового цвета, на фоне которых возникают пузырьки (везикулы) и участки мокнутия с последующим образованием корочек и чешуек.
Во взрослой фазе очаги эритемы бледно-розового цвета с выраженным кожным рисунком и папулезными высыпаниями. Локализуются преимущественно в локтевых и подколенных сгибах, на лице и шее. Кожа сухая, грубая, с трещинами и участками шелушения.
При атопическом дерматите встречаются очаговые, распространенные или универсальные поражения кожи. Зонами типичной локализации высыпаний являются лицо (лоб, область вокруг рта, около глаз), кожа шеи, груди, спины, сгибательные поверхности конечностей, паховые складки, ягодицы. Обострять течение атопического дерматита могут растения, домашняя пыль, шерсть животных, плесень, сухие корма для рыбок. Часто атопический дерматит осложняется вирусной, грибковой или пиококковой инфекцией, является фоном для развития бронхиальной астмы, поллиноза и других аллергических заболеваний.
Осложнения
Главной причиной развития осложнений при атопическом дерматите служит постоянное травмирование кожи в результате ее расчесывания. Нарушение целостности кожи ведет к снижению ее защитных свойств и способствует присоединению микробной или грибковой инфекции.
Наиболее частым осложнением атопического дерматита являются бактериальные инфекции кожи – пиодермии. Они проявляются гнойничковыми высыпаниями на теле, конечностях, в волосистой части головы, которые, подсыхая, образуют корочки. При этом часто страдает общее самочувствие, повышается температура тела.
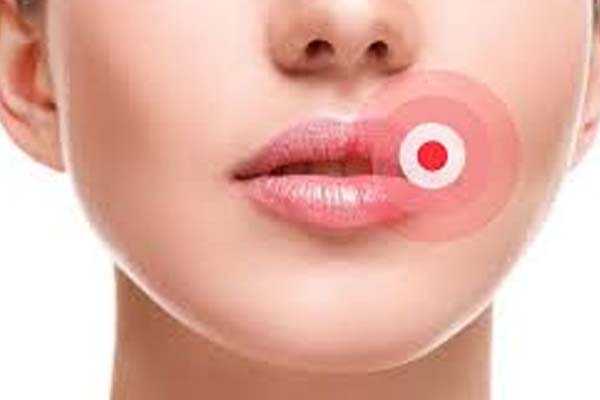
Вторыми по частоте возникновения осложнением атопического дерматита служат вирусные инфекции кожи. Их течение характеризуется образованием на коже пузырьков (везикул), заполненных прозрачной жидкостью. Возбудителем вирусных инфекций кожи является вирус простого герпеса. Наиболее часто поражается лицо (кожа вокруг губ, носа, ушных раковинах, на веках, щеках), слизистые оболочки (конъюнктива глаз, полость рта, горло, половые органы).
Осложнениями атопического дерматита нередко служат грибковые инфекции, вызываемые дрожжеподобными грибками. Зонами поражения у взрослых чаще являются складки кожи, ногти, кисти, стопы, волосистая часть головы, у детей - слизистая полости рта (молочница). Часто грибковое и бактериальное поражение наблюдаются вместе.
Лечение атопического дерматита
Лечение атопического дерматита проводится с учетом возрастной фазы, выраженности клиники, сопутствующих заболеваний и направлено на:
- исключение аллергического фактора
- десенсибилизацию (снижение чувствительности к аллергену) организма
- снятие зуда
- детоксикацию (очищение) организма
- снятие воспалительных процессов
- коррекцию выявленной сопутствующей патологии
- профилактику рецидивов атопического дерматита
- борьбу с осложнениями (при присоединении инфекции)
Для лечения атопического дерматита используются разные методы и лекарственные средства: диетотерапия, ПУВА-терапия, акупунктура, плазмаферез, специфическая гипосенсибилизация, лазерное лечение, кортикостероиды, аллергоглобулин, цитостатики, кромогликат натрия и т. д.
Диетотерапия
Регуляция питания и соблюдение диеты могут значительно улучшить состояние и предотвратить частые и выраженные обострения атопического дерматита. В периоды обострений атопического дерматита назначается гипоаллергенная диета. При этом из рациона убираются жареные рыба, мясо, овощи, наваристые рыбные и мясные бульоны, какао, шоколад, цитрусовые, черная смородина, земляника, дыня, мед, орехи, икра, грибы. Также полностью исключаются продукты, содержащие красители и консерванты: копчености, пряности, консервы и другие продукты. При атопическом дерматите показано соблюдение гипохлоридной диеты – ограничение употребляемой поваренной соли (однако, не меньше 3 г NaCl в сутки).
У пациентов с атопическим дерматитом наблюдается нарушение синтеза жирных кислот, поэтому диетотерапия должна включать в себя пищевые добавки, насыщенные жирными кислотами: растительные масла (оливковое, подсолнечное, соевое, кукурузное и др.), линолевую и линоленовую кислоты (витамин Ф-99).
Медикаментозное лечение
Лекарственная терапия в лечении атопического дерматита включает в себя применение транквилизаторов, противоаллергических, дезинтоксикационных и противовоспалительных средств. Наибольшее значение в практике лечения имеют препараты, обладающие противозудным действием – антигистаминные (противоаллергические) препараты и транквилизаторы. Антигистаминные средства используются для облегчения зуда и снятия отечности кожи, а также при других атопических состояниях (бронхиальная астма, поллиноз).
Существенным недостатком антигистаминных препаратов первого поколения (мебгидролин, клемастин, хлоропирамин, хифенадин) является быстро развивающееся привыкание организма. Поэтому смену этих препаратов необходимо проводить каждую неделю. Выраженный седативный эффект, ведущий к снижению концентрации внимания и нарушению координации движений, не позволяет применять препараты первого поколения в фармакотерапии людей некоторых профессий (водители, учащиеся, и др.). Из-за оказываемого атропиноподобного побочного действия противопоказанием к применению этих препаратов служит ряд заболеваний: глаукома, бронхиальная астма, аденома предстательной железы.
Значительно более безопасно в лечении атопического дерматита у лиц с сопутствующей патологией применение антигистаминных средств второго поколения (лоратадин, эбастин, астемизол, фексофенадин, цетиризин). К ним не развивается привыкание, отсутствует атропиноподобное побочное действие. Самым эффективным и безопасным на сегодняшний день антигистаминным препаратом, применяемым в лечении атопического дерматита, является лоратадин. Он хорошо переносится пациентами и наиболее часто используется в дерматологической практике для лечения атопии.
Для облегчения состояния пациентов при сильных приступах зуда назначаются средства, воздействующие на вегетативную и центральную нервную систему (снотворные, успокоительные средства, транквилизаторы). Применение кортикостероидных препаратов (метипреднизолона или триамцинолона) показано при ограниченных и распространенных поражениях кожи, а также при выраженном, нестерпимом зуде, не снимающимся другими медикаментами. Кортикостероиды назначаются на несколько дней для купирования острого приступа и отменяются с постепенным понижением дозы.
При тяжелом течении атопического дерматита и выраженных явлениях интоксикации применяется внутривенное вливание инфузионных растворов: декстрана, солей, физиологического раствора и др. В ряде случаев бывает целесообразным проведение гемосорбции или плазмафереза – методов экстракорпорального очищения крови. При развитии гнойных осложнений атопического дерматита обоснованным является применение антибиотиков широкого спектра действия в возрастных дозировках: эритромицин, доксициклин, метациклин в течение 7 дней. При присоединении герпетической инфекции назначаются противовирусные препараты - ацикловир или фамцикловир.
При рецидивирующем характере осложнений (бактериальные, вирусные, грибковые инфекции) назначаются иммуномодуляторы: солюсульфон, препараты тимуса, нуклеинат натрия, левамизол, инозин пранобекс и др. под контролем иммуноглобулинов крови.
Наружное лечение
Выбор метода наружной терапии зависит от характера воспалительного процесса, его распространенности, возраста пациента и наличия осложнений. При острых проявлениях атопического дерматита с мокнутием поверхности и корочками назначаются дезинфицирующие, подсушивающие и противовоспалительные примочки (настой чая, ромашки, жидкость Бурова). При купировании острого воспалительного процесса применяются пасты и мази с противозудными и противовоспалительными компонентами (ихтиолом 2-5%, дегтем 1-2%, нафталанской нефтью 2-10%, серой и др.). Ведущими препаратами для наружной терапии атопического дерматита остаются кортикостероидные мази и кремы. Они оказывают антигистаминное, противовоспалительное, противозудное и противоотечное действия.
Световое лечение атопического дерматита является вспомогательным методом и применяется при упорном характере заболевания. Процедуры УФО проводятся 3-4 раза в неделю, практически не вызывают побочных реакций (кроме эритемы).
Профилактика
Различают два вида профилактики атопического дерматита: первичную, направленную на предотвращение его возникновения, и вторичную – противорецидивную профилактику. Проведение мероприятий по первичной профилактике атопического дерматита должно начинаться еще в период внутриутробного развития ребенка, задолго до его рождения. Особую роль в этот период играют токсикозы беременной, прием медикаментов, профессиональные и пищевые аллергены.
Особое внимание вопросам профилактики атопического дерматита следует уделять на первом году жизни ребенка. В этот период важно избежать излишнего приема медикаментов, искусственного вскармливания, чтобы не создавать благоприятного фона для гиперчувствительности организма к различным аллергическим агентам. Соблюдение диеты в этот период не менее важно и для кормящей женщины.
Вторичная профилактика имеет своей целью предотвращение обострений атопического дерматита, а, в случае возникновения, - облегчение их протекания. Вторичная профилактика атопического дерматита включает в себя коррекцию выявленных хронических заболеваний, исключение воздействия провоцирующих заболевание факторов (биологических, химических, физических, психических), соблюдении гипоаллергенной и элиминационной диет и т. д. Профилактический прием десенсибилизирующих препаратов (кетотифена, кромогликата натрия) в периоды вероятных обострений (осень, весна) позволяет избежать рецидивов. В качестве противорецидивных мер при атопическом дерматите показано лечение на курортах Крыма, Черноморского побережья Кавказа и Средиземноморья.
Особое внимание следует уделять вопросам ежедневного ухода за кожей и правильному выбору белья и одежды. При ежедневном душе не следует мыться горячей водой с мочалкой. Желательно применять нежные гипоаллергенные сорта мыла (Dial, Dove, детское мыло) и теплый душ, а затем аккуратно промокнуть кожу мягким полотенцем, не растирая и не травмируя ее. Кожу следует постоянно увлажнять, питать и защищать от неблагоприятных факторов (солнца, ветра, мороза). Средства по уходу за кожей должны быть нейтральными не содержащими ароматизаторов и красителей. В белье и одежде следует отдавать предпочтение мягким натуральным тканям, не вызывающим зуд и раздражение, а также использовать постельные принадлежности с гипоаллергенными наполнителями.
Прогноз
Наиболее тяжелыми проявлениями атопического дерматита страдают дети, с возрастом частота обострений, их длительность и тяжесть становятся менее выраженными. Почти половина пациентов выздоравливает в возрасте 13-14 лет. Клиническим выздоровлением считается состояние, при котором симптомы атопического дерматита отсутствуют в течение 3–7 лет.
Периоды ремиссии при атопическом дерматите сопровождаются стиханием или исчезновением симптомов болезни. Промежуток времени между двумя обострениями может колебаться от нескольких недель до месяцев и даже лет. Тяжелые случаи атопического дерматита протекают практически без светлых промежутков, постоянно рецидивируя.
Прогрессирование атопического дерматита значительно повышает риск развития бронхиальной астмы, респираторной аллергии и др. заболеваний. Для атопиков чрезвычайно важным моментом является выбор профессиональной сферы деятельности. Им не подходят профессии, предусматривающие контакт с моющими средствами, водой, жирами, маслами, химическими веществами, пылью, животными и прочими раздражающими агентами.
К сожалению, невозможно полностью оградить себя от влияния окружающей среды, стрессов, болезней и т. д., а это значит, что всегда будут присутствовать факторы, обостряющие атопический дерматит. Однако, внимательное отношение к своему организму, знание особенностей течения заболевания, своевременная и активная профилактика позволяют значительно уменьшить проявления заболевания, продлить периоды ремиссии на многие годы и повысить качество жизни. И ни в коем случае не следует пытаться лечить атопический дерматит самостоятельно. Это может вызвать осложненные варианты течения заболевания и тяжелые последствия. Лечение атопического дерматита должны осуществлять врачи аллергологи и дерматовенерологи.
Осложнения атопического дерматита у детей
Наиболее часто (по статистике примерно у половины пациентов) дерматит — это первый этап так называемого атопического марша. Атопический марш — это серия различных проявлений аллергической реакции организма, сменяющих друг друга. В этом случае следом за атопическим дерматитом развивается аллергический ринит или конъюктивит. А на «финише» пациентов ждет бронхиальная астма. Все становится еще печальнее, когда вспоминаешь, что речь идет в основном о детях. Чтобы этого не произошло, важно устранить аллерген, который явился первопричиной кожного воспаления.
!Совет: если вы заметили на щеках, внутренней поверхности локтей и коленок сильно зудящую сыпь, не ждите бессонных ночей и кровавых корок от расчесов. Бегите к врачу! И ищите аллерген!
Все проявления атопического марша: дерматит, ринит, конъюктивит, астма — стадии одного и того же процесса в организме. Их нельзя лечить симптоматически — только комплексно. Причем, чем раньше начато лечение дерматита, тем вероятнее, что следующие стадии атопического марша не наступят. И наоборот, чем ярче проявляется атопический дерматит, тем выше вероятность развития следующей стадии атопического марша, например, астмы. Вот почему нельзя игнорировать проявления атопического дерматита и надеяться, что он пройдет «сам».
Еще одна распространенная проблема: при атопическом дерматите нельзя чесать кожу. Постоянное расчесывание приводит к нарушению ее защитных, барьерных свойств. И она становится более уязвимой для бактериальных инфекций и даже грибковых заболеваний. Расчесывание приводит к появлению ранок и трещинок, куда инфекции проникнуть становится еще проще. При этом ежедневная гигиена и уход становятся проблематичными: любая процедура вызывает боль и усиливает раздражение.
Важно: подружитесь с эмолентами – специальными кремами для атопичной кожи. Они повышают барьерные свойства кожи, увлажняя ее. Выкиньте мыло! Есть специальные средства для очищения кожи малышей.
Последствия атопического дерматита у детей и взрослых
Атопический дерматит представляет собой кожное заболевание, которое при отсутствии лечения быстро приобретает хронический характер. Патологию провоцируют нервно-аллергические факторы (внутренние и внешние).
Кожа после атопического дерматита отличается наличием повреждений – на ней могут присутствовать белые пятна, рубцы. Поэтому многие задаются вопросом, как восстановить кожу и устранить последствия болезни.
Атопический дерматит у детей после года
В зависимости от возраста ребенка, болезнь отличается различными симптомами, особенностями. На ее проявления влияет общее состояние малыша, его иммунной системы.
| Форма | Основные признаки |
| Младенческая | Развивается у детей после родов в возрасте от 2 месяцев до 3 лет. Атопический дерматит у детей после года зачастую протекает в виде покраснения кожи без мокнутия. Обычно болезнь поражает дерму лица, наружную часть рук, ног. Интенсивный зуд не отмечается. Патологию провоцирует контакт с аллергеном. Также это может быть реакция на прививки, после антибиотиков риск возникновения болезни увеличивается. |
| Детская | Данная форма болезни развивается в возрасте 3-12 лет. Обострения сопровождаются наличием:
На уплотненных участках отмечается сильная сухая, шероховатость кожи. Зачастую болезнь затрагивает мягкие ткани на сгибательных поверхностях ног, рук. Также может наблюдаться наличие пигментации на веках. Болезнь сопровождается различной степени интенсивности зудом. Требуется срочное медикаментозное лечение. |
| Подростковая | Данной форме атопического дерматита подвержены дети в возрасте 12-18 лет. Заболевание сопровождается развитием различной интенсивности воспаления. Пораженные участки утолщаются, кровоточат. Зачастую воспаление происходит на лице, шее, конечностях. Сопровождается интенсивным, болезненным зудом, нарушающим сон. |
Кожа после атопического дерматита
После стихания болезни, на пораженных кожных покровах отмечается их утолщение. Иногда кожа становиться тоньше. Последствие болезни – это излишне сухая, шершавая кожа, возможны трещины.
Для устранения данного состояния необходимо применять специализированные увлажняющие средства. Это могут быть крема, растворы или отвары.
В период ремиссии важно придерживаться гипоаллергенного режима, исключив из рациона и окружения раздражители. Это поможет избежать рецидивов и способствует восстановлению кожных покровов.
Белые пятна на коже
Данное состояние часто тревожит человека, перенесшего атопический дерматит или нейродермит. Белые пятна являются реакцией организма на перегруженность нервной системы. Данная симптоматика не отличается стойкостью, исчезает самостоятельно через некоторое время.
Если белые пятна не проходят, нужно обратиться к врачу, поскольку они также могут указывать на наличие других кожных заболеваний:
- Витилиго;
- Белый лишай;
- Отрубевидный или «пляжный» лишай;
- Псориаз.
Дырочки и рубцы на лице после дерматита
Довольно часто после дерматита на лице остаются дырочки, рубцы. Для их устранения применяются крема и мази, способствующие регенерации тканей. Не исключены витаминно-минеральные комплексы с иммуномодуляторами. Среди самых эффективных средств для восстановления дермы лица можно выделить:
- Эмолиум;
- Эплан;
- Лостерин;
- Липикар;
- Бепантен;
- Гидрокортизоновая мазь;
- Радевит;
- Ихтиоловая мазь.
Как восстановить кожу
Для восстановления поврежденных кожных покровов необходимо соблюдать некоторые рекомендации.
- Для гигиенических процедур лучше использовать отфильтрованную, дистиллированную воду – хлорированная вода может спровоцировать обострение болезни.
- Для восстановления уровня pH требуется применение специальных гипоаллергенных косметических средств.
- Одежду выбирать исключительно из натуральной хлопчатобумажной ткани. От шерстяных и грубых материалов лучше отказаться или надевать их поверх другой одежды.
- Проводить в доме регулярные влажные уборки. Важно полностью исключить вероятность контакта с внешними аллергенами – пылью, шерстью животных, пыльцой.
- Соблюдение диеты – из рациона обязательно исключаются все высокоаллергенные продукты.
- Бытовая химия, моющие средства, стиральные порошки не должны содержать агрессивные химические соединения.
- Во время отдыха обязательно использовать косметику для защиты от ультрафиолета.
Для устранения последствий болезни важно придерживаться рекомендаций врача, в противном случае можно усугубить проблему.
Атопический дерматит – довольно распространенная патология, с которой сталкиваются взрослые и дети. Даже своевременно оказанная медицинская помощь не может полностью исключить развитие возможных негативных последствий болезни. Однако, при правильном подходе можно в короткие сроки устранить любые проявления дерматита.
Атопический дерматит. 5 принципов лечения. Ответы на частые вопросы

Дорогие друзья, здравствуйте!
Сегодня поговорим об атопическом дерматите. Что это такое? Почему возникает? Как проявляется? Что может вызывать его обострения? Какие принципы лечения существуют? Как он связан с аллергией? Почему с ним так сложно справиться?
Поехали!
Что такое атопический дерматит?
Слово «атопический» в переводе означает что-то нетипичное, отличное от других. В частности, при этом заболевании отмечается необычная реакция на самые обычные факторы внешней среды. Например, на воду, пыль.
Атопический дерматит – это хроническое воспалительное заболевание кожи, при котором периоды обострения сменяются периодами ремиссии.
Почему возникает атопический дерматит?
Это заболевание наследственно обусловленное.
По наследству передаются:
1. неспособность иммунной системы адекватно реагировать на различные внешние и внутренние факторы, о которых речь пойдет дальше.
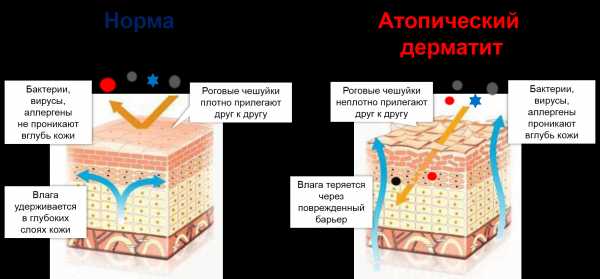
2. мутация гена, отвечающего за нормальную работу рогового слоя эпидермиса. Это самый верхний его слой, состоящий из роговых чешуек.
Подобно кирпичам в кирпичной стенке, роговые чешуйки в норме плотно прилегают друг к другу. Благодаря этому они удерживают влагу в более глубоких слоях кожи и защищают ее от пересыхания.
Помимо этого, роговой слой – это наш щит от вирусов, бактерий, частиц пыли, агрессивных веществ, попадающих на кожу и пр.
Он частично проницаем для каких-то веществ. Иначе, наружные средства, наносимые на кожу, не имели бы никакого смысла.
Но главное, чтобы он не был ИЗБЫТОЧНО проницаем.
При атопическом дерматите главная причина кожных проявлений – не аллергия, как считали раньше, а несостоятельность барьерной функции рогового слоя эпидермиса.
Если не лезть глубоко в патогенез, это заболевание возникает потому, что на генетическом уровне произошла мутация белка филаггрина (FLG), который у здоровых людей обеспечивает крепкие связи между чешуйками рогового слоя эпидермиса. Поэтому они лежат плотно прижавшись друг к другу.
При атопическом дерматите эти связи очень рыхлые. Между клетками рогового слоя остаются «дырки», и через них из глубоких слоев кожи уходит влага.
Посмотрите:
Обезвоженная кожа чрезмерно чувствительна к внешним раздражителям (синтетика, шерсть, пыль, жара, холод и пр.).
Поврежденный эпидермальный барьер становится проницаемым для различных аллергенов, химических веществ, вирусов, бактерий.
Развивается хроническое воспаление как реакция иммунной системы на них.
Сухость кожи плюс воспаление дают сильнейший зуд.
Присоединяется инфекция. Чаще всего это золотистый стафилококк.
3 основных симптома атопического дерматита
Для атопического дерматита характерны три симптома:
1. Генерализованная (распространенная) сухость кожи.
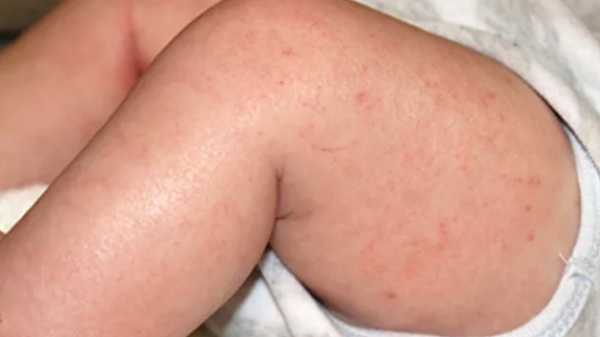
У взрослых сухость сопровождается уплотнением кожи и усилением кожного рисунка.
2. Участки покраснений с чешуйками, иногда с мокнутием.
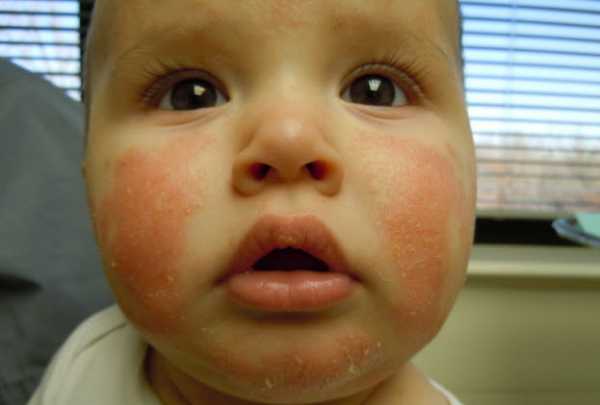
3. Зуд. Это обязательный признак атопического дерматитата.
Чтобы вы понимали, что испытывает больной при этом заболевании, небольшой отрывок-воспоминание человека, у которого в детстве было это заболевание:
«Главный бич людей с атопическим дерматитом — зуд.
Вы чешетесь. Нет, не так. Вы раздираете себя.
Чесаться — это боль и сладость одновременно. Какой-то лютый кайф и адские муки. Разодрать бёдра до крови, оставить ссадины на щиколотках и набухшие борозды на плечах или подмышках. Зуд разъедает тело изнутри.
Я ворочаюсь и с трудом засыпаю — каждый катышек на простыне мне враг. Не могу нормально принять душ, мучаюсь в шерстяных свитерах и колючих колготках».
Самое ужасное, что чаще всего атопический дерматит появляется у совсем крох: в 2-3 месяца жизни. И если взрослый хоть как-то может себя контролировать, то малышу не скажешь: «потерпи», «не чеши».
Страдание испытывает не только сам больной. Страдает вся семья, потому что спокойно смотреть на мучения близкого человека, а тем более, маленького ребенка, невозможно.
Где располагаются высыпания?
Локализация высыпаний в разных возрастных группах отличается.
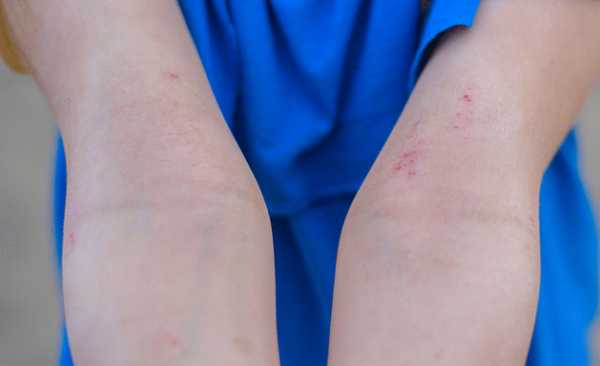
У грудничков чаще всего это щеки, туловище, разгибательные поверхности конечностей. Посмотрите:
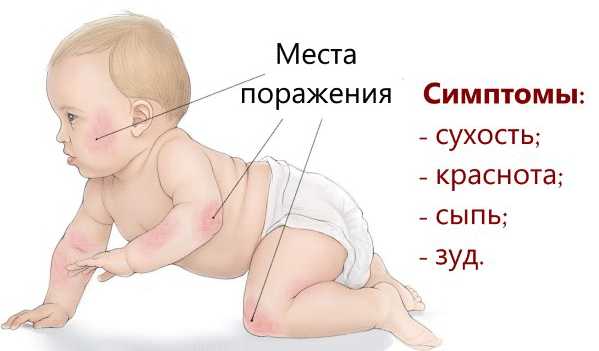
Начиная с двухлетнего возраста и у взрослых высыпания локализуются на сгибательных поверхностях ног, рук, т.е. в области локтевого сгиба, в подколенных ямках, на сгибе голеностопного сустава.
Как связаны пищевая аллергия и атопический дерматит?
Довольно долгое время считали, что атопический дерматит – это следствие пищевой аллергии.
Больные годами сидели на гипоаллергенной диете. Под строгим запретом были яйца, птица, рыба, овощи и фрукты ярко-красного и оранжевого цвета, цитрусовые, орехи, мед, кондитерские изделия, кофе, какао, грибы, копчености и пр.
Но оказалось, что пищевая аллергия при атопическом дерматите — это сопутствующая патология, которая может вызвать его обострение.
Если у человека есть аллергия на какой-то продукт, то попадая в ЖКТ и всасываясь в кровь, он вызывает бурную реакцию иммунной системы, в результате которой усиливаются покраснение кожи и зуд.
Важно:
Пищевая аллергия выявляется только у трети больных с атопическим дерматитом, поэтому сейчас врачи НЕ назначают всем подряд гипоаллергенную диету, как это было раньше.
Важно четко понимать, на какой продукт возникает обострение.
Если после употребления определенного продукта симптомы в одних случаях усиливаются, а в других нет, он не является аллергеном, и исключать его из питания не нужно.
Продукт-аллерген ВСЕГДА даст обострение атопического дерматита.
То же касается и диеты кормящей мамы.
Триггеры атопического дерматита
В результате дефекта эпидермального барьера кожа настолько чувствительна, что вызвать обострение могут самые разные факторы.
Перечислю основные:
- Жесткая вода.
- Сухой воздух.
- Перепады температур.
- Табачный дым.
- Мыло и обычные моющие средства (они повышают pH кожи, и она становится еще более чувствительной к различным повреждающим факторам).
- Шерстяная, синтетическая и просто жесткая одежда.
- Стиральный порошок, который остался на одежде или постельном белье после плохого прополаскивания.
- Различные добавки, входящие в состав наружных средств.
- Некоторые пищевые продукты (у 30% больных).
- Клещи домашней пыли.
- Шерсть домашних животных.
- Пыльца растений.
- Стресс (в основном, у взрослых).
Принципы лечения атопического дерматита
Они складываются из патогенеза заболевания.
- Раз кожа теряет влагу, нужно ее увлажнять и главное, сделать так, чтобы эта влага в ней сохранялась.
- Поскольку атопический дерматит -это хроническое воспаление кожи, нужны противовоспалительные средства.
- Основный и самый мучительный симптом — зуд. Зуд мешает жить, спать. Кроме того, расчесывания кожи приводят к ее повреждениям и риску инфицирования. Поэтому третий принцип лечения — контроль зуда.
- Если инфицирование все-таки произошло, врач подключает антибактериальную терапию.
- Крайне важно устранить факторы, вызывающие обострение дерматита.
Разберем все по порядку.
Принцип 1. Увлажнение кожи и сохранение в ней влаги
Увлажнение кожи при атопическом дерматите — это не профилактическая мера, а самая что ни на есть лечебная, учитывая патогенез заболевания.
Ежедневно по нескольку раз в день необходимо увлажнять кожу ребенка эмолентами.
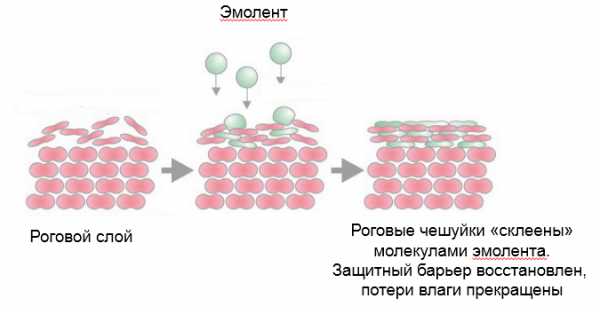
Эмоленты (эмоллиенты) – это жиры и жироподобные вещества, которые проникают в роговой слой эпидермиса, оказывают смягчающее и увлажняющее действие за счет того, что предотвращают потерю влаги.
Чаще всего из эмолентов врачи рекомендуют:
- Локобейз Рипеа.
- Липобейз.
- Mustela Stelatopia.
- Средства линейки Эмолиум.
- Средства линейки Топикрем.
- Средства линейки Липикар АР+ La Roche-Posay.
- Avene TriXera.
- Средства A-Derma Exomega.
Кратность нанесения эмолента зависит от степени тяжести атопического дерматита. В среднем 3-4 раза в день, но может быть и чаще.
Обязательно наносить эмолент после купания: промокнули кожу полотенцем, и на еще влажную кожу сразу нанесли эмолент, который будет удерживать эту влагу.
Раз кожа увлажнена, исчезают чувство стянутости, зуд. А вместе с ними – плач, беспокойство, риск инфицирования.
Но эмолент будет работать только в том случае, если наносить его ЩЕДРО.
Расход его в неделю в зависимости от возраста должен быть не менее 250-500 мл.
Поэтому если для покупателя эмолент, который он приобретает в аптеке, дорогой, нужно подобрать такой, чтобы он и ребенку подходил, и родительскому кошельку. Ведь приобретать его придется постоянно.
Как подобрать эмолент?
Эмолент подбирается методом «тыка». У каждого конкретного больного кожа может по-своему реагировать на вещества, входящие в состав эмолента.
Для маленьких деток (до 2-3 лет) лучше не использовать средства, в которых содержится мочевина. Она может вызывать жжение.
Не нужно рекомендовать посетителю сразу полведра большую расфасовку нового для ребенка средства. Будет обидно, если не подойдет.
Важно:
Кто-то использует для ухода за атопичной кожей ребенка обычный детский крем.
Детский крем – это не эмолент! Он не способен удерживать влагу в коже.
Принцип 2. Противовоспалительная терапия
Средства первой линии
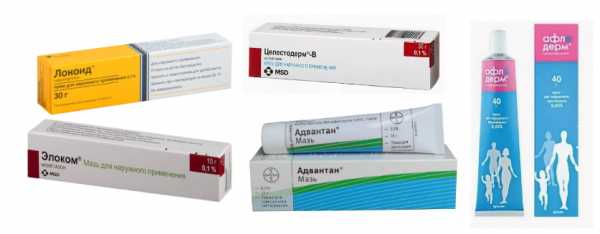
Противовоспалительные препараты первой линии – топические стероиды: Элоком, Афлодерм, Адвантан, Локоид, Целестодерм-В, Белодерм и др.
Они уменьшают воспаление, снимают покраснение, зуд, отек.
Современные гормональные средства для лечения атопического дерматита – это минимум системного действия и максимум безопасности.
Оптимальная форма при выраженной сухости кожи без мокнутия – форма мази. В ней много липидов, которые заменяют собой нарушенный липидный слой эпидермиса и удерживают влагу.
При мокнутии применяются кремы, гели. В них меньше липидов, и они не препятствуют испарению излишка воды с поверхности кожи.
Кремы и гели рекомендуются также при локализации воспалительных участков в области складок: локтевых, подколенных и пр.
Помимо этого, для нанесения на область складок можно рекомендовать лосьоны, эмульсии, т.к. эпидермис здесь очень тонкий, и нужна форма с минимальным проникновением вглубь кожи, чтобы уменьшить риск системных побочных эффектов.
Грудничкам чаще всего рекомендуются Адвантан (он идет с 4 мес.) и Локоид (с 6 мес.). Они считаются самыми безопасными.
Продолжительность применения топического стероида при обострении может быть разной. Это зависит от степени тяжести заболевания, силы стероида (по силе действия они делятся на несколько классов), локализации высыпаний. Например, на лице они, как правило, используются не более 3-5 дней, т.к. здесь всасываемость стероида намного выше, чем, допустим, на предплечьях.
В любом случае, врачи стремятся минимизировать длительность применения топического стероида настолько, насколько позволяет симптоматика. Если после 10-14 дней применения топического стероида эффект незначительный или отсутствует, обычно меняют его на противовоспалительный препарат второй линии.
При легком течении заболевания врач может назначить стероид местно не ежедневно, а 2-3 раза в неделю.
Но самый эффективный путь снизить суммарную дозу топического стероида во время обострения – постоянно применять эмоленты вне обострения и при малейших признаках обострения начать применять топический стероид.
Важно:
1. Топический стероид нельзя наносить на область век из-за риска развития глаукомы, и на область вокруг рта – он может стать причиной периорального дерматита.
2. Не рекомендуется смешивать топический стероид с детским кремом, как это иногда советуют врачи-педиатры, т.к. частоту побочных эффектов это не снижает, а вот на эффективности средства сказывается, поскольку меняется его фармакокинетика.
Средства второй линии
Противовоспалительные препараты второй линии – это ингибиторы кальциневрина — белка, отвечающего за синтез и высвобождение биологически активных веществ, запускающих воспалительную реакцию в коже.
К этой группе относятся пимекролимус (крем Элидел) и такролимус (мазь Протопик).
Как они действуют?
Они подавляют чрезмерно бурную реакцию иммунной системы на воздействие триггеров, вызывающих обострение.
По сути, это местные иммуносупрессоры.
Пимекролимус (1% крем Элидел) разрешен с 3 месяцев, может наноситься на любую часть тела, включая лицо, складки, шею.
После нанесения Элидела возможны жжение, зуд, покраснение кожи. Иногда бывают нагноение, герпетические высыпания, дерматит, фурункулы (из-за иммуносупрессивного действия).
Такролимус (Протопик) показан с 2 до 16 лет в виде 0,03% мази, а взрослым – в виде 0,1% мази. Впоследствии, по мере стихания симптоматики, 0,1% мазь может быть заменена на 0,03%.
Побочные реакции аналогичны препарату Элидел.
Протопик тоже можно наносить на лицо, шею, складки.
Элидел применяется при легких и среднетяжелых формах атопического дерматита. Протопик – при среднетяжелых и тяжелых формах болезни.
Оба средства назначаются в том случае, если топические стероиды оказались неэффективными или малоэффективными. Или имеются противопоказания к ним.
Несомненный плюс препаратов Элидел и Протопик по сравнению с гормональными средствами – их можно применять длительно вплоть до полного очищения кожи. Только кратность применения уменьшается.
Элидел и Протопик назначаются также для профилактики обострений в качестве поддерживающей терапии.
Протопик нельзя использовать при иммунодефицитных состояниях и на фоне применения иммуносупрессоров.
Принцип 3. Контроль зуда
Как вы, наверное, уже поняли, зуд при атопическом дерматите – это не просто неприятный симптом. Это нарушение сна, причем, не только у ребенка, но и у всех домочадцев, т.к. малыш сам не может спать и другим не дает.
Зуд – это прямой путь к осложнению, поскольку через места расчесов с поверхности вглубь кожи проникнут патогенные микробы и начнут там плодиться и размножаться, и тогда помочь больному значительно сложнее и затратнее.
Мы с вами привыкли, что зуд снимается, прежде всего, антигистаминными препаратами. Но при атопическом дерматите главное средство для контроля зуда — это топические стероиды. Они в короткие сроки уменьшают симптоматику и улучшают самочувствие.
Роль гистамина в развитии хронического воспаления при атопическом дерматите незначительна. Антигистаминные средства применяются исключительно для уменьшения зуда и улучшения сна. Посему многие врачи отдают предпочтение антигистаминным препаратам 1 поколения, которые известны своим седативным эффектом.
Правда, сейчас возрастные ограничения к некоторым средствам пересмотрены, и если раньше супрастин назначался по ¼ таб. с 1 месяца, то сейчас он идет с 3 лет.
Полагаю, что некоторые доктора по-прежнему назначают его с месяца, т.к. альтернативы ему среди препаратов 2 поколения нет.
Но вы, разумеется, будете рекомендовать антигистаминные средства согласно инструкции. Совсем малышам подойдут только капли Фенистил (с 1 мес.), с 6 мес. — Зиртек капли.
Принцип 4. Антибактериальная терапия
Если все-таки произошло инфицирование кожи (появились гнойнички, которые вскрываются с образованием желтых корочек), врач местно назначает комбинированное средство: гормон + антибиотик. Это Целестодерм-В с гарамицином, Белогент, Акридерм Гента и др.
Если местные средства не справляются со своей задачей, в ход идет системная противомикробная терапия: антибиотики, бактериофаги.
Принцип 5. Устранение факторов, вызывающих обострение дерматита
Чтобы уменьшить частоту и риск обострений атопического дерматита, нужно по возможности избегать триггеров.
Как это сделать?
- Не курить в присутствии атопика.
- Установить увлажнитель воздуха в комнате.
- Регулярно проветривать помещение.
- Носить одежду из хлопчатобумажной ткани.
- Пристроить в хорошие руки своего домашнего питомца, если с обострением дерматита никак не получается справиться.
- Исключить мыло и стандартные моющие средства. Пользоваться специальными для атопичной кожи.
- Тщательно подбирать стиральный порошок, хорошо прополаскивать после стирки одежду.
- Исключить из рациона пищевой аллерген, если таковой есть.
- Смягчать воду перед купанием специальными средствами.
- Не кутать ребенка, чтобы он не потел. С пОтом еще больше теряется влага.
Ответы на частые вопросы по атопическому дерматиту
Вопрос 1:
Если в роду ни у кого не было ничего подобного, почему у ребенка возник атопический дерматит?
Ответ:
Во-первых, мы не можем знать болячки всех наших предков.
Во-вторых, возможно, по каким-то причинам возникла новая мутация гена филаггрина именно у этого ребенка. В дальнейшем его потомки родятся с высокой вероятностью атопического дерматита.
Вопрос 2:
Аллергический и атопический дерматит – это одно и то же?
Ответ:
Нет.
Аллергический дерматит может быть у любого человека, у которого есть повышенная чувствительность к какому-то веществу или продукту.
Аллергический дерматит возникает только при встрече с аллергеном.
Атопический дерматит – это генетическая особенность защитного барьера кожи, поэтому совсем необязательна встреча с аллергеном, чтобы возникло обострение. Иногда обычное купание в жесткой воде вызывает обострение.
При аллергическом дерматите виновник высыпаний — аллерген.
При атопическом дерматите виновник высыпаний – несовершенный защитный барьер кожи.
Вопрос 3:
Может ли атопический дерматит с возрастом пройти?
Ответ:
Да. У многих детей, у кого-то к 4-5 годам, у кого-то к школе, проявления атопического дерматита сходят на нет.
Вопрос 4:
Какой порядок нанесения местного противовоспалительного средства и эмолента?
Ответ:
О порядке нанесения гормона и эмолента: сначала гормон, а через несколько минут эмолент (после того, как гормон всосался).
Но после купания лучше изменить порядок: пока еще кожа влажная, нанести эмолент, чтобы он удерживал влагу, а через несколько минут — гормон.
О порядке нанесения препарата Элидел и эмолента:
В инструкции сказано, что сначала Элидел, а потом сразу можно нанести смягчающее средство.
После купания: сначала эмолент, затем Элидел.
О порядке нанесения препарата Протопик и эмолента:
В инструкции читаем, что в течение 2 часов на участках кожи, на которые наносилась мазь Протопик, нельзя использовать смягчающие средства.
Вопрос 5:
Нужно ли рекомендовать сорбент при атопическом дерматите?
Ответ:
Обострения атопического дерматита в большинстве случаев не связаны с тем, что попадает в желудочно-кишечный тракт. Поэтому в рекомендациях по лечению атопического дерматита вы не найдете сорбентов.
Но если атопический дерматит сочетается с пищевой аллергией, и обострение случилось после употребления в пищу продукта-аллергена, применение сорбента оправдано.
Вопрос 6.
Нужны ли пробиотики при атопическом дерматите?
Ответ:
Хотя многие врачи рекомендуют пробиотики при атопическом дерматите, на самом деле они не нужны. Ну, подумайте сами: как может пробиотик помочь в восстановлении нарушенного эпидермального барьера? Как он может повлиять на генетически обусловленную особенность иммунного ответа?
Никак.
Вопрос 7:
Нужно ли наносить эмолент на открытые участки тела в холодное время года перед выходом на улицу?
Ответ:
Обязательно, только не совсем перед выходом, а минут за 40.
Вопрос 8:
Как правильно купать ребенка с атопическим дерматитом?
Ответ:
Врачи дают такие рекомендации:
- Купать при температуре 33-34 градуса не больше 10 минут.
- Смягчать воду специальными средствами для смягчения воды.
- Не пользоваться душем.
- Вместо губки — мягкая ткань.
- После купания тело не вытирать, а промокнуть полотенцем и сразу нанести эмолент.
Вопрос 9:
Почему атопический дерматит проходит на море, а потом опять появляется?
Потому что на море – минимум одежды, максимум влажности и частые погружения в воду. Кожа насыщается влагой. Ей хорошо, она счастлива и спокойно реагирует на триггеры, которые мы разбирали выше.
Помимо этого, благотворное действие оказывают ультрафиолетовые лучи.
В схемах лечения атопического дерматита врачи иногда назначают общее УФО.
Вопрос 10:
Нужно ли наносить эмоленты в период ремиссии?
Ответ:
Обязательно! Это позволит уменьшить потери кожей влаги, предупредить избыточную сухость кожи и все, что за этим последует.
Вопрос 11:
Эмолент наносится только на проблемные места или на всю кожу?
Ответ:
На всю.
Вопрос 12:
Оправдано ли купание ребенка с использованием череды, чистотела?
Ответ:
Нет, не оправдано. Во-первых, они сами могут быть триггерами и вызвать обострение. Во-вторых, череда еще больше сушит кожу.
Вопрос 13:
Почему так сложно бывает справиться с обострением атопического дерматита?
Ответ:
Для этого есть множество причин:
- Не используют эмоленты совсем или используют их только вне обострения.
- Применяют эмоленты в символических количествах, которые не в состоянии как следует увлажнить кожу. Еще раз повторю: расход эмолента должен быть 250-500 мл в неделю, не меньше.
- Не подобран оптимальный эмолент.
- В качестве эмолента используется детский крем или что-то подобное.
- Не устранены триггеры (см. выше), поддерживающие хроническое воспаление в коже.
- Мама ребенка боится применять гормоны. А есть врачи, которые боятся их назначать. При атопическом дерматите топические стероиды — основные средства лечения.
- Неправильно подобрана форма топического стероида.
- Стараются вылечить атопический дерматит «изнутри» диетой, антигистаминными средствами, сорбентами, пробиотиками, бактериофагами, хотя причина его — нарушение защитного кожного барьера, и нужно лечить его «снаружи».
Вот и все на сегодня.
Если у вас остались вопросы, пишите ниже в окошечке комментариев.
А у меня к вам такой вопрос:
«С какими запросами и вопросами покупателей, которые касались атопического дерматита, вам приходилось сталкиваться?»
Пишите! Мне думается, что эту тему мы еще продолжим.
До новой встречи на блоге «Аптека для Человека»!
С любовью к вам, Марина Кузнецова
P.S. На этом сайте вы можете приобрести книги для Аптекаря по повышению среднего чека, секретам аптечных продаж, ортопедическим товарам, фарм. мерчендайзингу, а также сборники статей блога. Все подробности здесь.
Атопический дерматит у взрослых - симптомы и лечение дерматита у взрослых
Среди всех кожных заболеваний одним из самых сложных для лечения, распространенных и неприятных является атопический дерматит. Раньше болезнь считалась исключительно детской. Однако это не так. Многие взрослые люди также сталкиваются с проявлениями этой патологии.
Описание болезни
Болезни кожи (дерматозы) были известны очень давно. Однако впервые разновидность дерматоза, который теперь называется атопическим, была описана в 30-е гг. 20 века. Тогда же появился термин «атопия», означающий наследственную склонность к повышенной чувствительности к аллергенам.
В медицине дерматитом принято называть воспаление кожи. Следовательно, атопический дерматит – это воспаление кожи, к которому имеется наследственная склонность.
Иногда в медицинской литературе можно встретить описание болезни, но под другим названием, например, атопическая экзема, нейродермит, почесуха. Однако все это названия одного и того же заболевания – атопического дерматита.
В отличие от многих других кожных заболеваний, нейродермит не относится к заразным болезням и при контакте не передается от человека к человеку.
Атопическим дерматитом называют не всякий дерматоз, а только тот, который имеет определенные признаки. Ученые относят атопический дерматит к аллергическим заболеваниям. Аллергия – это реакция иммунной системы на внешние раздражители, протекающая по патологическому типу. Следовательно, и в основе атопического дерматита лежит воздействие на организм аллергенов.
Важную роль в развитии дерматитов играют белки-иммуноглобулины, вырабатываемые иммунными клетками – лимфоцитами. Иммуноглобулины представляют собой антитела, которые призваны бороться с чужеродными агентами. В частности, при аллергических реакциях наблюдается повышенное содержание в крови иммуноглобулинов типа Е. Поэтому по анализу крови, узнав количество содержащихся в ней иммуноглобулинов Е, можно определить повышенную сенсибилизацию организма.
Основные аллергены:
- пыль,
- пыльца,
- препараты бытовой химии,
- косметика,
- лекарства (прежде всего, антибиотики из групп сульфаниламидов и пенициллинов),
- продукты питания,
- шерсть и слюна животных,
- синтетические материалы.
Существует также профессиональный риск развития или обострения атопической экземы. Дерматит чаще всего встречается у людей, работающих с моющими средствами, косметикой, лекарственными препаратами, промышленными химикатами. Это медицинский персонал, косметологи, химики, уборщики, строители.
Основные способы проникновения аллергенов в организм:
- воздушный (через органы дыхания),
- контактный (при непосредственном контакте с коже),
- пищевой (через пищеварительный тракт).
Очень многие вещества из окружающего нас мира могут стать причиной аллергической реакции. И предсказать заранее, к какому веществу будет чувствителен новорожденный малыш, нельзя.
Нейродермит может сопровождаться другими аллергическими заболеваниями:
• в 25% случаев — ринитом
• в 35% случаев — бронхиальной астмой
• в 10% случаев – поллинозом
Наследственная обусловленность болезни
Однако основным отличием атопической экземы от прочих аллергических дерматитов является генетическая обусловленность болезни. Учеными выделены определенные гены, ответственные за предрасположенность к нейродермиту. Это значит, что болезнь во многом имеет наследственную природу. То есть, если атопия наблюдалась у одного или обоих родителей, то шансы того, что у ребенка появится это заболевание, резко увеличиваются.
Если у одного из родителей наблюдался атопический дерматит, то с вероятностью в 40-60% он передаст болезнь ребенку. Вероятность передачи заболевания от матери несколько выше. А если больны были и папа, и мама, то болезнь появится у их детей в 80% случаев. С другой стороны, многие заболевшие (примерно 20%) не имеют родителей, страдавших данным заболеванием.
Как уже отмечалось, атопическая экзема считается детской болезнью. Однако на самом деле это означает лишь то, что она проявляется чаще всего на первом году жизни. Дальше развитие ситуации может идти двумя путями. Или иммунитет ребенка постепенно крепнет и справляется с дерматитом (в этом ему помогают, конечно, лечебные процедуры). Или же болезнь вместе с человеком «взрослеет» и становится все сильнее. Иными словами, «детская» болезнь сопровождает человека и после достижения им совершеннолетия. Это происходит у 20-40% людей. И в таком случае вылечить забо
Атопический дерматит — симптомы, причины, лечение, последствия, фото
Лечить атопический дерматит может педиатр, потому что этот диагноз приходится ставить при осмотре едва ли не каждого второго грудничка. При хронических, осложненных формах следует обратиться за консультацией к детскому аллергологу, дерматологу, иммунологу, гастроэнтерологу, неврологу. Какое лечение при атопическом дерматите может назначить врач?
Антигистаминные препараты
Применяются в виде наружных средств - мазей. Наиболее известный препарат «Фенистил-гель». Также выпускаются в форме таблеток, растворов, капель и суспензии. Эти лекарства не лечат причину заболевания, только помогают нейтрализовать гистамин в крови, снять зуд и отечность. Существуют первое и второе поколения антигистаминных препаратов. К первому относятся — «Супрастин», «Тавегил», «Димедрол», «Фенкарол», «Диазолин», «Пипольфен». Они обладают выраженным седативным действием, поэтому их нельзя принимать долго.Антигистаминные лекарства нового поколения можно пить в течение нескольких месяцев. Наиболее известные препараты: «Эриус», «Цетрин», «Кларитин», «Зиртек», «Терфен». Не вызывают сонливости и выраженного побочного действия. Эффективность антигистаминных средств в некоторых клинических случаях сомнительна, поэтому врач не всегда может назначить эти лекарства.
Гормональные кортикостероиды для наружного применения
У гормональных мазей высокая эффективность, но масса побочных эффектов. Их длительное применение может привести к сухости, атрофии кожи, снижению иммунитета, вторичным инфекциям, угнетению функции надпочечников, печени, почек, сердца и т.д. Различают 7 групп кортикостероидов по силе воздействия: слабые и безопасные гормональные мази, средней активности и сильные, с выраженным побочным действием. Их применяют в зависимости от степени атопического дерматита, при хронических, рецидивирующих формах, сильных воспалительных процессах на коже. Мазать нужно только новые поражения, на лице и шее применять слабые гормональные мази. Лечение аллергического дерматита у грудничка гормональными препаратами требует особого внимания, поскольку кожа у малыша нежная и чувствительная. Только врач может назначить гормональные мази, которые нужно применять коротким курсом. К препаратам слабого действия относятся: «Гидрокортизон», «Преднизолон». Препараты умеренного действия: «Фтодерм», «Цинакорт», «Дезоксиметазон», «Афлодерм». Сильного действия: «Адвантан», «Апулеин» «Синалар», «Флукорт», «Целедерм», «Элоком», «Кутивейт» и другие. Негормональные средства для наружного применения Можно применять различные кремы и мази, которые обладают противовоспалительным, увлажняющим, антисептическим, заживляющим действием, способствуют быстрой регенерации тканей. К ним относятся: «Бепантен», «Пантодерм», «Цинокап», «Эплан», «Тимоген», «Солкосерил», «Видестим», «Айсида», «Деситин», «Нафтадерм», «Лостерин», «Гистан», «Протопик» и другие средства.Препараты для нормализации пищеварения
Показаны, если атопический дерматит протекает на фоне постоянных сбоев в работе кишечника: частые запоры, вздутие, дисбактериоз. Врач может назначить ферменты («Креон», «Фестал», «Панкреатин»), желчегонные препараты, сорбенты. При дисбактериозе назначаются пробиотики для нормализации микрофлоры кишечника.Иммуномодуляторы
Применяются только по назначению иммунолога после ряда обследований, которые выявляют иммунную недостаточность. Показаны в случаях хронических, тяжелых форм, когда другие способы лечения малоэффективны. Применение иммуномодуляторов опасно, если у родителей ребенка есть наследственные аутоиммунные заболевания - сахарный диабет, витилиго, артрит, красная волчанка и другие. Эти препараты могут привести к чрезмерной стимуляции иммунной системы, организм начнет бороться с собственными здоровыми клетками. Аллергические реакции, наоборот, могут усилиться.Антибиотики
Применяются только тогда, когда возникли вторичные инфекционные поражения бактериальной природы - чаще всего золотистый стафилококк и стрептококк. Сначала воспалительные очаги обрабатываются антисептиками - зеленка, перекись, фукорцин. Могут использоваться препараты «Хлоргексидин», «Фукасептол». Затем применяются антибактериальные мази: левомицетиновая, тетрациклиновая, эритромициновая, цинковая, неомициновая, гентамициновая, банеоциновая, синтомициновая и другие. При сильном воспалительном процессе и больших очагах поражения кожи чаще применяются антибиотики группы пенициллинов, цефалоспоринов, макролидов. Стоит еще раз подчеркнуть: только врач диагностирует инфекционные осложнения и назначает антибактериальное лечение.Антигрибковые препараты
Назначаются при вторичном поражении кожи грибковыми инфекциями. Применяются кремы и мази для наружного применения с такими действующими веществами: натамицин, изоконазол, клотримазол.Дополнительные средства
Часто при детском дерматите назначаются витамины В6 и В15. Они способствуют быстрой регенерации кожи, выведению токсинов из организма, повышают иммунитет. Однако у некоторых детей возникают аллергические реакции на эти витамины. Врач может порекомендовать примочки из лекарственных трав, а также применение травяных отваров и настоев внутрь. Также применяются методы физиотерапии: ультрафиолетовое излучение, магнитные поля, электросон, углеродные, грязевые, минеральные ванны.Народные средства
Лечение атопического дерматита у детей народными средствами подразумевает применение различных травяных отваров, настоек, компрессов, примочек. Наиболее известные и часто применяемые - череда, чистотел, ромашка, календула, березовые почки. Можно делать лечебные ванны в домашних условиях с добавлением морской соли, травы тысячелистника, крапивы, березовых почек, череды, ромашки. Хорошо снимают зуд и воспаление примочки из сока сырого картофеля. Мощным антисептиком является масло чайного дерева, оно же хорошо увлажняет кожу. Применение любых народных методов при дерматите нужно согласовывать с врачом и помнить, что у ребенка-аллергика может быть индивидуальная гиперчувствительность к траве.Симптомы и лечение атопического дерматита (аллергического дерматита)
Закрыть- Болезни
- Инфекционные и паразитарные болезни
- Новообразования
- Болезни крови и кроветворных органов
- Болезни эндокринной системы
- Психические расстройства
- Болезни нервной системы
- Болезни глаза
- Болезни уха
- Болезни системы кровообращения
- Болезни органов дыхания
- Болезни органов пищеварения
- Болезни кожи
- Болезни костно-мышечной системы
- Болезни мочеполовой системы
- Беременность и роды
- Болезни плода и новорожденного
- Врожденные аномалии (пороки развития)
- Травмы и отравления
- Симптомы
- Системы кровообращения и дыхания
- Система пищеварения и брюшная полость
- Кожа и подкожная клетчатка
- Нервная и костно-мышечная системы
- Мочевая система
- Восприятие и поведение
- Речь и голос
- Общие симптомы и признаки
- Отклонения от нормы
- Диеты
- Снижение веса
- Лечебные
- Быстрые
- Для красоты и здоровья
- Разгрузочные дни
- От профессионалов
- Монодиеты
- Звездные
- На кашах
- Овощные
- Детокс-диеты
- Фруктовые
- Модные
- Для мужчин
- Набор веса
- Вегетарианство
- Национальные
- Лекарства
- Антибиотики
- Антисептики
- Биологически активные добавки
- Витамины
- Гинекологические
- Гормональные
- Дерматологические
- Диабетические
- Для глаз
- Для крови
- Для нервной системы
- Для печени
- Для повышения потенции
- Для полости рта
- Для похудения
- Для суставов
- Для ушей
- Желудочно-кишечные
- Кардиологические
- Контрацептивы
- Мочегонные
- Обезболивающие
- От аллергии
- От кашля
- От насморка
- Повышение иммунитета
- Противовирусные
- Противогрибковые
- Противомикробные
- Противоопухолевые
- Противопаразитарные
- Противопростудные
- Сердечно-сосудистые
- Урологические
- Другие лекарства
- Врачи
- Клиники
- Справочник
- Аллергология
- Анализы и диагностика
- Беременность
- Витамины
- Вредные привычки
- Геронтология (Старение)
- Дерматология
- Дети
- Женское здоровье
- Инфекция
- Контрацепция
- Косметология
- Народная медицина
- Обзоры заболеваний
- Обзоры лекарств
- Ортопедия и травматология
- Питание
- Пластическая хирургия
- Процедуры и операции
- Психология
- Роды и послеродовый период
- Сексология
- Стоматология
- Травы и продукты
- Трихология
- Другие статьи
- Словарь терминов
- [А] Абазия .. Ацидоз
- [Б] Базофилы .. Богатая тромбоцитами плазма
- [В] Вазектомия .. Выкидыш
- [Г] Галлюциногены .. Грязи лечебные
- [Д] Дарсонвализация .. Дофамин
- [Ж] Железы .. Жиры
- [З] Заместительная гормональная терапия
- [И] Игольный тест .. Искусственная кома
- [К] Каверна .. Кумарин
- [Л] Лапароскоп .. Лучевая терапия
- [М] Магнитотерапия .. Мутация
- [Н] Наркоз .. Нистагм
- [О] Общий анализ крови .. Отек
- [П] Паллиативная помощь .. Пульс
- [Р] Реабилитация .. Родинка (невус)
- [С] Секретин .. Сыворотка крови
- [Т] Таламус .. Тучные клетки
- [У] Урсоловая кислота
- [Ф] Фагоциты .. Фитотерапия
- [Х]
Какие последствия атопического дерматита?
Назад к списку19.11.2018
 Загрузка...
Загрузка... Атопический дерматит является достаточно распространенным и опасным заболеванием, которое может поражать детей и взрослых. Данная патология сопровождается сильной сыпью, зудом, сухостью кожи. Причин развития атопического дерматита более, чем достаточно. Он возникает на фоне наследственной предрасположенности, различных генетических нарушений. Способствующим фактором часто служит Proteus. Он провоцирует развитие дисбактериоза, на фоне которого часто появляется атопический дерматит. Среди причин данного недуга также стоит выделить поражение организма токсическими веществами, неправильное питание, нарушения нормального функционирования эндокринной системы, ослабленный иммунитет. Атопический дерматит может возникнуть на фоне аллергии, вызванной пылью, санитарными бытовыми средствами, косметическими препаратами, вирусными и грибковыми заболеваниями. Данный недуг наиболее характерный для детей. При этом если ребенок им переболел в детстве, то заболевание может проявиться в более зрелом возрасте. Этому способствуют неблагоприятная экологическая обстановка, ослабленный иммунитет, частые хронические и вирусные заболевания, курение во время беременности, длительные стрессы, расстройство сна.
Важные моменты
Лечение атопического дерматита основано на медикаментозной терапии. Пациентам рекомендуется строгая диета. Данный недуг может давать определенные осложнения. При сыпи кожа пациента сильно чешется. Он не может контролировать себя, нарушает целостность кожных покровов. При этом существует огромный риск инфицирования. Иммунитет пациента настолько ослаблен, что не может бороться с различными вирусами и бактериями. На этом фоне может возникнуть пиодермия. При таком недуге на теле и в волосяном покрове появляются гнойные раны. Они чешутся, при высыхании образовывают корочки. У пациента может повышаться температура тела, он становится вялым, быстро утомляется, испытывает слабость.
Распространенным осложнением атопического дерматита является герпес. При такой патологии на коже возле губ, век, на щеках появляются болезненные пузырьки, они могут лопаться, сильно чесаться. При таком заболевании также повышается температура тела, человек чувствует себя не совсем здоровым. Герпес может возникать и в слизистой оболочке рта. При этом пациенты испытывают определенные сложности с употреблением пищи, различных напитков.
Осложнением атопического дерматита могут быть и грибковые инфекции. У малышей они проявляются в виде молочницы. Взрослые более сложно переносят такие явления. У них поражаются ногти, кисти рук, кожные складки. При атопическом дерматите могут возникать фурункулы, стоматит, контагиозный моллюск и другие неприятные патологии. Лечение данного заболевания должно быть комплексным. Оно будет неэффективным без соответствующей диеты. Пациентам рекомендуется максимально ограничить себя от контакта с аллерганами, избегать эмоциональных стрессов. Им запрещено использовать косметические средства, в состав которых входит спирт, жесткие мочалки, слишком часто мыться. Вылечить атопический дерматит возможно, главное – вовремя обратиться к доктору.
Назад к спискуАТОПИЧЕСКИЙ ДЕРМАТИТ У ДЕТЕЙ. Осложненные формы | #03/03
Атопический дерматит из-за своей высокой распространенности у детей, раннего начала и быстрого формирования хронических форм представляет собой одну из актуальнейших проблем педиатрии.
Кожа больных атопическим дерматитом обсеменена различными микроорганизмами (табл.1), количество которых значительно выше, чем на коже здоровых детей. Так, например, золотистый стафилококк (Staphylococcos aureus) высевается с кожи больных атопическим дерматитом в 80—100% случаев.
| Таблица 1. Основные представители микрофлоры кожи (по W. S. Noble, 1981) | |
| Грамположительные бактерии | Стафалококки, стрептококки, микрококки, дермобактер, пропионибактерии, коринеформные бактерии |
| Грамотрицательные бактерии | Протей, клебсиелла, эшерихия, псевдомонас |
| Дрожжеподобные грибы | Кандида, мalasseria furfur, родоторула |
| Вирусы | Герпес, паповавирусы, папалломавирусы |
| Микоплазмы | При ослабление организма |
В последние годы золотистому стафилококку отводят ключевую роль в механизмах развития атопического дерматита. Согласно распространенной в настоящее время гипотезе, возникновение этого заболевания объясняется колонизацией кожи золотистым стафилококком, секретирующим токсины-суперантигены, которые вызывают поликлональную активацию Т-лимфоцитов и макрофагов, продуцирующих провоспалительные цитокины и модулирующих развитие иммунного ответа при атопическом дерматите.
Суперантигены золотистого стафилококка, а также стрептококков, вирусов, микоплазм активируют Т-лимфоциты путем прямого взаимодействия с TCR-Vb-цепью и молекулами МНС II класса. Золотистый стафилококк вырабатывает суперантигены, представленные энтеротоксинами SEA-D и токсинами токсического шокового синдрома TSST-1. Они действуют не только как антигены, но и как аллергены, вызывая образование IgE-антител.
В сыворотке у 57% больных атопическим дерматитом были обнаружены специфические IgE-антитела к SEA, SEB, ТSSТ-1. Большинство из этих пациентов были носителями токсигенных штаммов S. аuereus. Обнаружено, что пациенты, страдающие атопическим дерматитом, сенсибилизированные к SEB, имели более высокую активность заболевания.
Присутствие экзотоксинов в коже провоцирует высвобождение биологически активных веществ (медиаторов) из тучных клеток и возникновение зуда, экскориаций. Токсины могут связывать специфические IgE-антитела на поверхности клеток Лангерганса, что ведет к дальнейшей активации специфических Т-клеток.
Штаммы S.auereus высвобождают не только токсины с активностью суперантигенов, но и термолабильные токсины, такие как a-токсин, известный как цитолизин, а также стимулируют высвобождение из них TNF-α, способных повреждать эпидермальные клетки.
Суперантигены золотистого стафилококка, проникая в эпидермис и дерму, вызывают у больных атопическим дерматитом повреждение поверхностных слоев липидов кожи и нарушение рогового слоя эпидермиса. Как только кожа больных атопическим дерматитом теряет кореальный слой, рецепторы дермального фибронектина открываются, что ведет к повышению адгезии золотистого стафилококка и плотности колонизации кожи, которая коррелирует с воспалением на коже. В итоге снижается антибактериальная активность кожных покровов, нарастает недостаточность местного иммунитета, что является одной из причин развития инфекции на коже. С другой стороны, стафилококковый энтеротоксин В, стимулируя Т-лимфоциты у больных атопическим дерматитом, усиливает экспрессию Fas-рецепторов, вызывает их апоптоз. Все это может индуцировать недостаточность клеточного иммунитета.
Недостаточность системного и местного иммунитета, наличие входных ворот из-за расчесывания вследствие кожного зуда и развития экскориаций, особенности состояния водно-липидной пленки и рогового слоя эпидермиса — это наиболее частая причина инфекционных осложнений атопического дерматита. Развитие инфекционных осложнений, имеющих бактериальную, вирусную и грибковую этиологию, является одной из особенностей атопического дерматита (табл. 2).
| Таблица 2. Бактериальные осложнения атопического дерматита (пиодермии) | |
| Стафилококковая инфекция кожи | Импетиго (остеофолликулит, фолликулит, фурункул, карбункул, везикулопустулез, абсцессы |
| Стрептококковая инфекция кожи | Импетиго (фликтена, вульгарная эктима, рожистое воспаление), "заеда" |
При осложнении кожи бактериальной инфекцией (пиодермией) процесс может иметь как локальный, так и распространенный характер.
Клинические особенности стафилококковых пиодермий определяются тем, что стафилококк обычно располагается в устье потовых, сальных, апокриновых желез и волосяных фолликулов. Первичным высыпным элементом стафилококковой инфекции является остеофолликулярная пустула. При распространении воспалительного процесса в глубину волосяного фолликула с захватом глубоко лежащих тканей развивается фолликулит — острое гнойное воспаление воронки сально-волосяного фолликула. Когда в процесс вовлекаются сальная железа и окружающая подкожно-жировая клетчатка, возникает фурункул. Наличие нескольких фурункулов расценивается как фурункулез. Примерами локальной инфекции, вызываемой золотистым стафилококком у детей старшего возраста, могут служить стафилогенное импетиго (остеофолликулит), фолликулит, фурункул, карбункул, гидроаденит. У новорожденных в силу анатомо-физиологических особенностей строения кожи и желез стафилококки вызывают развитие везикулопустулеза, множественные абсцессы.
Стафилококковое импетиго (остеофолликулит) проявляется на любом участке кожного покрова, где имеются пушковые, щетинистые или длинные волосы.
Фурункулы, карбункулы, гидроаденит — достаточно редко встречающиеся стафилококковые осложнения атопического дерматита, которые легко диагностируются по характерным клиническим признакам, течению процесса и своеобразной локализации.
Стафилококковый везикулопустулез у детей раннего возраста характеризуется возникновением диссеминированных поверхностных везикулопустул, наполненных серозным и серозно-гнойным содержимым. Высыпания располагаются на коже туловища, верхних и нижних конечностях, в области волосистой части головы, крупных складок. В течение нескольких дней появляются свежие гнойнички, постепенно подсыхающие в корочки. Процесс сопровождается субфебрильной температурой, недомоганием. У ослабленных детей инфекция легко распространяется по поверхности и в глубину, возможна трансформация в множественные абсцессы, флегмону.
Множественные абсцессы (псевдофурункулез) — острое гнойное воспаление потовых желез. Начинается заболевание с образования плотных узелков в подкожной клетчатке. Кожа над ними не изменена, нормальной окраски, подвижна. Через 2 дня узелок увеличивается. Кожа приобретает застойно- красный оттенок, инфильтрируется. В центре узла определяется флуктуация. При вскрытии абсцесса выделяется гной. Из-за отсутствия некроза и некротического стержня этот процесс получил название «псевдофурункулез». Заболевание сопровождается повышением температуры, лейкоцитозом, увеличенной СОЭ.
Стрептококковые инфекции кожи — различные виды стрептококкового импетиго (фликтена, вульгарная эктима и рожистое воспаление).
Стрептококковое импетиго (фликтена) — самая распространенная форма стрептодермии у детей, отличается высокой контагиозностью. Первичным элементом являются пузырьки (фликтены) с прозрачным содержимым и дряблой покрышкой, имеется тенденция к их периферическому росту и слиянию. Размеры пузырьков варьируют от просяного зерна до горошины. В процессе эволюции фликтены подсыхают в тонкую серозную или серозно-гнойную корочку, расположенную на отечно-гиперемированном основании. Стрептококковое импетиго часто сопровождается зудом. Наиболее часто стрептококковое импетиго локализуется на открытых частях тела — лице, верхних конечностях, реже на туловище. При распространенном и выраженном процессе стрептодермия может скрывать кожные высыпания атопического дерматита.
Анулярный стоматит, заеда стрептококковой этиологии диагностируются при расположении в углах рта фликтен, которые быстро вскрываются, образуя розовые, слегка влажные эрозии или трещины с обрывками эпидермиса на периферии.
Стрептококковая инфекция кожи в основном имеет поверхностный характер. Однако могут развиться и более глубокие инфильтративные поражения. К ним относятся вульгарная эктима и рожистое воспаление, которые, однако, при атопическом дерматите наблюдаются достаточно редко.
Чаще всего при атопическом дерматите встречаются пиодермии смешанной стрептостафилококковой этиологии, среди них наиболее распространено вульгарное стрептостафилококковое импетиго.
Вульгарное стрептостафилококковое импетиго развивается после короткого продромального периода с легким повышением температуры и появлением чувства жжения в местах будущих высыпаний. На покрасневшей, слегка отечной коже возникает фликтена, содержимое которой быстро мутнеет. Через несколько часов содержимое пузырька становится гнойным. Покрышка пузырька вскрывается, образуя эрозию, а отделяемое пузырька ссыхается в желтоватые корки.
В ряде случаев при атопическом дерматите вторичная инфекция может быть связана с грамотрицательными палочками — Pseudomonas aeruginosa, реже Proteus. Они вызывают язвы, паронихии, инфекции межпальцевых промежутков.
При хронических паронихиях почти всегда отмечается сопутствующая инфекция Candida albicans, при которой поражается ногтевое ложе. Инфекция в межпальцевых промежутках, вызванная грамотрицательными бактериями, может оказаться довольно тяжелой. Характеризуется она сильным шелушением, мацерацией и гиперкератозом.
Наиболее частая разновидность вирусных осложнений атопического дерматита — герпес простой. Клиническая картина заболевания характеризуется появлением отечной эритемы различной степени интенсивности на любом участке кожных покровов и слизистых оболочек. На фоне эритемы быстро возникают сгруппированные пузырьки размером от 1 мм до 3—4 мм с напряженной покрышкой и серозными прозрачным содержимым. Количество элементов варьирует от единичных до нескольких десятков. При слиянии пузырьков образуются плоские, напряженные, многокамерные пузыри. Через несколько дней содержимое пузырьков мутнеет, они вскрываются с образованием эрозий. Через 3—5 дней на месте спавшихся пузырьков и эрозий образуются медово-желтые рыхлые корочки. Обычно герпес локализуется на коже лица (окружность рта, красная кайма губ, крылья носа, реже — кожа щек, ушных раковин, лба, век). Нередко высыпания герпеса наблюдаются на коже гениталий, ягодиц, бедер, поясницы, пальцев рук, на слизистой оболочке рта, глотки, небе, миндалинах, конъюнктиве. Характерным поражением слизистой оболочки полости рта является афта. Заболевание протекает по типу острого инфекционного процесса с повышением температуры и выраженным нарушением общего состояния. Отмечается увеличение региональных лимфатических узлов.
Среди герпетических осложнений АД следует выделить герпетиформную экзему Капоши — одну из наиболее тяжелых форм простого герпеса, которая часто развивается у детей с АД через 1—2 недели после контакта с больным герпесом. Проявляется она наличием сгруппированных, диссеминированных, эритематозно-пустулезных, булезных, папуловезикулезных или везикуло-пустулезных элементов с западением в центре. На слизистых оболочках образуются многочисленные афты. Болезнь протекает тяжело, с лихорадкой, явлениями интоксикации. У отдельных больных могут наблюдаться менингиальные явления, желудочно-кишечные расстройства, пневмонии, абсцессы на коже.
Наиболее частыми возбудителями грибковых инфекций кожи у детей с АД являются дерматофиты и дрожжеподобные грибы рода Candida. Они вызывают различные проявления кандидоза, среди которых выделяют поверхностный (интертригинозный) кандидоз кожи, кандидоз гладкой кожи, кандидоз углов рта, кандидозные онихии и паронихии, кандидозные поражения слизистых оболочек (молочница).
Поверхностный кандидоз характеризуется наличием эритематозно-отечных участков с везикулами, серопапулами и пустулами. Экссудативные элементы быстро вскрываются с образованием эрозий, имеющих белесоватый налет. В глубине складки имеются небольшие трещины и наблюдается скопление белесоватой кашицеобразной массы.
Кандидоз углов рта характеризуется появлением в углах рта шелушения, поперечных трещин, покрытых серозно-гнойными корочками, участков мацерации с серовато-белым.
Патогенез осложненных форм атопического дерматита тесно связан с состоянием иммунной системы организма ребенка. Многочисленные исследования показали, что иммунная недостаточность, нарушение рогового слоя и водно-липидной мантии эпидермиса, наличие входных ворот для инфекции, дисбаланс аутофлоры кожи с преобладанием золотистого стафилококка и кандида являются причинами развития инфекционных осложнений атопического дерматита.
Терапия атопического дерматита у детей является многокомпонентной. Она включает в себя этиотропную и патогенетическую терапию. Носит индивидуальный характер и зависит от возраста ребенка, тяжести и стадии заболевания, а также наличия сопутствующих системных и местных проявлений.
Этиотропная терапия АД заключается в элиминации причинно-значимых факторов или уменьшении контакта с ними. Неотъемлемой частью этиотропной терапии АД является организация рационального диетического питания. Хорошо продуманные фармакотерапия и наружная терапия являются залогом успешного лечения атопического дерматита у детей.
Терапия осложненных инфекцией форм атопического дерматита предусматривает использование системных и местных антимикробных средств.
Все поверхностные и ограниченные формы стрептостафилококковой инфекции требуют наружной терапии. Пиогенные элементы вскрываются, эрозии обрабатываются 1—2%-ным раствором анилиновых красителей, а затем применяются местные антибактериальные средства. Для этого используют наружно мази, содержащие эритромицин, линкомицин, гарамицин. Высокую терапевтическую эффективность при стрептостафилококковой инфекции оказывает мазь бактробан, предназначенная для местного применения. Бактробан воздействует также на грамотрицательные микроорганизмы. Мазь наносят на пораженный участок до 3 раз в сутки. Продолжительность курса лечения составляет до 10 дней.
Антибиотики местного действия при атопическом дерматите следует назначать в комбинации с топическими кортикостероидами. Это обусловлено тем, что монотерапия местными антибиотиками часто приводит к обострению воспалительного процесса и способствует развитию на поверхности кожи кандидозной флоры. Применение же комбинированных местных препаратов, содержащих антибиотики и кортикостероидные средства, обеспечивает более выраженный терапевтический эффект при осложненных инфекцией формах атопического дерматита (в зарубежной литературе это явление получило название стероидсберегающего эффекта. К таким комбинированным препаратам относят целестодерм с гарамицином, оксикорт, полькортолон ТС, дипрогент.
Как показали клинические исследования, S.aureus может быть элиминирован с кожи больных атопическим дерматитом только при использовании сильных топических кортикостероидов. Стимуляция Т-клеток может быть снижена антибиотиками со стероидсберегающим эффектом. В то же время лечение детей оральным цефтином в ходе двойного слепого плацебо-контролируемого исследования показало определенное снижение колонизации S.aureus, что, однако, не облегчало течения атопического дерматита.
При распространенных и глубоких пиодермиях назначается общее лечение. Если нет возможности определения чувствительности микрофлоры, назначаются антибиотики широкого спектра действия.
Препаратами первого выбора в отношении золотистого стафилококка являются оксациллин и цефалоспорины I поколения. При устойчивости этих антибиотиков к штаммам стафилококка используют амоксициллин/клавуланат. Однако у детей с атопическим дерматитом и при наличии у ребенка аллергии на препараты из группы пенициллинов они не применяются. В таких случаях назначают линкомицин или его синтетический аналог — кландомицин. При наличии метициллинрезистентных штаммов золотистого стафилококка применяют ванкомицин или рифампицин.
При стрептококковых инфекциях кожи назначают эритромицин, кландамицин или линкомицин. В легких случаях препараты назначают внутрь, при тяжелых — парентерально.
При инфекциях кожи, вызванных грамотрицательными бактериями, назначают пенициллины (амоксициллин/клавуланат), цефалоспорины III поколения. При необходимости их комбинируют с аминогликозидами II (гентамицин, тобрамицин) и III поколений (амикацин).
При назначении системных антибактериальных препаратов следует помнить о риске обострения кожного процесса и возможном развитии побочных реакций.
При кандидозной инфекции кожи местно назначается нистатиновая мазь или пимафуцин в виде 2%-ного крема 1—2 раза в день. Возможно применение и других местных препаратов — микозолон, микосептин, микоспор, тридерм. При распространенных формах используют противогрибковые препараты общего действия — нистатин, амфотерицин В, дифлюкан.
При сочетанном поражении кожи больных атопическим дерматитом S. aureus и Candida высокоэффективен многокомпонентный препарат тридерм, содержащий кортикостероид — бетаметазона дипропионат, антибиотик — гентамицин сульфат и фунгицид азольного ряда — клотримазол. Применение комбинированного препарата тридерма позволяет всегда быть уверенным в высокой эффективности лечения, учитывая тот факт, что использование при лечении больных с осложненным АД препаратов, в состав которых не входит антимикотик, часто ведет к активизации Candida, использование же только противогрибковых препаратов при кандидозной инфекции не исключает возможности развития пиококковых осложнений. Состав тридерма позволяет воздействовать и на бактериальную, и на грибковую инфекцию одновременно. Тридерм выпускается в форме мази и крема, назначается 2 раза в сутки, разрешен к применению у детей начиная с двухлетнего возраста.
Выбор препаратов с антимикробной активностью у детей с атопическим дерматитом должен осуществляться с учетом индивидуальной чувствительности и характера кожного процесса.
В. А. Ревякина, доктор медицинских наук, профессор
Научный центр здоровья детей РАМН
Атопический дерматит > Клинические рекомендации РФ (Россия) > MedElement
Возрастные периоды
Возрастные особенности локализации и морфологии кожных элементов отличают атопический дерматит от других экзематозных и лихеноидных заболеваний кожи. Основные различия клинических проявлений по возрастным периодам заключаются в локализации очагов поражения и соотношении экссудативных и лихеноидных компонентов.
Зуд является постоянным симптомом заболевания во всех возрастных периодах.
Младенческий период АтД обычно начинается с 2–3 месяцев жизни ребёнка. В этот период преобладает экссудативная форма заболевания, при которой воспаление носит острый или подострый характер. Клиническая картина представлена эритематозными пятнами, папулами и везикулами на щеках, лбу и/или волосистой части головы, сопровождающимися интенсивным зудом, отёчностью, мокнутием. Дермографизм обычно красный. Начальные проявления заболевания локализуются также на разгибательных и сгибательных поверхностях конечностей. К концу этого периода очаги сохраняются преимущественно в складках крупных суставов (коленных и локтевых), а также в области запястий и шеи. Течение заболевания в значительной степени связано с алиментарными факторами. Младенческий период АтД обычно заканчивается ко второму году жизни ребенка выздоровлением (у 50% больных) или переходит в следующий период (детский).
Детский период АтД характеризуется высыпаниями, которые носят менее экссудативный характер, чем в младенческом периоде, и представлены воспалительными милиарными и/или лентикулярными папулами, папуло-везикулами и эритематозно-сквамозными элементами, локализующимися на коже верхних и нижних конечностей, в области запястий, предплечий, локтевых и подколенных сгибов, голеностопных суставов и стоп. Дермографизм становится смешанным или белым. Появляются пигментация век, дисхромии, нередко ангулярный хейлит. Состояние кожи меньше зависит от алиментарных факторов. Появляется сезонность течения заболевания с обострениями весной и осенью.
Подростковый и взрослый период АтД характеризуется высыпаниями преимущественно на сгибательной поверхности конечностей (в локтевых и подколенных складках, сгибательных поверхностях голеностопных и лучезапястных суставов), на задней поверхности шеи, в заушных областях. Высыпания представлены эритемой, папулами, шелушением, инфильтрацией, лихенификацией, множественными экскориациями и трещинами. В местах разрешения высыпаний в очагах поражения остаются участки гипо- или гиперпигментации. Со временем у большинства пациентов кожа очищается от высыпаний, поражёнными остаются лишь подколенные и локтевые сгибы.
У большинства больных к 30 годам наблюдается неполная ремиссия заболевания (сохраняются сухость кожи, ее повышенная чувствительность к раздражителям, возможны умеренные сезонные обострения).
Стадии болезни
Стадия обострения или выраженных клинических проявлений характеризуется наличием эритемы, папул, микровезикул, мокнутия, множественных экскориаций, корок, шелушения; зуда разной степени интенсивности.
Стадии ремиссии:
- при неполной ремиссии отмечается значительное уменьшение симптомов заболевания с сохранением инфильтрации, лихенификации, сухости и шелушения кожи, гипер- или гипопигментации в очагах поражения;
- полная ремиссия характеризуется отсутствием всех клинических симптомов заболевания.
Распространённость кожного процесса
При ограниченно-локализованном процессе площадь поражения не превышает 10% кожного покрова.
При распространённом процессе площадь поражения составляет более 10% кожного покрова.
Степень тяжести процесса
Лёгкое течение заболевания характеризуется преимущественно ограниченно-локализованными проявлениями кожного процесса, незначительным кожным зудом, редкими обострениями (реже 1–2 раз в год), продолжительностью рецидива до 1 месяца преимущественно в холодное время года. Длительность ремиссии составляет 8–10 месяцев и более. Отмечается хороший эффект от проводимой терапии.
При среднетяжёлом течении отмечается распространённый характер поражения. Частота обострений – 3–4 раза в год с увеличением их продолжительности. Длительность ремиссий составляет 2–3 месяца. Процесс приобретает упорное, торпидное течение с незначительным эффектом от проводимой терапии.
При тяжёлом течении заболевания кожный процесс носит распространённый или диффузный характер с длительными обострениями, редкими и непродолжительными ремиссиями (частота обострений – 5 раз в год и более, длительность ремиссии 1–1,5 месяца). Лечение приносит кратковременное и незначительное улучшение. Отмечается выраженный зуд, приводящий к нарушениям сна.
Клинические формы
Экссудативная форма наблюдается преимущественно у детей грудного возраста, характеризуется симметричными эритематозными, папуло-везикулезными высыпаниями на коже лица и волосистой части головы, отмечается экссудация с образованием чешуйко-корок. В дальнейшем высыпания распространяются на кожу наружной поверхности голеней, предплечий, туловища и ягодиц, а также могут появляться в естественных складках кожи. Дермографизм красный или смешанный. Субъективно отмечается зуд кожных покровов различной интенсивности.
Эритематозно-сквамозная форма чаще наблюдается у детей в возрасте от 1,5 до 3 лет, характеризуется наличием зудящих узелков, эрозий и экскориаций, а также незначительной эритемой и инфильтрацией в области высыпаний на коже туловища, верхних и нижних конечностей, реже – на коже лица. Дермографизм розовый или смешанный.
Эритематозно-сквамозная форма с лихенификацией наблюдается у детей в возрасте от 3 лет и взрослых лиц, характеризуется эритематозно-сквамозными и папулезными очагами. Кожа сухая, лихенифицированная, с большим количеством экскориаций и мелкопластинчатых чешуек. Высыпания локализуются преимущественно на сгибательной поверхности конечностей, тыльной поверхности кистей, передней и боковой поверхностях шеи. Наблюдается гиперпигментация кожи периорбитальной области, появление складки под нижним веком (линии Дени-Моргана). Отмечается повышенная сухость кожи. Дермографизм белый стойкий или смешанный. Зуд выраженный, постоянный, реже - приступообразный.
Лихеноидная форма наблюдается чаще всего у подростков и характеризуется сухостью, выраженным рисунком, отечностью и инфильтрацией кожных покровов. Имеются крупные сливающиеся очаги лихенизации кожи. Зуд упорный, стойкий.
Пруригинозная форма наблюдается относительно редко, чаще у взрослых лиц и характеризуется высыпаниями в виде множественных изолированных плотных отечных папул, на вершине которых могут появляться мелкие пузырьки. Очаги поражения могут иметь распространенный характер с преимущественной локализацией на коже конечностей. Дермографизм выраженный белый стойкий.
Наиболее тяжелым проявлением АтД является эритродермия, которая характеризуется универсальным поражением кожных покровов в виде эритемы, инфильтрации, лихенификации, шелушения и сопровождается симптомами интоксикации и нарушением терморегуляции (гипертермия, озноб, лимфоаденопатия).
Осложненные формы АтД
Течение АтД часто осложняется присоединением вторичной инфекции (бактериальной, микотической или вирусной). Эта особенность отражает нарушение противоинфекционной защиты, свойственное больным АтД.
Наиболее частое инфекционное осложнение АтД – присоединение вторичной бактериальной инфекции. Оно протекает в виде стрепто- и/или стафилодермии с характерными кожными проявлениями на фоне обострения АтД. Пиококковые осложнения проявляются в виде различных форм пиодермии: остиофолликулитов, фолликулитов, вульгарного, реже стрептококкового импетиго, иногда – фурункулов.
Разнообразная микотическая инфекция (дерматофиты, дрожжеподобные, плесневые и другие виды грибов) также часто осложняет течение АтД, приводит к более продолжительному течению обострений, отсутствию улучшения или ухудшению состояния. Течение заболевания приобретает персистирующий характер.
Наличие микотической инфекции может изменить клиническую картину АтД: появляются очаги с четкими фестончатыми несколько приподнятыми краями, часто рецидивируют заеды, хейлит, отмечаются поражения заушных, паховых складок, ногтевого ложа, гениталий.
Больные АтД, независимо от остроты процесса, склонны к поражению вирусной инфекцией (чаще вирусом простого герпеса, вирусом папилломы человека). Герпетическая суперинфекция может привести к редкому, но тяжелому осложнению – герпетической экземе Капоши. Заболевание характеризуется распространенными высыпаниями, сильным зудом, повышением температуры, быстрым присоединением пиококковой инфекции. Возможно поражение центральной нервной системы, глаз, развитие сепсиса.
Доброкачественная лимфаденопатия, как правило, связана с обострениями АтД и проявляется в виде увеличения лимфатических узлов в шейной, подмышечной, паховой и бедренной областях. Величина узлов может варьировать, они подвижны, эластичной консистенции, безболезненны. Доброкачественная лимфаденопатия проходит самостоятельно, либо на фоне проводимого лечения. Сохраняющееся, несмотря на уменьшение активности заболевания, выраженное увеличение лимфатических узлов требует проведения диагностической биопсии для исключения лимфопролиферативного заболевания.
Осложнения АтД со стороны глаз проявляются в виде рецидивирующих конъюнктивитов, сопровождающихся зудом. В тяжелых случаях хронический конъюнктивит может прогрессировать в эктропион и вызывать постоянное слезотечение.