Аневризма восходящего отдела аорты
Аневризмы восходящего отдела аорты и грудного отдела аорты
Сосудистая хирургияК. Бутова:
В эфире программа «Сосудистая хирургия», в студии Ксения Бутова. Сегодня мы поговорим об аневризмах восходящего отдела аорты и аневризмах грудного отдела аорты. В нашей студии кандидат медицинских наук, сердечно-сосудистый хирург Соборов Марк Алексеевич.
Тема достаточно обширная, давайте с вами начнём с понятия и расскажем, что такое, вообще, аневризма?
М. Соборов:
Аневризма – это постоянное расширение аорты в два раза против нормального диаметра, но при этом должны присутствовать все три слоя артериальной стенки – интима, медиа и адвентиция.
К. Бутова:
Какие размеры аневризмы по классификациям можно выделить – малые, средние, большие? До каких объёмов максимально может дорасти аневризма вышеупомянутых отделов?
М. Соборов:
Мы должны сравнивать диаметр аневризмы с нормальным диаметром аорты. Ранее нормальный диаметр аорты определялся по данным аутопсии. В последнее время, начиная с 1991 года, он определяется по данным компьютерной томографии. В различных отделах аорты – восходящий, грудной, дуги – диаметр различный. Поэтому, давайте мы сначала, может быть, начнём с классификации.
В грудном отделе аорты существуют четыре отдела. Первый отдел – это корень аорты. Корень аорты – это структура, которая включает в себя аортально-фиброзное кольцо, створки аортального клапана, дуги и синусы вальсальвы. Восходящая аорта начинается от сино-табулярного сочленения, то есть от окончания этих дуг, и заканчивается на уровне устья брахиоцефального ствола. Дуга аорты начинается от брахиоцефального ствола и заканчивается на уровне устья левой подключичной артерии. Нисходящая грудная аорта начинается приблизительно от устья левой подключичной артерии и заканчивается на уровне диафрагмы.
В каждом из этих отделов свои диаметры. Показатели определяют диаметр аорты. В корне аорты это разнится у мужчин и женщин. У женщин от 3,5 до 3,72 – я имею в виду 3 см 7,2 мм. У мужчин – 3,63 - 3,91 см. Далее, на уровне восходящего отдела аорты – 2,86 см, это нормальный диаметр. На уровне грудного отдела – это приблизительно от 2,4 см до 2,9-3,0 см. На уровне диафрагмы – от 2,4 см до 2,7 см. Соответственно, если мы в два раза каждый этот параметр увеличим, мы от этого можем считать аневризму, что у человека существует аневризма. Давайте мы возьмём простой – 3,5 см на уровне аортального аорто-фиброзного кольца, вернее, на уровне синуса вальсальвы. Если мы увеличим этот диаметр на 50%, то у нас получится 5,25 см. Значит, больше 5,25 см – это аневризма, меньше – это уже расширение аорты, другими словами, эктазия. Собственно говоря, диаметр 5 см является отправной точкой, когда необходимо принимать какие-то решения по поводу лечения человека, такие параметры аорты.
Диаметр аорты 5 см является отправной точкой, когда можно говорить об аневризме.
К. Бутова:
Какова статистика, какой отдел чаще поражается? Есть ли возрастной ценз?
М. Соборов:
Конечно. В целом, встречаемость данного заболевания, если брать данные аутопсии – 0,7%. Если взять другую статистику, то получается от 8 до 12 случаев на 100 000 населения. Если брать по отделам, то восходящая аорта поражается примерно в 22%, дуга аорты поражается в 18% случаев, нисходящий отдел – в 19% случаев, грудной аорты. Все остальные проценты – относится к брюшной аорте.
К. Бутова:
Но, в принципе, 8-12 случаев на 100 000 населения – не так уж и редко. Таких больных, наверное, достаточно в московских клиниках?
М. Соборов:
Да, конечно. Тем более, что не все клиники оперируют подобных больных, поэтому, специализированные клиники, в общем-то, не пустуют.
К. Бутова:
Скажите, пожалуйста, у кого чаще встречаются аневризмы – у мужчин или у женщин?
М. Соборов:
У мужчин, по разным данным, в 2, либо в 4 раза чаще встречаются аневризмы.
К. Бутова:
А с чем это связано? С поднятием тяжестей, с большой физической нагрузкой, или есть специфические причины?
М. Соборов:
Все ваши замечания, конечно, очень справедливы. Конечно, это с полом связано, безусловно. Давайте сначала так: это связано с половыми, гендерными признаками и с генетической предрасположенностью. Мужчины чаще, например, болеют атеросклерозом, это тоже всем хорошо известно. Но есть один параметр, который нивелирует половые различия. Если мы соотнесём диаметр аорты с площадью поверхности тела, то встречаемость аневризмы будет и у мужчин, и у женщин одинаковая.
К. Бутова:
Какая основная возрастная группа страдает? Помимо больных атеросклерозом, про которых, в принципе, и так понятно.
М. Соборов:
Приблизительно ответ будет таким же, как и в случае расслоения аорты. Всё зависит от этиологии, от причины, в результате которой развилась аневризма. Но, если брать в целом популяцию, то это, конечно, больные старше 40 лет, между 50 и 60 годами.
Основная причина аневризмы аорты – атеросклероз.
К. Бутова:
То есть в принципе, достаточно молодые, не 90 лет. 40-50 – это молодой, работоспособный возраст.
Мы, практически, подошли к этиологии. Давайте поговорим об основных причинах, которые могут привести к развитию данной патологии.
М. Соборов:
Первую причину мы с вами уже попытались озвучить – это атеросклероз. В грудном отделе он не так часто, всё-таки, является основной причиной развития аневризмы, как, например, в брюшном отделе. Он проявляется уже на стадии, когда атеросклеротические массы откладываются не внутри клетки, а уже в межклеточном пространстве, под интимой, затрагивают фиброзно-мышечный слой аорты. Тем не менее, он является достаточно весомой этиологической причиной.
Конечно, врождённое дегенеративное поражение соединительной ткани, наследственный синдром. Это, прежде всего, синдром Марфана – известная патология, которая обсуждается довольно давно и довольно хорошо описана, в том числе и в отечественной литературе. Помимо синдрома Марфана, совершенно недавно был выделен ещё один генетический синдром. Синдром Марфана – это поражение на уровне 15-й хромосомы, он влияет на синтез белка фибриллина. Поражение этого гена уменьшает количество фибриллина, в результате не вырабатывается эластин и поражается соединительная ткань.
Ещё один синдром, очень похожий на синдром Марфана, выделен совершенно недавно, по-моему, в 1993 году – это синдром Лойса-Дитса. Внешние признаки очень похожи на поражения при синдроме Марфана, но другой тип хромосомного поражения и другой механизм развития. Помимо этого, синдром Элерса-Данло – это повышенная растяжимость кожи и отсутствие соединений, можно так сказать, в соединительной ткани. Там часто очень возникают разрывы матки, разрывы кишечника, очень часто. Первым проявлением является не разрыв аорты и расслоение, а разрыв кишечника, разрывы внутренних органов.
Ещё есть наследственный синдром, в западной литературе Тюрнера, мы говорим Тёрнера. Раньше мы его вообще называли синдром Шерешевского-Тёрнера. Наследственный синдром, характеризуется двумя признаками – невысоким ростом и половым инфантилизмом. При этом тоже может возникать аневризма. Вот, собственно говоря, весь список врождённых синдромов.
К. Бутова:
Марк, скажите, на бытовом уровне какие причины могут начать активировать механизм развития аневризмы? Курение, может быть, неподвижный образ жизни, что вы можете перечислить?
М. Соборов:
Вы совершенно правильно сказали. Наследственные синдромы мы перечислили, но, помимо этого, конечно, существуют наши болезни цивилизации. Прежде всего, артериальная гипертензия. Курение способствует увеличению, оно является пусковым механизмом, ускоряет атеросклеротические процессы в организме, процессы формирования атеросклеротических бляшек и т.д. Ещё существует, так называемый, идиопатический синдром поражения соединительной ткани, его причиной считают преждевременное старение. Это синдром Гзеля-Эрдгейма. Считается, что пусковым механизмом его является процесс преждевременного старения, который связан именно с современным образом жизни – со стрессами, с курением, с неправильным питанием, с питанием консервантами и т.д. В результате, без видимых генетических причин поражается соединительная ткань аорты.
Есть ещё группа воспалительных заболеваний. Раньше, ещё даже в моей практике встречались сифилитические аневризмы. Они стоят несколько отдельной группой, воспалительные. Сифилитических аневризм за последнее время нет, давно не встречались, поэтому не стоит, наверное, их бурно обсуждать. Но встречаются другие, например, болезнь Такаясу, аортоартериит, впервые был описан в Японии. Он в основном связан, конечно, со стенотическим поражением артерий, и аорты в том числе, но, постстенотические расширения приводят к формированию аневризмы. Гигантоклеточный аортоартериит, просто инфекции, мы их называем ещё микотические – воспаления, вызванные грибками, бактериями на фоне ослабления иммунитета, определённой наследственной предрасположенности. Иногда, бывает, заносят ятрогенные поражения на фоне каких-то манипуляций. Ещё беременность и травма. Такие причины.
К. Бутова:
Да, причин достаточно много, всем хватит. Марк, давайте подойдём теперь к механизму возникновения аневризмы, поговорим немножко о патогенезе, как всё происходит. Пожалуйста, вкратце расскажите нам.
М. Соборов:
Вкратце – поражается средний слой аорты. Происходит, выражаясь бытовым языком, разрежение среднего слоя. Там находятся специальные пластины, в восходящем отделе и в грудной аорте, которые состоят, по большей части, из эластина. К этим пластинам ещё подходят мышечные волокна, которые регулируют их движения. Между пластинами имеются мостики. Когда происходит сердечный толчок, то аорта растягивается, она помогает сердцу качать кровь и распределять её по всем сосудистым бассейнам. Происходит толчок, аорта сначала растягивается, а потом сжимается. За этот процесс отвечает средний слой аорты. Если он поражён и если в нём произошло разрежение, то этот процесс неэффективен. Аорта часто даже не возвращается в исходную позицию после каждого толчка, а проскакивает это серединное положение и немножко сжимается, опять расширяется и опять сжимается. Когда поражён средний слой, аорта уже не возвращается в исходное положение, диаметр аорты всё увеличивается и увеличивается. Кстати, она и с возрастом увеличивается тоже, это было отмечено.
К. Бутова:
То есть даже в нормальных условиях, в норме всё равно идёт рост аорты?
М. Соборов:
Да-да. Но, когда имеется поражение среднего слоя, он всё больше и больше увеличивается, что влияет на гемодинамику. В результате сначала образуется небольшая аневризма, потом она увеличивается, отсюда уже начинает появляться клиника.
К. Бутова:
Какие жалобы, какие симптомы будут отмечать у себя пациенты?
М. Соборов:
Можно разделить, наверное, на три типа жалоб. Общие, связанные с поражением аортального клапана, и симптомы компрессии, симптомы сдавления окружающих органов и тканей. Чаще всего, если мы берём корень аорты, то поражается не только сама аорта, а ещё поражается аортальный клапан. Если диаметр аортально-фиброзного кольца не первышает 150%, это называется аорто-аннулоэктазия; если это больше – это уже аневризма. При поражении аортального клапана возникает его недостаточность, в этом случае на первое место будут выходить симптомы поражения аортального клапана, аортальной недостаточности. Какие проявления?
Когда сердце сокращается в систолу, оно выбрасывает кровь аорты. Но, поскольку аортально-фиброзное кольцо слишком растянуто, то часть крови возвращается обратно, поэтому сердце начинает работать с большим объёмом крови. Объём крови становится всё больше и больше, потому что не хватает крови для того, чтобы достичь всех отдалённых точек в организме. В результате сердце работает под большой нагрузкой, и его масса увеличивается. Этой массы не хватает для того, чтобы коронарные артерии снабжали весь миокард кровью. Поэтому, начинаются боли стено-кардитического характера, так называемая, относительная коронарная недостаточность. Затем может присоединяться одышка; когда левый желудочек немного не справляется с нагрузкой, то возникает застой в малом круге кровообращения, может возникать одышка.
Ещё могут возникать кратковременные обмороки. Дело в том, что, когда организм находится в горизонтальном положении, у него кровообращение, распределение крови по всем сосудистым бассейнам выравнивается, становится одинаковым. Это такой сбой в распределении крови. Помимо обмороков, ещё может быть одышка в ортостатическом положении, ортопноэ так называемое, и ночные приступы удушья, но это уже в финальной стадии, скажем так, аортальной недостаточности. Как это может внешне проявляться? Могут сонные артерии пульсировать, пульсация сонных артерий повышена, вы можете увидеть у человека. С каждым сердечным толчком может голова покачиваться, вот такая симптоматика. Асимметрия пульса может возникнуть, разница артериального давления на руках и на ногах на 20 мм. Что ещё? При аускультации диастолический шум после аортального компонента второго тона.
К. Бутова:
Это основные жалобы?
М. Соборов:
Это если поражён аортальный клапан. Но аневризма может возникнуть дальше, в восходящем отделе, не затрагивая аортальный клапан. Тогда у нас могут возникнуть дуги аневризмы изолированно, и точно так же может выходить в нисходящем грудном отделе.
К. Бутова:
Основные – какие? Какие-то острые боли может почувствовать человек?
М. Соборов:
Может. Тогда мы говорим уже об общих симптомах, характерных для аневризмы. Общие симптомы – это боли. Когда стенка аорты растягивается, в стенке аорты рецепторы, они вызывают боли. Боли чаще всего возникают по утрам, когда человек встаёт и когда поднимает руки, в этом положении.
Основной симптом поражения аорты – боль за грудиной, особенно, по утрам, при потягивании после сна.
К. Бутова:
То есть встал, потянулся, и в этот момент возникает острая боль?
М. Соборов:
Да, возникают. Но они не настолько острые, они отличаются от стенокардитических. Это боли за грудиной, но при этом они не напоминают стенокардитические. Боли более длинные и не связаны с приёмом, нитроглицерин не влияет на их продолжительность и интенсивность.
К. Бутова:
То есть основной синдром – это боли? Есть дополнительные синдромы?
М. Соборов:
Боль, одышка, сердцебиение – всё это связано с нарушением кровообращения. Дальше идут симптомы компрессии. Если это с восходящим отделом связано, это может быть либо сдавление пищевода, тогда будет нарушено глотание, либо это может быть сдавление трахеи и главных бронхов. В этом случае мы получим кашель, у человека наичнается кашель непонятного происхождения, он кашляет и кашляет, сухой, мокрота не отделяется. Можно задуматься о том, что происходит сдавление. Далее, допустим, при сдавлении у человека появляется охриплость голоса, очень часто обращаются – это сдавление левого возвратного нерва. Помимо охриплости голоса может быть сдавление шейного сплетения, тоже слева. В этом случае у нас получается синдром Горнера – птоз, миоз и энофтальм. Это разница в диаметре зрачка, глаза посажены слишком глубоко, один глаз слишком глубоко посажен со стороны поражения. Узкая глазная щель, заужена глазная щель – вот такой синдром.
К. Бутова:
В принципе, основные синдромы вы перечислили?
М. Соборов:
В общем, да. Одышка при сдавлении лёгкого ещё может быть.
К. Бутова:
Хорошо, потенциальный пациент почувствовал у себя эти симптомы, он обращается в поликлинику. Какие методы исследования ему будут выполняться на первом этапе?
М. Соборов:
Стандартно большинство обращается, конечно, к ЛОР-врачу из-за осиплости голоса, но существуют и кардиальные жалобы, по которым даже у молодых людей подозревают сердечное поражение ишемического характера и производят электрокардиографию.
К. Бутова:
Можно ли на ЭКГ увидеть какие-то признаки?
М. Соборов:
Если у нас имеется поражение аортального клапана, мы увидим признаки гипертрофии левого желудочка при перегрузке и при артериальной гипертензии тоже. Если никаких ишемических признаков нет, значит, нам надо продолжать обследование. У нас есть два варианта обследования. Если человек находится в хорошем состоянии, значит, начинается стандартное обследование. Диагноз аневризмы ему ещё не заподозрили.
К. Бутова:
Да, тут даже тяжело заподозрить, не каждый держит в своей голове возможность такой патологии.
М. Соборов:
Да, вы говорите: «Человек обратился в поликлинику». Конечно, его пошлют на два исследования. Его пошлют, скорее всего, на ЭХО, эхокардиографию, и на рентген грудной клетки. Обе методики очень информативные. Рентген–специфичность до 64%, обычная рентгенография, не инвазивная. Там определяют увеличение тени средостения и увеличение тени аорты. Соответственно, дальше исследование. Дальше эхокардиография, но, как правило, часто вместе назначают эти два исследования. На эхокардиографии мы можем увидеть недостаточность аортального клапана, определить степень регургитации при допплеровском исследовании. Диаметр аорты можем определить в восходящем отделе, в грудном отделе, в нисходящем.
Наиболее информативной является компьютерная томография. Сейчас мы используем мультиспиральную компьютерную томографию с контрастированием, которая, практически, отвечает на все наши вопросы – и локализация, и состояние стенки аорты, и протяжённость аневризмы. В общем, практически, на все вопросы она отвечает.
К. Бутова:
Если у пациента заподозрили аневризму грудного или восходящего отдела аорты, куда дальше его направляют, каковы его действия? Его направляют к окружному сердечно-сосудистому хирургу, или в специализированный стационар? Куда нашим пациентам обращаться? Потому что лечение в поликлинике не всегда доступно.
М. Соборов:
Я понимаю. Во-первых, нужно подтвердить диагноз. Прежде всего, есть кардиолог в поликлинике. Конечно, кардиолог отправляет к доступному сердечно-сосудистому хирургу, но не во всякой поликлинике, конечно, есть такое сейчас.
К. Бутова:
Да, сейчас объединение поликлиник. Насколько я знаю, в каждом крупном поликлиническом центре есть сердечно-сосудистый хирург. Либо в прикреплённых стационарах, в городских больницах, где в консультативно-диагностическом центре производят консультации таких тяжёлых пациентов.
М. Соборов:
Да, есть сердечно-сосудистый хирург, который уже устанавливает диагноз и определяет показания к лечению, исходя, с одной стороны, из симптомов, которые мы с вами перечислили, с другой стороны, из диаметра того или иного отдела аорты. Если диаметр превышает 5 см, то это является показателем аневризмы, является показанием к хирургическому лечению, или, если аорта растёт в полгода на полсантиметра при динамическом обследовании.
К. Бутова:
Скажите, пожалуйста, если не выявили, или пациент просто отказывается от лечения, какие возможные осложнения могут возникнуть?
М. Соборов:
Самое грозное осложнение – это разрыв аорты или расслоение. Два основных. Но, при недостаточности аортального клапана может возникнуть терминальная желудочковая недостаточность, которая, вообще, может привести к очень плачевным последствиям.
К. Бутова:
Учитывая последние тенденции, сейчас пациенты уже поступают к сердечно-сосудистому хирургу вовремя, до начала развития осложнений? Меня интересует вопрос, как обследуют, выявляют ли данную патологию и успевают ли вовремя оказать специализированную помощь? Именно по количеству операций, какие в основном преобладают – плановые или экстренные?
М. Соборов:
Расслоение коварно тем, что часто возникает у пациентов, у которых не было увеличения диаметра аорты, не было аневризмы. Оно может возникнуть при нормальном диаметре аорты, поэтому оно коварно. Её выявляемость очень низкая, а низкая выявляемость из-за низкой осведомлённости. В случае аневризмы ситуация немножко получше, всё-таки. Выявляемость аневризмы лучше в связи с современным развитием технологий, в связи с тем, что сейчас у нас очень много различных методик обследования, много аппаратуры. Но, примерно 30% аневризм остаются невыявленными. Далее пациент направляется на оперативное лечение.
Примерно 30% аневризм остаются невыявленными.
К. Бутова:
Какие методы существуют и всех ли пациентов можно взять на оперативное лечение?
М. Соборов:
С методикой, в общем-то, история довольно драматичная. Изначально выполняли операцию, в 2011 году была произведена такая операция. Аневризмы бывают разные, скажем так. Бывают аневризмы диффузные, которые затрагивают всю аорту, бывают локальные, раньше в том числе и сифилитические аневризмы. Это выпячивание в виде гриба, одно входное отверстие и рядом с самой аортой находится шар на тоненькой-тоненькой ножке, которая в аорту проникает. Одна из операций заключалась в том, что ввели 11 метров проволоки в это образование в восходящем отделе для того, чтобы наступил тромбоз. Но, к сожалению, больной умер, там уже была инфекция. Он умер именно от инфекции.
Сейчас, конечно, такие операции не делают, хотя что-то подобное пытаются на самом деле изобрести и придумать, но не такими незащищёнными способами. Раньше делали клиновидную резекцию, так называемую, то есть часть аорты в виде ромба вырезали и стеночки сшивали. Но, в связи с причинами, в связи с этиологиями этого заболевания понятно, что эта операция не будет эффективной, и от неё отказались. После этого стали выполнять изолированное протезирование аорты. Брали сосудистый протез и восходящий, допустим, отдел. Понятно, что дугу не оперировали, только нисходящую грудную аорту и восходящую аорту. Брали сосудистый трубчатый протез и имплантировали. Результаты на восходящем отделе были не совсем удовлетворительные с трубчатым сосудистым протезом, потому что там преобладают, всё-таки, врождённые дегенеративные процессы. В нисходящем отделе грудной аорты результаты были получше, потому что нисходящую грудную аорту можно пережать на определённое время. Но эта операция была придумана уже в эру искусственного кровообращения.
Потом стали делать операцию изолированного протезирования восходящей аорты аортального клапана. Оставалась часть аорты на уровне синуса вальсальвы, она всё равно деградировала, больные всё равно умирали. Она разрывалась, анастомозы этих протезов не были состоятельными, больные всё равно умирали. Тогда была придумана революционная операция, её придумал Хью Бенталл в 1964 году, если я не ошибаюсь. Он вшивал искусственный клапан сердца в сосудистый протез, имплантировал его в восходящий отдел аорты и имплантировал этот протез на кнопочках в устья коронарных артерий. Эта операция является золотым стандартом и по сей день. В случаях, когда очень большая аневризма, когда невозможно произвести какую-то другую пластическую операцию, выполняется именно эта процедура с очень хорошим эффектом. Недостаток – пациент вынужден принимать антикоагулянты всю оставшуюся жизнь, но эффект от этой операции очень хороший.
Современные операции, опять же, революционные – это операция Дэвида, пластика аортального клапана. Но, сначала первая пластическая операция была предложена английским хирургом Мауди Якобом – это ремоделирование аортального клапана. Там оставался собственно аортальный клапан, но при этом вшивались синусы вальсальвы в сосудистый протез, а в самом протезе выкраивались три аркады, при этом аортальные дуги в сосудистом протезе оставались. Они были из этой сосудистой ткани, и по этим дугам вшивались синусы вальсальвы, но при этом не производилось никаких манипуляций с аортально-фиброзным кольцом. В связи с тем, что на аортальный клапан ложится очень большая нагрузка вследствие гемодинамики, эта операция, всё-таки, была не столь эффективной.
Поэтому, в 1991 году была предложена операция Дэвида. Там, помимо самого сосудистого протеза, на котором формировался новый аортальный клапан, происходило ремоделирование аортально-фиброзного кольца, его уменьшение. Эти больные не требуют антикоагулянтной терапии, результаты такой операции хорошие. Есть несколько модификаций операции Дэвида. Позже были предложены более упрощённые варианты, это, например, операция Florida Sleeve, есть операция Озаки. Это когда из собственного перикарда делается биологический протез, выкраиваются створки аортального клапана и реимплантируются. Сейчас она довольно популярна.
Все операции, которые я перечислил, выполняются у нас в Москве.
К. Бутова:
Получается, индивидуальные показания у каждого пациента, каждому пациенту выбирается определённый метод оперативного лечения?
М. Соборов:
Да.
К. Бутова:
Скажите, пожалуйста, какие прогнозы оперативного лечения, как долго пациенты живут? Бывают ли рецидивы, осложнения в отдалённом периоде?
М. Соборов:
Конечно. Во-первых, как мы уже с вами поняли, поражение аорты – мы можем сказать, что это не локальная аневризма аорты, а что это аневризматическая болезнь: аорта поражается диффузно, практически, на всём протяжении, поскольку болезнь поражает весь организм, грубо говоря, а не какой-то локальный участок. Поражается вся аорта. В послеоперационном периоде очень принципиальное значение имеет ремоделирование гемодинамики. Если так или иначе остаются слабые участки, то в них могут сформироваться аневризмы. Если не делать тотальную операцию, то, в зависимости от причины поражения аорты, могут возникнуть рецидивы аневризмы, вплоть до разрыва аорты. Поэтому, необходимо оперировать и дугу аорты; если есть поражение дуги – это отдельное, целое направление в хирургии аорты. В данном случае производится полная остановка кровообращения, при этом сосуды, которые питают головной мозг, снабжаются кровью, но, всё равно, происходит охлаждение пациента, и выполняется протезирование дуги аорты.
В своё время Ханс Борст придумал такую операцию, которая называлась «Хобот слона». Это когда протезируется сначала восходящий отдел, потом на уровне дуги протезируется дуга аорты, а на уровне последнего, самого дальнего, дистального анастомоза протез вворачивался; накладывался анастомоз между нисходящим началом, нисходящей грудной аортой, и туда опускалась часть сосудистого протеза, вглубь нисходящей грудной аорты. Через 3-6 месяцев больной должен был приходить повторно, этот протез должен был фиксироваться, то есть из другого доступа повторное вмешательство в плановом порядке. Двухэтапная операция. В этом случае, конечно, рецидив уже исключался.
Сейчас существует операция, называется «Замороженный хобот слона». Специальный протез и стент-графт имплантируется в нисходящий грудной отдел аорты, там он сразу раскрывается, и после этого выполняется та же самая процедура, о которой мы с вами говорили. Сейчас большинство операций при поражении дуги аорты начинаются именно не с начала, не с головы, а начинаются с конца. Сначала больной охлаждается, накладывается дистальный анастомоз, потом постепенно, поэтапно происходит реконструкция дуги, восходящей аорты, аортального клапана.
К. Бутова:
Заболевание непростое, лечение требуется долгое, потом постоянный приём антикоагулянтов. «А можно ли лечить консервативно данную патологию?» - наверное, спросят наши слушатели. Капельницами, таблетками?
М. Соборов:
Если третий тип расслоения, в общем-то, в некоторых случаях можно, хотя желательно всё лечить оперативно. Можно лечить и консервативно, консервативно-активная выжидательная тактика. Но, если аневризма достигла диаметра более 5 см, по практическим данным всех рекомендаций больному в плановом порядке нужно производить оперативное лечение. Потому что 34% летальности через 3 года и от 40 до 50% через 5 лет после возникновения аневризмы. Диаметр аорты очень чётко коррелирует процент летальности.
К. Бутова:
Частый вопрос: является ли возраст противопоказанием?
М. Соборов:
В настоящий момент возраст не является противопоказанием. На уровне развития современных технологий в любом возрасте можно оперироваться. Если только есть дополнительные медицинские показания по другим органам или системам.
Современные технологии позволяют оперировать аорту в любом возрасте.
К. Бутова:
Давайте поговорим о профилактике. Какие основные профилактические методы вы посоветуете? У кого ещё не случилось, но есть какая-то, может быть, генетическая предрасположенность, и у кого уже случилось, и человек живёт после операции.
М. Соборов:
Универсальные рекомендации, практически, одинаковые даются всем пациентам. Избегать подъёма тяжестей, 3-5 кг максимум, избегать тяжёлых физических нагрузок, избегать стресса, контроль артериального давления, не более 110-120 мм ртутного столба систолического давления, приём бета-блокаторов. Это универсальные рекомендации, которые мы даём пациентам, ещё не прооперированным, и пациентам, у которых была операция. При наличии симптомов, при наличии подозрения необходимо обследование.
К. Бутова:
Да, самая главная профилактика – вовремя обращаться к врачу.
М. Соборов:
Да, и активное динамическое наблюдение.
К. Бутова:
Спасибо, Марк Алексеевич! В нашей студии был сердечно-сосудистый хирург, кандидат медицинских наук Соборов Марк Алексеевич. С вами была Ксения Бутова.
Аневризмы восходящего отдела и дуги аорты
Под аневризмой аорты понимают локальное расширение просвета аорты в 2 раза и более по сравнению с таковым в неизмененном ближайшем отделе.Классификация аневризм восходящего отдела и дуги аорты основывается на их локализации, форме, причинах образования, строении стенки аорты.
По локализации аневризмы подразделяются на:
1. Аневризмы корня восходящей аорты, т.е. от фиброзного кольца аортального клапана до синотубулярного гребня. Как правило, эти аневризмы сопровождаются аортальной недостаточностью вследствие расширения фиброзного кольца клапана и расхождения его комиссур (так называемая аннулоаортальная эктазия).
2. Аневризмы тубулярной части восходящей аорты (от синотубулярного гребня до дуги аорты). Обычно эти аневризмы не сопровождаются недостаточностью клапана аорты вследствие сохранения его опорной соединительнотканной структуры.
3. Аневризмы дуги аорты (от устья брахиоцефального ствола до подключичной артерии).
Чаще всего встречаются сочетанные поражения нескольких сегментов аорты: корня и восходящей аорты, восходящей и дуги аорты, корня аорты вместе с восходящей и дугой аорты. Аневризматическое расширение всей аорты называется «мегааорта».
По форме аневризмы различных отделов аорты отличаются друг от друга диаметром на уровне синусов Вальсальвы. Аневризмы тубулярной части восходящей аорты, как правило, веретенообразные с максимальным расширением в ее среднем отделе.
Аневризмы дуги аорты также веретенообразные, но изолированно встречаются крайне редко, а чаще всего имеется продолжение аневризматического расширения корня аорты, восходящего отдела на дугу аорты и даже ниже.
Аневризмы бывают нерасслаивающие и расслаивающие. Расслаивающая аневризма (РАА) образуется при надрыве интимы и внутренней эластической мембраны. Кровь под давлением отслаивает внутреннюю часть стенки аорты, образуя дополнительный канал.
Нередко наблюдается два и более надрыва внутренней части стенки аорты — входное и выходные отверстия — фенестрации, между которыми образуется аорта с двумя каналами — истинным и ложным. Входное отверстие (проксимальная фенестрация) при расслаивающей аневризме чаще всего располагается в восходящей аорте или в месте отхождения левой подключичной артерии.
В основе наиболее распространенных в мире классификаций РАА лежит принцип локализации фенестрации, направления и стадии расслоения: Стенфордская классификация Daily P.O. et al. (1970) и классификация М. De Bakey et al. (1965) с дополнениями Ю.В.Белова (2000). По классификации университета Stanford, расслоения, включающие восходящую аорту и дугу, относятся к типу А (проксимальные), все остальные — к типу В (дистальные).
РАА (по классификации DeBakey) в зависимости от локализации начала расслоения и его протяженности разделены на три типа. При I типе расслоение начинается в восходящем отделе аорты и распространяется на грудной и брюшной отделы, II тип предполагает расслоение только восходящего отдела аорты. При III типе расслоение захватывает нисходящий грудной отдел аорты (Ша) или торакоабдоминальный сегмент (Шв). Ю.В. Белов дополнил классификацию М. De Bakey IV типом, при котором РАА начинается от диафрагмы или ниже.
Для определения клинической стадии расслоения используется классификация M.W. Wheat (1965), согласно которой острая стадия определяется продолжительностью расслоения до 2 недель, подострая— до 3 месяцев, хроническая — свыше 3 месяцев.
По причинам образования аневризмы восходящего отдела и дуги аорты подразделяются на атеросклеротические, дегенеративные, посттравматические, инфекционные. Имеется прямая связь между этиологией аневризмы и ее локализацией. Аневризмы корня аорты, восходящего отдела и дуги в 2/3 случаев развиваются при дегенеративных изменениях стенки аорты — кистомедионекрозе Гзеля—Эрдгейма и мукоидной дегенерации аортальной стенки при синдроме Марфана.
Только у 1/3 больных причиной аневризм этого отдела аорты является атеросклероз и очень редко— сифилитический мезоаортит, травма и последствия ранее выполненных хирургических вмешательств на сердце и аорте.
В зависимости от строения стенки аневризмы аорты подразделяют на истинные и ложные. Стенка истинной аневризмы представлена теми же слоями, что и стенка самой аорты. Ложная аневризма представляет собой ограниченную рубцовой тканью полость, сообщающуюся с просветом аорты. Посттравматические аневризмы аорты всегда бывают ложными и наиболее частая их локализация — перешеек аорты.
Диагностика.
Диагностика аневризмы восходящего отдела и дуги аорты основывается на анализе клиники заболевания, осмотре больного, а также на комплексном применении неинвазивных (рентгенография грудной клетки, трансторакальная и чреспищеводная эхокардиоаортография, компьютерно-томографическая и магнитно-резонансная ангиография) и инвазивных (рентгеноконтрастная аортография) методов исследования.Клиническая картина заболевания зависит от локализации аневризмы, ее размеров, наличия расслоения или разрыва аорты. При небольших аневризмах аорты клинических проявлений может не быть, однако у части больных возникают тупые постоянные боли, обусловленные растяжением нервных сплетений аорты и давлением аневризмы на окружающие ткани.
При аневризмах восходящей аорты больные отмечают боли за грудиной; при аневризмах дуги аорты боли чаще локализуются в груди и иррадиируют в шею, плечо и спину. Если аневризма сдавливает верхнюю полую вену, то больные жалуются на головные боли, отек лица, одышку. При больших аневризмах дуги и нисходящей аорты возникает осиплость голоса вследствие сдавления левого возвратного нерва; иногда появляется дисфагия, обусловленная сдавлением пищевода.
Нередко больные жалуются на кашель, одышку и удушье, связанные с давлением аневризматического мешка на трахею и бронхи, наличием выпота в плевральной и перикардиальной полостях. Иногда возникает затруднение дыхания, усиливающееся в горизонтальном положении. При вовлечении в процесс ветвей дуги аорты могут присоединиться симптомы хронической недостаточности кровоснабжения головного мозга.
При осмотре больных с небольшими аневризмами внешние признаки заболевания отсутствуют. При больших аневризмах корня аорты и восходящего ее отдела с компрессией верхней полой вены и правых отделов сердца выявляют одутловатость, цианоз лица и шеи, набухание шейных вен вследствие затруднения венозного оттока.
Больные, страдающие синдромом Марфана, в основе которого лежит аномалия развития соединительной ткани, имеют характерный внешний вид: высокий рост, непропорционально длинные конечности и паукообразные пальцы, кифосколиоз, воронкообразную грудную клетку; в 50% случаев имеется вывих или подвывих хрусталика.
У больных с расслоением дуги аорты и брахиоцефальных артерий наблюдают асимметрию пульса и давления на верхних конечностях. При перкуссии нередко определяется расширение границ сосудистого пучка вправо от грудины. Частым симптомом заболевания является систолический шум, который при аневризмах восходящей аорты и дуги аорты выслушивается во втором межреберье справа от грудины.
Он обусловлен турбулентным характером кровотока в полости аневризматического мешка и дрожанием отслоенной интимы-мембраны. При аневризме, сочетающейся с недостаточностью аортального клапана, в третьем межреберье слева от грудины выслушивается диастолический шум.
Острое расслоение аорты характеризуется внезапным появлением интенсивных болей за грудиной, иррадиирущих в шею, верхние конечности, спину, лопатки, сопровождающихся повышением артериального давления и двигательным беспокойством. Подобная клиническая картина ведет к ошибочному диагнозу инфаркта миокарда.
При I и II типах расслаивающих аневризм аорты возможно развитие острой недостаточности аортального клапана с появлением характерного диастолического шума на аорте, а иногда и коронарной недостаточности вследствие вовлечения в патологический процесс венечных артерий.
Нарушение кровотока по брахиоцефальным артериям может приводить к неврологическим нарушениям (транзиторные ишемические атаки, инсульты) и асимметрии пульса и давления на верхних конечностях. По мере распространения расслоения аорты на нисходящий и брюшной отделы аорты могут появиться симптомы острого нарушения кровотока по висцеральным ветвям, по артериям спинного мозга (нижний парапарез), а также признаки артериальной недостаточности нижних конечностей.
Финалом заболевания является разрыв стенки аорты, сопровождающийся массивным кровотечением в плевральную полость или полость перикарда со смертельным исходом. Клиническая картина хронического течения заболевания мало чем обличается от таковой при нерасслаивающих аневризмах грудного и торакоабдоминального отделов аорты.
Рентгенологическим признаком аневризмы грудной аорты является наличие гомогенного образования с ровными четкими контурами, не отделимого от тени аорты и пульсирующего синхронно с ней (рис. 1).
Трансторакальная эхокардиоаортография дает возможность выявить аневризмы восходящего отдела и дуги аорты, определить их размеры, наличие фенестрации интимы и расслоения аорты, аортальной регургитации.
Чреспищеводная эхокардиоаортография позволяет еще лучше распознать патологию аортального клапана, синусов Вальсальвы, устий коронарных артерий, тубулярной части восходящей аорты, а главное — диагностировать расслоение аорты с выявлением внутренней мембраны и проксимальной фенестрации.
Компьютерная томография и магнитно-резонансная ангиография позволяют определить локализацию и размеры аневризмы, наличие расслоения аорты и внутрианевризматического тромба, дать характеристику стенки аорты (рис. 2).
Рентгеноконтрастная аортография по-прежнему является «золотым стандартом» в диагностике аневризм аорты. При грудных и особенно расслаивающих аневризмах необходимо выполнять контрастирование всей аорты (панаортография) с определением локализации аневризмы, взаимоотношения ее с магистральными ветвями, наличия фенестрации и расслоения (рис. 3).
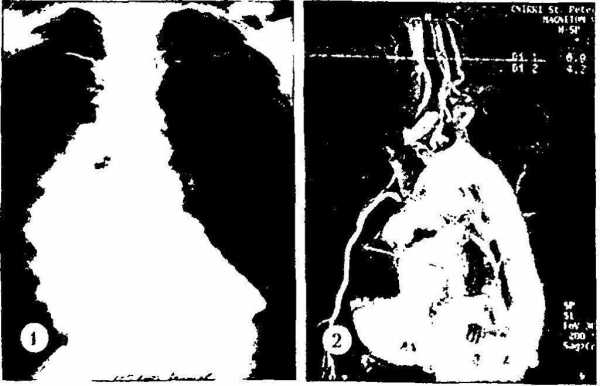
Рис. 1. Рентгенограмма грудной клетки больного с аневризмой корня аорты и тубулярной части восходящей аорты
Рис. 2. Магнитно-резонансная анпюграмма больной с нерасслаивакнцей аневризмой восходящего отдела и дуги аорты и недостаточностью аортального клапана после ранее выполненною протезирования торакоабдоминального отдела аорты (синдром Марфана)

Рис. 3. Лортограммы у больного с расслоением аорты 1-го типа и аневризмой корпя аорты, восходящего отдела и дуги с аортальной недостаточностью 3-й степени. Четко прослеживается флотирующая интима аорты
Наличие у больного аневризмы корня аорты, восходящего отдела и дуги аорты является абсолютным показанием к хирургическому лечению. Без операции прогноз для жизни крайне неудовлетворительный, ион еще хуже, если у больного имеется расслоение аорты и недостаточность аортального клапана.
Ю.В. Белов
Опубликовал Константин Моканов
АНЕВРИЗМА АОРТЫ (хирургическое лечение) — Большая Медицинская Энциклопедия
Статья является дополнением к ст. АНЕВРИЗМА АОРТЫ
Успехи, достигнутые в области сосудистой хирургии, дают возможность проводить радикальное лечение аневризм любого отдела аорты так как прогноз для жизни при аневризме аорты плохой (около 90% больных погибают в ближайшие 2 года), операции показаны практически всем больным, у которых поставлен диагноз аневризма аорты.
Локализация аневризмы имеет определенное значение для решения вопроса о показаниях к операции: при аневризмах брюшной аорты расположенных ниже уровня отхождения почечных артерий, и аневризмах грудной аорты показания к операции ставят более широко; при аневризмах восходящей аорты и ее дуги, а также торако-абдоминальных аневризмах показания к хирургическому вмешательству возникают главным образом при угрозе жизни больного (возможность разрыва, тромбоз, тромбоэмболии).
Абсолютными показаниями к неотложному вмешательству являются разрывы аневризмы и расслоение аорты.
Операции противопоказаны при наличии тяжелой сердечной недостаточности, при нарушении функции почек и печени.
Операции при аневризме аорты могут быть паллиативными и радикальными. Паллиативные вмешательства направлены на профилактику разрыва аневризмы или на устранение отдельных симптомов (боли, дисфагии и так далее). Для этой цели в полость аневризмы вводят металлическую проволоку или препараты, способные вызвать тромбоз, окутывают стенку аневризмы синтетической тканью, производят диафрагмотомию или декомпрессионную стернотомию. Паллиативные операции в наст, время практически не производятся, за исключением окутывания аневризмы аорты синтетической тканью при угрожающих разрывах в случаях, когда имеются абсолютные противопоказания к выполнению радикальной операции.
Радикальное лечение заключается в резекции измененного участка аорты с последующей аллопластикой.
Все вмешательства по поводу аневризмы аорты производят под интубационным наркозом.
В зависимости от расположения аневризмы операцию производят или с применением искусственного кровообращения (аневризмы восходящей и нисходящей аорты и ее дуги), или с использованием различных методов шунтирования. При вмешательствах на дуге аорты иногда комбинируют искусственное кровообращение с обходным шунтированием для обеспечения кровоснабжения головы.
Аневризма восходящей аорты
(рис. 1-3). Оперативный доступ - продольная стернотомия. После вскрытия перикарда и подключения аппарата искусственного кровообращения выделяют аневризму восходящей аорты и на аорту накладывают поперечно зажим проксимальнее места отхождения ветвей брахицефального ствола.
- Операция при диффузной аневризме восходящей аорты с искусственным кровообращением и коронарной перфузией
-
рис. 1 — выделена аневризма (слева вверху — линия разреза)
-
рис. 2 — закончен дистальный анастомоз протеза и аорты, коронарная перфузия продолжается
-
рис. 3 — наложение проксимального анастомоза
При искусственном кровообращении с постепенным охлаждением крови до t° 28-30° аневризму вскрывают поперечным разрезом, в устья обеих коронарных артерии вводят специальные канюли для проведения коронарной перфузии. После этого производят резекцию самой аневризмы Дефект аорты замещают алло-трансплантатом. Ввиду того что операция выполняется в условиях искусственного кровообращения (гепаринизированная кровь), трансплантат должен быть непроницаемым для крови.
Вначале выполняют дистальный анастомоз аорты с протезом, а затем проксимальный. На этом этапе операции в случае необходимости может быть произведена коррекция недостаточности аортальных клапанов. После наложения швов больного согревают до обычной температуры и продолжают искусственное кровообращение до того момента, когда левый желудочек оказывается в состоянии поддерживать кровообращение. Перед зашиванием операционной раны правую медиастинальную плевру широко вскрывают и устанавливают дренажи в правой плевральной полости и перикарде.
В некоторых случаях аневризма восходящей аорты бывает мешковидной с относительно узкой шейкой. Операция в таких случаях не требует искусственного кровообращения. Накладывают пристеночно зажим на стенку аорты у основания шейки аневризмы (рис. 4-6). Последнюю отсекают, а шейку аневризмы ушивают рядом непрерывных матрацных швов с дополнительным наложением по свободному краю 8-образных швов.
- Операция при мешковидной аневризме восходящей аорты
-
рис. 4 — выделена аневризма с относительно узкой шейкой (слева вверху — линия разреза)
-
рис. 5 — сжатие и иссечение аневризматического мешка
-
рис. 6 — ушивание шейки мешка (слева вверху — на аорту наложена манжета из синтетической ткани)
В ряде случаев вместо искусственного кровообращения может быть применен временный обходной шунт из пластмассового протеза.
Аневризма дуги аорты (рис. 7, 1). Операция требует широкого доступа и обычно выполняется из левосторонней торакотомии с косым пересечением грудины и переходом на правую сторону во II—III межреберье.
Рис. 7. Операция при аневризме дуги аорты без искусственного кровообращения с временным шунтом. Протезирование дуги аорты и ее ветвей (1 - аневризма дуги аорты, 2—4 - этапы операции)На фоне искусственного кровообращения между нисходящей аортой и сонными артериями накладывают обходной шунт с помощью пластмассового бифуркационного протеза (рис. 7, 2).
Перфузия сосудов головы осуществляется ретроградным путем из нисходящей аорты. В редких случаях возможно перфузировать правую сонную артерию ретроградно через правую подключичную артерию. Далее резецируют аневризму. Дефект дуги аорты замещают протезом. Анастомоз ветвей дуги аорты с этим трансплантатом может быть выполнен как изолированно для каждого сосуда (с «превращением» левой общей сонной и подключичной артерий как бы во вторую безымянную артерию), так и с использованием общего основания для устьев всех трех брахицефальных сосудов (рис. 7, 3). После имплантации в протез ветвей брахицефального ствола выполняют сначала дистальный а затем и проксимальный анастомозы аорты с протезом, а временный аорто-каротидный обходной шунт-протез удаляют (рис. 7, 4).
Больной все это время находится на искусственном кровообращении.
Аневризма грудной аорты
При операции требуется защита спинного мозга от ишемии, связанной с пережатием аорты. Применяют различные способы шунтирования крови: с помощью аппарата искусственного кровообращения или пластмассового протеза.
Пластмассовый шунт накладывают в обход аневризмы между участками аорты выше и ниже нее, по типу конец в бок. После наложения такого шунта производят иссечение аневризмы аорты.
Операция может быть закончена либо замещением дефекта аорты другим протезом по типу конец в конец (тогда ранее наложенный обходной протез снимают, рис. 8—10), либо концы резецированной аорты зашивают наглухо, а временный обходной шунт остается постоянно, приняв на себя кровоток.
- Резекция аневризмы грудной аорты с помощью временного шунта-протеза без искусственного кровообращения (слева вверху - схемы)
-
рис. 8 - наложен дистальный анастомоз шунта-протеза с нисходящей аортой
-
рис. 9 - наложен анастомоз боковой ветви шунта-протеза между восходящей и нисходящей аортой. Производится иссечение аневризмы
-
рис. 10 - наложен проксимальный анастомоз с другой аорты. Справа вверху - временный шунт снят. Левая подключная артерия анастомозированна с протезом
Травматическая аневризма
При травматических аневризмах аорты и ряде врожденных изменений нисходящей аорты обычно применяют наложение обходного экстракорпорального шунта из левого предсердия в бедренную артерию, что при травматических аневризмах нередко позволяет восстановить целость аорты без применения трансплантата, так как в этих случаях нет потери тканей. Производится левосторонняя боковая торакотомия в IV межреберье. Выделяют аорту в области левой подключичной и левой общей сонной артерии выше аневризмы, а также участок аорты ниже аневризмы. Сама аневризма на этом этапе выделяется лишь частично. Далее устанавливается обходной шунт (с насосом) из левого предсердия в бедренную артерию. Для защиты спинного мозга от ишемии требуется лишь половина того объемного кровотока по аорте, который имеется в нормальных условиях. Далее пережимают аорту дистальнее аневризмы, а саму аневризму вскрывают и иссекают.
Если при травматической аневризме аорты имеется полный циркулярный разрыв интимы и медии, то аорту на месте разрыва полностью пересекают и сшивают конец в конец через все слои. Если же разрыв интимы и медии лишь частичный, на половину окружности, то производится поперечное ушивание аорты после резекции аневризмы. При невозможности наложить анастомоз конец в конец дефект аорты замещают протезом (рис. 11—13).
- Резекция аневризмы грудной аорты под защитой искусственного кровообращения
-
рис. 11 - схема экстракорпорального шунтирования крови с помощью насоса
-
рис. 12 - выделение аневризмы (слева вверху - линия разреза, справа вверху - схема аневризмы)
-
рис. 13 - замещение дефекта нисходящей аорты протезом после удаления аневризмы (слева вверху - схема операции, справа вверху - на протез наложены остатки аневризматического мешка)
Аневризма торако-абдоминальной аорты
Рис. 14. Резекция аневризмы торако-абдоминальной аорты: 1 — аорта с аневризмой; 2 — аневризма удалена, дефект аорты и ее ветвей замещен протезомХирургический доступ — торакофренолюмботомия. Для сохранения кровотока по висцеральным ветвям аорты предпочтительнее использовать или метод обходного шунта-протеза, который накладывают конец в бок между грудной аортой выше аневризмы и брюшной аортой ниже аневризмы (ниже почечных артерий), или шунт с насосом (левое предсердие — бедренная артерия). Аневризма иссекается, и висцеральные ветви аорты (чревная, верхняя брыжеечная, почечные артерии) по очереди анастомозируются по типу конец в конец с боковыми ветвями протеза-шунта (рис. 14).
Аневризма брюшной аорты
Почти в 90% случаев аневризма располагается ниже почечных артерий, нередко распространяется и на бифуркацию аорты.
Доступ — срединная лапаротомия от мечевидного отростка до лобка. По вскрытии брюшной полости кишечник отодвигают вправо, вскрывают задний листок брюшины, выделяют третий отдел двенадцатиперстной кишки у plica duodenojejunalis. Выделяют левую подвздошную артерию и мочеточник. Далее выделяют нижнюю брыжеечную артерию и пересекают ее, при этом освобождается верхний полюс аневризмы. Иногда приходится оставить часть нижней брыжеечной артерии на аневризме. Далее окончательно выделяют проксимальный отдел аорты и левую почечную вену. Осматривают подвздошные артерии и выбирают место для будущего анастомоза с протезом. Желательно сохранить внутреннюю подвздошную артерию, чтобы обеспечить хорошее кровоснабжение сигмовидной кишки и пещеристых тел полового члена (профилактика импотенции). Нередко приходится выбирать место анастомоза на наружной подвздошной артерии. Если же она поражена атеросклеротическим процессом и стенозирована, то надо сделать туннель под паховой связкой и использовать для анастомоза бедренную артерию. Нижнюю полую вену отделяют от аневризмы аорты сначала сверху, в том месте, где проходит левая почечная вена.
Следует при этом опасаться повредить левую яичниковую или яичковую вену. Если она лежит очень близко к аневризме, лучше ее перевязать и пересечь. Случайно может быть повреждена аномальная двойная левая почечная вена, один из стволов которой идет в глубине, позади аорты. После выделения аорты ее пережимают выше аневризмы. В аорту выше зажима вводят гепарин. Накладывают зажимы на подвздошные артерии. Ниже их вводят 3—4 мл разведенного гепарина (1 мл гепарина на 20 мл физиологического раствора).
Поскольку всегда существуют сращения аневризмы со стенкой нижней полой вены, нет необходимости иссекать полностью всю аневризму. Ее широко вскрывают, удаляют пристеночные тромбы и аневризматическую чашку. Устье каждой люмбальной артерии на задней стенке прошивают шелком.
После хорошего гемостаза избыток стенки аневризмы иссекают, концы сосудов промывают гепарином и накладывают проксимальный анастомоз протеза с аортой. Сначала накладывают задний ряд швов, стежки накладывают на аорте изнутри кнаружи атравматической иглой с синтетической нитью. Если есть несоответствие в калибрах аорты и протеза, необходим дополнительный второй ряд швов.
Соединение правой подвздошной артерии и протеза производят конец в конец или конец в бок. Для шва используют нить «5 нулей». Нужно накладывать швы при некотором натяжении протеза. При наложении анастомоза с наружной подвздошной артерией протез следует провести под мочеточником. По окончании наложения этого анастомоза восстанавливают постепенно кровоток из аорты в правую нижнюю конечность, снимая зажим с аорты. Производят непрерывное переливание крови в соответствии с артериальным давлением у больного. Для этого может потребоваться около 20—30 минут. Пальпация аорты позволяет определить, не слишком ли быстро идет восстановление кровотока по аорте.
Рис. 15. Операция при аневризме брюшной аорты (1—4 — этапы операции)После гемостаза накладывают анастомоз с левой подвздошной артерией и восстанавливают кровоток полностью. После тщательного контроля за гемостазом участок брыжейки сигмовидной кишки вместе со стенкой аневризмы накладывают на протез (рис. 15). Правый листок париетальной брюшины подшивают к покрывающим слоям и plica duodenojejunalis так, что двенадцатиперстная кишка и проксимальный отдел тощей кишки укладываются в нормальном положении. Таз и ретроперитонеальное пространство закрывают двумя слоями париетальной брюшины. Это полностью отделяет кишечник от протеза аорты по всем линиям швов и предохраняет от поздних осложнений в виде аорто-дуоденальных свищей. Поскольку в послеоперационном периоде всегда развивается выраженная динамическая кишечная непроходимость, рекомендуется для зашивания раны брюшной стенки применять проволоку или же крепкую найлоновую нить (во избежание расхождения швов при резком вздутии кишечника).
Аневризма брюшной аорты в стадии разрыва
При операции требуются специальные мероприятия. При продолжающемся кровотечении и необходимости пережать аорту выше почечных артерий применяют гипотермию. При сильном кровотечении, когда нет времени для налаживания гипотермии, используют местную гипотермию почек путем обкладывания их стерильным льдом.
Нужно пережать, насколько это возможно, крупные сосуды еще до того, как будет вскрыта ретроперитонеальная гематома. После вскрытия брюшной полости выбирают форму контроля за проксимальным концом аорты. Если кровотечение не слишком интенсивное, а аневризма имеет обычную локализацию, то аорта ниже почечных артерий может быть обведена тесьмой обычным способом. Если же гематома распространяется вверх на двенадцатиперстную кишку или уходит в брыжейку поперечной ободочной кишки, или же она очень плотна и напряжена, попытки окружить аорту тесьмой в области отхождения почечных артерий могут привести к разрыву гематомы и смерти больного. В таких случаях lig. coronarium hepatis может быть пересечена, печень отведена вправо и обнажен пищевод, как для трансабдоминальной ваготомии. Аорту тогда удается обнажить кзади от пищевода и подвести под нее полоску, введенную в турникет.
С такими мерами предосторожности можно войти в гематому ниже почечных артерий и тупым путем обойти аорту. Если телосложение больного затрудняет доступ к проксимальному отделу аорты или же гематома распространяется вверх к диафрагме, то необходимо произвести торакотомию и пережать аорту выше диафрагмы. Далее аорту выделяют возможно быстрее пальцами на участке ниже почечных артерий. Имеющаяся забрюшинная гематома помогает отслоению стенки аневризмы аорты от нижней полой вены. Немедленно накладывают зажим на аорту выше аневризмы и начинают переливание крови с целью поднять артериальное давление до физиологического уровня и вывести больного из состояния геморрагического шока. Далее операция выполняется, как описано выше.
Рис. 16. Сравнительный прогноз для жизни оперированных и неоперированных больных с аневризмой брюшной аорты: I — после резекции аневризмы; II — неоперированных больныхОценивая показания к операции при аневризме брюшной аорты, нужно учесть, что без хирургического лечения больной имеет значительно меньше шансов на продолжительную жизнь (рис. 16).
При операциях по поводу разрыва аневризмы аорты чаще всего наступает острая почечная недостаточность вследствие длительной гипотензии с ишемией почек.
Осложнения
Во время радикальных операций и в ближайшем послеоперационном периоде наиболее тяжелые осложнения — кровотечение, падение артериального давления после включения в кровоток протеза, шок, сердечная и почечная недостаточность, тромбоз протеза и так далее. Общая летальность после резекции неосложненных аневризм варьирует от 10 до 15%, а при осложненных — до 60%.
В отдаленном периоде наиболее грозными осложнениями являются образование ложных аневризм по линии анастомозов и их пенетрация в просвет кишечника (при вмешательствах на брюшной аорте) и в просвет пищевода или бронхов (при вмешательстве на грудной аорте). В этих случаях показано повторное хирургическое вмешательство.
Успехи, достигнутые в хирургическом лечении аневризм, позволяют сохранить жизнь 70% больных.
См. также Аневризма расслаивающая.
Библиография: Бакулев А. Н. и Комаров Б. Д. Хирургическое лечение больных с аневризмой грудной аорты, Грудн. хир., № 1, с. 65, 1963; Петровcкиq Б. В. Некоторые вопросы хирургии аорты, Хирургия, № 10, с. 21, 1960; он же, О хирургическом лечении аневризм брюшной аорты, там же, № 9, с. 3, 1962; Покровский А. В. и Ермолюк Р. С. Диагностика аневризм брюшной аорты, Клин, хир., № 5, с. 27, 1967; Покровский А. В., Работников В. С. и Ермолюк Р. С. Хирургия аневризм брюшной аорты, Хирургия, № 12, с. 31, 1971; Углов Ф. Г. и Цакадзе Л. О. Хирургическое лечение аневризмы брюшной аорты,Вести, хир., т. 100, № 3, с. 18, 1968; Austen W. G. Management of thoracic aortic aneurysms, Proc. Joint meeting Amer. Coll. Surg. a. Dtsch. Gesellsch. Ghir., p. 67, В. а. о., 1969; Cooley D. A. a. De Bakey M. E. Resection of entire ascending aorta in fusiform aneurysm using cardiac bypass, J. Amer. med. Ass., v. 162, p. 1158, 1956; Cooley D. A. а. о. Aneurysm of the ascending aorta complicated by aortic valve incompetence, surgical treatment, J. cardiovasc. Surg. (Torino), v. 8, p. 1, 1967, bibliogr.; De Bakey M. E., Cooley D. A. a. Creech O. Surgical considerations of dissecting aneurysm of the aorta, Ann. Surg., v. 142, p. 586, 1955; Duhuost C. Cnirurgie des affections acquises de Paorte, de Parterie pulmonaire et de la veine cave, Handb. d. Thoraxchir., hrsg. v. E. Derra, Bd 2, S. 516, B. u. a., 1959, Bibliogr.; Heberer G. a. Giessler R. The treatment of abdominal aortic aneurysms, Proc. Joint meeting Amer. Coll. Surg. a. Dtsch. Gesellsch. Chir., p. 61, B. a. o., 1969; McAllister F. F. Abdominal aortic aneurysm, в кн.: Craft Surg., ed. by P. Cooper, v. 2, p. 729, Boston, 1964; Schatz I. J., Fairbairn J. F. a. Juergens J. L. Abdominal aortic aneurysms, Circulation, v. 26, p. 200, 1962; Spezielle Ghirurgie, hrsg. v. H. J. Serfling u. a., Lpz., 1971.
Б. В. Петровский, В. С. Крылов.
Аневризма аорты — Википедия
Материал из Википедии — свободной энциклопедии
Аневри́зма ао́рты (лат. aneurysma aortae) — расширение участка аорты, обусловленное патологическим изменением соединительнотканных структур её стенок вследствие атеросклеротического процесса, воспалительного поражения, врождённой неполноценности или механических повреждений аортальной стенки[2].
Самыми частыми причинами возникновения аневризмы аорты являются атеросклероз и сифилис. В настоящее время на первое место среди причин развития аневризмы аорты вышел её атеросклероз, что связано с успехами в лечении сифилиса и увеличением средней продолжительности жизни. Ранее сифилис чаще являлся причиной развития аневризмы грудного отдела аорты, в то время как атеросклероз чаще приводил к формированию аневризмы брюшного отдела. Другими причинами развития аневризмы аорты являются медионекроз и неспецифический аортоартериит (синдром Такаясу). Возможны также травматические аневризмы (например, после закрытой травмы живота) и ложные аневризмы анастомозов после операций на аорте. В медицинской литературе также встречается описание аневризм аорты микотического происхождения[2][3][4].
- ↑ 1 2 3 4 Disease Ontology release 2019-05-13 — 2019-05-13 — 2019.
- ↑ 1 2 Смоленский В. С., Иваницкая М. А., Фатеева М. П., Чекарева Г. А. Аневризма аорты // Большая медицинская энциклопедия: В 30 томах / Главный редактор Б. В. Петровский. — 3-е издание. — М.: Советская энциклопедия, 1974. — Т. 1. А — Антибиоз. — С. 493—497. — 576 с. — 150 000 экз.
- ↑ Клеткин М. Е. Аневризма аорты (неопр.). Медикал j (2013). Дата обращения 14 октября 2013.
- ↑ Покровский А. В., Кияшко В. А. Аневризма брюшной аорты // Справочник терапевта: В 2 томах / Под редакцией Н. Р. Палеева. — М.: Издательство АСТ, 1999. — Т. 1. — С. 448—449. — 560 с. — 5000 экз. — ISBN 5-237-01077-6.
- Петровский В. Б., Крылов В. С. Аневризма аорты (хирургическое лечение) // Большая медицинская энциклопедия: В 30 томах / Главный редактор Б. В. Петровский. — 3-е издание. — М.: Советская энциклопедия, 1974. — Т. 1. А — Антибиоз. — С. 497—502. — 576 с. — 150 000 экз.
- Покровский А. В. Аневризма брюшной аорты // Клиническая ангиология. — М.: Медицина, 1979. — С. 158—176. — 368 с. — 75 000 экз.
- Покровский А. В. Аневризма грудной аорты // Клиническая ангиология. — М.: Медицина, 1979. — С. 88—101. — 368 с. — 75 000 экз.
- Покровский А. В., Кияшко В. А. Аневризма брюшной аорты // Справочник терапевта: В 2 томах / Под редакцией Н. Р. Палеева. — М.: Издательство АСТ, 1999. — Т. 1. — С. 448—449. — 560 с. — 5000 экз. — ISBN 5-237-01077-6.
- Покровский А. В., Кияшко В. А. Аневризма грудной аорты // Справочник терапевта: В 2 томах / Под редакцией Н. Р. Палеева. — М.: Издательство АСТ, 1999. — Т. 1. — С. 445—446. — 560 с. — 5000 экз. — ISBN 5-237-01077-6.
- Покровский А. В., Кияшко В. А. Расслаивающая аневризма грудной аорты // Справочник терапевта: В 2 томах / Под редакцией Н. Р. Палеева. — М.: Издательство АСТ, 1999. — Т. 1. — С. 446—447. — 560 с. — 5000 экз. — ISBN 5-237-01077-6.
- Смоленский В. С., Иваницкая М. А., Фатеева М. П., Чекарева Г. А. Аневризма аорты // Большая медицинская энциклопедия: В 30 томах / Главный редактор Б. В. Петровский. — 3-е издание. — М.: Советская энциклопедия, 1974. — Т. 1. А — Антибиоз. — С. 493—497. — 576 с. — 150 000 экз.
- Тареев Е. М. Аневризма аорты // Внутренние болезни. — Издание второе. — М.: МЕДГИЗ, 1956. — С. 262—265. — 582 с. — 125 000 экз.
- Клеткин М. Е. Аневризма аорты (неопр.). Медикал j (2013). Дата обращения 14 октября 2013.
Аневризма восходящего отдела аорты
Определение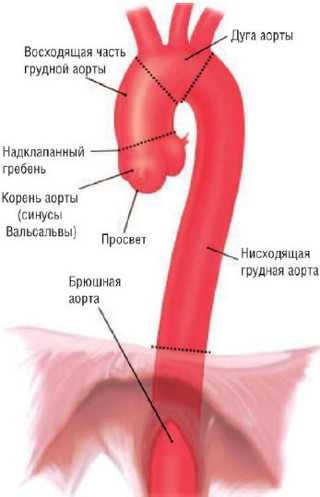
Аневризма восходящего отдела аорты - патологическое изменение в структуре стенок восходящего отдела грудной аорты, которое приводит к истончению стенок и увеличению аорты в диаметре. Опасность заболевания заключается в высокой вероятности внезапного разрыва аорты и внутреннего кровоизлияния.
Причины
Среди причин возникновения аневризмы аорты выделяют:
- наследственные патологии соединительной ткани;
- последствия тяжелых травм;
- атеросклероз аорты;
- сифилис.
Симптомы
Аневризмы восходящего отдела аорты зачастую протекают бессимптомно: узнать о наличии заболевания удается случайно при обследовании, которое не связано с этим недугом. К тому же симптомы аневризмы аорты путают с признаками других болезней, что затрудняет своевременную диагностику. О наличии аневризмы аорты восходящего отдела сигнализируют следующие симптомы:
- Тупая боль в загрудинной области;
- Рефлекторная отдышка;
- Патологическая пульсация в зоне груди;
- Отечность рук, шеи, лица.
Методы лечения
Методы лечения аневризмы аорты зависят от ее размера, темпа роста, состояния здоровья пациента. Различают такие способы лечения: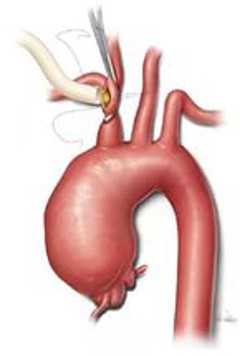
- Борьба с первопричиной недуга - лечение сифилиса, клапанов сердца или атеросклероза сосудов.
- Тактика активного наблюдения. Когда размер аневризмы менее 4 см и явных симптомов заболевания нет, пациенту предлагают следить за темпом роста образования. В таком случае с периодичностью 1 раз в 6 месяцев проводят УЗИ-мониторинг.
- Медикаментозное лечение. На фоне активного выжидания больному назначают препараты для нормализации артериального давления, снижения уровня холестерина, антибиотики. Это помогает остановить рост аневризматического образования.
- Оперативное вмешательство. Открытые или эндоваскулярные операции проводят, когда аневризма быстро растет, кровоточит, достигает размера более 5,6 см. Подробнее о хирургическом лечении аневризм аорты читайте, перейдя по ссылке.
Образ жизни
Независимо от размера и расположения аневризмы, на фоне ее лечения рекомендуется решительный отказ от вредных привычек, правильное питания и умеренная физическая активность. Такая профилактика поможет предотвратить рост аневризматического образования и улучшить самочувствие пациента.